El síndrome de alarma capsular (SAC) cursa con episodios repetidos y autolimitados de déficit motor (con menor frecuencia sensitivos) producidos por isquemia limitada a la cápsula interna. El riesgo de infarto establecido tras un SAC es mayor que en el resto de ataques isquémicos transitorios (AIT)1. El tratamiento del SAC en la fase aguda es controvertido. La eficacia y la seguridad de la trombólisis intravenosa (TIV) no es bien conocida2,3.
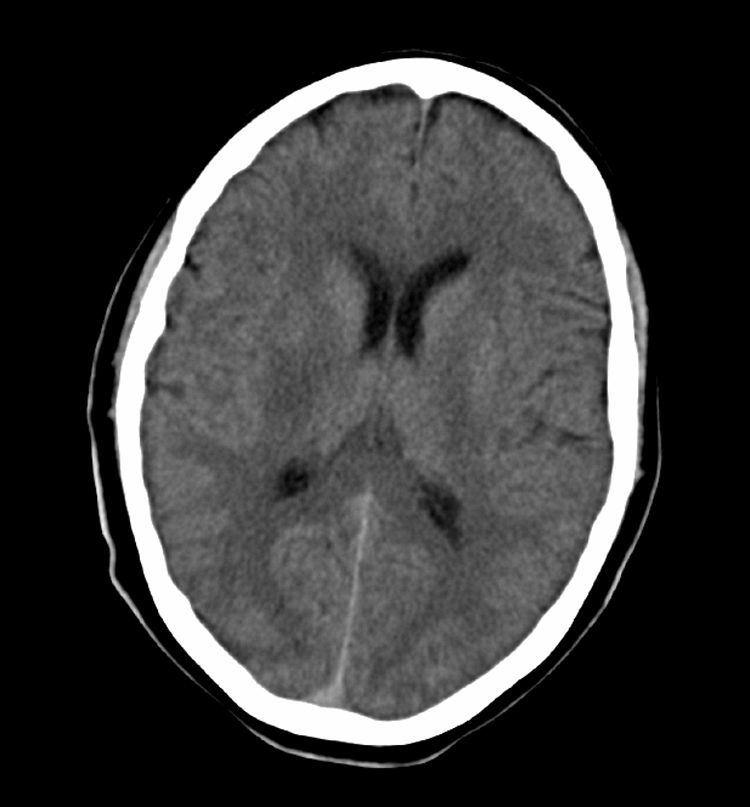
Presentamos un varón de 52 años, con antecedentes de tabaquismo, enolismo y síndrome de apnea obstructiva del sueño en tratamiento con CPAP. Presenta de forma brusca 2 episodios transitorios, de menos de 30 minutos de duración, de debilidad en el hemicuerpo izquierdo y dificultad para la articulación de las palabras. Es atendido en su hospital de referencia, donde vuelve a presentar un tercer episodio de idénticas características y se decide trasladarlo a nuestro hospital. Durante su traslado en la ambulancia presenta nuevamente clínica deficitaria, objetivándose a su llegada a nuestro centro una leve hemiparesia izquierda facio-braquio-crural y una disartria leve (puntuación en la escala NIHSS de 4). Se realiza una tomografía computerizada (TC) y angio-TC intracraneal que resultaron normales. Se traslada a la unidad de ictus para vigilancia y a los 40 minutos se observa empeoramiento con hemiplejía izquierda, NIHSS de 9, y cifras bajas de presión arterial (PA), con valores mínimos de 89/60mmHg. Se realiza una TIV (dosis de rTPA de 0,9mg/kg de peso). Tras la administración del bolo, se observa mejoría importante del déficit motor, puntuando 3 en la escala NIHSS, pero a los 15 minutos (durante la infusión de rTPA iv) empeora con NIHSS de 11 (hemiplejía izquierda y disartria), sin recuperación posterior. Se realiza una TC craneal urgente de control que evidencia una hipodensidad tenue en tercio posterior de putamen derecho (fig. 1). Dado que persisten cifras bajas de PA, se inicia fluidoterapia por vía intravenosa y se coloca al paciente en posición de Trendelemburg, sin observarse mejoría.
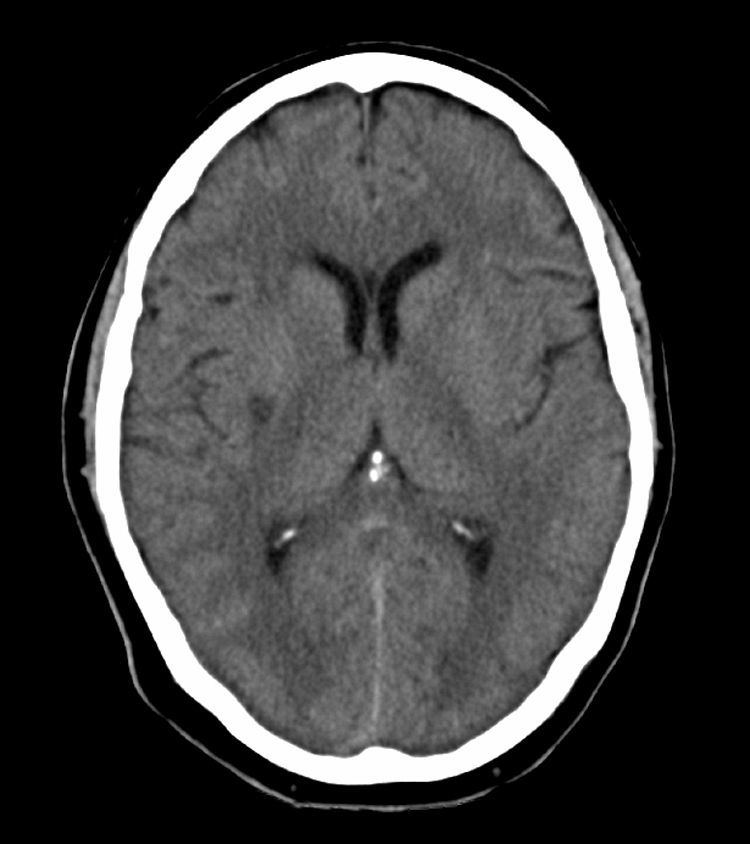
Se realizó un estudio complementario (electrocardiograma, ecocardiograma y neurosonología de troncos supraaórticos y transcraneal) que no mostró alteraciones significativas. La TC de control pasadas 24 horas de la TIV mostró una lesión isquémica que afecta al tercio posterior del putamen derecho (fig. 2). Se da el alta a los 8 días del ingreso, persistiendo hemiparesia izquierda, paresia facial y disartria (NIHSS=8, escala Rankin modificada=3).
El SAC es considerado una forma de AIT recurrente de semiología lacunar, relacionada con enfermedad de pequeño vaso cerebral. La fisiopatología del SAC no es del todo conocida. El mecanismo más aceptado se relaciona con cambios hemodinámicos producidos en el seno de una arteria perforante de pequeño calibre dañada. No obstante, también se han propuesto otros mecanismos potenciales como lipohialinosis arterial, microateromatosis, vasospasmo o embolismo (cardiaco o arterio-arterial)1.
Hasta un 42% de los pacientes con SAC desarrollan un infarto lacunar establecido, localizado en la mayoría de los casos en la cápsula interna, aunque se han descrito otras localizaciones como el territorio estriadocapsular o de la arteria coroidea anterior1.
Se ha sugerido como tratamiento de elección el aumento de PA, para contrarrestar la posible hipoperfusión cerebral a nivel de pequeño vaso, utilizando sueroterapia o fármacos como la fenilepinefrina. El empleo de heparina o fármacos antiagregantes no ha aportado resultados concluyentes2.
La TIV ha demostrado ser beneficiosa para todos los subtipos etiológicos de ictus4,5. No obstante, algunos autores consideran que en los ictus lacunares no resulta tan beneficiosa y no modifica el pronóstico de este subtipo de ictus6,7.
La efectividad de la TIV en el SAC ha sido escasamente descrita. La literatura científica recoge únicamente la experiencia de 5 casos. Cuatro de estos pacientes presentaron buena evolución clínica tras la TIV. Ante estos resultados, los autores concluyen que la TIV es segura y aporta un mejor pronóstico a estos pacientes2,3.
La TIV no modificó la historia natural del SAC en nuestro paciente. Nuestro caso apoyaría la hipótesis hemodinámica como posible mecanismo implicado en el SAC.