La enfermedad pulmonar obstructiva crónica (EPOC) representa un desafío crítico en el ámbito de la salud pública, ubicándose como la tercera causa de defunción en el mundo. Este padecimiento, caracterizado por su alta morbimortalidad, afecta a un número considerable de personas, las cuales soportan largos periodos de sufrimiento antes de fallecer de forma prematura debido a la enfermedad o sus complicaciones. Además de su alto impacto sobre la salud, la EPOC conlleva una significativa carga económica y social, ejerciendo una elevada presión sobre nuestros recursos sanitarios. Se anticipa que el daño asociado a esta condición se intensificará debido a la exposición a factores de riesgo (polución ambiental, infecciones respiratorias, entre otras) y al envejecimiento poblacional1.
En España, el estudio EPISCAN II reveló un alarmante infradiagnóstico de la EPOC, con tasas de hasta un 74,6%2. La identificación temprana de la enfermedad, junto con el cese del consumo de tabaco, podría mejorar significativamente el pronóstico de los afectados. Sin embargo, el elevado número de casos no diagnosticados y el diagnóstico tardío en muchos otros resaltan la necesidad imperativa de realizar un diagnóstico precoz, así como de poner en marcha nuevas estrategias, en las que la incorporación del farmacéutico comunitario (FC) podría ser un valor añadido3.
Los FC, dentro de su rol en el ámbito sanitario, tienen la capacidad de detectar de manera temprana la EPOC a través de servicios profesionales farmacéuticos asistenciales (SPFA) dedicados a la prevención de la enfermedad, realizando una prevención secundaria con el objetivo del diagnóstico de la enfermedad por parte del médico4. En 2020, España contaba con 22.220 farmacias comunitarias, con 2,5 FC por farmacia5, por las que pasan 7 de cada 10 habitantes al menos una vez al mes6, lo que posiciona a estos profesionales sanitarios como actores clave en la detección y manejo inicial de posibles casos de EPOC, en colaboración con médicos de atención primaria (MAP) y enfermería de atención primaria (EAP)7.
Estudios como FARMAEPOC y FARBALEPOC8,9, realizados en farmacias comunitarias españolas, han demostrado la eficacia de los FC en la selección y evaluación de pacientes con sospecha de EPOC. Asimismo, se han publicado diferentes estudios a nivel internacional confirmando la capacidad de detección de posibles pacientes con EPOC por parte del FC10.
La detección temprana puede conducir a una mejor evolución de la enfermedad, a través del acceso temprano a cuidados específicos como el cese del tabaquismo, el tratamiento farmacológico, la actividad física, los consejos nutricionales y la fisioterapia respiratoria.
El abordaje de la EPOC requiere una estrategia interdisciplinar, en la que los FC juegan un rol esencial, tanto en el cribado como en la prevención, colaborando estrechamente con MAP, EAP y neumólogos11.
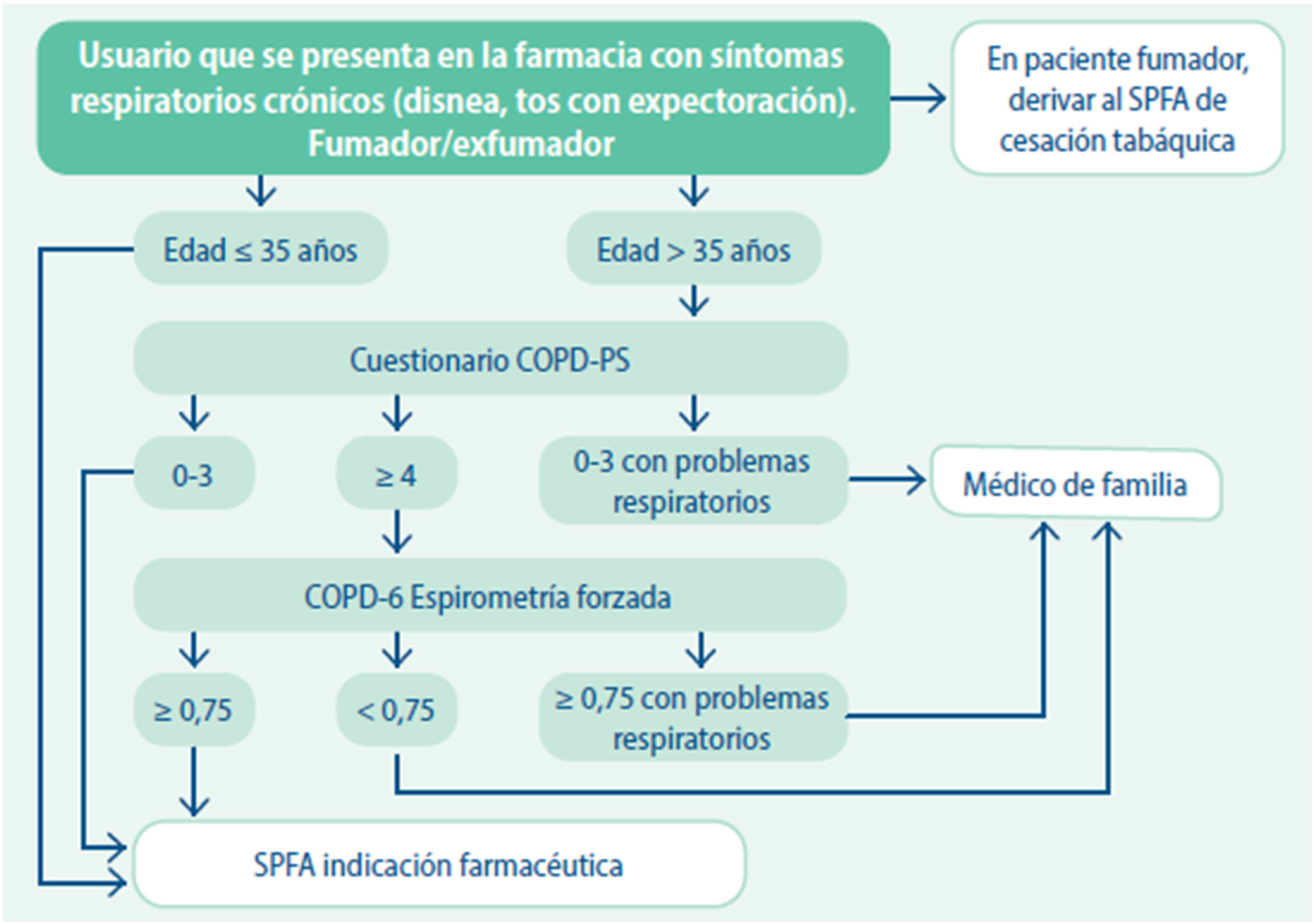
En lo que respecta al cribado de la EPOC, el FC tiene la capacidad de identificar a sujetos expuestos al humo del tabaco o a contaminantes ambientales o laborales, con síntomas sugestivos de EPOC3,10,12. En ese sentido, en el documento «Criterios de derivación en EPOC. Continuidad asistencial», se propone un algoritmo de cribado de esta enfermedad (fig. 1)11.
Algoritmo de cribado de la enfermedad pulmonar obstructiva crónica (EPOC) en farmacia comunitaria11. COPD-PS: Chronic Obstructive Disease-Population Screener; SPFA: Servicio Profesional Farmacéutico Asistencial.
El cuestionario «Chronic Obstructive Pulmonary Disease Population Screener» (COPD-PS) es una herramienta validada para el cribado de EPOC en población general mayor de 35 años13. Este cuestionario se centra en elementos vinculados a las manifestaciones clínicas del paciente con EPOC, su calidad de vida, el historial tabáquico y la edad. Cuando el resultado obtenido en el test es igual o superior a 4, se sugiere la derivación al MAP, para que se realice una espirometría forzada que confirme la sospecha diagnóstica. De igual forma, se recomienda una derivación al médico en caso de puntuaciones menores si el paciente presenta síntomas respiratorios.
Para una derivación más específica al MAP, se pueden usar espirómetros portátiles validados como el Vitalograph® COPD614. Un cociente entre el volumen espirado forzado en el primer segundo (FEV1) y el volumen espirado forzado a los 6 segundos (FEV6) menor de 0,75 orienta a que el usuario presenta una posible obstrucción al flujo aéreo, por lo que debe recomendarse una valoración por parte de su MAP. Esta derivación deberá recoger la intervención farmacéutica realizada, así como toda la información recogida en la misma (resultado del test COPD-PS y del microespirómetro, así como la historia tabáquica). Además, en aquellos usuarios con cocientes FEV1/FEV6 mayores de 0,75, será necesario realizar un seguimiento. Pasados unos meses, si el usuario sigue presentando síntomas compatibles con el desarrollo de una posible EPOC, es recomendable volver a realizar las pruebas descritas para reevaluar su estado de salud y detectar la enfermedad, mediante el SPFA de cribado.
En todos los casos, independientemente del resultado obtenido, tanto en el test COPD-PS como a través del microespirómetro, se recomendará a los usuarios dejar de fumar mediante un consejo breve, resaltando los beneficios que obtendría asociados a su situación específica. En los casos que sea pertinente, se remitirá al usuario al SPFA de cesación tabáquica de la farmacia, como por ejemplo el servicio CESAR®15, SPFA diseñado por la Sociedad Española de Farmacia Clínica, Familiar y Comunitaria (SEFAC) y avalado por las distintas sociedades científicas médicas de Atención Primaria y por la Sociedad Española de Neumología y Cirugía de Tórax (SEPAR).
En resumen, la incorporación del FC en el equipo interdisciplinar (MAP, EAP, neumólogo) podría ayudar a mejorar el infradiagnóstico de la EPOC. Esta detección temprana permitirá impactar positivamente en la evolución de la enfermedad, y en la calidad de vida de los pacientes, mediante la implementación temprana de cuidados específicos para la EPOC, como la cesación tabáquica, el tratamiento farmacológico, las recomendaciones nutricionales, la actividad física y la fisioterapia respiratoria.
FinanciaciónNada que reseñar.
Contribuciones de los autoresTodos los autores han contribuido intelectualmente por igual a la elaboración del trabajo, reúnen las condiciones de autoría y han aprobado la versión final del mismo. En su nombre declaro que el trabajo es original y no ha sido previamente publicado ni está en proceso de revisión por ninguna otra revista.
Conflictos de interésFJPZ ha recibido honorarios y financiación de AstraZeneca, Boehringer Ingelheim, Chiesi, GlaxoSmithKline, Menarini, MundiPharma y Teva.
JMFG ha recibido honorarios y financiación de Esteve, MundiPharma, AstraZeneca, Boehringer Ingelheim, Ferrer, Menarini, Rovi, GlaxoSmithKline, Chiesi, Novartis y Gebro Pharma.
JDMD ha recibido honorarios y financiación de AstraZeneca, BIAL, Boehringer, Chiesi, FAES, Gebro, GSK, Janssen, Menarini, Novartis, Roche, Teva, Pfizer y Zambón.