La asociación entre anemia hemolítica autoinmunitaria (AHAI) y quiste ovárico benigno es excepcional: únicamente hemos encontrado 18 casos publicados en lengua inglesa. Sin embargo, debe tenerse presente pues el manejo adecuado de estas anemias pasa por la resección quirúrgica del quiste ante la falta de respuesta a los tratamientos médicos convencionales (inmunosupresores, esplenectomía). Presentamos un caso de AHAI asociada a quiste dermoide ovárico recientemente diagnosticado y tratado en nuestro centro. Muestra la importancia que para el clínico tiene conocer esta infrecuente asociación entre AHAI y quiste ovárico benigno, generalmente un teratoma.
The association of a benign ovarian cyst and autoimmune hemolytic anemia (AIHA) is exceptional: to our knowledge, only 18 cases have been reported in the English-language literature. However, this association should be born in mind since anemia is often unresponsive to standard medical therapy (immunosuppressive agents, splenectomy) and resolves only after removal of the neoplasm. We report a case of AIHA associated with a dermoid ovarian cyst that was recently diagnosed and treated in our medical center. This case highlights the importance of considering the unlikely association between AIHA and benign ovarian cyst, generally dermoid cysts.
La anemia hemolítica autoinmunitaria (AHAI) puede clasificarse en primaria y secundaria a otros procesos (infecciones, alteraciones del tejido conectivo, enfermedades linfoproliferativas o tratamientos farmacológicos). Además, se ha comunicado una posible relación causal entre la AHAI y los dermoides ováricos. Aunque estos tumores representan el 10% de los tumores de ovario, su asociación con la AHAI es excepcional. Algunas hipótesis han pretendido explicar la relación entre ambas entidades, pero no se ha confirmado ninguna. El caso que presentamos muestra a una mujer con una anemia hemolítica severa, resistente a la terapia convencional. El rápido diagnóstico y el tratamiento quirúrgico de un quiste dermoide ovárico asociado resolvieron rápidamente la anemia y evitaron someter a la paciente a procedimientos quirúrgicos innecesarios y potencialmente peligrosos.
CASO CLÍNICOMujer blanca, de 24 años de edad, nuligesta y sin antecedentes medicoquirúrgicos de interés, que acudió a urgencias médicas de nuestro centro por sensación de fatiga física intensa.
La exploración física evidenció palidez mucocutánea severa, ictericia, taquicardia, coluria y ausencia de hepatoesplenomegalia. En este primer tiempo no se realizó ningún examen pélvico alguno. El hemograma puso en evidencia una anemia severa regenerativa (hemoglobina 6,7 mg/dl; hematocrito 20%; reticulocitos 15%) con signos de hemólisis intravascular (bilirrubina indirecta 4,4 mg/dl); aumento de las lipoproteínas de baja densidad, sin alteración de la serie blanca ni de las plaquetas. Las enzimas hepáticas eran normales y las pruebas de Coombs directa e indirecta fueron positivas.
Con todo ello, se estableció un primer diagnóstico de AHAI intravascular que no se logró atribuir a ninguna enfermedad infecciosa o hematológica, pues los estudios serológicos (virus de la insuficiencia humana, hepatitis virales, etc.) también fueron negativos.
Se inició tratamiento empírico con prednisona a dosis de 1 mg/kg/día, pero ante la ausencia de respuesta, se duplicó la dosis. Con este aumento, la recuperación de las cifras de hemoglobina alcanzó un máximo de 8,2 mg/dl. La estabilización de la hemoglobina motivó la ampliación del trabajo diagnóstico mediante la realización de una tomografía computarizada torácica y abdominopélvica. En ella se objetivó la presencia de una masa pélvica, de aproximadamente 8 cm de diámetro, de contenido sólido-quístico, de la que no se podía concretar su naturaleza.
Ante este hallazgo, se realizó una interconsulta con el servicio de ginecología, que confirmó, mediante ecografía transvaginal, la presencia de un quiste ovárico izquierdo de 7 × 6 cm de diámetro, con áreas sólidas en su interior (algunas de ellas muy refringentes), sugestivo todo ello de la presencia de un quiste dermoide.
Se practicó una anexectomía izquierda laparoscópica y el estudio anatomopatológico de la pieza quirúrgica confirmó el diagnóstico de quiste dermoide. Tras la cirugía, la paciente mejoró clínica y analíticamente, y se fue reduciendo la dosis de corticoides progresivamente hasta su total retirada a los 2 meses de la intervención. La normalización de las cifras de la hemoglobina (13 mg/dl) se alcanzó a los 4 meses y los autoanticuerpos desaparecieron 5 meses después de la cirugía.
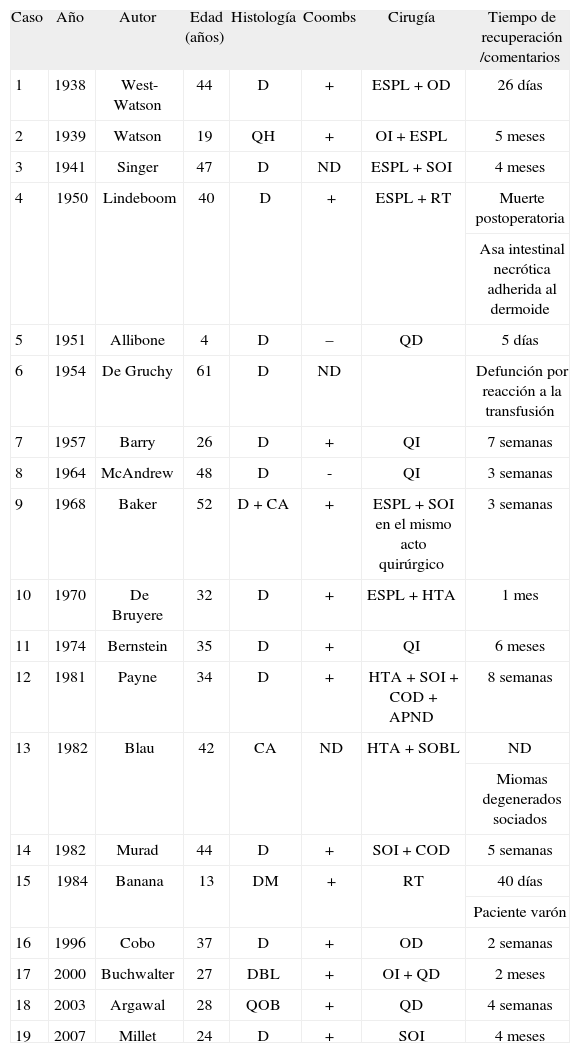
DISCUSIÓNPublicada por primera vez en 19381, la asociación entre neoformación pélvica de naturaleza benigna y anemia hemolítica sigue siendo excepcional2–4. Tras revisar la literatura científica internacional hemos encontrado 27 casos publicados de AHAI asociada a quistes benignos ováricos; 18 de estos casos fueron publicados en literatura científica anglosajona (tabla 1). En la mayoría de los casos, aunque no en todos4,5, las pacientes presentaban quistes dermoides ováricos y la anemia desapareció tras la exéresis del tumor ovárico. En 2 casos, sin embargo, las complicaciones del tratamiento quirúrgico llevaron a la muerte del paciente6,7. Salvo en 2 casos2,3, el resto de los tumores fueron unilaterales y la mayoría de las pacientes tenían entre 30 y 40 años. Se han comunicado 2 casos en niñas, el último en la literatura científica francesa8,9. La gran mayoría de los casos mostraba una prueba de Coombs positiva (tabla 1) y sólo en 2 casos la prueba era negativa8,10. En general, el tiempo entre la cirugía y la mejoría clínica variaba entre 5 días y 6 meses (tabla 1).
Casos de anemia hemolítica autoinmunitaria asociada a quiste dermoide ovárico publicados en lengua inglesa (se incluye como caso 19 el presentado en este artículo)
| Caso | Año | Autor | Edad (años) | Histología | Coombs | Cirugía | Tiempo de recuperación /comentarios |
| 1 | 1938 | West-Watson | 44 | D | + | ESPL + OD | 26 días |
| 2 | 1939 | Watson | 19 | QH | + | OI + ESPL | 5 meses |
| 3 | 1941 | Singer | 47 | D | ND | ESPL + SOI | 4 meses |
| 4 | 1950 | Lindeboom | 40 | D | + | ESPL + RT | Muerte postoperatoria |
| Asa intestinal necrótica adherida al dermoide | |||||||
| 5 | 1951 | Allibone | 4 | D | – | QD | 5 días |
| 6 | 1954 | De Gruchy | 61 | D | ND | Defunción por reacción a la transfusión | |
| 7 | 1957 | Barry | 26 | D | + | QI | 7 semanas |
| 8 | 1964 | McAndrew | 48 | D | - | QI | 3 semanas |
| 9 | 1968 | Baker | 52 | D + CA | + | ESPL + SOI en el mismo acto quirúrgico | 3 semanas |
| 10 | 1970 | De Bruyere | 32 | D | + | ESPL + HTA | 1 mes |
| 11 | 1974 | Bernstein | 35 | D | + | QI | 6 meses |
| 12 | 1981 | Payne | 34 | D | + | HTA+ SOI + COD + APND | 8 semanas |
| 13 | 1982 | Blau | 42 | CA | ND | HTA + SOBL | ND |
| Miomas degenerados sociados | |||||||
| 14 | 1982 | Murad | 44 | D | + | SOI + COD | 5 semanas |
| 15 | 1984 | Banana | 13 | DM | + | RT | 40 días |
| Paciente varón | |||||||
| 16 | 1996 | Cobo | 37 | D | + | OD | 2 semanas |
| 17 | 2000 | Buchwalter | 27 | DBL | + | OI + QD | 2 meses |
| 18 | 2003 | Argawal | 28 | QOB | + | QD | 4 semanas |
| 19 | 2007 | Millet | 24 | D | + | SOI | 4 meses |
APND: apendicectomía; CA: cistoadenoma seroso; COD: cuña ovárica derecha; D: dermoide; DBL: dermoide bilateral; DM: dermoide mesentérico; ESPL: esplenectomía; HTA: histerectomía total abdominal; ND: prueba de Coombs no disponible; OD: ooforectomía derecha; OI: ooforectomía izquierda; QD: quistectomía derecha; QH: quiste hemorrágico; QI: quistectomía izquierda; QOB: quiste ovárico benigno sin especificar; RT: resección tumoral; SOBL: salpingooforectomía bilateral; SOI: salpingooforectomía izquierda; +: prueba de Coombs positiva; –: prueba de Coombs negativa.
En este caso, la asociación temporal entre la exéresis del quiste dermoide y la mejoría clínico-analítica sugiere claramente una relación causal entre ambas entidades. En general, la eficacia de los diferentes tratamientos (corticoterapia, esplenectomía, cirugía anexial) sigue siendo controvertida. En la mayoría de los casos publicados, incluido el nuestro, las pacientes fueron tratadas inicialmente con corticoides e inmunosupresores; en otros casos, recibieron transfusiones de sangre previas a la cirugía. No se puede descartar que los corticoides y la esplenectomía hayan podido desempeñar algún efecto a largo plazo en ciertos casos; este efecto podría haberse añadido al efecto de la resección quirúrgica. Esta última hipótesis no ha podido confirmarse ni descartarse, aunque el papel desempeñado por los corticoides en estos casos ha sido, generalmente, considerado como mínimo2,3. El papel terapéutico de la esplenectomía, asociada o no a ovariectomía, es limitado. En 4 de los casos publicados, la esplenectomía antecedió a la exéresis tumoral1,6,11,12: una paciente falleció por complicaciones quirúrgicas secundarias a la esplenectomía6 y en las otras 3 pacientes fracasó la respuesta al tratamiento quirúrgico, mejorando la clínica tras la cirugía ovárica1,11,12.
Sólo 1 caso publicado en 1939 mostró ausencia de respuesta tras la cirugía y progresiva respuesta tras la subsiguiente esplenectomía5; en este caso, sin embargo, el quiste ovárico no era un quiste dermoide, sino un quiste de contenido hemorrágico, lo que sugiere que la relación entre patología ovárica y AHAI se da sólo en los casos en los que existe un quiste dermoide.
Doce pacientes, incluida la nuestra, mejoraron tras la exéresis tumoral sin esplenectomía (tabla 1) 2,4,8,10,13-18. Es interesante señalar que uno de los casos (varón) tenía 13 años de edad cuando se le detectó un dermoide mesentérico asociado a AHAI, que mejoró tras la resección del tumor16; otra paciente tenía cistoadenomas serosos bilaterales y miomas necróticos4. Finalmente, una paciente mejoró tras someterse a esplenectomía y salpingoovariectomía simultáneas; en este caso, sin embargo, es probable que la esplenectomía no haya tenido demasiada importancia, puesto que la cantidad de eritrocitos secuestrados por el bazo era muy baja19.
La patogénesis de la relación entre AHAI y quiste dermoide ovárico sigue siendo una incógnita. Además de con quistes dermoides ováricos, la AHAI se ha relacionado con tumores ováricos benignos19,20, además de con tumores no ováricos6.
Inicialmente, se propuso que la causa de la destrucción eritrocitaria eran la hematina y las lipoproteínas antigénicas absorbidas desde el quiste5,10; esta hipótesis, sin embargo, nunca fue confirmada. Trabajos posteriores han sugerido que la reactividad cruzada entre el quiste, los antígenos eritrocitarios y la producción local de autoanticuerpos antieritrocitarios por los linfocitos B intraquísticos es la etiología más probable19. Numerosos estudios apoyan esta hipótesis al encontrar mayores concentraciones de anticuerpos antieritrocitarios en el fluido de los quistes dermoides que en el plasma2,11; esto podría explicarse por una síntesis de autoanticuerpos en el tejido linfoide del dermoide11,12,16,17,19. Esta atractiva hipótesis, sin embargo, tampoco se ha confirmado. Se ha propuesto otras dos hipótesis: la hemólisis mediada por inmunocomplejos y la alteración en la regulación inmunitaria por antígenos tumorales15; estas hipótesis, sin embargo, se han descartado al demostrar que los anticuerpos antieritrocitarios no reaccionan contra ningún componente del quiste dermoide ovárico; además, se detectan muy pocos linfocitos maduros y no se detectan depósitos de inmunoglobulinas en los teratomas.
CONCLUSIÓNEs importante tener presente la infrecuente relación entre la AHAI y los quistes dermoides ováricos. Identificar rápidamente la presencia de estos quistes en mujeres con AHAI permite evitar los tratamientos habituales de la AHAI (corticoides, inmunosupresores, esplenenctomía), ya que en estas pacientes son tan potencialmente peligrosos como inútiles. Sólo la exéresis del quiste dermoide permitirá resolver la anemia.