Estudiar la patología vulvar de las pacientes en edad menopáusica remitidas a una unidad del tracto genital inferior (UCTI).
Material y métodosEstudio observacional y descriptivo de las pacientes menopáusicas con patología vulvar remitidas a la UTGI del Hospital General Universitario de Alicante entre enero de 2000 y diciembre de 2007. Se evaluaron las patologías más frecuentes, el tipo de lesión, la localización, el diagnóstico y el tratamiento.
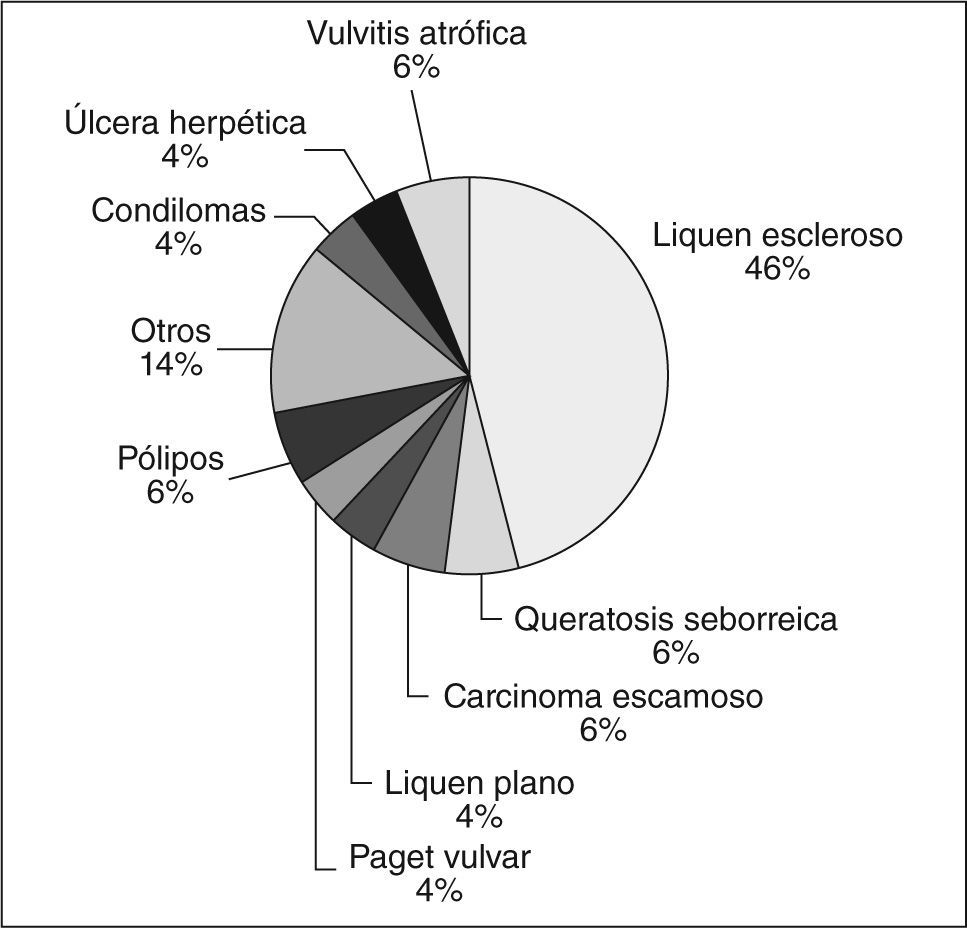
ResultadosSe estudió a 189 pacientes mayores de 55 años; 68 (36%) presentaban patología vulvar. El liquen escleroso fue la más frecuente (46%), con prurito como síntoma principal (64%) y localizado principalmente en los labios mayores. El tratamiento instaurado con más frecuencia fueron los corticoides de alta potencia (64%).
ConclusionesLa patología vulvar más frecuente en las pacientes menopáusicas de nuestra UTGI es el liquen escleroso, que se presenta habitualmente como prurito. Los corticoides de alta potencia fueron el tratamiento más efectivo.
Study the pathology of the vulva found in menopausal patients referred to a lower genital tract unit (LGTU).
Materials and methodsAn observational and descriptive study of menopausal patients with vulvar pathology from the LGTU of Hospital General Universitario de Alicante (Spain), between January 2000 and December 2007. We assessed the more common diseases, lesion type, location, diagnosis and treatment.
ResultsWe evaluated 189 patients (that were older than 55 years). Of these, 68 had vulvar pathology (36%), and lichen sclerosus (46%) the most frequent disease. The treatment most often established was with high-powered steroids (64%), which was also the most effective.
ConclusionsThe most common vulvar pathology in postmenopausal patients of our LGTU is the lichen sclerosus. Pruritus was the main symptom. High-powered steroids were the most effective treatment.
Las alteraciones hormonales que suceden durante la menopausia, fundamentalmente la disminución de los valores de estrógenos, llevan consigo la involución y la atrofia del aparato genital. En el caso de la vulva, se observa una disminución de la turgencia y la elasticidad de los tejidos. Es por ello que durante esta época es más frecuente encontrar alteraciones cutáneas vulvares que en otras épocas de la vida.
El objetivo de este estudio es realizar un análisis sobre la patología vulvar en las pacientes en edad menopáusica de nuestro medio, el tipo de lesión predominante, los síntomas principales y los tratamientos más eficaces.
MATERIAL Y MÉTODOSEstudio observacional y descriptivo de las pacientes en edad menopáusica (edad>55 años) con patología vulvar remitidas a la unidad del tracto genital inferior (UTGI) del Hospital General Universitario de Alicante, entre enero de 2000 y diciembre de 2007. Se evaluaron las patologías más frecuentes, el tipo de lesión, la localización, el diagnóstico y el tratamiento. A las 32 pacientes diagnosticadas de liquen escleroso (LE) se les realizó un cuestionario telefónico para establecer el estado actual, la valoración personal de su proceso patológico y el grado de satisfacción con la atención recibida y de adhesión a los distintos tratamientos. La base de datos y el manejo estadístico se realizó con el programa estadístico SPSS versión 12.
RESULTADOSEl total de primeras visitas realizadas en ese período fue de 1.501, de las cuales 189 eran mayores de 55 años. De ellas, 98 presentaban patología cervical, 23 vaginal y 68 vulvar.
La patología vulvar más frecuentemente hallada, como se puede observar en la figura 1, fue el LE (46%). El síntoma principal en nuestras pacientes fue el prurito (53,8%), seguido de sensación de bulto (9,2%) y el dolor (4,6%). La edad media de aparición de los síntomas vulvares fue de 69 años.
En las pacientes con diagnóstico de LE, la edad media de aparición fue de 70 años y el síntoma principal fue el prurito (64%), seguido del dolor (4%). La localización más frecuente fue en los labios mayores (28%), seguidos de los labios menores y el clítoris (12%). El diagnóstico se realizó por biopsia en el 84% de las lesiones.
Respecto al tratamiento, utilizamos corticoides de alta potencia (propionato de clobetasol al 0,05%) en 16 (64%) de las pacientes; estrógenos locales al 0,01% en 2 pacientes y propionato de testosterona al 2% en otras 2 pacientes. Las 3 mujeres restantes diagnosticadas de LE fueron tratadas con otros preparados no hormonales (antipruriginosos de uso tópico principalmente). En 18 de las pacientes hubo mejoría de las lesiones en piel y de la sintomatología; en este grupo están incluidas todas las pacientes que se trataron con corticoides tópicos. Por tanto, el tratamiento más efectivo y mejor tolerado por las pacientes fueron los corticoides de alta potencia (propionato de clobetasol tópico al 0,05%), y la disminución o desaparición de la sintomatología fue el criterio principal para evaluar la efectividad del tratamiento.
En cuanto a la valoración del resultado de la encuesta, destaca que el 90% de las pacientes entendió la naturaleza del problema y el 98% se sintió satisfecho con el tratamiento instaurado y el trato recibido.
DISCUSIÓNEn la UTGI de nuestro hospital se recibe a pacientes procedentes para valoración por cribado citológico alterado o por sospecha clínica de patología. La patología vulvar más frecuente en mujeres premenopáusicas es la relacionada con el virus del papiloma humano (condilomas y neoplasia vulvar intraepitelial), mientras que en pacientes menopáusicas la patología más prevalente es el LE. Este dato es constante en la bibliografía revisada1–3. La patología vulvar adquiere un papel importante entre las enfermedades del tracto genital inferior en las mujeres en edad menopáusica y LE es el diagnóstico que más frecuentemente encontramos en estas edades.
El LE, también denominado liquen escleroso y atrófico, es una dermatosis crónica de piel y mucosas, caracterizada por la presencia de pápulas o placas blancas atróficas bien definidas, que aparecen fundamentalmente en la piel de la región anogenital, y en menor frecuencia en la piel del tronco, que afecta sobre todo a mujeres posmenopáusicas (figs. 2 y 3).
Histológicamente, se caracteriza por atrofia de la epidermis (en fases avanzadas) que coexiste con hiperqueratosis moderada y a veces con edema de la capa basal o espongiosis. Hay un marcado edema o hialinización del tejido conjuntivo subepitelial, y debajo un infiltrado inflamatorio, generalmente focal.
La prevalencia del LE en la población general se estima en una de cada 300–1.000 mujeres. Aparece más frecuentemente en mujeres de entre 40–60 años, y en menor proporción en niñas de entre 1 y 13 años. En nuestro trabajo, no se pueden extrapolar datos de prevalencia poblacional puesto que nos referimos siempre a pacientes seleccionadas por los ginecólogos de zona para valorarlas en una unidad especializada, pero es destacable el dato de que el 46% de las pacientes mayores de 55 años remitidas por patología vulvar fue diagnosticada de LE.
La causa del LE es desconocida. Se ha teorizado sobre la implicación de factores como mecanismos autoinmunitarios, infecciones previas, inflamación crónica, traumas repetidos y factores genéticos de predisposición hereditaria. También se ha sugerido un factor hormonal en relación con los valores de estrógenos.
Las lesiones del LE cursan principalmente con prurito, dolor y escozor, disuria, sangrado y dispareunia. El prurito fue el síntoma principal en nuestra serie. Suelen ser simétricas y afectan fundamentalmente a la parte interna de la vulva, el periné y el área perianal (forma típica en ocho o en ojo de cerradura). En la mayoría de los casos, se observan grandes placas atróficas con pápulas de color marfil. La humedad y la maceración pueden dar lugar a placas erosivas y rojas, e incluso, a vesículas y ampollas. La periferia de las lesiones puede estar hiperpigmentada o despigmentada, por lo que hay que hacer el diagnóstico diferencial con el vitíligo. La evolución en el tiempo de las lesiones de LE puede dar lugar a atrofia y retracción de la vulva, con borramiento y retracción de labios menores, enterramiento del clítoris y reducción del introito vaginal.
El diagnóstico es clínico. La biopsia se puede utilizar para confirmar el diagnóstico o para descartar la presencia de una neoplasia asociada. Destaca la alta frecuencia de biopsias realizadas en nuestras pacientes (80%), lo que sin duda responde al que se trata de una unidad subespecializada en la que fundamentalmente se valoran pacientes remitidas por dudas clínicas o por no respuesta a tratamientos.
Como no existe un tratamiento absolutamente eficaz para las lesiones de LE4, se ha utilizado una larga lista de ellos. Las cremas de estrógenos al 0,01%, la progesterona tópica al 2%, el propionato de testosterona al 2%5 o la terapia hormonal sustitutiva ayudan a mejorar el estado del epitelio, pero son insuficientes como tratamiento por sí solas. Los preparados tópicos de glucocorticoides de alta potencia parecen ser el tratamiento más efectivo6,7 (propionato de clobetasol al 0,05% durante 1–2 meses, disminuyendo después a una potencia menor), y así lo hemos comprobado en nuestro estudio. La cirugía, el láser y la terapia fotodinámica son otras opciones terapéuticas, que se reservan para casos muy seleccionados y refractarios a tratamiento médico. En nuestra unidad no tenemos experiencia en estos extremos.
En cuanto a la valoración subjetiva de las pacientes derivada de la encuesta telefónica, resulta alentador que, tratándose de una afección crónica, recidivante e insidiosa, las respuestas sean positivas en la comprensión de la enfermedad y la tolerancia y adhesión a estos.
Por otra parte, se ha discutido mucho el carácter premaligno de las lesiones de LE8,9. Parece ser que el riesgo de degeneración en carcinoma escamoso está restringido sólo a las lesiones de la región genital y la frecuencia con que se produce varía de unas series a otras entre el 4 y el 20%10. La mayoría de los casos descritos de carcinoma escamoso desarrollado sobre lesiones de LE han aparecido en mujeres con lesiones vulvares de muchos años de evolución. No obstante, la presencia de síntomas y su duración o la pérdida de la arquitectura vulvar son datos que no son indicadores útiles del potencial cancerígeno11. En nuestra revisión, sólo encontramos un caso, en una paciente de 85 años, con lesiones de LE de unos 10 años de evolución. Estudios al respecto confieren gran valor a la determinación inmunohistoquímica de MIB 1 y p53 para identificar las lesiones de LE con más susceptibilidad para malignizar12,13.
En resumen, la patología vulvar más frecuente en las pacientes remitidas a nuestra UTGI es el LE, cuyo síntoma fundamental es el prurito. Los corticoides de alta potencia en aplicación tópica son el tratamiento más efectivo.
CONFLICTO DE INTERESESLos autores declaran no tener ningún conflicto de intereses.