La evisceración transvaginal es una situación poco frecuente, con pocos casos publicados en la literatura internacional. Cuando se presenta lo hace habitualmente en mujeres posmenopáusicas y está relacionada con la cirugía vaginal previa, especialmente con la histerectomía. Requiere una intervención quirúrgica de urgencia para reparar el defecto en el fondo vaginal, e incluso, si es preciso, resecar el tramo de intestino afectado. Presentamos un caso de evisceración transvaginal del intestino delgado transcurridos 14 años desde la realización de una histerectomía radical por un cáncer de endometrio y con un prolapso de la cúpula vaginal.
Transvaginal evisceration is a rare situation, with few cases reported in the international literature. This situation normally occurs in postmenopausal women and is associated with previous vaginal surgery, especially hysterectomy. The defect in the vaginal fundus requires emergency surgery, and even resection of the affected section of the bowel, if necessary. We report a case of vaginal evisceration of the small bowel 14 years after radical hysterectomy in a patient with endometrial cancer and vaginal vault prolapse.
La evisceración intestinal transvaginal tras una histerectomía es una situación inusual, con pocos casos publicados. Su frecuencia es mucho menor cuando el abordaje es abdominal1–4. Al realizar una búsqueda en Pubmed con los términos «evisceration» y «radical hysterectomy» obtuvimos 11 resultados, y en solo uno de ellos se hacía referencia a la evisceración transvaginal tras histerectomía radical y radioterapia adyuvante por cáncer de endometrio. De ahí la singularidad del caso que aportamos.
Se trata de una grave complicación postoperatoria, independientemente de la edad de la paciente. La cirugía vaginal previa, las alteraciones de la cúpula vaginal y el hipoestrogenismo son los tres factores de riesgo fundamentales para la evisceración vaginal en la mujer posmenopáusica, siendo menos frecuente en la premenopausia. En esta etapa de la vida suele estar en relación con traumatismos durante el coito, con trauma obstétrico o con la introducción de cuerpos extraños1,3.
El íleon distal es el órgano más frecuentemente eviscerado, pero también se ha comunicado el prolapso del epiplón, del apéndice y de las trompas de Falopio1,2,6. La evisceración vaginal requiere siempre una intervención inmediata1,3,5.
Caso clínicoPaciente de 78 años que presentaba como antecedentes gineco-obstétricos dos abortos y tres partos vaginales, y como antecedentes personales padecía obesidad (IMC de 35,26), hipertensión arterial y había sido operada de una herniorrafia inguinal derecha y de una histerectomía radical laparotómica acompañada de linfadenectomía pélvica 14 años antes por presentar un adenocarcinoma de endometrio. El postoperatorio cursó sin incidencias y la paciente recibió el alta hospitalaria en una semana, recibiendo terapia coadyuvante con radioterapia externa y braquiterapia postoperatoria. El tratamiento con radioterapia externa se inició a los cuatro meses de ser intervenida la paciente, mediante haz de fotones de 16 Mv con técnica isocéntrica, dos campos AP-PA de 13×16cm, conformados, y LD y LI de 10×16cm. Se empleó un fraccionamiento de 1,8Gy por sesión, 5 sesiones por semana hasta completar en un mes una dosis de 45Gy (16,2Gy a través de laterales y 28,8Gy a través de AP-PA). Posteriormente se procedió al tratamiento intracavitario, con aplicación de colpostatos vaginales de Delouche del número 1, portadores de fuentes de cesio-137, alcanzándose una dosis de 22Gy en la superficie mucosa. La tolerancia al tratamiento radioterápico fue excelente. Desde hacía 3 meses la paciente se encontraba en lista de espera para la realización de una operación de Richter porque presentaba un prolapso de cúpula vaginal.
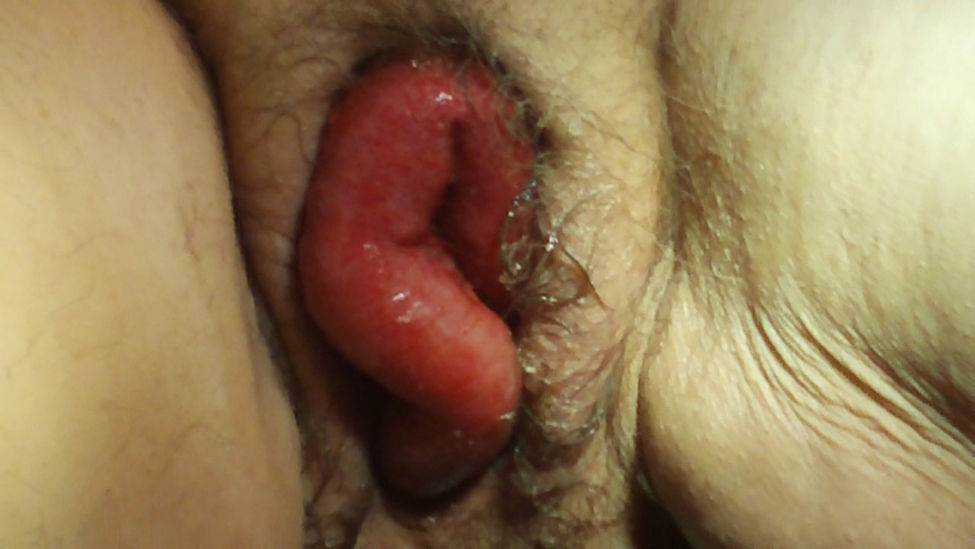
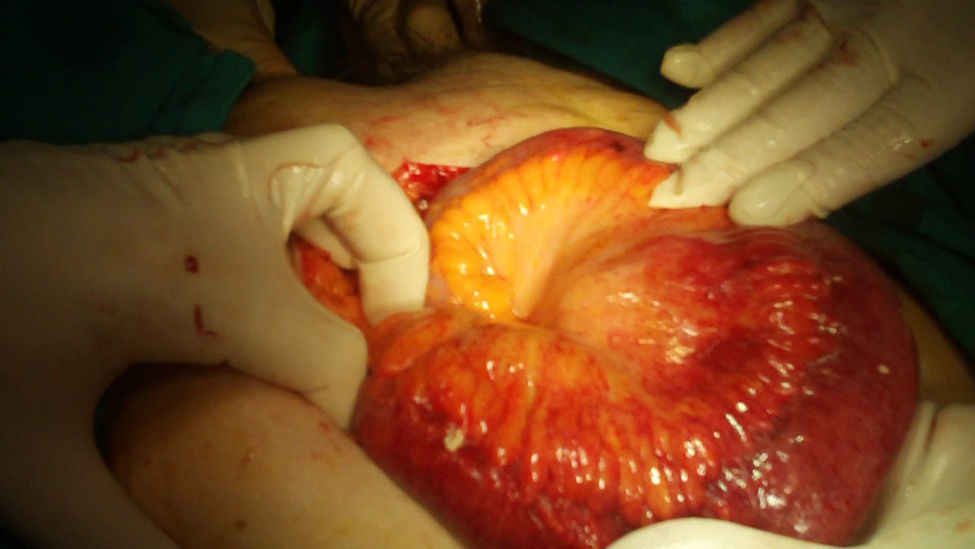
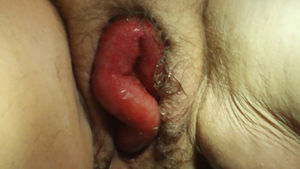
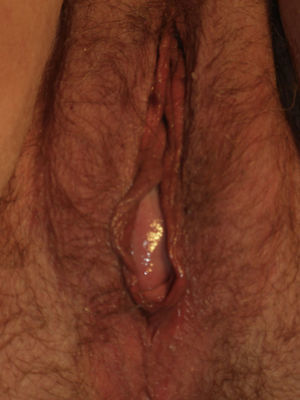
La paciente acude de urgencia al Servicio de Obstetricia y Ginecología por percibir un bulto genital y un dolor abdominal de cinco horas de evolución, agudizado hacía una hora antes. Presentaba, como síntoma acompañante, estreñimiento de 2 días de evolución, sin vómitos asociados. A la exploración se apreciaba la exteriorización transvaginal de asas de intestino delgado hiperémicas, con motilidad parcialmente conservada (fig. 1). Como conducta inmediata se protegieron las asas intestinales para evitar traumas sobreañadidos y se indicó la realización de intervención quirúrgica de urgencia. Se procedió a la realización de una laparotomía media sobre la cicatriz previa y se redujeron las asas intestinales exteriorizadas y estranguladas por la cúpula vaginal abierta, previo lavado con suero fisiológico y la comprobación de la vitalidad de las mismas. A continuación se cerró la cúpula vaginal con sutura continua de poligluconato (Maxon®) y se volvió a comprobar la viabilidad de las asas intestinales (fig. 2). Antes de proceder al cierre de la pared abdominal se introdujo una sonda nasogástrica y se colocó un drenaje en el fondo de saco de Douglas. Se añadió tratamiento antibiótico intravenoso a dosis terapéuticas (amoxicilina-clavulánico 1g/8h y metronidazol 500mg/8h). La evolución postoperatoria fue favorable y la paciente recibió el alta hospitalaria una semana después de haber sido intervenida. A los 3 meses fue revisada, constatándose la persistencia del prolapso de la cúpula vaginal (fig. 3) por lo que se incluyó a la paciente en lista de espera quirúrgica para la realización de una operación de Richter.
La evisceración transvaginal post-histerectomía abdominal es una patología excepcional, con pocos casos publicados. Habitualmente presenta un antecedente quirúrgico previo, más frecuentemente histerectomía por vía vaginal1–3. Se presenta con mayor frecuencia en mujeres posmenopáusicas, y en estas, además de la cirugía vaginal previa, son importantes factores de riesgo las alteraciones de la cúpula vaginal y el hipoestronismo, con la consiguiente atrofia de la cúpula vaginal que puede conllevar ulceración y perforación de esta3. Es importante destacar que el riesgo de presentar esta complicación se incrementa tras una histerectomía radical debido a diversos motivos, como son una vagina restante acortada, la posibilidad de afectación de los tejidos por el tumor, la hipovascularización resultante de la radicalidad de la cirugía y la radioterapia adyuvante, que contribuyen a la debilidad de la cúpula5. La fisiopatología de la evisceración después de la radioterapia adyuvante se debe a una endarteritis obliterante progresiva, conduciendo a un tejido hipocelular con pobre vascularización e hipóxico, por lo que puede producirse consecuentemente la rotura tisular como consecuencia de un traumatismo directo o de forma espontánea, principalmente cuando la dosis total administrada es elevada6. Habitualmente se asocia con un incremento brusco de la presión intraabdominal (acceso de tos, esfuerzo defecatorio, etc.); recordemos que nuestra paciente refería estreñimiento de 2 días de evolución, por lo que probablemente la realización de la maniobra de Valsalva contribuyera a la evisceración. Cabe destacar que la cirugía laparoscópica parece incrementar el riesgo de dehiscencia de la cúpula vaginal, y por tanto de evisceración, debido al empleo de energía térmica7. En consecuencia, podría ser prudente reducir al mínimo el uso de energía térmica durante el corte de la cúpula vaginal8. Además, Nezhat et al.9 informaron de que los pacientes que se someten a histerectomía laparoscópica tienen un período de recuperación más corto y pueden regresar a sus actividades diarias mucho más rápido, incluyendo las relaciones sexuales, dando lugar a un mayor riesgo de rotura de la bóveda vaginal.
El intervalo de tiempo entre el acto quirúrgico y la complicación es variable, y en los trabajos publicados oscila desde un día hasta 25años. En nuestro caso, habían transcurrido 14 años. La presentación clínica del cuadro suele ser dolor pélvico o vaginal, hemorragia vaginal, o la aparición de una masa que protruye en la vagina1,2.La intervención primaria para la evisceración vaginal consiste en la estabilización hemodinámica de la paciente, irrigar las asas intestinales utilizando solución salina caliente3 y colocar una gasa húmeda estéril. La paciente debe ser colocada en posición de Trendelenburg y administrársele antibióticos. Además, si se encuentra hemodinámicamente estable, es recomendable la realización de una radiografía abdominal para evaluar la posibilidad de un cuerpo extraño. La evisceración transvaginal es una urgencia quirúrgica, debido al riesgo de perforación de las asas intestinales y/o de necrosis y de sepsis general, que requiere un reconocimiento rápido y un tratamiento quirúrgico inmediato1–3. Los objetivos de la cirugía son la reducción intestinal, la eventual resección de asas desvitalizadas y la reparación del defecto vaginal. El abordaje puede ser vaginal, abdominal o combinado, dependiendo de las condiciones de la paciente y de la viabilidad del intestino en el momento del tratamiento3,6. El abordaje combinado es considerado el más adecuado por la mayoría de los autores, sobre todo ante la sospecha de isquemia intestinal3,8, y se recomienda para la evaluación adecuada y la efectiva reparación de los tejidos involucrados. Aunque la laparotomía proporciona un buen acceso y permite una inspección completa del intestino y su mesenterio, la vía vaginal puede ser adecuada en aquellos casos fácilmente reducibles con viabilidad intestinal1,6, evitando la morbilidad de la laparotomía. La combinación de la vía vaginal y la laparoscópica parece tener ventajas similares al empleo combinado de la abdominal y la vaginal y minimiza la morbilidad asociada a la laparotomía; sin embargo, se han comunicado muy pocos casos5.
Algunos autores creen que la disfunción del suelo pelviano debe de ser reparada en el mismo acto quirúrgico, mientras que otros abogan por hacerlo en un segundo tiempo, lo que conllevaría un menor índice de infecciones. El cierre simple de la cúpula vaginal suele ser suficiente, aunque se puede reforzar la sutura con una malla de material no reabsorbible, politetrafluoroetileno o polipropileno, aunque, según Narducci5, la reparación con una malla sintética en las pacientes oncológicas puede no ser de elección debido a la pobre calidad tisular en estas pacientes. En el caso que nos ocupa, durante el transcurso de la intervención se valoró la corrección del prolapso de la cúpula vaginal mediante técnica abdominal con interposición de una malla, pero debido al incremento del riesgo de infección por la presencia de un cuerpo extraño se descartó esta opción. La cúpula vaginal se puede reforzar con los ligamentos cardinales o útero-sacros, o realizar una sacropexia3. Otras medidas son la culdoplastia modificada de McCall o la obliteración del fondo del saco de Douglas (procedimiento de Moschowitz) para prevenir la recurrencia del enterocele. La técnica de elección para el prolapso de cúpula vaginal, en nuestra unidad, es la intervención de Richter, ya que consideramos que causa las mínimas complicaciones, el acceso es fácil y ofrece la posibilidad de corregir no solo el prolapso vaginal, sino también el cistocele y el rectocele. Esta técnica consiste en la fijación de la vagina, por vía vaginal, a uno o ambos los ligamentos sacroespinosos, y su índice de éxito es del 81-100%. En el caso de defectos amplios de la pared vaginal podrían utilizarse procedimientos descritos para la reparación de las fístulas vesicovaginales tras radioterapia, empleando un pedículo de epiplón (procedimiento de Bastiaanse), interponiendo músculo bulvocavernoso y piel de los labios vulvares (procedimiento de Martius), un colgajo miocutáneo del músculo gracilis (procedimiento de Ingelman-Sundberg) o el colgajo miocutáneo del glúteo mayor o del músculo recto anterior. El objetivo común de todos ellos sería aumentar la vascularización y promover una buena cicatrización10.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.