El propósito de este estudio prospectivo fue evaluar el procedimiento de soldadura intraoral como técnica adecuada para la colocación en el paciente edéntulo, en el mismo día de la cirugía, de la restauración final.
Material y métodosTodos los pacientes que presentaban una arcada totalmente edéntula y que eran considerados apropiados, recibieron una restauración fija soportada por una barra de titanio soldada intraoralmente. Se conectaron los pilares definitivos a los implantes y a continuación se soldaron a una barra de titanio empleando un soldador intraoral. Esta estructura se empleó para soportar la restauración acrílica definitiva, que se ajustó el mismo día de la colocación de los implantes. A lo largo de un periodo de seguimiento de 36 meses se valoraron el éxito de la restauración y de los implantes, la perdida ósea marginal media, la profundidad de sondaje de las bolsas, y el sangrado al sondaje.
ResultadosVeintiséis pacientes con maxilar superior edéntulo y 34 pacientes con mandíbula edéntula, con una media de edad de 57,1 años (DE = 17,9, n = 60), fueron tratados consecutivamente con 324 implantes de carga inmediata. No se observó ninguna fractura ni alteración radiográficamente detectable de la estructura soldada. En el periodo de seguimiento se habían osteointegrado un total de 321 (99,1%) implantes que permanecían clínicamente estables. A los 36 meses la perdida ósea marginal media acumulada era de, 0,967mm (DE = 0,361) en los casos del maxilar superior y de 1,016mm (DE = 0,413) en los casos mandibulares, respectivamente.
ConclusionesSe puede rehabilitar de forma satisfactoria al paciente edéntulo el mismo día de la cirugía mediante una prótesis fija definitiva soportada por una estructura de titanio soldada intraoralmente.
(Quintessence Int. 2010(8);41:651-9)
El aumento de la esperanza de vida en los países occidentales plantea continuamente nuevos retos a los profesionales de la odontología al existir cada vez un mayor número de pacientes que presentan edentulismo en una o ambas arcadas1. Estos pacientes a menudo rechazan la rehabilitación mediante prótesis removible, bien por motivos funcionales o por motivos psicológicos. La restauración mediante una prótesis implantosoportada provisional y de carga inmediata se ha demostrado ya como un procedimiento viable en el tratamiento de los maxilares edéntulos2–6 y mandíbulas edéntulas7–12 siempre y cuando pueda obtenerse una buena estabilidad primaria de los implantes13.
Sin embargo tan solo unos pocos estudios han reseñado la rehabilitación de una arcada completamente edéntula mediante una restauración definitiva de carga inmediata. En 1999, Branemark et al.14 propusieron un protocolo clínico que incluía el empleo de componentes prefabricados y guías quirúrgicas, eliminación de los procedimientos de impresión de la prótesis, y adaptación de una prótesis fija definitiva el mismo día de la colocación de los implantes. Los autores reseñaron una tasa de éxito del 98% tanto para los implantes como para la prótesis, en la rehabilitación del edentulismo mandibular, y la reconstrucción definitiva se podía llevar a cabo el mismo día de la cirugía. Empleando el protocolo clínico de Branemark y sus colaboradores, Van Steenberghe et al.15 observaron una tasa de fallo acumulada de los implantes y prótesis del 7,3 y 5%, respectivamente después de un año. Los autores determinaron que, en una población media de pacientes, se podían mantener durante al menos un años los niveles de hueso marginal de alrededor de los implantes de carga inmediata en la mandíbula.
En una serie de casos publicados en 2005, Ibañez et al.16 trataron con éxito 12 maxilares edéntulos mediante una restauración definitiva implantosoportada (metal-acrílica o metal-cerámica) colocada entre 6 y 24h después de la cirugía. En el mismo año, van Steenbergue et al.7 trataron 27 pacientes con un maxilar edéntulo, empleando una plantilla quirúrgica individual asistida por tomografía computarizada para la cirugía sin colgajo y una sobrestructura de prótesis prefabricada adaptada individualmente. Todos los pacientes recibieron su restauración final de prótesis inmediatamente después de la colocación de los implantes.
Klee de Vasconcellos et al.18 propusieron la rehabilitación de la mandíbula mediante una prótesis fija definitiva fabricada sobre una barra de titanio unida a los implantes el mismo día de la colocación de los mismos. Las tasas de supervivencia globales de los implantes y prótesis fueron del 100%. Los autores concluyeron que una prótesis fija de arcada completa con carga oclusal soportada por cuatro implantes dentales recién colocados no perjudicaba la osteointegración y representaba una opción de tratamiento viable.
En 2006, Degidi et al.19 publicaron un protocolo para la carga inmediata de múltiples implantes soldando una barra de titanio a los pilares de los mismos de forma directa en la cavidad oral, como si se realizara una restauración provisional individualizada reforzada con metal. Recientemente, se evaluó satisfactoriamente este protocolo clínico y se aplicó en un número seleccionado de casos para la fabricación y colocación de restauraciones definitivas en mandíbulas20 y maxilares21 edéntulos.
El propósito de este estudio prospectivo fue evaluar el concepto de soldadura intraoral en el paciente edéntulo durante periodos de tiempo más prolongados, para determinar mejor el éxito a largo plazo de este planteamiento.
1Material y métodos1.1Selección de pacientes y colocación de los implantesSe consideró apto para ser incluido en este estudio prospectivo todo paciente de 18 años o más que presentara una arcada totalmente edéntula (fig. 1). El estado de la arcada antagonista no se consideró un factor excluyente. Los pacientes no se consideraban aptos para ser incluidos en el estudio cuando cumplían alguno de los criterios de exclusión siguientes: (1) infección activa en las zonas donde se tenían que colocar los implantes; (2) enfermedad sistémica que pudiera comprometer la osteointegración; (3) radioterapia en la región craneofacial en los últimos 12 meses; (4) hábito de tabaco con más de 10 cigarrillos al día; (5) embarazo o lactancia; (6) signos o síntomas de bruxismo; (7) suficiente cantidad de hueso para la colocación axial normal de los implantes.
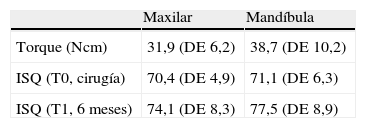
Este estudio fue diseñado y llevado a cabo en total acuerdo con la Declaración de la Asociación Médica Mundial de Helsinki, revisada en 2002. Todos los pacientes firmaron una hoja de consentimiento informado escrita específica. Cada uno de los pacientes recibió implantes de 3,4mm o 3,8mm de diámetro, de rosca paralela, chorreados y grabados al ácido con conexión interna hexagonal (XiVE Plus, Dentsply Friadent). Todos los implantes fueron colocados, sobre zonas ya curadas, por un cirujano experto (M.D) en una consulta privada de Bolonia, Italia. Durante el procedimiento de colocación de los implantes, se registraron mediante una unidad quirúrgica (Frios Unit E, W&H Dentalwerk) y una sonda digital (Osstell), el torque de inserción y el cociente de estabilidad de los implantes (ISQ). Los pacientes eran eliminados del estudio cuando alguno de los implantes no conseguía una buena estabilidad primaria, definida como (1) torque de inserción, 25Ncm y (2) ISQ, 60.
El análisis preoperatorio de las características anatómicas y elección de la longitud de los implantes se realizó empleando radiografías periapical y panorámica o tomografía computarizada cuando era posible. Se tomaron impresiones del maxilar y mandíbula, y se confeccionaron modelos de estudio. Se determinó el color y la estructura de los dientes de la prótesis, y se escogieron dientes altamente resistentes al desgaste (Vita Physiodens, Vita Zahnfabrik). Los dientes se montaron para estudio sobre un modelo, empleando un articulador semiajustable, y uniéndolos mediante resina acrílica de acuerdo con la forma anatómica de la arcada a tratar. Esta restauración acrílica definitiva se agujereó para crear espacio para la colocación de la futura estructura de titanio.
Todos los pacientes fueron tratados con antibióticos el día anterior a la cirugía (2g de amoxicilina al día). Durante la cirugía se administró anestesia local (articaína al 2%/adrenalina 1:100.000).
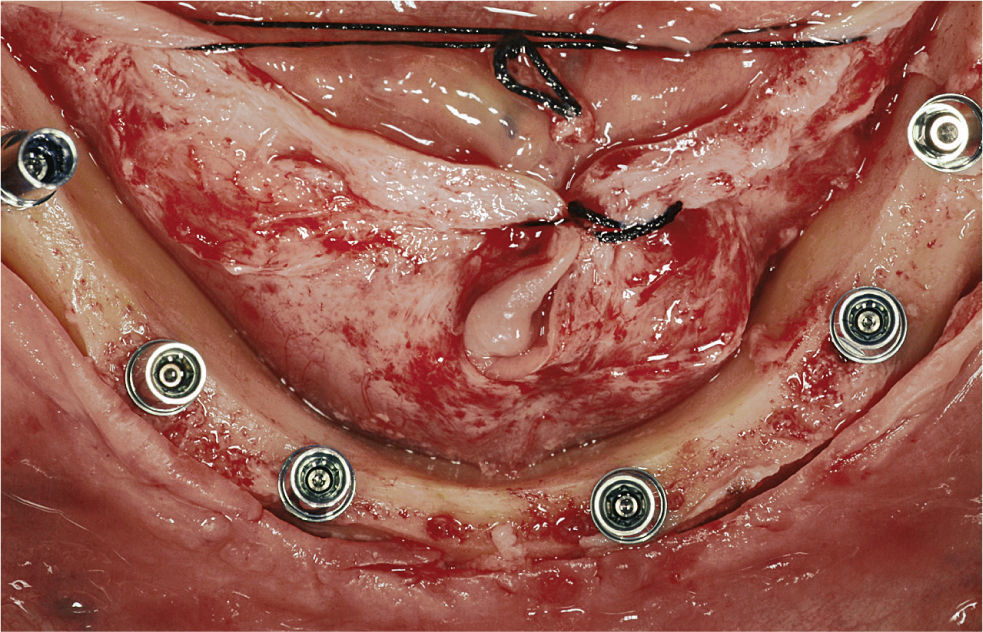
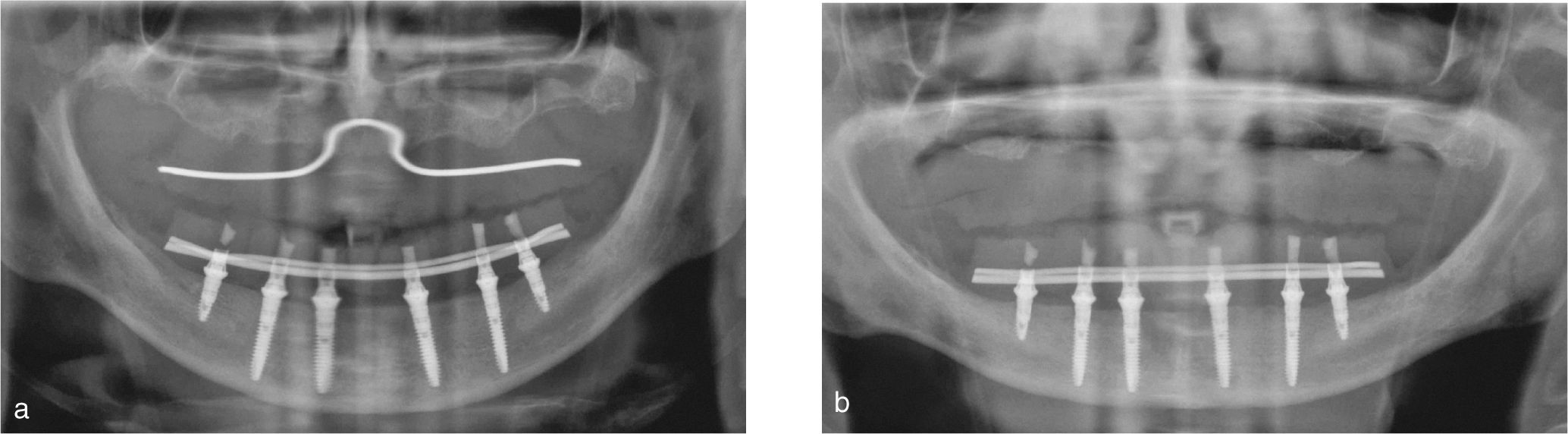
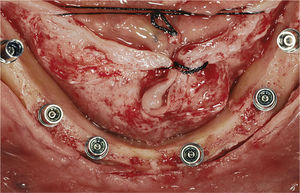
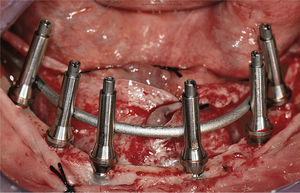
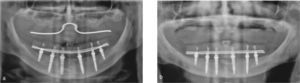
La cirugía se inició con una incisión mediocrestal que se extendió desde la tuberosidad derecha hasta la tuberosidad izquierda en el maxilar superior y desde la posición del primer molar derecho hasta el primer molar izquierdo en la mandíbula. En la mandíbula, se localizaron los agujeros mentonianos, se elevaron colgajos, y se expuso la cresta ósea. Cuando en la mandíbula se encontraba un reborde en filo de cuchillo, se realizaba una leve osteoplastia bajo copiosa irrigación con solución salina estéril. Se colocaron implantes con la distribución anteroposterior más ancha posible empleando una plantilla quirúrgica. En el área intraforaminal se colocaron cuatro implantes: los más distales se colocaron al menos 2mm anteriores al nervio mentoniano, y los mesiales repartidos de forma regular en el espacio anterior remanente (fig. 2). En siete casos, se encontró suficiente hueso en la región retroforaminal, y se colocaron dos implantes adicionales. No se empleó material de injerto óseo.
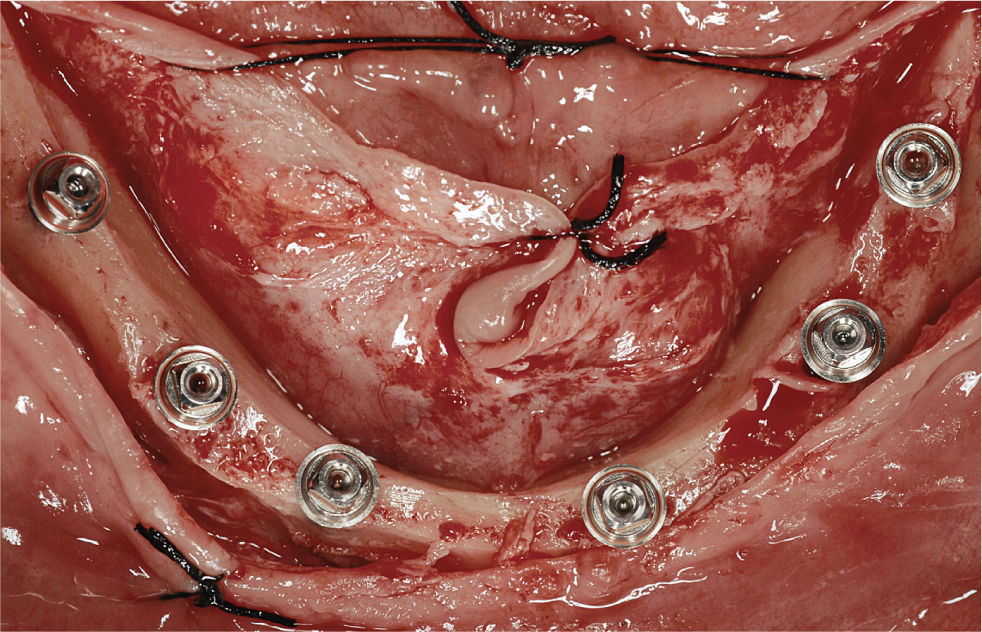
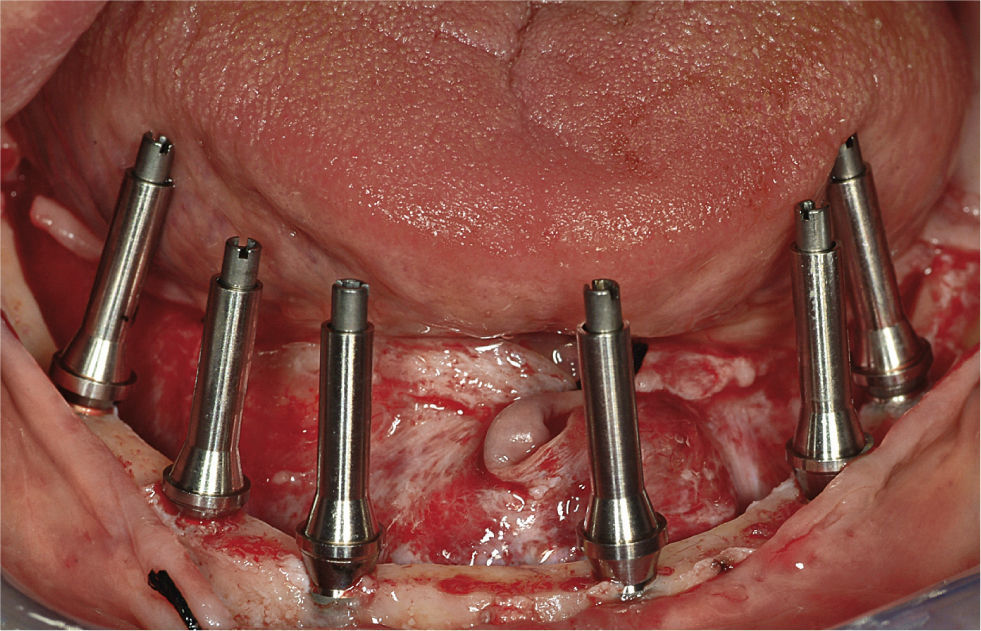
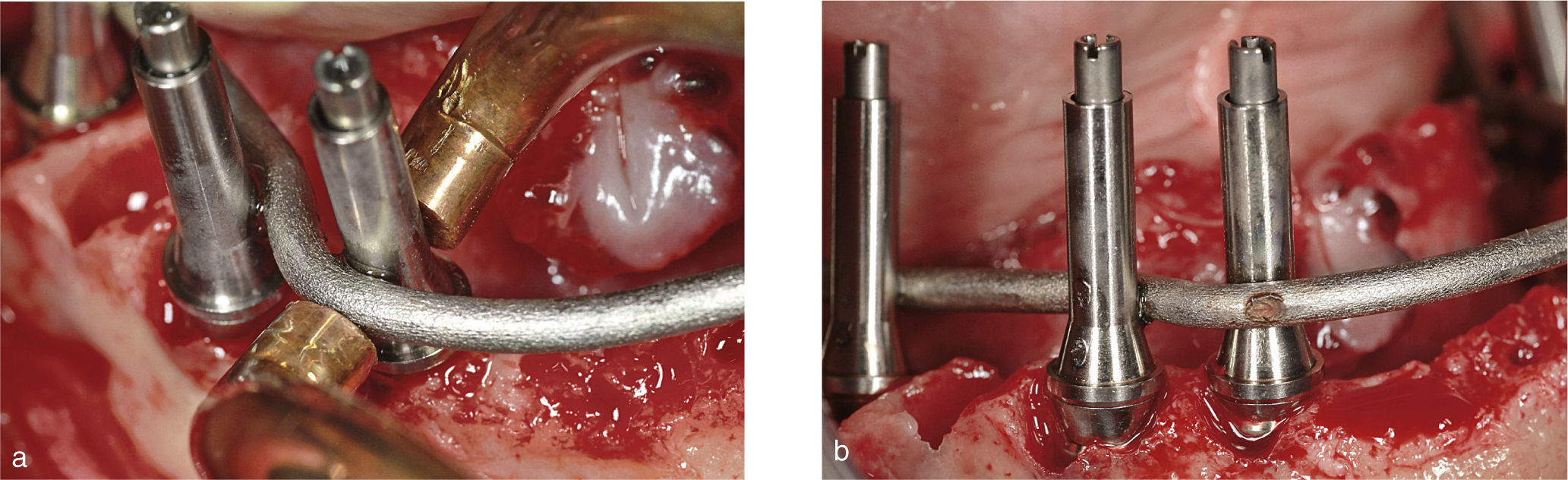
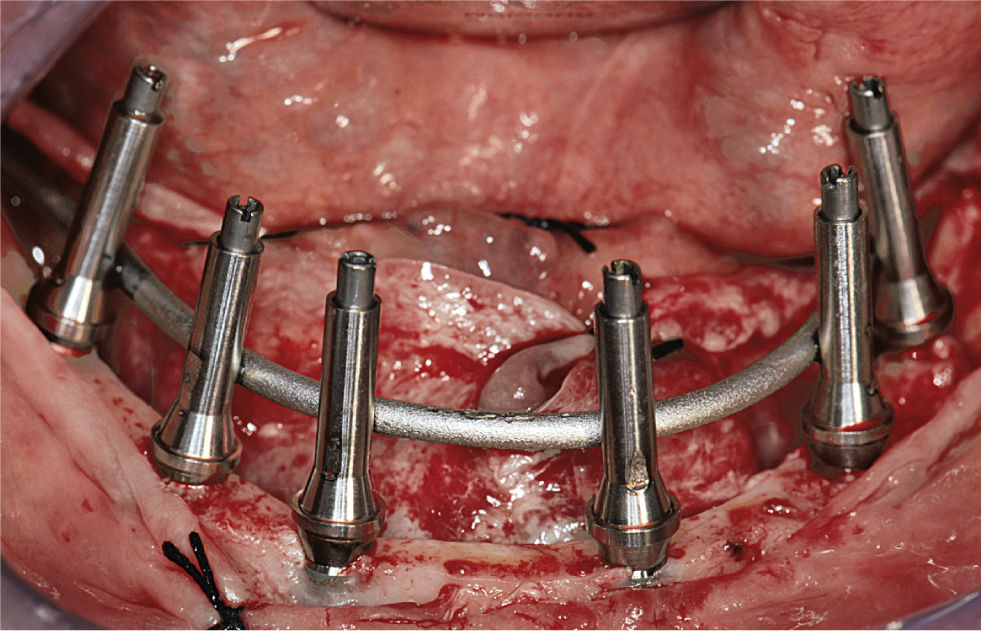
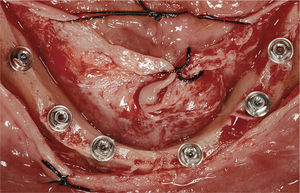
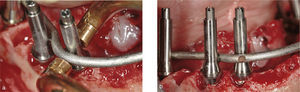
La conexión hexagonal interna de los implantes se reemplazó por un pilar con conexión externa circular y cónica (MP, Dentsply Friadent) (fig. 3). Esto nos permitió compensar las posibles falta de paralelismo entre los implantes. Estos pilares se conectaron a continuación a los implantes apretando las roscas hasta un torque de 20Ncm. Después se conectó un cilindro de titanio (el denominado pilar de soldadura) a cada pilar con una rosca pin guía larga (fig. 4). Mediante una unidad de soldadura intraoral (Aptiva NS 1100, EnneServizi) se soldó al primer pilar distal de la izquierda una barra de titanio puro grado 2 (Bio-Micron s.a.s., Limbiate) de 2mm de diámetro. Después se modeló la barra mediante unos alicates How utility rectos (Unitek, 3M ESPE) doblándola de forma pasiva hasta contactar el pilar adyacente al previamente soldado. El proceso se repitió en los restantes pilares remanentes.
1.2Soldadura intraoralEl protocolo de soldadura intraoral moderno es un refinamiento de la técnica descrita por Mondani y Mondani22 y Hruska23 (figs. 5 y 6). El proceso de soldadura se subdivide en tres fases: preparación, soldadura, y refrigeración.
Fase de preparación. Se colocan los dos electrodos de las pinzas de soldadura uno en la barra y el otro en el pilar, las dos superficies deben estar limpias y sin ningún signo de oxidación en su superficie. Los electrodos de cobre del extremo de las pinzas se ponen suavemente en contacto con las partes a soldar, y a continuación se aplica una firme presión. Resulta de importancia crucial asegurar un contacto completo entre la barra curvada y el pilar de soldadura durante todo el proceso. Para ello se debe aplicar una presión firme y constante asegurando una unión perfecta entre las partes a soldar. La presencia de agua o saliva no compromete la calidad de la soldadura. Tanto el equipo quirúrgico como el paciente deben llevar gafas de protección durante todo el proceso.
Fase de soldadura. Se aplica una carga eléctrica de un condensador previamente descargado a los electrodos de cobre de las pinzas de soldadura. La corriente eléctrica transferida a los electrodos eleva instantáneamente la temperatura de los dos componentes de titanio hasta el punto de fusión. La soldadura se lleva a cabo sin relleno de metal y se completa en unos 2 a 5 milisegundos.
Fase de refrigeración. Gracias a la diferente conductividad térmica de las partes de titanio (19 vatios por kelvin por metro), y de los electrodos de cobre (386 vatios por kelvin por metro), el proceso se realiza sin ninguna molestia para el paciente ni daño a los tejidos adyacentes, ya que no se transmite ningún calor perceptible al área peri-implantaria. Los electrodos de cobre disipan todo el calor que se genera. Durante esta fase, el titanio cristaliza, y por ello es necesario mantener la barra y el pilar bajo firme presión.
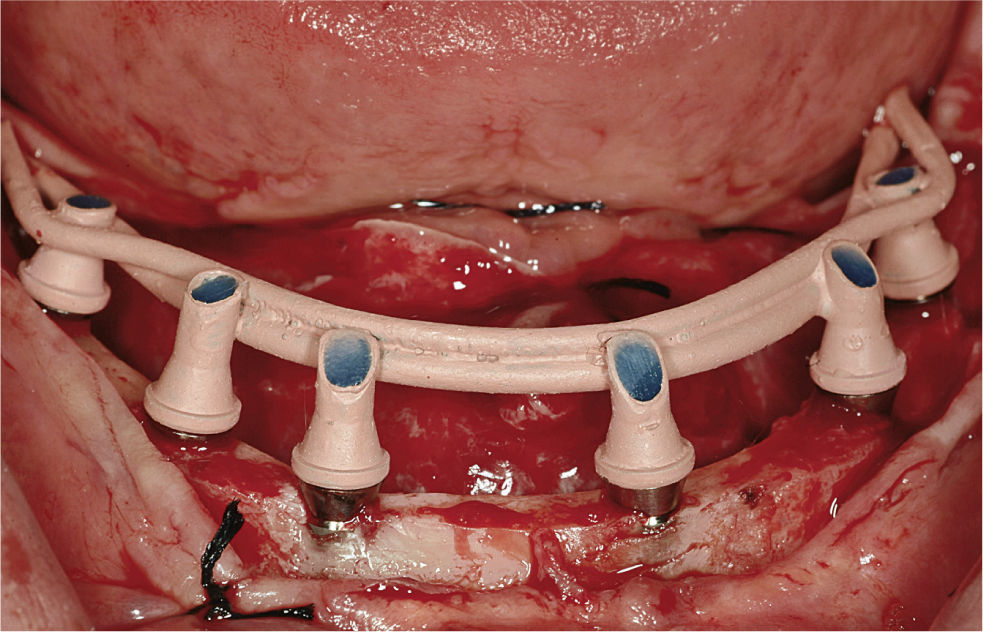
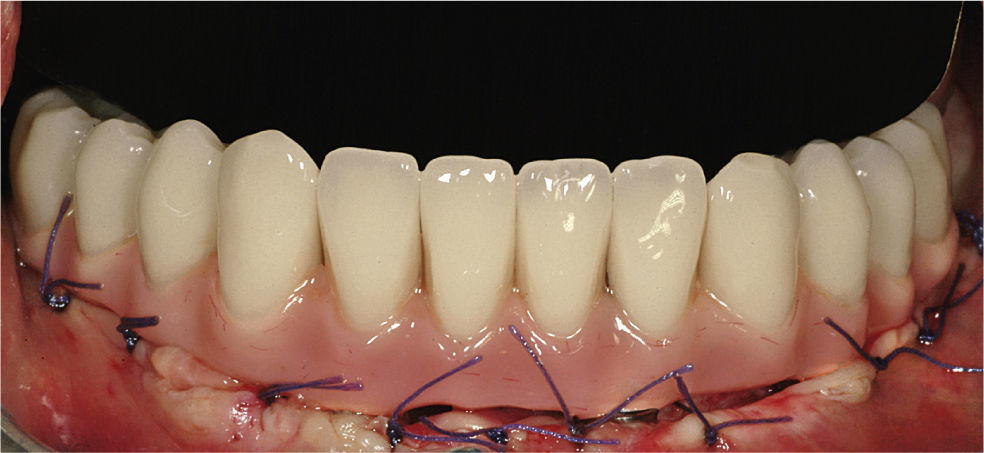
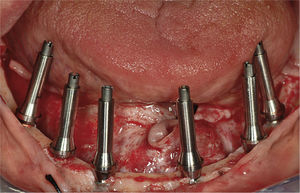
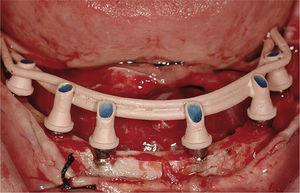
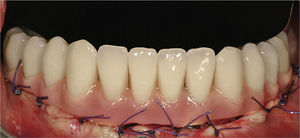
1.3Acabado de la restauraciónSe retiró la estructura creada por la soldadura de la barra de titanio a los implantes pilares y se comprobó la pasividad de la estructura completa mediante la prueba de Sheffield 1. Después se abrasionó la estructura con partículas de aire (Modulars 3, Silfradent) y se les aplicó opaquer (OVS 2 Opaker, Dentsply Trubyte) para evitar la reflexión de la luz en el metal a través de la resina acrílica (fig. 7). Se posicionaron los tejidos blandos alrededor de los pilares y se suturaron. Se volvió a colocar la estructura opaca en la cavidad oral, y se rebasó la restauración de resina acrílica agujereada sobre la estructura de titanio mediante una pequeña cantidad de resina acrílica autopolimerizable. Se estableció y comprobó una dimensión vertical correcta empleando marcas de referencia faciales recogidas antes de la cirugía. Después se retiró la restauración de la cavidad oral y se rellenó completamente con resina acrílica procesada con calor y presión. La restauración se recortó, pulió, y enroscó el mismo día, asegurando las roscas con un torque de 20Ncm (figs. 8 y 9). Los agujeros de rosca se cerraron con composite. Se instruyó a los pacientes para que tomaran una dieta blanda durante 4 semanas después de la cirugía. Se les dieron instrucciones de higiene oral.
1.4ObservacionesSe realizaron las siguientes observaciones:
- •
El éxito de la restauración definido como la ausencia de fracturas tanto en la sobrestructura de resina acrílica como en los puntos de soldadura, aunque se hubieran retirado uno o más implantes de soporte de la restauración.
- •
La supervivencia de los implantes24, definida como la ausencia de movilidad de los implantes, de imágenes radiolúcidas peri-implantarias, de inflamación, o de dolor en el área quirúrgica, en los exámenes de revisión.
- •
El éxito de los implantes24 se definió como la supervivencia de los mismos junto con una pérdida de hueso marginal menor de 1mm después de un año de carga y no más de 0,2mm de perdida entre cada seguimiento después del primer año de función.
- •
Los cambios en el nivel de hueso peri-implantario marginal, definidos como la modificación de la distancia entre el plano de plataforma de los implantes y el punto más coronal del hueso de soporte, valorado mediante radiografías periapicales tomadas con un jig de posicionamiento individual. Cada radiografía periapical se digitalizó mediante un escáner (Epson Expresión 1680 Pro, Epson Italia) y se analizó mediante un programa de medición (Meazure 2.0 build 158, C Thing Software) empleando el protocolo de Jaffin et al.25, y tomando como referencias cruzadas dobles la altura de la plataforma y la longitud de los implantes.
- •
El nivel de salud gingival marginal valorado a los 6 meses de seguimiento mediante mediciones de la profundidad de sondaje mesiales y distales tomadas empleando una presión de 0,15N y la frecuencia de sangrado al sondaje.
- •
Las complicaciones biológicas y técnicas que se han elaborado en los resultados.
- •
Se tomaron radiografías periapicales a T0: después de la cirugía y ajuste de la restauración inmediata final; T1: seguimiento de la restauración final después de 6 meses de carga oclusal completa; T2: seguimiento de la restauración final después de un año de carga oclusal completa; T3: seguimiento de la restauración final después de 2 años de carga oclusal completa; T4: seguimiento de la restauración final después de 3 años de carga oclusal completa (fig. 9).
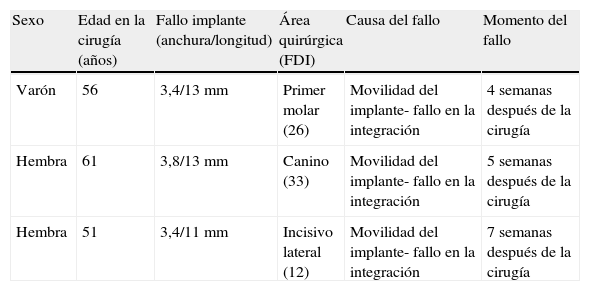
En este estudio se incluyeron consecutivamente, entre enero de 2006 y diciembre de 2006, sesenta pacientes en buen estado de salud. La edad media de los pacientes en el momento de la cirugía era de 57,1 años (DE = 17,9). Cada uno de ellos recibió una restauración fija que fue unida a implantes dentales colocados en el maxilar o mandíbula edéntulos. En la tabla 1 se detallan el torque medio de inserción y los valores ISQ. Se osteointegraron un total de 321 de 324 implantes (99,1%), implantes que se mostraron clínicamente estables en la revisión de 6 meses. Las evaluaciones radiográficas y las mediciones de profundidad de sondaje, se resumen en las tablas 2 y 3. En tres pacientes se registraron complicaciones biológicas tempranas similares, estos pacientes presentaron inflamación, molestias, y dolor en el área quirúrgica, respectivamente, 4, 5 y 8 semanas después de la cirugía. Las restauraciones se retiraron cuidadosamente, y se observó que uno de los implantes presentaba movilidad. Este implante se calificó como fallido y se retiró. La restauración se adaptó con composite fotopolimerizable, se pulió y se roscó el mismo día de la cirugía. El paciente que presentaba movilidad en un implante recibió tratamiento con 500mg de antibióticos beta-lactamicos (amoxicilina, Pfizer) dos veces al día durante 5 días. En la tabla 4 se resumen las complicaciones biológicas.
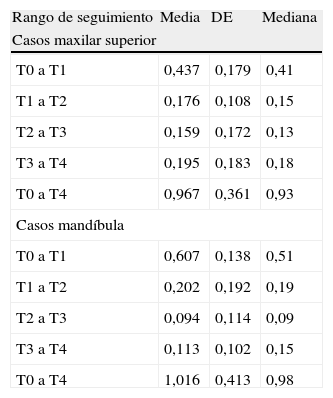
Mediciones medias del patrón de perdida ósea (mm)
| Rango de seguimiento | Media | DE | Mediana |
| Casos maxilar superior | |||
| T0 a T1 | 0,437 | 0,179 | 0,41 |
| T1 a T2 | 0,176 | 0,108 | 0,15 |
| T2 a T3 | 0,159 | 0,172 | 0,13 |
| T3 a T4 | 0,195 | 0,183 | 0,18 |
| T0 a T4 | 0,967 | 0,361 | 0,93 |
| Casos mandíbula | |||
| T0 a T1 | 0,607 | 0,138 | 0,51 |
| T1 a T2 | 0,202 | 0,192 | 0,19 |
| T2 a T3 | 0,094 | 0,114 | 0,09 |
| T3 a T4 | 0,113 | 0,102 | 0,15 |
| T0 a T4 | 1,016 | 0,413 | 0,98 |
Eventos adversos
| Sexo | Edad en la cirugía (años) | Fallo implante (anchura/longitud) | Área quirúrgica (FDI) | Causa del fallo | Momento del fallo |
| Varón | 56 | 3,4/13 mm | Primer molar (26) | Movilidad del implante- fallo en la integración | 4 semanas después de la cirugía |
| Hembra | 61 | 3,8/13 mm | Canino (33) | Movilidad del implante- fallo en la integración | 5 semanas después de la cirugía |
| Hembra | 51 | 3,4/11 mm | Incisivo lateral (12) | Movilidad del implante- fallo en la integración | 7 semanas después de la cirugía |
Este estudio consiguió una tasa de éxito protésica del 96,67% en el seguimiento de 36 meses. Dos pacientes (3,3%) reseñaron fracturas pequeñas de la sobrestructura de resina acrílica, respectivamente, 9 y 17 meses después de la cirugía. Las prótesis se repararon con composite fotopolimerizable, se pulieron, y se roscaron el mismo día.
3DiscusiónLa interesante valoración ya publicada19–21 respecto a la rehabilitación inmediata del paciente edéntulo empleando el enfoque de soldadura intraoral, ha sido confirmada tras un periodo de seguimiento más largo por los resultados del presente estudio. Hruska et al.26 analizaron la tasa de éxito a largo plazo de 436 implantes inmovilizados con una máquina de soldadura intraoral. En ese estudio, la técnica de soldadura intraoral se usó solo como medio de unir de forma rígida la férula provisional, ya que tres meses después de la cirugía, se cortó el alambre de titanio, se reemplazaron los pilares, y se colocó una nueva restauración definitiva de oro y porcelana. Después de un seguimiento de 5 años, solo fallaron tres implantes (0,7%). Uno falló después de un año de carga debido a que se fracturó su cuello, y dos fallaron entre el segundo y el tercer año después de la cirugía debido a peri-implantitis.
Una las principales preocupaciones en el desarrollo del protocolo de soldadura intraoral es la resistencia del punto de soldadura. La estructura del punto de soldadura se analizó en un estudio previo19, y registró una excelente calidad microestructural, en la que solo se detectó una porosidad menor con 50.000 aumentos. En este estudio, se analizaron 116 puntos de soldadura entre los pilares y las barras de titanio en cada seguimiento y, después de 12 semanas de carga funcional, no se encontró ninguna fractura ni alteración radiográficamente detectables de la subestructura soldada.
Recientemente, Komiyama et al.27 evaluaron el resultado de implantes cargados de forma inmediata colocados en mandíbulas edéntulas después de una planificación virtual del tratamiento asistida por ordenador y combinada con cirugía sin colgajos. Los autores reseñaron una presentación más elevada de complicaciones quirúrgicas y técnicas que las encontradas habitualmente en los protocolos convencionales, ya que estas complicaciones se presentaron en un 42% de los casos tratados. En 5 de los 31 casos se produjo un mal ajuste de la sobrestructura de prótesis, lo que condujo en dos pacientes a la desconexión de la prótesis y a dejar que los implantes curaran sin carga. En tres pacientes la pérdida de los implantes resultó en la retirada de la sobrestructura y la colocación de una prótesis removible. En un 10% de las restauraciones conectadas de forma inmediata tuvieron que realizarse grandes ajustes de la oclusión. En tres pacientes se desarrollaron defectos óseos radiográficos tras el fresado, que en dos de ellos ocurrieron en el maxilar superior tras el fresado del pin de anclaje guía, y en el tercero en una mandíbula muy reabsorbida.
Yong y Moy28 evaluaron las complicaciones quirúrgicas y protésicas de la colocación de implantes mediantes cirugía guiada CAD/CAM (Nobel-Guide, Nobel Biocare). Los autores reseñaron una tasa de fallo global de los implantes del 9%, interferencias Oseas que impedían el asentamiento completo de las prótesis, y fracturas de la estructura de fibra de carbono de las prótesis. El procedimiento de soldadura intraoral permitió la elaboración directa de una estructura precisa y completamente pasiva, sin necesidad de ninguna corrección con cementos29 ni componentes adicionales, como los frecuentemente necesarios en las estructuras CAD/CAM17. Además se demostró tiempo y costo efectivo, ya que solo emplea una barra de titanio, dientes prefabricados y pilares de titanio estándar. En los casos maxilares, el patrón de reabsorción ósea era similar al reseñado por Ibañez et al.16 y ligeramente inferior al observado por van Steenberghe et al.17. Las prótesis sólo se retiraron una vez para verificar la osteointegración, durante la visita de seguimiento de 6 meses, lo que probablemente redujo los posibles daños a los tejidos peri-implantarios y los riesgos de recesión y reabsorción ósea30.
4ConclusionesEl objetivo de los protocolos de carga inmediata es reducir el número de procedimientos quirúrgicos y acortar el espacio de tiempo entre la cirugía y la colocación de las restauraciones, sin comprometer la tasa de éxito de los implantes. Dentro de sus limitaciones, este estudio ha confirmado que es posible rehabilitar con éxito al paciente edéntulo en el mismo día de la colocación de los implantes mediante una restauración fija definitiva soportada por una estructura de titanio soldada intraoralmente que no perjudica la osteointegración.
Los autores quieren agradecer a Mr Gianluca Sighinolfi, técnico dental, su valiosa ayuda técnica.