Congreso Nacional SERAM Málaga 2022: Informe radiológico: ¿qué y cómo?
Más datosConocer cómo hacer un buen informe radiológico es la base de nuestra profesión como radiólogos. Los informes estructurados son más claros, más consistentes y objetivos, así como reproducibles. En este artículo detallamos la información necesaria y unas propuestas de plantillas para realizar un informe estructurado de ecografía y RM de hombro.
Knowing how to elaborate a good radiological report is essential to our profession as radiologists. Structured reports are clearer, more consistent, more objective, and more reproducible. This article provides details about the information that must be included in these report as well as some templates for structured reports of ultrasound and magnetic resonance examinations of the shoulder.
El informe radiológico es el principal método de comunicación entre el radiólogo y el médico peticionario; es de vital importancia para el manejo del paciente y el mejor indicador de nuestra calidad como radiólogos. Es necesario que sea preciso y que conteste a los requerimientos del clínico.
En los últimos años se ha implementado el uso del informe estructurado, en detrimento de los informes habituales en prosa o “texto libre”, en un esfuerzo por unificar el formato, el contenido y el lenguaje del informe.
La bibliografía en torno a los informes estructurados en el área de musculoesquelético, y en concreto de hombro, es muy escasa1,2. En espera de futuros consensos, proponemos informes de ecografía y de resonancia magnética (RM) de hombro siguiendo las ventajas de este tipo de informe:
- •
Basado en un diseño predefinido o “checklist” que impida errores por omisión y facilite una búsqueda sistemática de los hallazgos en los estudios.
- •
Reproducible y que mejore la comparación con previos y el seguimiento.
- •
Que exprese con claridad toda la información relevante y las impresiones diagnósticas, mejorando la comunicación con el médico receptor y la búsqueda de información clave.
- •
Que utilice un léxico estándar que evite ambigüedades y redundancias.
- •
Que incluya recomendaciones basadas en la evidencia.
Se prefiere el modelo de informe centrado en anatomía/compartimentos y no centrado en la patología, ya que este último presupone que se conoce la patología principal, cosa que no siempre ocurre, y hace variar la estructura de los informes de forma significativa.
Un buen informe influirá en el manejo del paciente: tanto para optimizar el tratamiento conservador como para decidir entre el manejo conservador y el quirúrgico. Dentro del tratamiento quirúrgico también puede modificar la planificación (abordaje, técnica, etc.) y el pronóstico posquirúrgico.
Exponemos a continuación informes genéricos de ecografía y RM de hombro, así como plantillas de ambos, y las clasificaciones más utilizadas para medición y graduación de los hallazgos (tabla 1).
Clasificaciones más empleadas para la valoración de las roturas tendinosas
| CLASIFICACIÓN DE ELLMAN (valoración de extensión de roturas parciales del manguito rotador) | |||
| Ellman | Hallazgos | ||
| Grado 1 | <3mm (afecta al 25% del grosor del tendón) | ||
| Grado 2 | 3-6mm (afecta al 25-50% del grosor del tendón) | ||
| Grado 3 | ˃6mm (afecta a más del 50% del grosor del tendón) | ||
| CLASIFICACIÓN DE LAFOSSE (valoración de extensión de roturas tendinosas del subescapular) | |||
| Lafosse | Hallazgos | ||
| Tipo1 | Rotura parcial del tercio superior del subescapular, sin retracción tendinosa | ||
| Tipo 2 | Rotura completa del tercio superior del subescapular | ||
| Tipo 3 | Rotura completa de los dos tercios superiores del subescapular | ||
| Tipo 4 | Rotura completa del subescapular con retracción tendinosa. Atrofia del vientre muscular ≤ grado 3 de Goutallier. Cabeza humeral centrada en la articulación glenohumeral | ||
| Tipo 5 | Rotura completa del subescapular con retracción. Atrofia del vientre muscular ˃ grado 3 de Goutallier. Cabeza humeral subluxada | ||
| CLASIFICACIÓN C DE SNYDER (valoración de extensión de las roturas completas supraespinoso e infraespinoso) | |||
| Grado Snyder | Tamaño de la rotura tendinosa en eje transversal | Tendones afectados | Grado de retracción |
| Tipo C1 | Rotura pequeña, puntiforme | Un tendón | - |
| Tipo C2 | Moderada: <2 cm | Un tendón | - |
| Tipo C3 | Grande: 3-4 cm | Toda la anchura del tendón y parte de otro | + |
| Tipo C4 | Masiva | Dos o más tendones | +++ |
| CLASIFICACIÓN DE DAVIDSON Y BURKHART (valoración de patrón de rotura de las roturas completas del supraespinoso) | |||
| Davidson y Burkhart | Hallazgos | ||
| Tipo 1 o semiluna (C) | Rotura corta y ancha | ||
| Tipo 2 o longitudinal (L o U) | Rotura larga y estrecha | ||
| Tipo 3 o masiva | Rotura retraída larga y ancha, ˃2 × 2 cm | ||
| Tipo 4 o artropatía del manguito rotador | Ausencia del tendón y artrosis acromiohumeral | ||
| CLASIFICACIÓN DE PATTE (valoración de retracción tendinosa) | |||
| Patte | Hallazgos | ||
| Grado 1 | Cabo tendinoso cerca de la inserción | ||
| Grado 2 | Cabo tendinoso a nivel de la cabeza humeral | ||
| Grado 3 | Cabo tendinoso a nivel de la glenoides | ||
| CLASIFICACIÓN DE GOUTALLIER (valoración del grado de atrofia muscular) | |||
| Goutallier | Hallazgos | ||
| Grado 0 | Músculo normal, sin depósitos grasos | ||
| Grado I | Músculo con pocos depósitos grasos | ||
| Grado II | Músculo con menos grasa que fibras musculares | ||
| Grado III | Músculo con misma cantidad de grasa que de fibras musculares | ||
| Grado V | Músculo con más grasa que fibras musculares | ||
La ecografía de hombro es, después de la radiografía simple, la prueba de elección en un paciente con dolor de hombro. Es una técnica accesible, rápida y barata que permite un estudio dinámico. Sin embargo, es una exploración dependiente del operador, que requiere experiencia y destreza del radiólogo y no es útil para la valoración del lábrum ni del cartílago articular, patología en la que se debe emplear la RM.
Es necesario conocer los protocolos de realización de una ecografía de hombro3–5. Si disponemos de imágenes ecográficas estandarizadas y de calidad se puede realizar un informe ecográfico preciso y claro.
Un informe ecográfico debe incluir la lateralidad de la exploración y comenzar especificando si disponemos de información clínica y/o estudios previos para comparar.
También es importante detallar si la calidad de las imágenes del estudio es óptima o existen limitaciones, bien por el índice de masa corporal del paciente o por imposibilidad funcional para hacer el estudio dinámico.
A continuación, comenzaremos con el cuerpo del informe describiendo los hallazgos, siguiendo el orden de la exploración, y en la conclusión diagnóstica se destacarán los hallazgos de mayor relevancia clínica.
Se propone un esquema a seguir para realizar un correcto informe de ecografía de hombro (tabla 2):
Plantilla de informe “estructurado” de ecografía de hombro
| TIPO DE PRUEBA | ECOGRAFÍA DE HOMBRO <derecho/izquierdo˃ |
|---|---|
| INFORMACIÓN CLÍNICA REMITIDA: | |
| TÉCNICA | Describir si hay limitaciones técnicas por hábito físico del paciente o por dificultad para realizar estudio dinámico |
| COMPARACIÓN | Decir si hay estudios previos para comparar |
| HALLAZGOS ECOGRÁFICOS: | |
| TPLB | •Normal |
| •Tendinopatía/tenosinovitis | |
| •Rotura | |
| •Luxación | |
| Tendones del manguito rotador (SC, SE, IE, redondo menor) | Normal |
| Tendinosis/tendinopatía | |
| Tendinopatía calcificante | |
| Rotura: | |
| • Parcial: | |
| – Patrón: articular, intrasustancia, bursal | |
| – Localización plano transversal | |
| – Localización plano longitudinal | |
| –Tamaño: longitudinal × transversal | |
| –Extensión | |
| • Completo: | |
| – Localización plano transversal | |
| – Localización plano longitudinal | |
| – Tamaño: longitudinal × transversal | |
| – Morfología | |
| • Grado de retracción | |
| • Grado de atrofia muscular | |
| Bursa SASD | •Normal |
| •Bursitis | |
| Atrapamiento subacromial | •Presente o ausente |
| Intervalo rotador | •Normal |
| •Signos o no de capsulitis adhesiva | |
| Articulación acromioclavicular | •Normal |
| •Cambios degenerativos: osteofitos, hipertrofia sinovial… | |
| •Subuxación | |
| Receso posterior glenohumeral/escotadura espinoglenoidea | •Normal |
| •Patología: derrame articular, quiste paralabral | |
| Cabeza humeral | •Normal |
| •Patología: irregularidad cortical, fracturas, lesión de Hill-Sachs | |
| CONCLUSIÓN DIAGNÓSTICA: | En orden de relevancia clínica |
IE: infraespinoso; SASD: subacromiosubdeltoidea; SC: subescapular; SE: supraespinoso; TPLB: tendón de la porción larga del bíceps.
- •
Normal.
- •
Tendinosis/tendinopatía: se manifiesta como un tendón engrosado, con pérdida del patrón fibrilar normal, áreas hipoecoicas y contorno irregular.
- •
Tenosinovitis: aparece líquido anecoico en la vaina, sin asociarse a derrame articular.
- •
Rotura: disrupción del tendón con un “gap” relleno de líquido, con o sin retracción tendinosa.
- •
Inestabilidad: subluxación/dislocación del tendón en la parte proximal de la corredera bicipital. El tendón de la porción larga del bíceps (TPLB) puede situarse anterior, posterior o dentro de las fibras del subescapular. Se puede graduar usando la clasificación de Bennett6.
- •
Intervalo rotador
- •
- •
Normal.
- •
Signos sugestivos de capsulitis adhesiva: engrosamiento del ligamento coracohumeral, líquido en la vaina bicipital y aumento de vascularización en el intervalo rotador, objetivándose limitación a la movilidad.
Tendón del subescapular (SC):
- •
Normal.
- •
Tendinosis/tendinopatía.
- •
Tendinopatía calcificante.
- •
Rotura: suele asociarse a rotura del supraespinoso o luxación del bíceps. Puede emplearse la clasificación de Lafosse7.
Tendón del supraespinoso (SS):
- •
Normal.
- •
Tendinosis/tendinopatía.
- •
Tendinopatía calcificante: se debe describir localización, tamaño y número de las calcificaciones, si tienen sombra acústica posterior, se debe reflejar si hay rotura tendinosa y/o bursitis asociadas. Se puede emplear la clasificación de Gartner & Heyer8.
- •
Rotura: en manos expertas, la ecografía tiene la misma sensibilidad y especificidad que la RM para su diagnóstico:
- ∘
Localización en el plano coronal, longitudinal o eje largo:
- –
Foot-print o inserción: porción extraarticular de aproximadamente 1 cm.
- –
Zona crítica: 1cm proximal al foot-print.
- –
Unión miotendinosa: 1-2cm proximal a la zona crítica.
- ∘
Localización en el plano sagital, transversal o eje corto: puede ser focal y afectar a parte del tendón o ser difusa comprometiendo todo el tendón.
- –
Anterior.
- –
Medio.
- –
Posterior.
- ∘
Tamaño en plano longitudinal o eje largo.
- ∘
Tamaño en plano transversal o eje corto.
- ∘
Patrón de rotura:
- –
Articular: defecto tendinoso en la superficie articular.
- –
Bursal: defecto tendinoso en la superficie externa del tendón.
- –
Intrasustancia: defecto tendinoso bien definido en ambos ejes del tendón que no comunica con la superficie articular ni bursal. En ocasiones se confunde con tendinopatías focales, si bien no tiene implicaciones clínicas pues ambas entidades se tratan de forma conservadora.
- ∘
Extensión: en función del espesor del tendón afectado. Las roturas inferiores al 50% se suelen tratar de forma conservadora. Pueden describirse como:
- –
Bajo grado (<50% de grosor)
- –
Alto grado (˃ 50%)
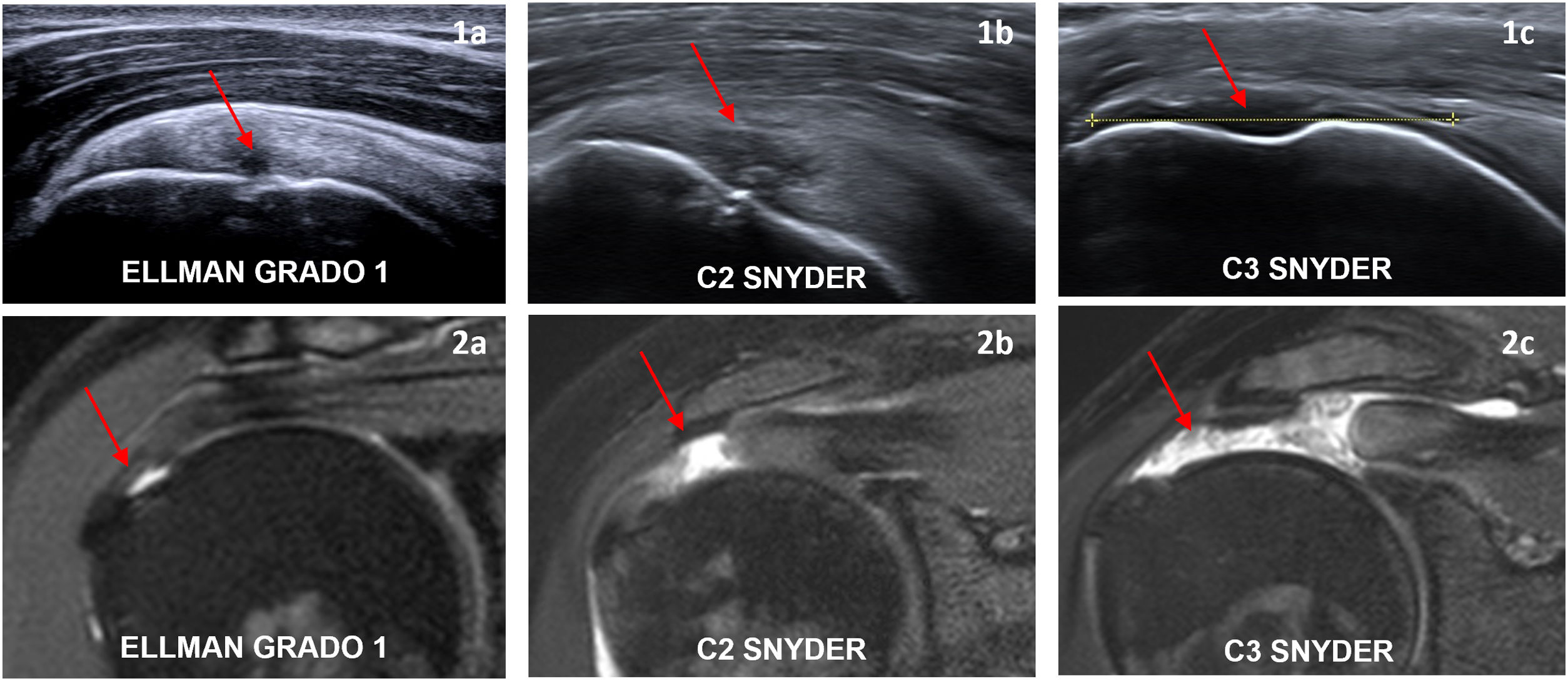
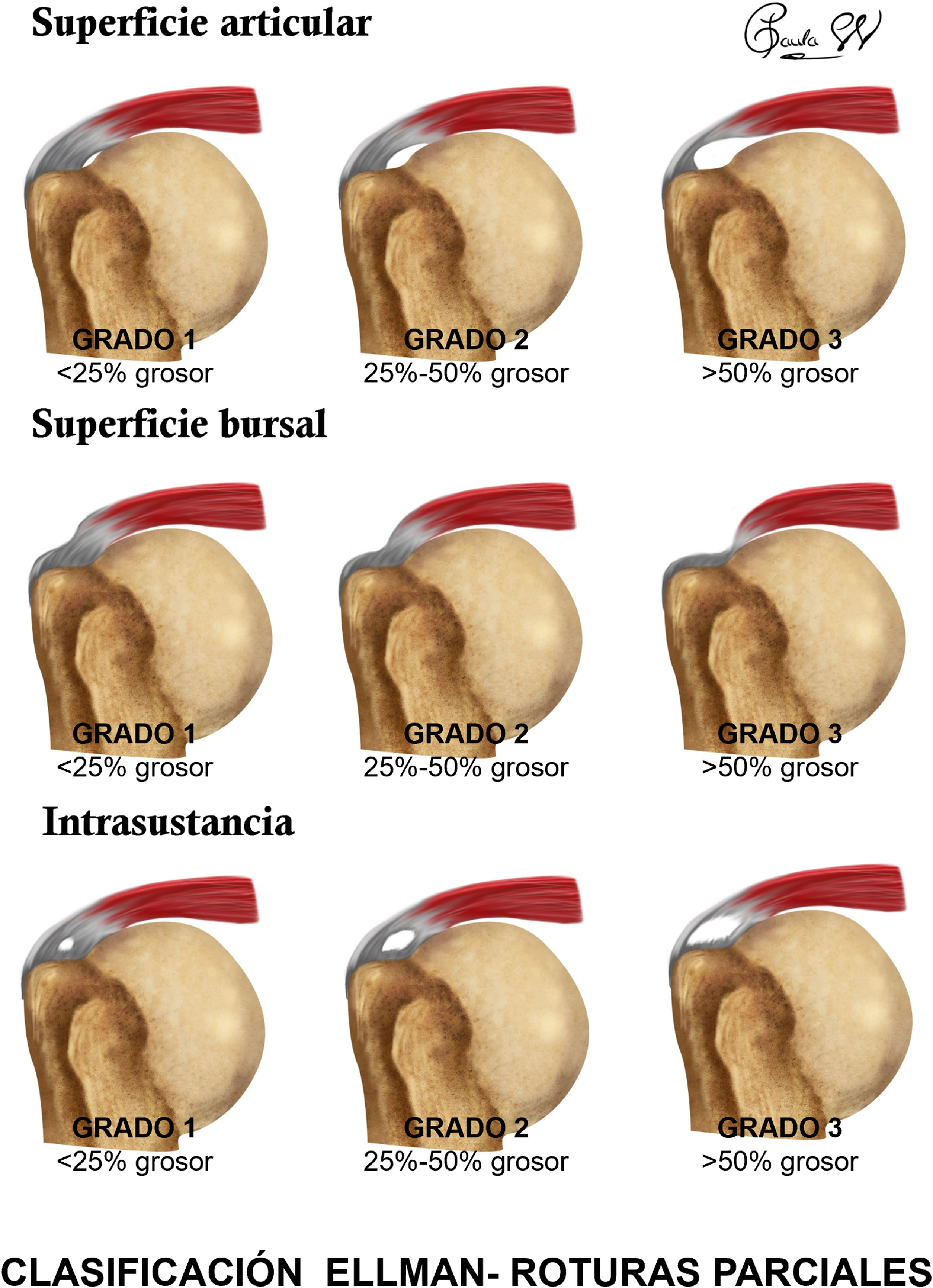
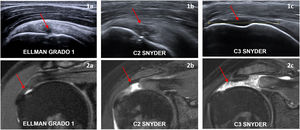
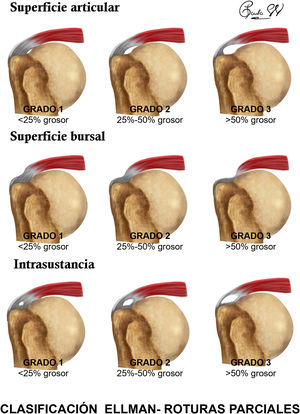
o usar la clasificación de Ellman9 (fig. 2).
- ∘
Localización en el plano coronal, longitudinal o eje largo:
- –
Foot-print o inserción.
- –
Zona crítica.
- –
Unión miotendinosa.
- ∘
Localización en el plano sagital, transversal o eje corto:
- –
Anterior.
- –
Medio.
- –
Posterior.
- ∘
Tamaño en plano longitudinal o eje largo.
- ∘
Tamaño en plano transversal o eje corto.
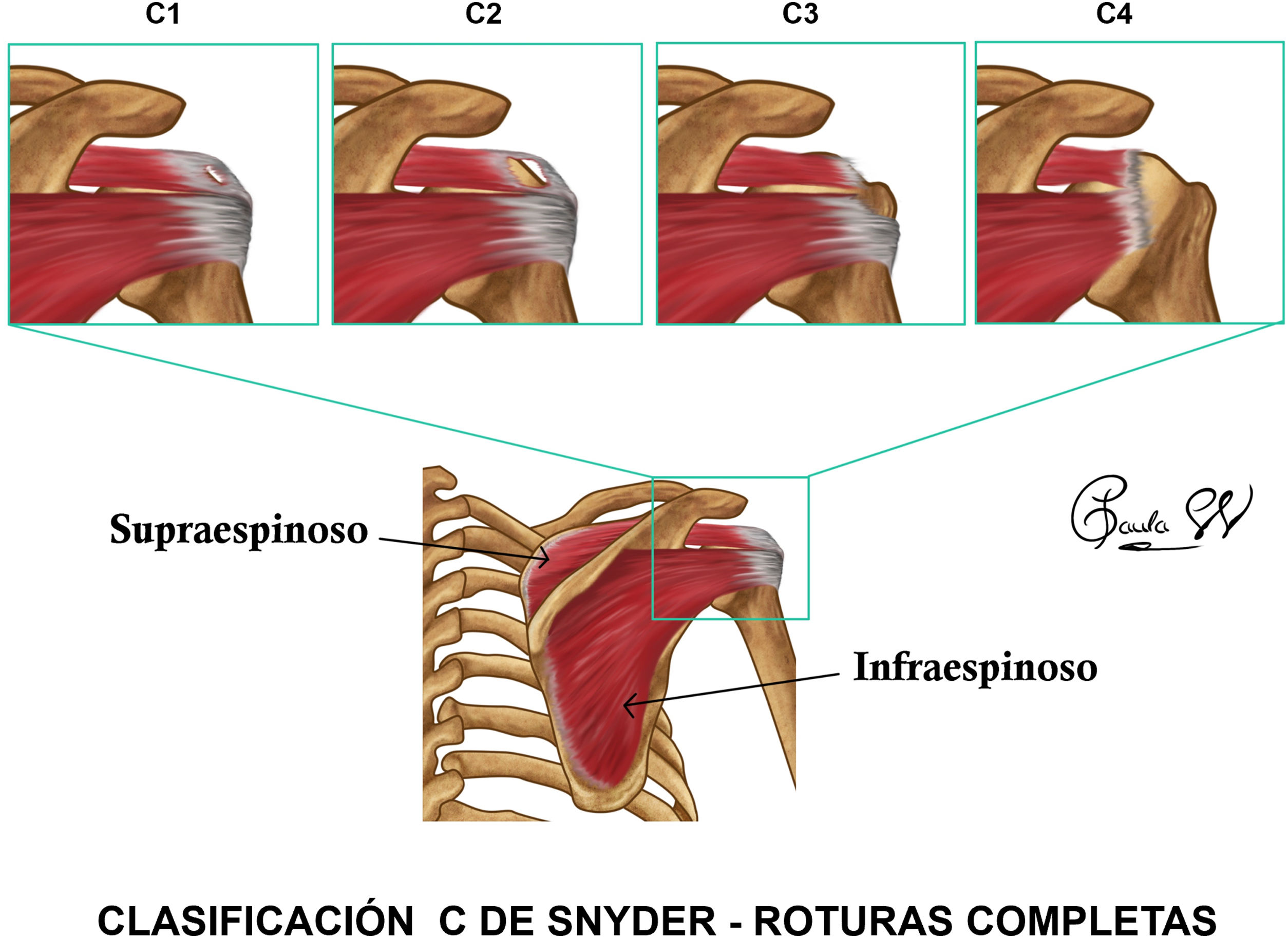
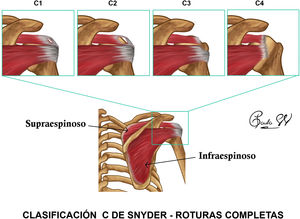
Según estas características se pueden clasificar las roturas completas según su severidad. Existen varias clasificaciones: clasificación C de Snyder10 (fig. 3), clasificación De Orio y Cofield11, clasificación de Bateman12 y clasificación de Davidson y Burkhart13.
- •
Datos de cronicidad: Las roturas crónicas se asocian a mayor grado de retracción musculotendinosa y atrofia muscular.
- –
Retracción musculotendinosa: se puede describir donde está ubicado el cabo tendinoso o bien usar la clasificación de Patte14.
- –
Atrofia muscular: se valora comparando la ecogenicidad del tendón del supraespinoso (SS) e infraespinoso con el deltoides y trapecio. Se puede emplear la clasificación de Goutallier15. Los grados 3 y 4 tienen peores resultados quirúrgicos. La valoración es más subjetiva que con RM.
La retracción musculotendinosa y el grado de atrofia muscular sería aplicable al resto de tendones del manguito rotador y a la valoración mediante RM. Deben describirse siempre que existan, pues indican cronicidad y pronostica peores resultados en el tratamiento quirúrgico.
Tendones del infraespinoso(IE)/redondo menor:
- •
Normal.
- •
Tendinosis/tendinopatía.
- •
Tendinopatía calcificante.
- •
Rotura: suelen afectarse por extensión de una rotura del supraespinoso.
Se asocia a un 95% de las roturas del manguito rotador. Ecográficamente se aprecia un atrapamiento del tendón y engrosamiento o distensión de la bursa.
- •
Ausente.
- •
Presente.
- •
Normal
- •
Bursitis: distensión de la bursa con líquido anecoico o isoecoico respecto al deltoides, con o sin proliferación sinovial. Pueden ser:
- -
Bursitis comunicante: la más frecuente, asociada en un 90% a pacientes con rotura del manguito rotador. Se establece una comunicación entre la bursa y la articulación glenohumeral, que en condiciones normales no ocurre.
- -
Bursitis no comunicante: presente en casos de atrapamiento subacromial, traumatismo, artropatía inflamatoria, infecciosa o depósitos de hidroxiapatita.
- •
Normal.
- •
Patológico: derrame articular, quistes paralabrales (valorar atrapamiento del nervio supraescapular).
- •
Normal.
- •
Patológica: fracturas, lesión de Hill-Sachs, osteofitos.
- •
Normal.
- •
Patológica: osteofitos, hipertrofia capsular, quistes, signos de luxación…
Finalmente, en la conclusión se debe describir la información por orden de relevancia clínica, con la mayor claridad y brevedad posible, intentando dar respuesta a los requerimientos del clínico.
INFORME ESTRUCTURADO DE RESONANCIA MAGNÉTICA DE HOMBROLa RM es la técnica de imagen de elección para valoración de patología intraarticular del hombro.
Una adecuada información clínica aportada por los médicos peticionarios permite ajustar los protocolos a la sospecha clínica, estableciendo qué pacientes requieren secuencias adicionales o especiales, uso de contraste intravenoso o intraarticular y permite realizar un posproceso con las mediciones necesarias en cada contexto clínico.
Deben incluirse secuencias en los tres planos del espacio (axial, coronal oblicuo y sagital oblicuo). Las secuencias empleadas pueden variar según los centros, pero deben incluir secuencias T1 y secuencias de TE largo con supresión grasa.
El informe de RM de hombro debe incluir el estado de las articulaciones glenohumeral y acromioclavicular y el arco coracoacromial, partes blandas intraarticulares (lábrum, ligamentos y cápsula articular) y periarticulares (manguito rotador y TPLB).
A continuación, se propone un esquema de interpretación sistemática para poder realizar un informe óptimo de RM de hombro (tabla 3).
Plantilla de informe “estructurado” de resonancia magnética de hombro
| TIPO DE PRUEBA | RM DE HOMBRO <derecho/izquierdo˃ |
| INFORMACIÓN CLÍNICA REMITIDA: | |
| TÉCNICA | Estudio multiplanar y multisecuencia realizado <sin CIV/antes y después de CIV> obtenido en RM de <1,5T/3T> |
| COMPARACIÓN | Decir si hay estudios previos para comparar |
| HALLAZGOS EN RM: | |
| Tendones del manguito rotador (SS, IS, SC, redondo menor) | Normal |
| Tendinosis | |
| Calcificaciones | |
| Rotura: | |
| • Localización en el plano transversal | |
| • Localización en el plano longitudinal | |
| • Tamaño: longitudinal × transversal | |
| • Extensión: | |
| – Rotura parcial (Ellman) | |
| – Rotura completa (Snyder, LaFosse) | |
| • Patrón de rotura: | |
| – Parcial | |
| – Completa (Davidson-Burkhart) | |
| – Delaminación (Choo) | |
| • Retracción del cabo tendinoso (Patte) | |
| • Atrofia de los vientres musculares (Goutallier) | |
| • Considerar valoración global con ISAKOS | |
| TPLB | Normal |
| Tendinosis/tenosinovitis | |
| Rotura (parcial/completa) | |
| Polea | |
| – Normal/luxación | |
| Intervalo rotador | Normal |
| Patología: engrosamiento sinovial/lesión aguda | |
| Arco coracoacromial | Articulación acromioclavicular: |
| • Normal | |
| • Patología: artrosis/luxación | |
| Espacio subacromial/subcoracoideo | |
| • Conservado/disminuido | |
| Morfología acromial | |
| Bursa SASD: | |
| • Normal | |
| • Patología: distensión/bursitis | |
| Articulación glenohumeral | Alineación articular glenohumeral |
| • Conservada | |
| •Subluxación (anterior/posterior/superior) | |
| Glena | |
| • Normal | |
| • Patología: fractura de Bankart | |
| Lábrum glenoideo | |
| • Normal | |
| • Patología: degeneración/rotura/quistes paralabrales | |
| Ligamentos glenohumerales | |
| • Normal | |
| • Patología: engrosamiento/rotura | |
| Húmero proximal | |
| • Normal | |
| • Patología: irregularidad ósea, quistes subcorticales, lesión de Hill-Sachs | |
| Cambios artrósicos: | |
| • Ausentes | |
| • Artrosis glenohumeral primaria/secundaria | |
| Derrame articular: | |
| • Ausente | |
| • Derrame /hipertrofia sinovial/cuerpos libres | |
| Cápsula articular: | |
| • Normal | |
| • Patología: engrosamiento | |
| Otras estructuras | •Músculos |
| •Vasos | |
| •Nervios | |
| CONCLUSIÓN DIAGNÓSTICA: | En orden de relevancia clínica |
CIV: contraste intravenoso; IE: infraespinoso; SASD: subacromiosubdeltoidea; SC: subescapular; SE: supraespinoso; TPLB: tendón de la porción larga del bíceps.
- •
Normal: el tendón muestra baja señal en todas las secuencias.
- •
Tendinosis: alteración de señal del tendón en secuencias de TE corto, sin alteración o con menor alteración de señal en secuencias con TE largo y un grado variable de engrosamiento.
- •
Calcificaciones: depósitos hipointensos intratendinosos con posible hiperintensidad periférica en T2, que representa edema. Las calcificaciones se valoran mejor mediante ecografía. La migración intraósea de los depósitos de hidroxiapatita puede confundirse con un tumor.
- •
Rotura: deben describirse diversas características (localización, tamaño, extensión, patrón de rotura, retracción tendinosa y atrofia del vientre muscular) que permiten decidir un manejo adecuado:
- ∘
Localización en el plano sagital, transversal o eje corto:
- –
Posterosuperior: SS, IS o redondo menor.
- –
Anterior: SC.
- ∘
Localización en el plano coronal, longitudinal o eje largo:
- –
Inserción o foot-print: aproximadamente 1cm, a nivel de tuberosidades.
- –
Zona crítica: 1cm proximal a la inserción.
- –
Unión miotendinosa: 1-2cm proximal a la zona crítica.
- ∘
Tamaño: eje longitudinal × transversal.
- ∘
Extensión:
- ∘
Bajo grado (<50% grosor).
- ∘
Alto grado (˃50%).
o puede aplicarse la clasificación de Ellman9.
ROTURA DE ESPESOR COMPLETO (figs. 1.2b y 1.2c): disrupción que afecta a todo el espesor del tendón desde su superficie articular hasta la bursal, apreciada como área de hiperseñal T1/T2, retracción tendinosa o ausencia de tendón y signos secundarios como atrofia muscular, distensión de la bursa SASD o ascenso de la cabeza humeral.La clasificación C de Snyder10 es la más empleada para los tendones SS e IS, basada en el tamaño y número de tendones involucrados.
En el tendón SC se usa la clasificación de Lafosse7.
- ∘
Patrón de rotura:
- –
En las roturas de espesor parcial:
- ∘
Articular: abierta a la superficie articular, son las más frecuentes.
- ∘
PASTA, del inglés Partial Articular-Side Supraspinatus Avulsion (también rim-rent): rotura insercional parcial de superficie articular del SS.
- ∘
Bursal: abierta a la superficie bursal.
- ∘
Intrasustancia: rotura intratendinosa que no comunica con la superficie del tendón.
- –
En las roturas de espesor completo:
- ∘
Clasificación de Davidson-Burkhart13: por la descripción geométrica de la rotura.
- –
Delaminación: split intratendinoso horizontal entre las capas articular y bursal, con retracción variable de los cabos tendinosos. Pueden ser de espesor parcial o completo. Se emplea la clasificación de Choo16.
- ∘
Retracción del cabo tendinoso: es un factor pronóstico importante. Se gradúa con la clasificación de Patte14.
- ∘
Atrofia de los vientres musculares: valoración de la infiltración grasa: clasificación de Goutallier15.
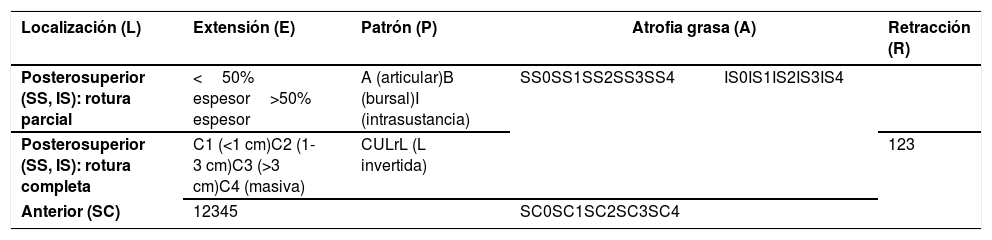
La clasificación de la ISAKOS (tabla 4) (International Society of Arthroscopy, Knee Surgery and Orthopaedic Sports Medicine) incluye los distintos parámetros que se deben tener en cuenta en las roturas del manguito rotador, recogido con el acrónimo PEARL, de Patrón del desgarro (Burkhart), Extensión (C de Snyder en SS e IS, Lafosse en SC), Atrofia grasa (Goutallier), Retracción (Patte) y Localización.
CLASIFICACIÓN DE LA ISAKOS (valoración de roturas del manguito rotador)
| Localización (L) | Extensión (E) | Patrón (P) | Atrofia grasa (A) | Retracción (R) | |
|---|---|---|---|---|---|
| Posterosuperior (SS, IS): rotura parcial | <50% espesor>50% espesor | A (articular)B (bursal)I (intrasustancia) | SS0SS1SS2SS3SS4 | IS0IS1IS2IS3IS4 | |
| Posterosuperior (SS, IS): rotura completa | C1 (<1 cm)C2 (1-3 cm)C3 (>3 cm)C4 (masiva) | CULrL (L invertida) | 123 | ||
| Anterior (SC) | 12345 | SC0SC1SC2SC3SC4 | |||
- -
TPLB:
- -
Normal: hipointenso en todas las secuencias, alojado en la corredera bicipital.
- -
Tendinosis: aumento de señal y engrosamiento mayor de 4-5mm.
- -
Tenosinovitis: líquido rodeando el TPLB y desproporcionado con la cantidad de líquido en la articulación glenohumeral.
- -
Rotura:
- ∘
Rotura parcial: cambio de calibre en el tendón, irregularidad morfológica o defecto hiperintenso en T2. Son frecuentes las roturas longitudinales (split).
- ∘
Rotura completa: corredera bicipital vacía, con retracción tendinosa.
- -
Luxación: corredera bicipital vacía con TPLB situado en localización medial. Es frecuente la asociación de roturas del subescapular. Se emplea la clasificación de Bennett.
- -
INTERVALO ROTADOR:
- -
Normal.
- -
Engrosamiento sinovial: presente en capsulitis adhesiva.
- -
Lesión aguda: edema periligamentoso y bandas líquidas en el plano fascial.
- •
ARTICULACIÓN ACROMIOCLAVICULAR:
- –
Normal.
- –
Cambios artrósicos: engrosamiento capsular, derrame, osteofitos y/o edema óseo.
- –
Luxación acromioclavicular: tras trauma directo o deportivo. El hallazgo más habitual es la separación acromioclavicular. Se emplea la clasificación de Rockwood17.
- •
ESPACIO SUBACROMIAL: El pinzamiento subacromial es un diagnóstico clínico y únicamente se debe comentar si existe una anatomía predisponente (pinzamiento extrínseco primario):
- –
Conservado ≥ 9mm.
- –
Disminuido <8mm.
- •
MORFOLOGÍA ACROMIAL:
- –
Forma en el plano sagital, se emplea la clasificación de Bigliani18:
- ∘
Tipo I: plano.
- ∘
Tipo II: curvo.
- ∘
Tipo III: ganchoso.
- –
Inclinación acromial, en el plano sagital: si el aspecto anterior es más caudal que el posterior.
- –
Inclinación lateral del acromion, en el plano coronal: si el aspecto anterolateral del acromion es más caudal que el medial.
- –
Osteofito acromial: en el borde inferior del acromion.
- –
“Os acromiale”: defecto de fusión de los núcleos de osificación.
- •
BURSA SASD: la bursa SASD en condiciones normales presenta un espesor inferior a 2mm y mínima hiperintensidad de señal en T2.
- –
Normal.
- –
Líquido en la bursa SASD: si existe una rotura del manguito rotador de espesor completo se considera distensión; si es un hallazgo aislado se considera bursitis:
- ∘
Leve (≥2 mm, subyacente al acromion).
- ∘
Moderada (extensión subyacente al deltoides).
- ∘
Severa: asociada a patología inflamatoria de larga evolución o a rotura masiva del manguito rotador.
- •
ALINEACIÓN ARTICULAR:
- –
Conservada.
- –
Subluxación (anterior/posterior/superior).
- •
GLENA:
- –
Normal.
- –
Fractura de Bankart: tras luxación anterior de hombro, afecta al margen anteroinferior de la glena. Se debe reportar el grado de deficiencia ósea; defectos glenoideos superiores al 25% suelen requerir cirugía.
- •
HÚMERO PROXIMAL:
- –
Normal.
- –
Irregularidad de la superficie o quistes subcorticales en las tuberosidades: relacionado con entesopatía del manguito rotador.
- –
Lesión de Hill-Sachs:
- ∘
Clásica: localización posterolateral. Es una fractura-compresión relacionada con luxación glenohumeral anterior. Dependiendo de su diámetro, puede tratarse de una lesión19:
- ∘
On-track/no enganchante: Hill-Sachs <track glenoideo.
- ∘
Off-track/enganchante: Hill-Sachs> track glenoideo. Tienen mayor riesgo de inestabilidad recurrente.
- ∘
Invertido: en localización anteromedial, tras luxación posterior.
- –
Necrosis avascular: lesión geográfica subcondral con morfología en semiluna, con señal heterogénea demarcada por una línea hipointensa y en ocasiones una doble línea (segunda línea hiperintensa en T2). En estadios avanzados puede presentar colapso subcondral.
- •
LÁBRUM GLENOIDEO:
- –
Normal: hipointenso en todas las secuencias.
- –
Degeneración: aumento de señal intrasustancia, sin rotura.
- –
Rotura: alteración morfológica, irregularidad del contorno o amputación focal, señal fluida en el interior del lábrum extendiéndose a la superficie articular, o presencia de quiste paralabral. Debe describirse su localización en la cara del reloj glenoideo. Por consenso, las 1-5 horarias son anteriores en ambos hombros. Se distinguen tres tipos principales de roturas labrales:
- ∘
Lesion de Bankart y variantes: lábrum anteroinferior. Se relacionan con luxación glenohumeral anterior e inestabilidad multidireccional.
- ∘
Lesión SLAP (Superior Labrum Anterior to Posterior): lábrum superior. Se deben a caídas o a estrés repetitivo en deportes de lanzamiento; no suelen relacionarse con inestabilidad. Se emplea la clasificación de Snyder.
- ∘
Desgarros del lábrum posterior. Se relacionan con luxación posterior, displasia o retroversión glenoidea, o inestabilidad multidireccional.
- –
Quistes paralabrales: altamente asociados a roturas labrales. Un quiste en la escotadura espinoglenoidea podría producir compresión del nervio supraescapular con denervación del infraespinoso.
- •
LIGAMENTOS GLENOHUMERALES. Se valoran mejor en artro-RM. Existen tres: superior (LGHS), medio (LGHM) e inferior (LGHI). Pueden encontrarse:
- –
Íntegros.
- –
Engrosamiento: el LGHM se encuentra engrosado en la variante Buford.
- –
Rotura del LGHI: tras luxación glenohumeral anterior.
- •
CAMBIOS ARTRÓSICOS:
- –
Ausentes.
- –
Artrosis glenohumeral primaria/secundaria.
- –
Artropatía del manguito rotador: ante una rotura masiva del manguito rotador, con ascenso de la cabeza humeral y artrosis glenohumeral. Se emplea la clasificación de Hamada20.
- •
DERRAME ARTICULAR:
- -
Ausente.
- -
Derrame: leve/moderado/abundante:
- -
Hipertrofia sinovial.
- -
Cuerpos libres.
- •
CÁPSULA ARTICULAR:
- –
Normal.
- –
Engrosamiento: la capsulitis adhesiva cursa con engrosamiento y edema del LGHI y de la cápsula articular axilar (>4mm), junto con ocupación del intervalo rotador por hipertrofia sinovial o fibrosis, borramiento del plano graso subcoracoideo y engrosamiento del ligamento coracohumeral (>4mm).
- •
MÚSCULOS.
- •
VASOS.
- •
NERVIOS.
Finalizamos el informe con la impresión diagnóstica, describiendo los diagnósticos en orden de importancia.
Aunque existe un camino largo por recorrer para implantar el informe estructurado, poco a poco se irá introduciendo en las diferentes áreas de radiología. Se ha demostrado que los médicos peticionarios prefieren este tipo de informe, ya que es más claro, más consistente y objetivo, así como reproducible. Mientras tanto, se recomienda al menos un consenso y organización interna en cada institución.
Autoría1. Responsable de la integridad del estudio: RPG.
2. Concepción del estudio: RPG,MCÁ, AA-G.
3. Diseño del estudio: RPG,MCÁ, AA-G.
4. Obtención de los datos: RPG,MCÁ, AA-G.
5. Análisis e interpretación de los datos: N/A.
6. Tratamiento estadístico: N/A.
7. Búsqueda bibliográfica: RPG,MCÁ, AA-G.
8. Redacción del trabajo: RPG,MCÁ, AA-G.
9. Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: N/A.
10. Aprobación de la versión final: RPG.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.