Las tumoraciones palpables en los niños son un motivo de consulta muy habitual para el radiólogo. El origen de las lesiones es muy variado, y algunas de ellas no reciben atención en los libros clásicos de Radiología, pese a encontrarse frecuentemente.
El objetivo de esta serie de 2 artículos es revisar las características clínico-radiológicas de una selección de estas entidades que consideramos importante conocer.
Palpable tumors in children are a common reason for consulting a radiologist. The origin of these lesions varies widely, and although they are common, classic radiology books do not cover some of them.
This series of two articles aims to review the clinical and radiological characteristics of a selection of palpable tumors in children that radiologists need to be familiar with.
Las tumoraciones palpables en el paciente pediátrico incluyen muchas enfermedades diferentes, con etiología y comportamientos muy heterogéneos. La mayor parte de ellas tiene un origen benigno. Como ya se comentó en la primera parte del artículo, en la mayoría de los casos la prueba de imagen más útil es la ecografía. El objetivo de esta segunda parte es repasar las lesiones que aparecen con frecuencia en la práctica clínica y que no fueron expuestas previamente. Conocerlas permite hacer un diagnóstico preciso, evitando pruebas innecesarias, a veces invasivas.
PilomatricomaLos pilomatricomas, pilomatrixomas o «epiteliomas calcificantes de Malherbe», son neoplasias benignas de la piel con origen en las células de la matriz del pelo1.
Pueden aparecer a cualquier edad, pero lo hacen más frecuentemente en niños2. Son la neoplasia benigna pediátrica más resecada tras los quistes epiteliales y los ganglios linfáticos3.
Sus localizaciones más habituales son la cabeza y el cuello, siendo el área periauricular y la mejilla los sitios más típicos4. Le siguen en frecuencia las extremidades superiores, el tronco y las extremidades inferiores. No aparecen en las palmas, plantas, región genital ni en las mucosas.
Pueden ser únicos o múltiples y habitualmente menores de 2cm. La presencia de 7 o más sugiere que se asocien a un cuadro sindrómico (principalmente el síndrome de Turner, de Gardner o la distrofia miotónica).
Se presentan como nódulos subcutáneos indoloros de lento crecimiento. Tienen una consistencia dura, márgenes bien definidos e irregulares, no están adheridos a los planos profundos y la piel que los recubre puede ser de color normal o con más frecuencia rojiza, azulada o morada5.
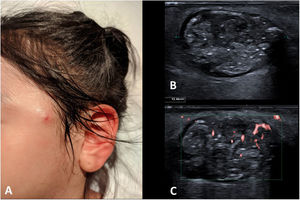
Aunque su presentación clínica sea típica, a menudo se solicita una ecografía para confirmar el diagnóstico y valorar la afectación de los planos profundos. Se ve un nódulo subcutáneo redondeado bien definido de ecogenicidad heterogénea, con focos hiperecogénicos dispersos en su interior que corresponden a microcalcificaciones, y condicionan una mala transmisión del sonido o sombra acústica posterior. Son típicos la presencia de un halo hipoecoico alrededor de la lesión, el aumento de la ecogenicidad del tejido celular subcutáneo circundante y el flujo de predominio periférico en el estudio Doppler6 (fig. 1). Pueden calcificarse completamente.
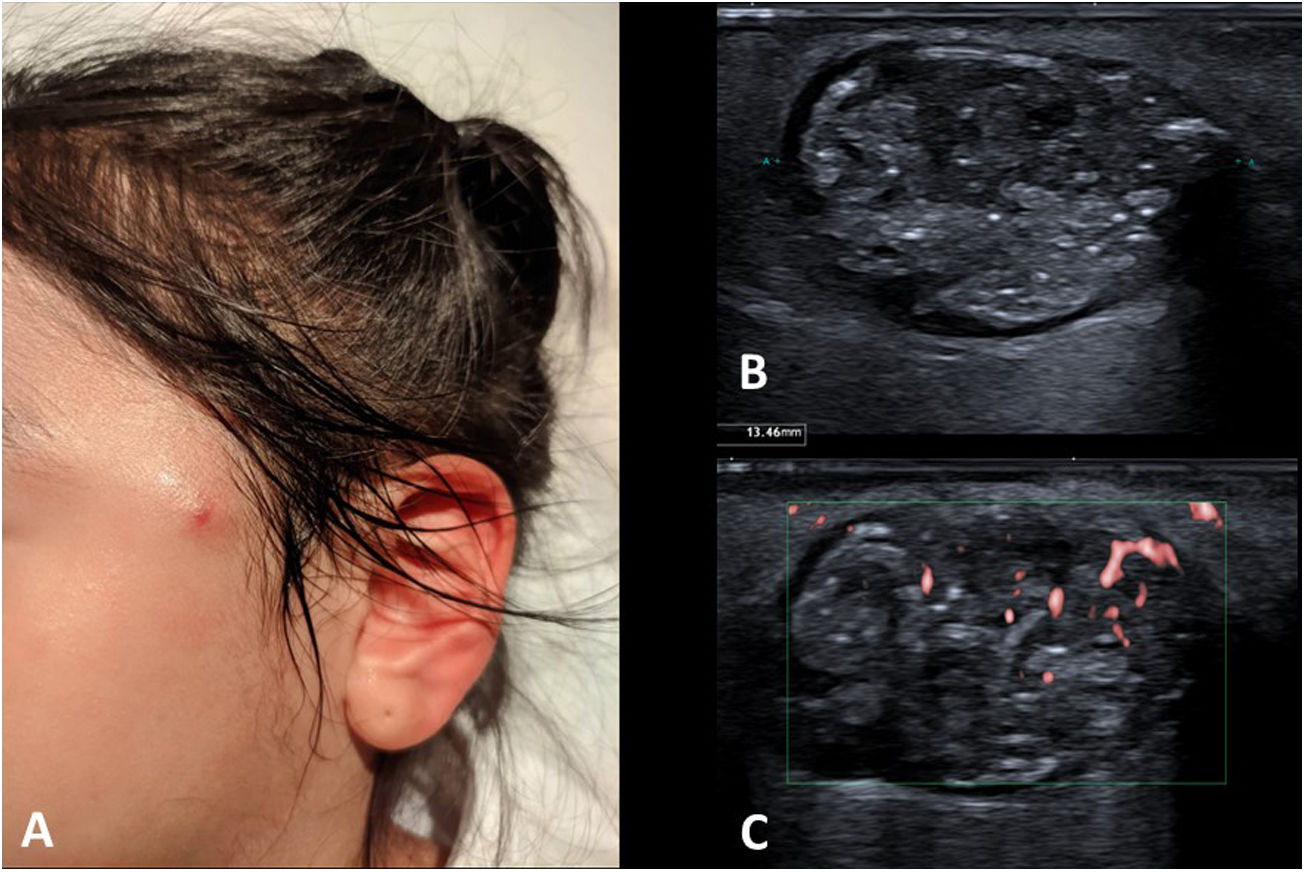
A) Imagen clínica de una niña de 7 años con un pilomatrixoma preauricular. B) Imagen de ecografía en escala de grises donde se observa una lesión de ecogenicidad heterogénea, con presencia de focos puntiformes hiperecogénicos compatibles con microcalcificaciones. Obsérvese el halo hipoecoico en la periferia de la lesión. C) Imagen de ecografía Doppler microvascular, donde se identifica flujo periférico.
Ante hallazgos clínicos y ecográficos típicos, no se realizan otras pruebas de imagen.
Pese a ser lesiones benignas, habitualmente son extirpadas por la remota posibilidad de degeneración maligna7. La recurrencia es muy rara.
Tumores miofibroblásticosLos tumores miofibroblásticos son un subgrupo amplio y heterogéneo de neoplasias mesenquimales con comportamientos muy diversos, desde lesiones autolimitadas hasta malignas8. Describir individualmente cada una de estas entidades rebasa los objetivos de este artículo, así que analizaremos brevemente las que con más probabilidad encontraremos.
Las neoplasias miofibroblásticas localmente agresivas y malignas son masas de características radiológicas muy variables y con frecuencia indeterminadas. Normalmente es necesario el estudio histológico para el diagnóstico. Nosotros encontramos más interesante conocer bien las características clínico-radiológicas típicas de las benignas, puesto que aparte de ser más frecuentes, un buen número de ellas son autolimitadas y la actitud puede ser conservadora si existe una sospecha radiológica firme.
Fibromatosis colliLa fibromatosis colli es un proceso benigno autolimitado que afecta exclusivamente al músculo esternocleidomastoideo (ECM)9. Su origen es incierto, asociándose a antecedentes de parto traumático y mala posición intrauterina10.
Se presenta en neonatos, normalmente a partir de la segunda semana de vida, como una masa laterocervical dura. Es una causa frecuente de tortícolis congénita, ya que el acortamiento del ECM por el proceso fibrótico puede producir inclinación de la cabeza hacia el lado afectado, con desviación del mentón hacia el lado contralateral.
Aunque el cuadro clínico es característico, se suele solicitar una ecografía para confirmar el diagnóstico y descartar otras causas de masa cervical11.
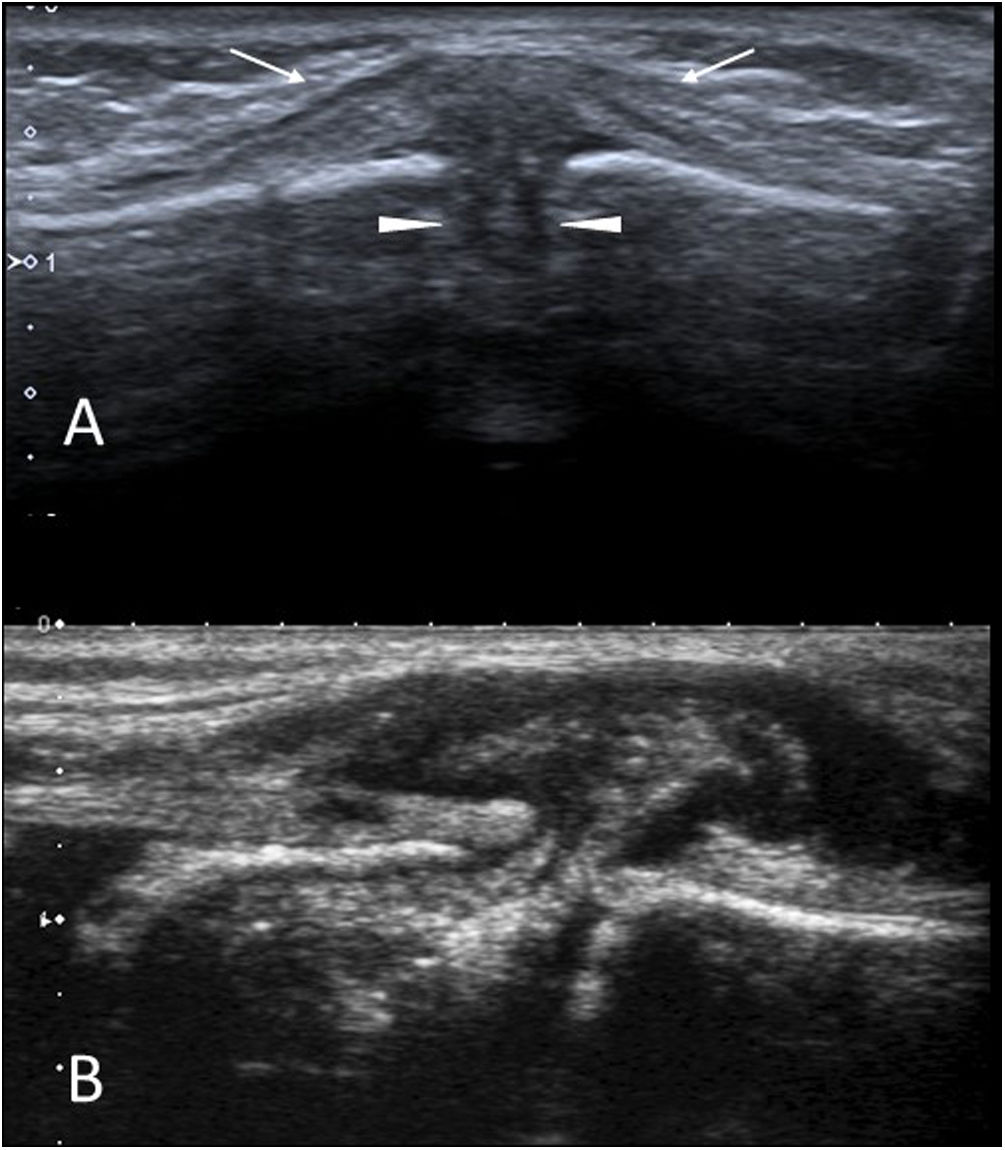
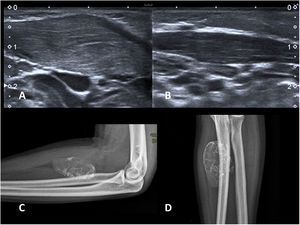
En la ecografía se aprecia un engrosamiento focal o difuso del ECM, que suele adoptar una morfología fusiforme, afectando en mayor medida a su mitad distal (fig. 2A y B). En la zona engrosada, las fibras musculares pierden su aspecto normal identificándose un área mal definida de ecogenicidad heterogénea, pero sin delimitarse masas ni adenopatías aumentadas de tamaño. El estudio Doppler puede mostrar hiperemia12.
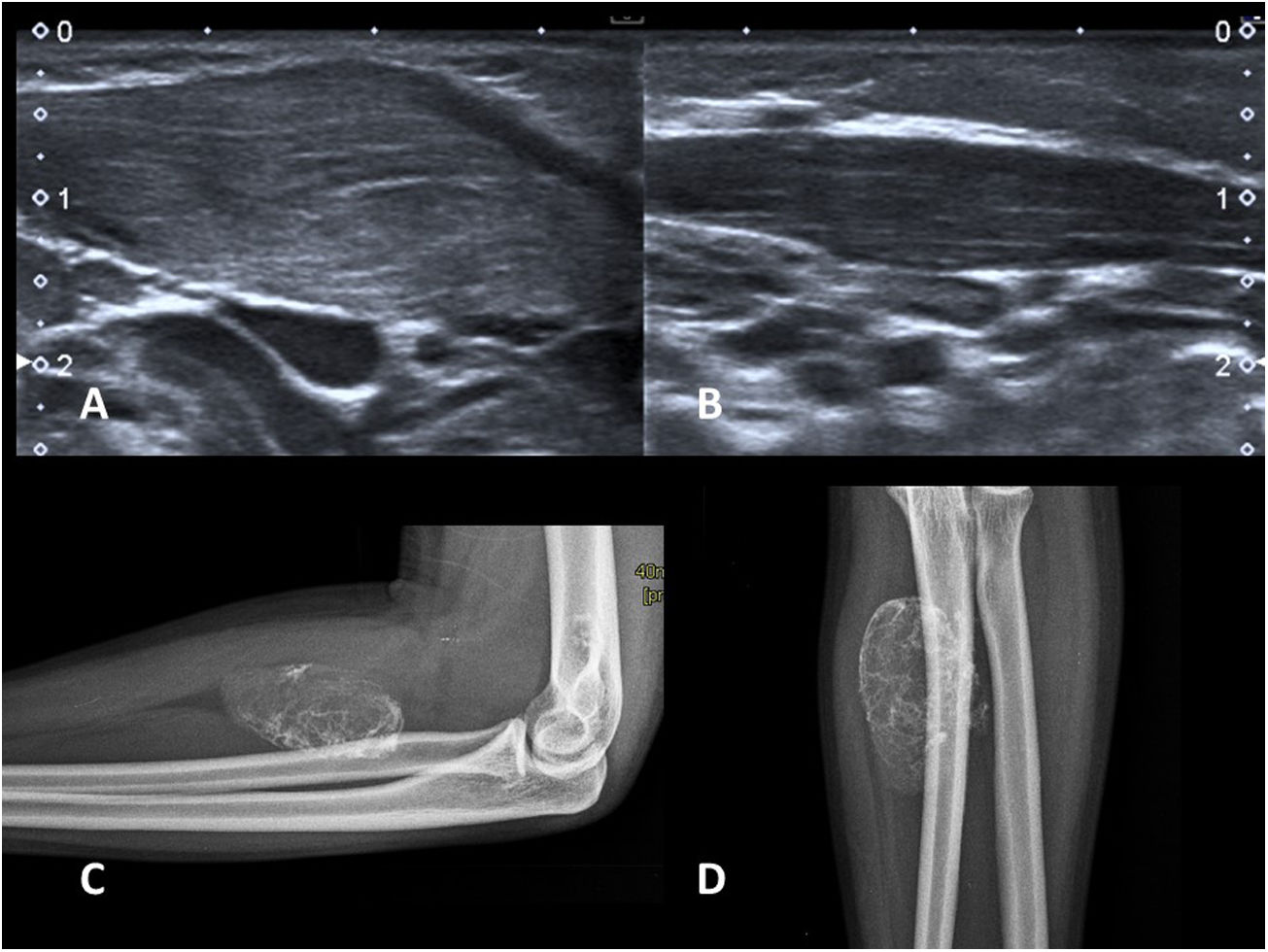
A y B) Fibromatosis colli. Lactante de 2 meses con un nódulo palpable laterocervical derecho y tortícolis. Imágenes longitudinales de ambos músculos esternocleidomastoideos (ECM) en una ecografía en escala de grises. Se observa un engrosamiento fusiforme del ECM del lado afectado (A) frente al normal (B). C y D) Miositis osificante. Radiografías AP y lateral del antebrazo de un adolescente de 15 años con una masa dura palpable y antecedente traumático. Se observa el aspecto típico con calcificación periférica. No es necesaria ninguna prueba de imagen más.
Se resuelve espontáneamente en unos 4-8 meses. Suele recurrirse a fisioterapia para acelerar la curación y evitar deformidades craneales asociadas a la tortícolis.
Miositis osificanteLa miositis osificante (MO) es una osificación heterotópica benigna en las partes blandas. Con frecuencia aparece en el tejido muscular de tipo esquelético, pero puede afectar a tendones, nervios y grasa subcutánea13.
El cuadro clínico típico es el de un adolescente que presenta una tumoración dolorosa en una extremidad, con antecedente de traumatismo sobre la zona. A veces la presentación es atípica, puesto que no hay historia de traumatismo ni dolor, e incluso el sitio de aparición y la edad no son los habituales.
El aspecto radiográfico es el de una masa de partes blandas con calcificación periférica14 (fig. 2C y D). Esta calcificación periférica es la clave para el diagnóstico, puesto que las calcificaciones de los sarcomas de partes blandas habitualmente son centrales. En la tomografía computarizada (TC) suele ser más fácil identificar la distribución del calcio. A veces en las fases iniciales, el calcio puede no ser visible aún, o no tener un patrón claramente circunferencial. Si los hallazgos de imagen no son concluyentes, pero existe sospecha de que pueda ser una MO, un control radiográfico o con TC en 2 semanas permite ver la progresión de la calcificación y facilita el diagnóstico. No es infrecuente la presencia de reacción perióstica en el hueso adyacente.
La resonancia magnética (RM) y la biopsia es mejor evitarlas, sobre todo en las fases iniciales. El calcio puede resultar difícil de detectar en la RM y, al igual que en la biopsia, la MO puede simular un sarcoma de partes blandas15. Es el ejemplo clásico de lesión de partes blandas que «no hay que tocar».
Normalmente la MO es una lesión autolimitada y suele disminuir mucho o desaparecer completamente en alrededor de 2 años.
Fascitis nodularLa fascitis nodular es un tumor miofibroblástico benigno16 que, debido a su rápido crecimiento inicial y altas celularidad y actividad mitótica en la biopsia, se ha denominado también «fascitis seudosarcomatosa nodular».
Típicamente se manifiesta en pacientes adolescentes como un nódulo palpable solitario de crecimiento rápido, ocasionalmente doloroso.
La mayor parte de las lesiones aparecen en el tejido celular subcutáneo y suele existir contacto amplio con una fascia muscular. Aunque pueden presentarse en cualquier segmento corporal, las extremidades superiores son las más frecuentemente afectadas (46%)17.
Pese a que pueden presentar un curso autolimitado, con frecuencia se extirpan por su aspecto agresivo tanto radiológico como en la biopsia.
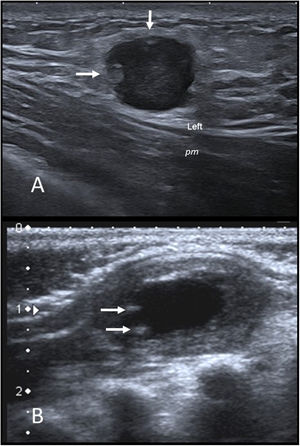
Ecográficamente son lesiones nodulares de predominio hipoecogénico, de bordes lobulados y en contacto con una fascia muscular, que improntan sobre esta. Es frecuente la presencia de un halo perilesional hiperecogénico y de imágenes nodulares hiperecogénicas intralesionales periféricas (fig. 3A). Pueden mostrar flujo moderado en la ecografía con Doppler color.
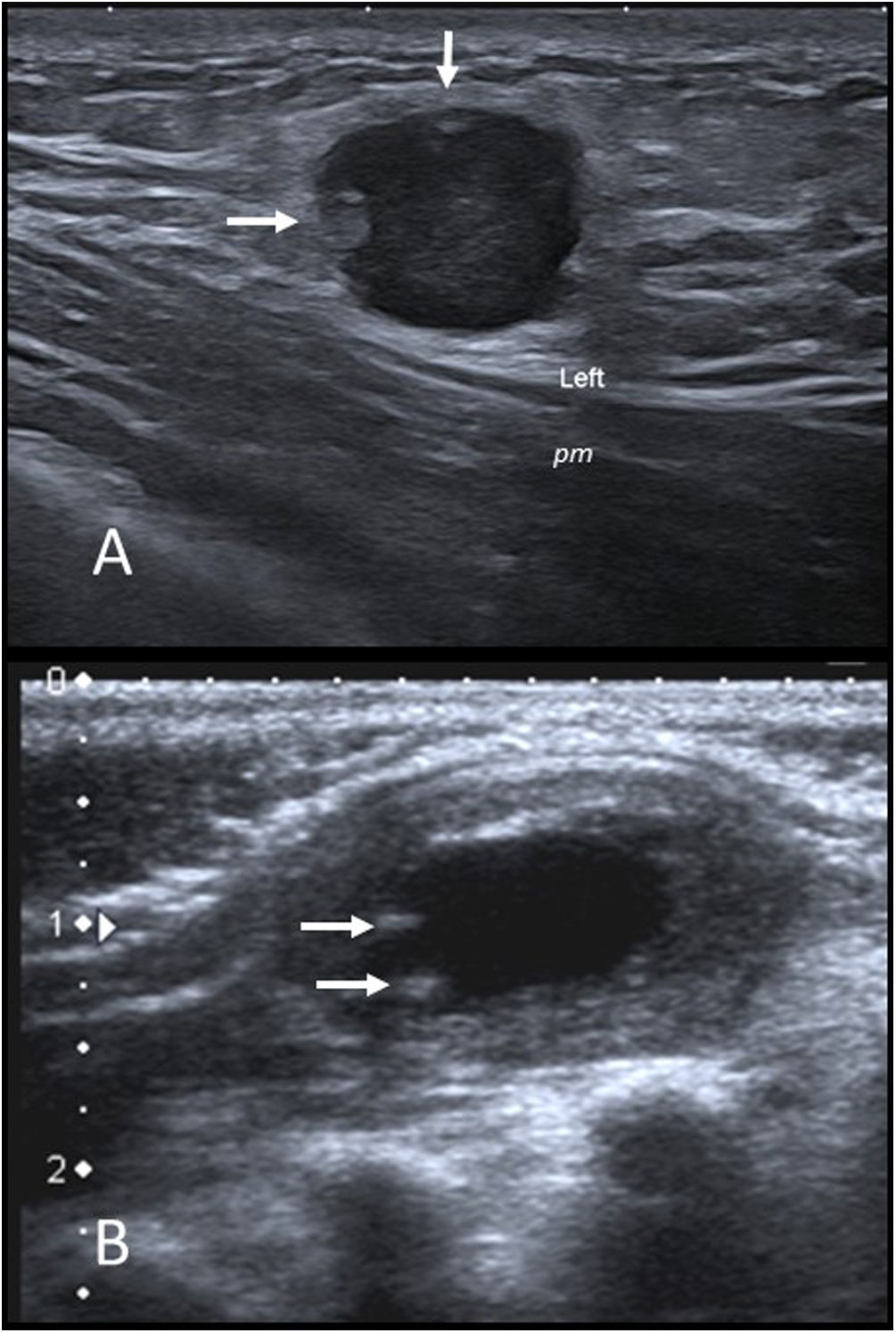
A) Fascitis nodular. Imagen de ecografía en escala de grises de un nódulo infraclavicular izquierdo en una niña de 14 años. Se observa un nódulo hipoecogénico con borde lobulado bien definido que impronta sobre el músculo pectoral mayor (pm). Muestra algunas imágenes nodulares hiperecogénicas periféricas (flechas) y aumento de la ecogenicidad de la grasa subcutánea circundante. B) Miofibroma infantil. Ecografía en escala de grises de un nódulo palpable en la región escapular izquierda de un lactante de 2 meses. Se observa un nódulo ovalado de bordes bien definidos en el músculo trapecio. La periferia es isoecogénica con el músculo y el centro anecoico con pequeñas calcificaciones en su periferia (flechas).
La RM habitualmente no es muy útil puesto que estas lesiones no tienen una apariencia específica, apareciendo como nódulos isointensos con el músculo en T1, hiperintensos en T2 y con realce variable con gadolinio.
Miofibroma infantilEl miofibroma infantil es el tumor fibroso más frecuente en los lactantes. La mayor parte de las veces es un tumor solitario, utilizándose el término «miofibromatosis» cuando son múltiples18. Se presenta como un nódulo palpable con coloración normal o ligeramente morada de la piel19. Sus localizaciones más frecuentes son la piel o los planos musculares de la cabeza, el cuello y el tronco, aunque existe la afectación ósea y visceral. La mayor parte de las lesiones desaparecen espontáneamente antes de los 2 años, así que el pronóstico es excelente salvo en las formas viscerales múltiples.
La ecografía es la técnica diagnóstica más utilizada, aunque debido a la apariencia variable e inespecífica de este tumor normalmente es necesaria la extirpación quirúrgica para el diagnóstico final. Su aspecto más típico es el de un nódulo con un centro anecoico con calcificaciones finas periféricas y una zona circundante hipoecogénica de aspecto sólido (fig. 3B)20.
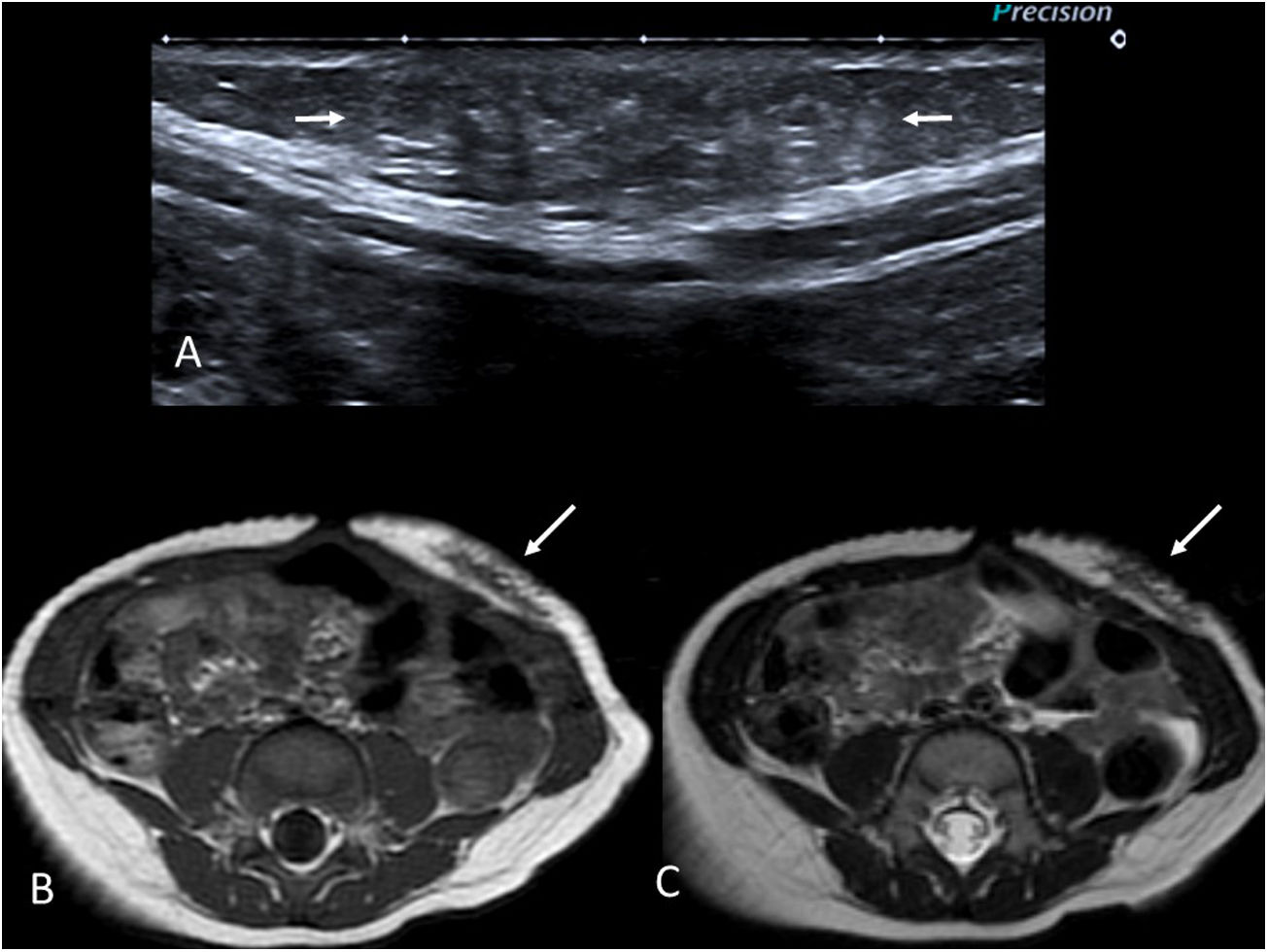
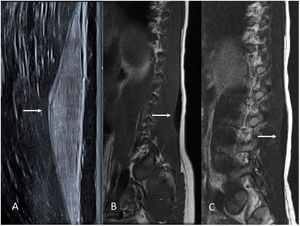
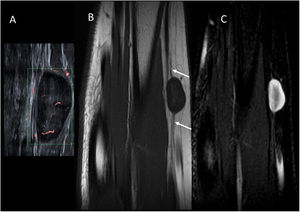
Fibromatosis desmoideLa fibromatosis desmoide o tumor desmoide representa un grupo de neoplasias mesenquimales fibrosas localmente agresivas, que no metastatizan a distancia.
Habitualmente se presenta como una masa palpable de consistencia firme. Suele aparecer en los planos musculares de las extremidades, seguidos de la región de cabeza-cuello y el tronco21. La presencia de un tumor desmoide abdominal está fuertemente asociada a la existencia de poliposis colónica22.
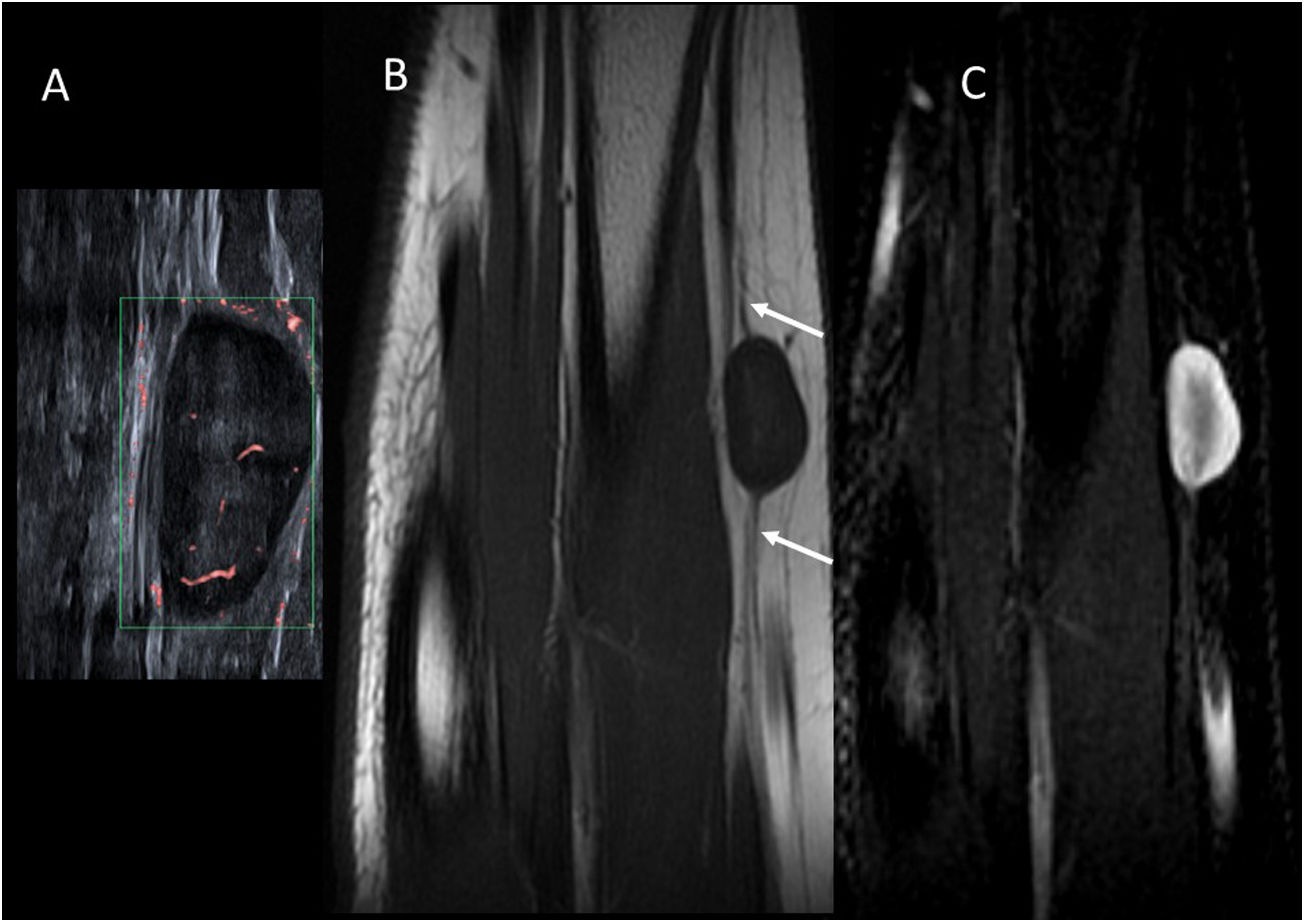
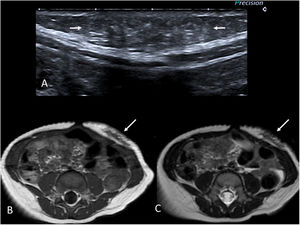
En la ecografía se comportan como lesiones de ecogenicidad variable, frecuentemente de bordes imprecisos (fig. 4A). En la RM se debe sospechar este tipo de tumores por la presencia de áreas de baja señal en T2, típica de lesiones fibrosas (fig. 4B y C). El realce con gadolinio es variable. Pese a la sospecha radiológica, se recomienda biopsiar antes de tomar una decisión terapéutica. Las lesiones asintomáticas estables habitualmente se vigilan, mientras que las sintomáticas se deben tratar, siendo la cirugía el tratamiento de elección siempre que sea técnicamente posible.
Niño de 9 meses con un tumor desmoide en la pared abdominal anterior. Antecedente familiar de primer grado con poliposis colónica. A) Imagen de ecografía en escala de grises donde se observa una lesión ligeramente hiperecogénica y con bordes mal definidos en la grasa subcutánea (flechas). B y C) Imágenes de RM potenciadas en T1 y T2 respectivamente, en el plano axial. Se identifica la lesión con bordes mal definidos en el tejido celular subcutáneo de la pared abdominal anterior (flechas). Destaca su baja intensidad de señal en T2 debido a su naturaleza fibrosa.
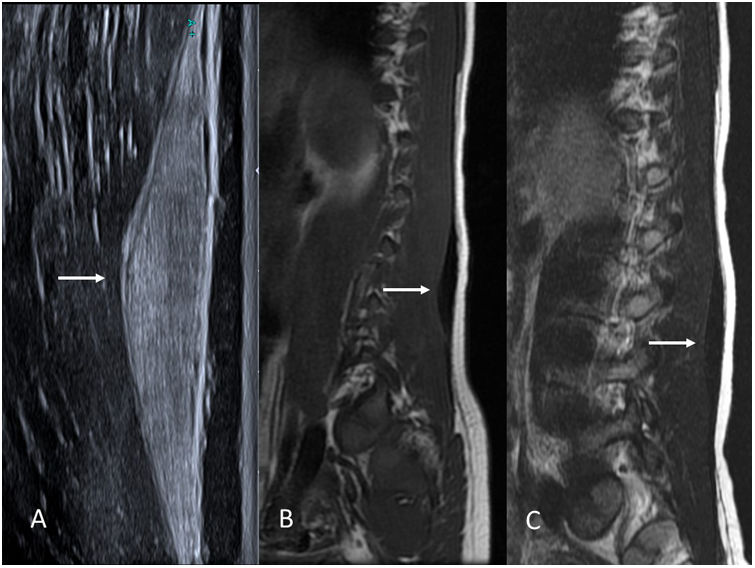
El fibroma de Gardner es una lesión fibrosa benigna de partes blandas. Se presenta como una tumoración indolora, frecuentemente paraespinal, en niños menores de 10 años.
Su aspecto radiológico es muy característico. En la ecografía, son lesiones fusiformes homogéneamente hiperecogénicas. En la RM destaca su baja señal en T1 y T2, por su naturaleza fibrosa (fig. 5). Recuerdan a una fascia muscular muy engrosada.
Niño de 9 años con fibroma de Gardner en la musculatura erectora de la columna. A) Imagen de ecografía en escala de grises en el plano sagital, donde se observa una lesión fusiforme marcadamente hiperecogénica en la fascia muscular (flecha). B y C) Imágenes de RM del mismo paciente potenciadas en T1 y T2, respectivamente. Nótese la baja intensidad de señal de la lesión en T1 y T2 debido a su naturaleza fibrosa (flechas).
Aunque la lesión es benigna y no está claro que el paciente consiga algún beneficio con su extirpación, la importancia de reconocerla radica en que, al igual que la fibromatosis desmoide abdominal, es un clásico signo centinela de varios síndromes de poliposis colónica familiar23. Por este motivo se debe estudiar al paciente y a sus familiares directos para detectar estos trastornos de forma precoz y tratarlos convenientemente. El fibroma de Gardner puede preceder a la aparición de los pólipos colónicos.
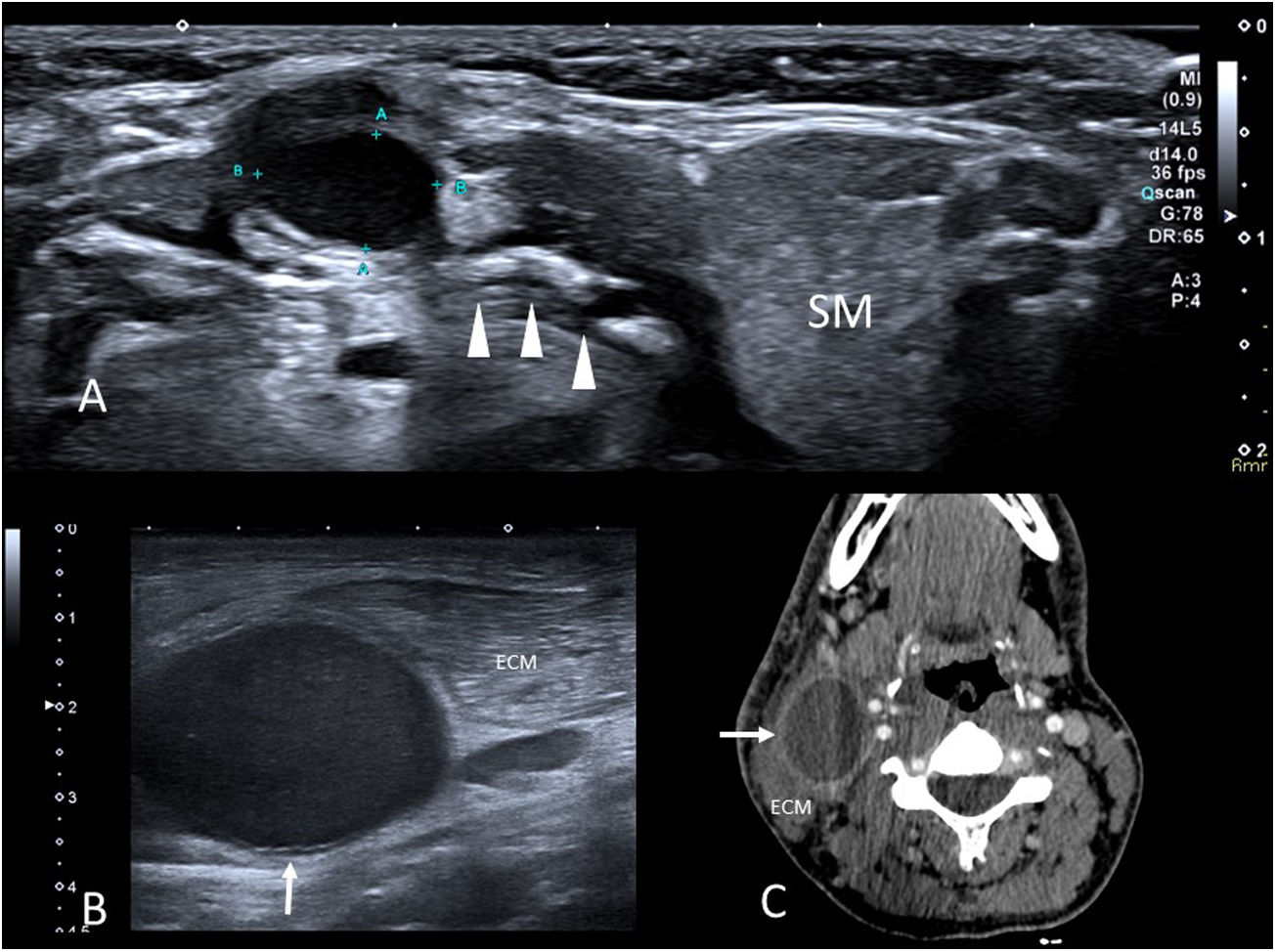
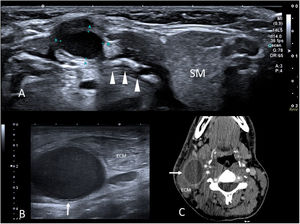
Quistes del conducto tiroglosoEs la lesión cervical quística congénita más frecuente en los niños. La glándula tiroidea se desarrolla en la base de la lengua en las primeras semanas de gestación y migra hasta su posición normal a través del conducto tirogloso, que muestra una íntima relación con el hueso hioides en formación. Si tras el descenso tiroideo el conducto tirogloso no involuciona completamente, persisten restos epiteliales del mismo y se forma un quiste24,25.
Los quistes pueden presentarse en cualquier parte del conducto tirogloso, si bien el 85% son infrahioideos o están en íntima relación con el hioides26.
Se suelen presentar como un nódulo indoloro de lento crecimiento en la región anterior del cuello, en la línea media o próximo a ella. Típicamente se movilizan con los movimientos de la lengua o con la deglución. Pueden complicarse con infección o sangrado. La malignización es muy infrecuente.
La ecografía es la prueba de elección para confirmar el diagnóstico y descartar complicaciones. En ausencia de complicación, son nódulos bien definidos, anecoicos o hipoecoicos según su contenido, con refuerzo acústico posterior y ausencia de flujo en el estudio de eco-Doppler (fig. 6A). Cuando se complican, su ecogenicidad es variable, heterogénea, y suele haber cambios inflamatorios adyacentes. En la RM, habitualmente innecesaria, suelen mostrar hipointensidad de señal en T1 e hiperintensidad en T2, aunque pueden ser hiperintensos en T1 por la presencia de contenido proteináceo27. En caso de complicación, y de forma similar a lo que ocurre en la ecografía, su contenido es más heterogéneo y se observan cambios inflamatorios circundantes.
A) Quiste del conducto tirogloso. Imagen axial de ecografía en escala de grises de un nódulo en la línea media cervical anterior del cuello en un niño de 4 años. Se observa una lesión hipoecoica de bordes bien definidos en íntimo contacto con el cuerpo del hueso hioides (cabezas de flecha) (SM: glándula submaxilar). B) Quiste del segundo arco branquial. Imagen axial de ecografía en escala de grises de la región laterocervical derecha. Se observa una lesión quística (flecha) adyacente al músculo esternocleidomastoideo (ECM). C) Imagen axial de la TC con contraste prequirúrgico del paciente anterior. El quiste muestra una pared fina con realce (flecha) y está situado entre el ECM y los vasos carotídeos.
El diagnóstico diferencial normalmente es con ganglios submentonianos y quistes dermoides en la línea media cervical anterior. Si los ganglios no están complicados, presentan un hilio graso central y es fácil diferenciarlos. Cuando tienen contenido purulento o necrótico (p. ej., en la adenitis por micobacterias no tuberculosas) pueden tener una apariencia ecográfica similar, siendo útil la relación de la lesión con el hioides para decantarse por un diagnóstico u otro. Los quistes dermoides presentan refuerzo posterior, pero son de ecogenicidad intermedia uniforme y no contactan con el hioides.
En la ecografía también hay que confirmar una localización normal de la glándula tiroides y descartar la presencia de tejido tiroideo ectópico28.
El tratamiento es la resección quirúrgica, habitualmente con el procedimiento de Sistrunk, que incluye el quiste, su tracto y el tercio medio del hioides para evitar recidivas.
Quistes branquialesSon lesiones benignas originadas por alteraciones en el cierre y reabsorción del aparato branquial. Se suelen presentar clínicamente como masas cervicales de crecimiento lento, móviles y habitualmente indoloras, excepto si sangran o se sobreinfectan. Se clasifican en función del arco branquial del que dependen29.
Los más frecuentes son los quistes del segundo arco branquial (más del 90%). Se pueden localizar en cualquier parte del espacio entre el margen anterior del músculo ECM y la región parafaríngea, aunque su situación más frecuente es lateral a los vasos carotídeos, entre el músculo ECM y la glándula submaxilar. La edad más frecuente de presentación es entre la segunda y tercera décadas de la vida.
Los quistes del primer arco branquial (5-8%) se encuentran en íntima relación con el pabellón auricular, el conducto auditivo externo o la parótida. Aparecen más frecuentemente en menores de 10 años.
Las lesiones del tercer y cuarto arcos branquiales son muy infrecuentes.
Se valoran inicialmente con ecografía (fig. 6B), donde aparecen como lesiones bien definidas de pared fina y contenido habitualmente anecoico, aunque en ocasiones puede ser ecogénico o incluso de apariencia sólida (pero sin flujo en el Doppler). La TC y la RM se realizan en caso de dudas diagnósticas o de cara a la planificación quirúrgica (fig. 6C). En ambas técnicas la lesión muestra una pared fina y contenido líquido. En caso de sobreinfección o sangrado la pared se engruesa y el aspecto del contenido varía.
El tratamiento es la resección quirúrgica.
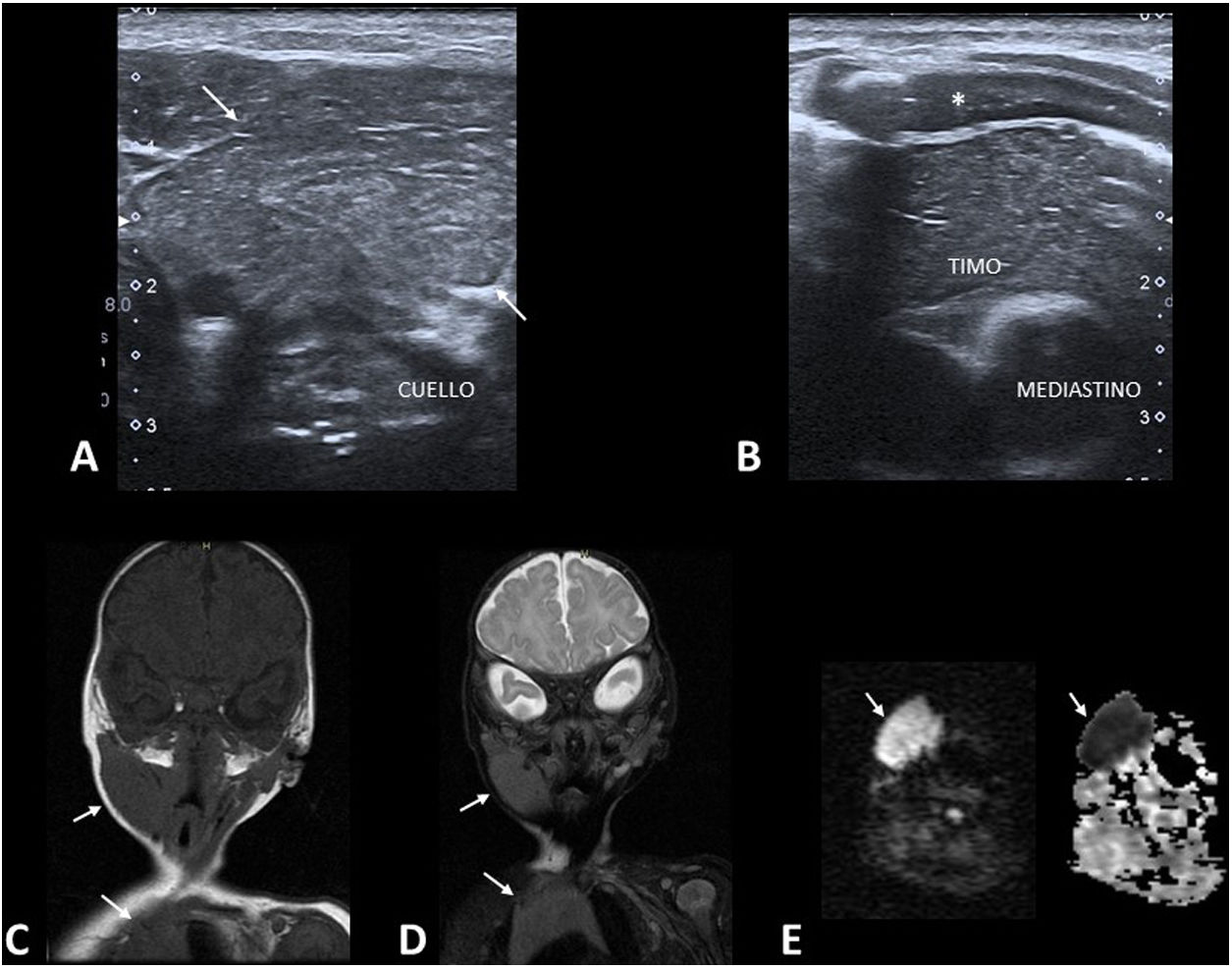
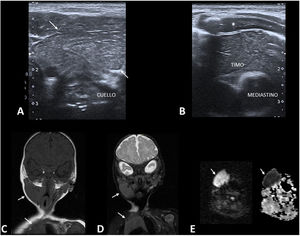
Timo ectópico cervicalCualquier fallo en el descenso del timo hasta el mediastino durante el desarrollo embrionario condiciona la aparición de restos tímicos ectópicos30. Son lesiones raras, probablemente infradiagnosticadas por ser asintomáticas.
Se presentan en lactantes como masas cervicales de consistencia intermedia. Se pueden localizar en cualquier parte del trayecto del conducto timofaríngeo, desde el ángulo mandibular hasta el mediastino, siendo las localizaciones más típicas la laterocervical (en íntima relación con el paquete vascular del cuello) y la intratiroidea. El 85% de ellas son unilaterales.
La principal prueba diagnóstica es la ecografía (fig. 7A y B). El aspecto ecográfico del timo es muy característico y el timo ectópico muestra una ecoestructura idéntica a la del timo ortotópico31. La realización de una RM solo es necesaria en caso de dudas diagnósticas o para valorar lesiones de gran tamaño. En la RM la intensidad de la señal es idéntica a la del timo mediastínico en todas las secuencias (fig. 7C y D). Una fuerte restricción de la difusión es normal en el timo infantil (fig. 7E).
Timo ectópico cervical. A y B) Imágenes de ecografía en escala de grises de un lactante de 2 meses con una masa blanda palpable laterocervical derecha. La lesión (A, flechas) tiene una ecoestructura idéntica a la del timo ortotópico (B) (*: cartílago costal). C y D) Imágenes de RM en el plano coronal potenciadas en T1 (C) y T2 con saturación de la grasa (D), donde se observa una intensidad de señal idéntica en la lesión cervical y el timo mediastínico (flechas). E) Imágenes de RM potenciada en difusión y ADC, donde se observa la intensa restricción de la difusión de la lesión (flechas), hallazgo normal en el timo del lactante.
Si los hallazgos son típicos no se recomienda la biopsia, que, además, en muchas ocasiones no es concluyente. El manejo es conservador. El timo ectópico involuciona paralelamente al timo ortotópico, por lo que únicamente se recomienda control ecográfico. La transformación maligna a un timoma es excepcional, siendo el riesgo similar al del timo mediastínico. Únicamente se plantea la cirugía en caso de lesiones grandes sintomáticas.
Hernia epigástricaSon frecuentes y se presentan como un nódulo palpable en la línea media de la pared abdominal anterior, en algún punto entre el apéndice xifoides y el ombligo.
Se corresponden con pequeños acúmulos de grasa properitoneal herniados a través de defectos milimétricos en la línea alba. El defecto es tan pequeño que normalmente no hay espacio para que se hernie otro tipo de contenido abdominal. No es rara la coexistencia de 2 o más hernias en el mismo paciente32.
En la ecografía se puede ver el defecto en la línea alba y la herniación de la grasa properitoneal.
Se suelen reparar quirúrgicamente.
Cartílagos costales prominentesUna consulta frecuente, normalmente en varones adolescentes, es la de una tumoración dura e indolora en la pared torácica anterior33. Su causa normalmente es una asimetría en los cartílagos costales, siendo más convexos hacia delante uno o varios del lado prominente. Puede asociar inclinación esternal. Es muy prevalente, estando presente en la tercera parte de la población34, y se considera una variante de la normalidad. En nuestra experiencia es más habitual que la prominencia esté al lado izquierdo del esternón.
Ante una duda clínica, la ecografía es suficiente para confirmar la asimetría de cartílagos costales35 y descartar masas de otro origen, no siendo necesario recurrir a otras pruebas36.
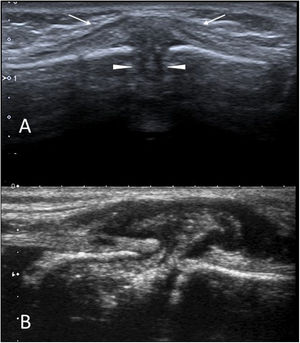
Tumor esternal autolimitado de la infancia (SELSTOC)El Self-Limiting Tumor of Childhood (SELSTOC) es una entidad poco conocida que consiste en una inflamación aséptica autolimitada de etiología desconocida en el esternón de niños pequeños (en mayores de 5 años no está descrito el cuadro)37–39. Conocer su existencia evita biopsias innecesarias.
Es una lesión poco dolorosa o asintomática, apareciendo como una tumoración preesternal o paraesternal de unos 2-3cm. La piel puede estar eritematosa. El niño es traído a veces por otro motivo y las comorbilidades (fiebre, infección respiratoria, etc.) generan confusión diagnóstica. No hay alteraciones analíticas.
La ecografía debe ser el estudio inicial. La tumoración se comporta como una lesión hipoecoica en reloj de arena que se introduce entre los núcleos de osificación del esternón, separándolos y pudiendo dar un aspecto de destrucción ósea (fig. 8). Ante hallazgos clínicos y ecográficos típicos se suele mantener una actitud expectante, siendo la resolución total la norma en un plazo de 1-6 meses. No suelen ser necesarias otras pruebas radiológicas.
SELSTOC. A) Imagen de ecografía en escala de grises en el plano sagital en un niño de 2 años con un nódulo preesternal duro e indoloro. La lesión (flechas) es de predominio hipoecogénico y se introduce entre los núcleos de osificación del esternón, separándolos (cabezas de flecha). B) Imagen sagital de ecografía en escala de grises en una niña de 4 años con hallazgos clínicos y de imagen similares a los del paciente anterior.
Si existen dudas diagnósticas o el curso no es el esperado, se biopsia para descartar un proceso neoplásico o una osteomielitis. Se encuentra un infiltrado inflamatorio inespecífico sin evidencia de células neoplásicas. Los estudios microbiológicos son negativos.
Lipoma y lipoblastomaLos lipomas son lesiones benignas formadas por adipocitos maduros encapsulados. Son la tumoración adipocítica más frecuente en niños, aunque se ven mucho más raramente que en adultos40. En la ecografía, el lipoma se identifica como una lesión con bordes bien definidos y de ecogenicidad homogénea, que puede ser más alta o baja dependiendo de la proporción de agua y grasa que presente. Se puede confirmar su naturaleza adiposa mediante RM.
La tumoración adipocítica infantil que sigue en frecuencia al lipoma es el lipoblastoma. Son tumores benignos formados por adipocitos maduros e inmaduros. Son más frecuentes en menores de 3 años y muy raros después de los 8 años. En la ecografía son lesiones habitualmente hiperecogénicas, pero no es raro que muestren áreas hipoecogénicas o quísticas por tener un contenido fibromixoide. En la RM lo habitual es ver una lesión encapsulada con un contenido no completamente graso, especialmente en la periferia de la lesión. El tratamiento es quirúrgico, existiendo un riesgo de recidiva local menor del 20%.
Sarcomas de partes blandasLos sarcomas son tumores sólidos malignos de origen mesenquimal41. Cuando son palpables, se suelen remitir para su valoración con la ecografía, donde su apariencia es variable. En la RM tienen una señal heterogénea iso o hipointensa en T1 e hiperintensa en T2, con áreas de realce tras administrar contraste, y frecuentemente muestran una restricción de la difusión.
Las pruebas de imagen a veces no aportan un diagnóstico concluyente, pero tienen un gran valor para obtener información topográfica que permita planificar la biopsia y la cirugía, así como para evaluar la respuesta al tratamiento. Debemos recordar que, en general, cuando una lesión de partes blandas no se corresponda claramente con una entidad autolimitada o benigna, debería como mínimo ser seguida estrechamente y, la mayor parte de las veces, resecada o al menos biopsiada.
Los sarcomas de partes blandas que encontramos con más frecuencia en niños son el rabdomiosarcoma, el sarcoma sinovial y el sarcoma de Ewing.
El rabdomiosarcoma es el sarcoma infantil más frecuente. La mediana de edad al diagnóstico es 5 años. Aunque los orígenes más habituales son la región de cabeza-cuello y el tracto genitourinario, un 20% aparece en las extremidades.
El sarcoma sinovial es el siguiente en frecuencia en niños. Su nombre es equívoco ya que, aunque suelen aparecer cerca de articulaciones, no se originan a partir de la sinovial y la mayoría son extraarticulares. Habitualmente son lesiones bien delimitadas, con características radiológicas variables, que abarcan desde tumores sólidos con áreas quísticas y de sangrado a lesiones totalmente quísticas de aspecto «inocente» que se pueden confundir con lesiones benignas, como gangliones. En la RM la presencia de una masa de partes blandas con 3 intensidades de señal diferentes en T2 se considera muy indicativa de sarcoma sinovial42.
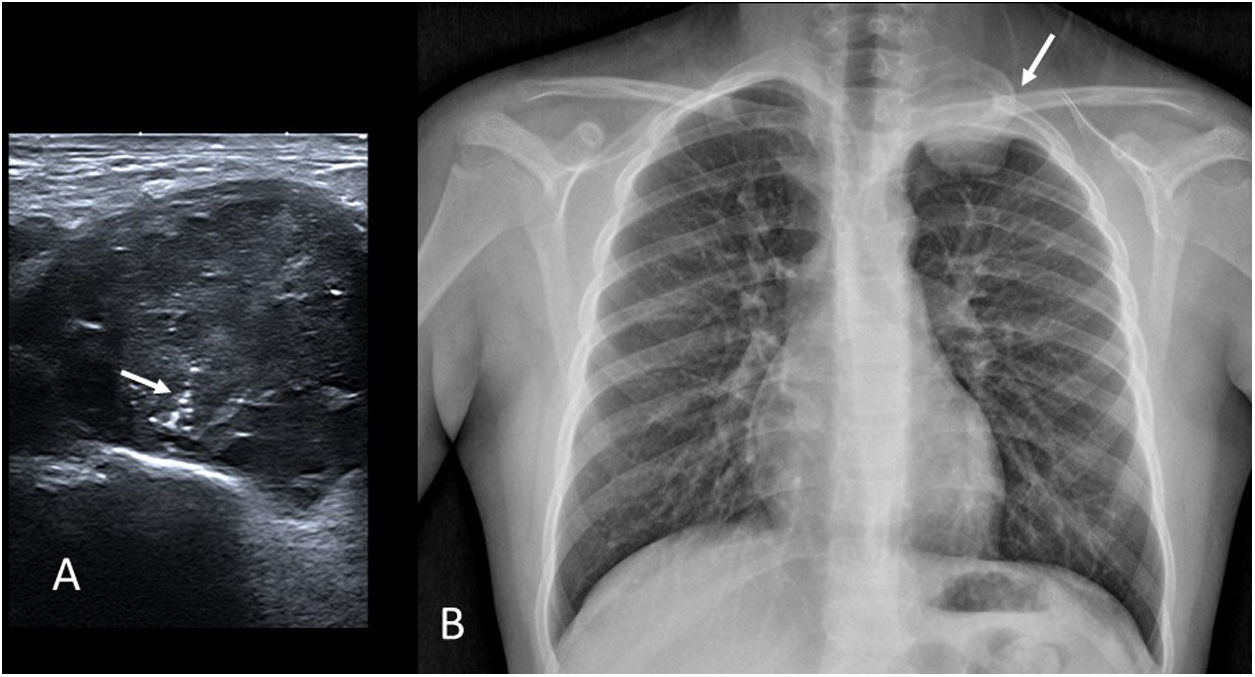
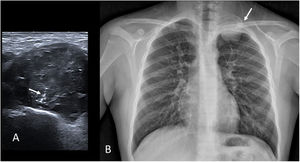
El sarcoma de Ewing es un tumor de células pequeñas redondas primitivas. Es típico de menores de 20 años y, aunque el origen óseo es el más frecuente, el 20% son extraesqueléticos. Con frecuencia se presenta como una masa palpable, muchas veces con dolor local (fig. 9).
Sarcoma de Ewing. A) Imagen de ecografía en escala de grises en un varón de 13 años remitido por una masa palpable supraclavicular izquierda. Se observa una lesión de ecogenicidad heterogénea con calcificaciones lineales finas («rayos de sol naciente», flecha). B) Radiografía de tórax del mismo paciente donde se confirma una masa extrapleural izquierda con origen en la segunda costilla (flecha).
La gran mayoría corresponden a tumores benignos de la vaina de los nervios periféricos (TVNP). Existen otras entidades, como el fibrolipoma neural y lesiones malignas, mucho menos frecuentes. Existen 2 tipos de TVNP, los schwannomas (también llamados neurilemomas o neurinomas) y los neurofibromas. Suelen aparecer entre los 20 y los 30 años de edad43.
Habitualmente se presentan en forma de lesiones solitarias. Las lesiones múltiples son más frecuentes en el caso de los neurofibromas en pacientes con neurofibromatosis tipo 1 (NF-1).
Se localizan más frecuentemente en la la zona de cabeza y el cuello, la superficie flexora de las extremidades, mediastino y el retroperitoneo, habitualmente como masas indoloras de lento crecimiento. A veces, especialmente en el caso de lesiones grandes, pueden asociar dolor u otros síntomas neurológicos.
En las pruebas de imagen (fig. 10) se presentan como masas bien definidas de forma esférica o fusiforme. Su continuación, tanto proximal como distal, con un nervio periférico, es uno de los signos más específicos que indica su estirpe neurogénica. Ecográficamente suelen ser lesiones hipoecoicas homogéneas y con escaso flujo en el estudio Doppler. En la RM son habitualmente hipointensos en T1 e hiperintensos en T2. La presencia de una zona central hipointensa en T2 (signo de la «diana») es el signo más característico y tras la administración de contraste por vía intravenosa pueden presentar realce central. A veces existe atrofia en los músculos inervados por el nervio afectado44,45.
Schwannoma del nervio radial. A) Imagen de ecografía Doppler microvascular de una niña de 11 años con un nódulo palpable en la superficie externa del antebrazo. Se observa una lesión ovalada hipoecoica de bordes bien definidos con un centro ligeramente hiperecogénico, que presenta flujo interno. B) Imagen de RM potenciada en T1 en el plano coronal. Se observa crecimiento excéntrico de la lesión desde el nervio radial (flechas). C) Imagen de RM potenciada T2 con supresión de la grasa en el plano coronal. La periferia de la lesión es hiperintensa y la región central hipointensa (signo de la «diana»).
Diferenciar radiológicamente entre schwannomas y neurofibromas puede ser imposible, si bien los primeros presentan más frecuentemente áreas quísticas, hemorrágicas o de necrosis, por lo que su señal puede ser más heterogénea. Por otra parte, los neurofibromas muestran una relación central con el nervio mientras que los schwannomas son excéntricos, por lo que en lesiones grandes es más fácil distinguirlos valorando su relación con el nervio de origen.
Su tratamiento es quirúrgico. El neurofibroma es inseparable del nervio y este no se puede preservar en la cirugía, mientras que en los schwannomas, al ser excéntricos, sí se suele poder respetar el nervio.
Los TVNP malignos suelen corresponder a la transformación maligna de un neurofibroma plexiforme (variante del neurofibroma que afecta a un segmento más largo del nervio y a sus ramificaciones, siendo su presencia diagnóstica de NF-1). En la RM, la heterogeneidad de la lesión, el realce periférico y el edema perilesional son sospechosos de malignización, aunque la sensibilidad y la especificidad para diferenciar entre lesión benigna y maligna es relativamente baja.
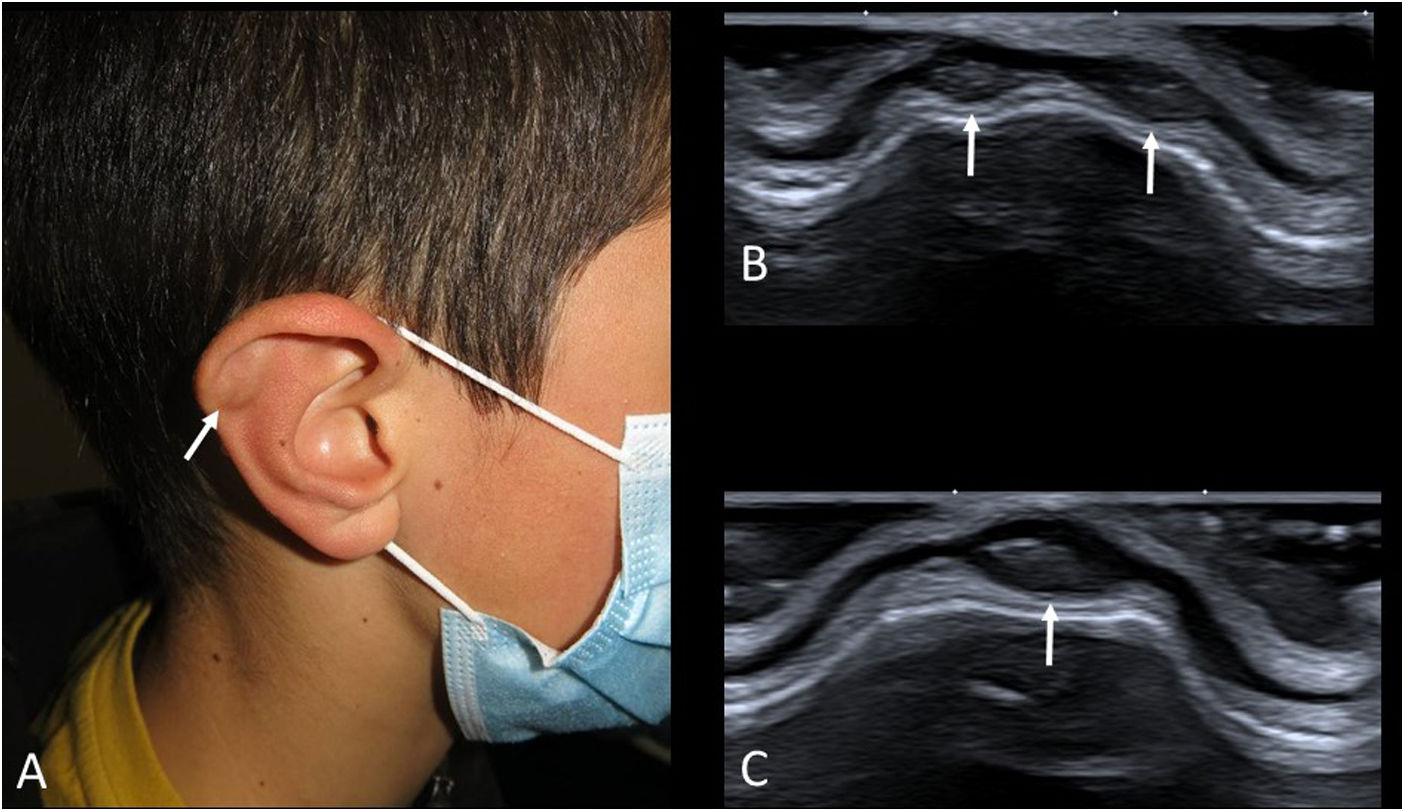
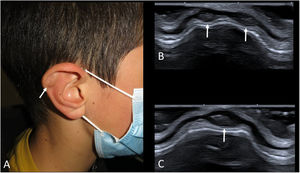
Seudoquiste auricularEl seudoquiste auricular consiste en la presencia de pequeñas colecciones líquidas en el cartílago del pabellón auricular. Su origen se atribuye a traumatismos de repetición. Hasta hace poco era una entidad rara en el paciente pediátrico (se veía a veces en niños con el hábito de doblarse la oreja repetidamente), pero con el uso prolongado de mascarillas y auriculares su frecuencia ha aumentado46. En la exploración son pequeños nódulos indoloros en el hélix, con color normal o ligeramente eritematoso (fig. 11A).
A) Imagen clínica de un niño de 12 años con 3 seudoquistes auriculares (flecha). Como antecedente llevaba mascarilla durante toda su jornada escolar. B y C) Ecografía en escala de grises de las lesiones. Se observan pequeños quistes con contenido ecogénico en el cartílago auricular (flechas).
Dado que es una lesión poco conocida, muchas veces se solicita una ecografía. Se ven pequeños «quistes» en el espesor del cartílago del pabellón auricular (fig. 11B y C). Su ecogenicidad varía desde anecoicos a hiperecogénicos, en función del contenido hemático que presenten. Si cesa el traumatismo se suelen resolver por sí solos, pero si son muy grandes o persistentes se pueden aspirar.
ConclusiónLas tumoraciones palpables en niños son uno de los motivos de consulta más habituales en Radiología Pediátrica. En esta serie de 2 artículos se han repasado las características clínicas y radiológicas de las causas más frecuentes. La mayoría de las veces son lesiones benignas, aunque se debe estar siempre alerta ante la posibilidad de encontrar una enfermedad más grave.
La ecografía es la técnica de imagen más empleada por su disponibilidad, inocuidad y gran rendimiento. Un diagnóstico radiológico acertado tiene un altísimo valor, porque suele marcar el curso asistencial a seguir y evita pruebas innecesarias, iatrogenia y retrasos.
Autoría- 1.
Responsable de la integridad del estudio: DL e IP.
- 2.
Concepción del estudio: DL e IP.
- 3.
Diseño del estudio: DL e IP.
- 4.
Obtención de los datos: DL, IP y LC.
- 5.
Análisis e interpretación de los datos: DL e IP.
- 6.
Tratamiento estadístico: no procede.
- 7.
Búsqueda bibliográfica: DL e IP.
- 8.
Redacción del trabajo: DL, IP, LC y LA.
- 9.
Revisión crítica del manuscrito con aportaciones intelectualmente relevantes: DL, IP, LC, JA y LA.
- 10.
Aprobación de la versión final: DL, IP, LC, JA y LA.
Los autores declaran no tener conflictos de intereses.