INTRODUCCIÓN
La osteoporosis se ha definido como una enfermedad esquelética sistémica caracterizada por una masa ósea reducida y un deterioro microarquitectónico del tejido óseo, que conduce a una fragilidad ósea elevada y a un aumento del riesgo de fracturas1. Esta definición de consenso pone de manifiesto la importancia de los métodos no sólo diagnósticos sino de screening de esta patología para poder prevenir la aparición de fracturas.
La incidencia de las fracturas aumenta de forma espectacular en la mujer tras la menopausia y un poco más tarde en el hombre, siendo la localización más frecuente para presentar fracturas osteoporóticas la columna vertebral2.
La medida de la densidad mineral ósea (DMO) permite identificar a los individuos que tienen un riesgo elevado antes de que se produzcan las fracturas osteoporóticas, diagnosticar a los pacientes que padecen osteoporosis y monitorizar la evolución de la enfermedad así como evaluar la eficacia de las medidas terapéuticas instauradas3-5.
La absorciometría fotónica dual de fuente radiológica (DXA) es un procedimiento no invasivo, rápido y seguro para medir la DMO, que está estrechamente relacionado con la fuerza ósea in vitro, siendo un factor de predicción del riesgo de fractura en los estudios de población. La DXA consiste en la medición de la atenuación que los tejidos y el hueso ejercen sobre un flujo de fotones X producidos por un tubo de rayos X emitidos sucesivamente a dos energías de 70 y 120 keV. La precisión de esta técnica presenta pequeñas variaciones en función de la región anatómica sobre la que se realice, es de 0,5%-1% en columna lumbar, 1%-2% en fémur proximal y <1% en cuerpo total. Así pues, no hay ninguna zona significativamente mejor que otra para determinar el riesgo de fractura y la DMO6-11.
En un principio parecía lógico que si la mayor parte de las fracturas se producen en columna vertebral y fémur, la determinación de la DMO se realizase a este nivel. El principal inconveniente de los equipos de DXA centrales es el elevado coste económico y la escasa disponibilidad de aparatos. Numerosos estudios prospectivos han puesto de manifiesto que la DXA a nivel periférico es un buen indicador para determinar el riesgo de fracturas así como para evaluar la evolución de la enfermedad y la respuesta al tratamiento12-15.
El objetivo de nuestro estudio es comparar los resultados de la DXA central y la periférica, establecer correlaciones y determinar si existen o no diferencias significativas entre los resultados obtenidos.
MATERIAL Y MÉTODOS
Se estudiaron 100 pacientes escogidos al azar entre los atendidos en consultas externas del servicio de Reumatología del Hospital La Fe de Valencia con diferente patología de base.
Se les realizó a todos ellos en un mismo tiempo DXA central mediante DEXA-HOLOGIC QDR.1000 de cadera y columna lumbar y DEXA periférica en calcáneo mediante PIXI-LUNAR.
Para establecer el diagnóstico de osteoporosis se siguieron las categorías establecidas por la Organización Mundial de la Salud (OMS). Así, para DXA central se consideró diagnóstico de ostoporosis (Op) valores de DMO < -2,5 desviaciones estándar (DE) del valor medio de la población adulta joven (t-score), osteopenia (Opn) cifras de DMO 2,5 a 1 DE de la media de los adultos jóvenes sanos y se consideró normalidad todo valor de DMO por encima de 1 DE respecto a la media. Para DEXA periférica según los parámetros establecidos por la OMS y las características del aparato utilizado se definió como Op valores de DMO < -1,6 DE del valor medio de la población adulta joven, Opn 0,6 a-1,6 DE y normalidad (N) > -0,6 DE 16.
Se realizó un análisis descriptivo de las características epidemiológicas de los pacientes considerándolas variables independientes. Se aplicó estudio estadístico mediante prueba del Chi2 y coeficiente de correlación.
RESULTADOS
Se estudiaron 100 pacientes con edad media de 55,76 años, rango 25-80.
La distribución por sexos fue de 64,3% mujeres y 35,7% hombres. La edad media de los hombres fue de 48,76 años con rango de 40-84, y de las mujeres de 53,69 años con rango de 32-80.
En cuanto a los resultados obtenidos con los dos diferentes métodos diagnósticos utilizados tenemos por un lado lo observado al realizar la densitometría periférica con PIXI- LUNAR que se clasificó según criterios de la OMS y recomendaciones del fabricante y por otro lado lo observado al realizar la densitometría clásica con DEXA-HOLÓGIC, resultados que separamos en datos resultado de analizar la columna lumbar y el tercio proximal de fémur por separado. Así se puede resumir reseñando que:
1) PIXI a nivel de calcáneo pone de manifiesto la existencia de Op en un 34%, Opn en un 29% y normal N sin detectar alteraciones en la determinación de la densidad mineral ósea en un 37% del total de pacientes estudiados.
2) Por otro lado al realizar DEXA central a nivel de la columna lumbar se evidenció Op 39%, Opn 26% y N 35%.
3) Y por último la DEXA central a nivel de tercio proximal de fémur observó la existencia de Op 32%, Opn 27% y N 41%.
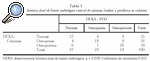
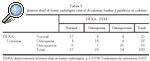
Si recordamos el objetivo de nuestro estudio, pretendíamos intentar valorar y comparar la medición de la densidad mineral ósea mediante la densitometría periférica a nivel de calcáneo con la densitometría central realizada a nivel de columna lumbar y de tercio proximal de fémur. Para ello comparamos los resultados obtenidos de las diferentes determinaciones y realizamos el estudio estadístico pertinente para determinar si los resultados observados eran o no debidos al azar, es decir, si existían diferencias estadísticamente significativas en nuestro estudio. Los datos quedan reflejados en las tablas 1 y 2 respectivamente. Muestran los resultados obtenidos en porcentajes tras realizar la densitometría periférica y central a todos los pacientes.
Tenemos dos tablas, en la primera (tabla 1) se comparan los datos de PIXI frente a los datos de la DEXA central en columna lumbar. Así, tras realizar la densitometría en calcáneo observamos que un 37% fue normal, un 29% fue etiquetado de osteopenia y se realizó el diagnóstico de osteoporosis densitométrica en un 34%. Respecto a la densitometría a nivel central en columna lumbar se observó un 35% de normalidad, 26% osteopenia y 39% osteoporosis. Al comparar los resultados obtenidos coincidían que la determinación mineral ósea era normal en 27 casos, fue diagnóstica de osteopenia en 18 y de osteoporosis en 26. Las diferencias más importantes se obtuvieron al valorar los casos que la densitometría periférica consideraba como osteopenia y cotejarlos con la densitometría de columna lumbar. Estas diferencias observadas tras estudio estadístico presentaban una p = 0,018, con coeficiente de correlación 0,457.
En la tabla 2 comparamos los resultados obtenidos al realizar PIXI y DEXA central en tercio proximal de fémur, resultados que con anterioridad han sido reseñados. Así, se comprobó que coincidían, que la densidad mineral ósea era normal en 31 casos, en 17 fue diagnóstico de osteopenia y en 29 de osteoporosis. Las mayores diferencias surgieron al comparar los casos que la densitometría periférica había diagnosticado de osteopenia, pues de los 29 casos, con la densitometría axial de fémur encontramos que 9 eran considerados con densidad mineral ósea normal, 17 coincidían con el diagnóstico de osteopenia y 3 eran etiquetados de osteoporosis. Tras estudio estadístico encontramos una p < 0,01, con un coeficiente de correlación de 0,431.
DISCUSIÓN
Está perfectamente establecido que la densitometría fotónica dual de fuente radiológica es la técnica de elección para evaluar la densidad mineral ósea, establecer el diagnóstico de osteoporosis y valorar los resultados de los tratamientos instaurados17.
Se sabe que la incidencia de las fracturas aumenta de forma espectacular en la mujer tras la menopausia y un poco más tarde en el hombre, siendo la localización más frecuente para presentar fracturas osteoporóticas la columna vertebral2. Así, más de la mitad de las mujeres tendrán una fractura vertebral al menos durante su vida y aproximadamente el 30% padecerán fracturas múltiples. Pero sólo un 33% se diagnostican, pues la mayor parte no presentan manifestaciones clínicas agudas. La incidencia de fractura vertebral antes de los 50 años es casi de 0%, pero a partir de esta edad va a aumentar de manera casi exponencial más de 3% al año después de los 85 años. Esta incidencia de la fractura vertebral es trasladable a la fractura de cadera. En general, con la edad la incidencia de fracturas en diferentes partes del esqueleto va a aumentar de forma exponencial y casi todos los tipos de fracturas en los ancianos están asociados a una densidad ósea reducida. Así, según datos recogidos de diferentes estudios se pone de manifiesto que el riesgo de sufrir fracturas clínicamente diagnosticadas a nivel vertebral es del 16% en mujeres y 5% en hombres, y a nivel de cadera 18% en mujeres y 6% en hombres18-21.
Las fracturas de cadera aumentan la mortalidad en los 12 meses siguientes a producirse en dos a cuatro veces alcanzando un 30%, siendo los primeros 6 meses los de mayor riesgo, sobre todo si se asocia a la existencia de patología de base. Independientemente de la edad la mortalidad secundaria a una fractura de cadera es de un 3%, este porcentaje aumenta significativamente en aquellos pacientes que presentan una DMO baja u otros factores de riesgo (edad, sexo, raza, factores hormonales, etc.). Tras este episodio sólo un 35% va a ser autosuficientes para poder realizar las actividades de la vida diaria y durante los años restantes se dará un deterioro progresivo de la calidad de vida. Por otro lado es necesario tener en cuenta el coste socioeconómico de la hospitalización, el tratamiento, el soporte social y los traslados a hospitales de crónicos en los pacientes que así lo precisan22-24.
De estos datos se deduce la importancia que tiene el determinar de una manera rápida y segura la DMO, establecer el diagnóstico de osteoporosis, identificar a los individuos con riesgo de fracturas, monitorizar la evolución de la enfermedad y evaluar de una manera fiable la respuesta al tratamiento. Diferentes estudios han puesto de manifiesto que no hay ninguna zona significativamente mejor que el resto para establecerle riesgo de fractura y determinar la DMO. Así, Simon et al25 demostraron que la DEXA periférica con determinación de DMO a nivel de calcáneo resultaba útil como técnica de cribaje de pacientes con riesgo de fracturas. Varney et al26 mostraron en diferentes estudios en pacientes postmenopáusicas que no existían diferencias significativas entre las determinaciones de DEXA central y periférica para establecer la medición de DMO y el riesgo de fracturas. Mazess et al ponen de manifiesto que la determinación de la DMO a nivel central y periférico presenta una precisión in vitro del 0,5% e in vivo del 1%11.
Diferentes estudios establecen que los valores diagnósticos de DEXA central y periférica no son intercambiables. Según los últimos estudios publicados, hemos considerado al clasificar los resultados obtenidos mediante PIXI-LUNAR las siguientes categorías que nos permiten establecer tanto la DMO como el riesgo de fractura, así se establece como normalidad y bajo riesgo de fractura una t-score > - 0,6 DE, osteopenia y moderado riesgo de fractura t-score 0,6 a 1,6 DE y osteoporosis y elevado riesgo de fractura t-score < - 1,6 DE16.
En nuestro estudio los resultados obtenidos ponen de manifiesto que no apreciamos diferencias estadísticamente significativas y que las mediciones de DMO mediante técnicas de DEXA periférica se correlacionan perfectamente con las obtenidas mediante DEXA central en la cadera o tercio proximal de fémur. En relación con la columna lumbar, aunque la correlación no es significativa estadísticamente, es evidente la tendencia a equiparar sus valoraciones.
Del estudio realizado podemos concluir que la densitometría periférica a nivel de calcáneo mediante el equipo PIXI-LUNAR es válido para una correcta determinación de la densidad mineral ósea. La densitometría periférica a nivel de calcáneo se podría pues utilizar como técnica de screening para detectar los pacientes con osteoporosis así como para establecer el riesgo de fractura e incluso como seguimiento de los casos diagnosticados de osteoporosis. Las diferencias observadas en nuestro caso no han resultado estadísticamente significativas, apreciándose una buena correlación entre ambas medidas.
Las DEXA periféricas son dispositivos rápidos que permiten la determinación de la DMO en 2 minutos, son relativamente baratos comparados con los aparatos de DEXA centrales y mucho más manejables.
Aunque tanto nuestro estudio como otros consideran a las DEXA periféricas útiles en la determinación de la DMO y del riesgo de fractura sería necesario un estudio con un mayor número de casos para confirmar los resultados obtenidos y para poder recomendar su uso como técnica de elección en la práctica clínica habitual.