Actinotignum schaalii es un patógeno emergente en pacientes ancianos con patologías del tracto urinario. Se describen dos casos de bacteriemias por A. schaalii. Caso 1: Paciente de 79 años, con antecedente de hiperplasia benigna prostática. Ingresó a la guardia por síndrome febril, dolor abdominal y disuria. Caso 2: Paciente de 95 años con adenomectomía prostática, uretrostomía por estrechez uretral e hiperplasia benigna prostática. Ingresó por síndrome febril, tos productiva, infiltrados bilaterales con imagen paracardíaca derecha y derrame pleural. En ambos pacientes se aisló A. schaalii en hemocultivos, identificado por espectrometría de masas MALDI-TOF MS. Solo en el caso 1 se confirmó que el foco de la bacteriemia fue urinario. Es importante sospechar la presencia de este patógeno emergente en infecciones urinarias con sedimento patológico, sin desarrollo en medios de cultivo tradicionales, para garantizar un tratamiento empírico adecuado, ya que la mayoría de los aislamientos presentan resistencia a ciprofloxacina y trimetoprima-sulfametoxazol.
Actinotignum schaalii is an emerging pathogen in elderly patients with urinary tract pathologies. Two cases of A. schaalii bacteremia are described. Case 1: 79-year-old patient with a history of benign prostatic hyperplasia. He was admitted to the ward for febrile syndrome, abdominal pain, and dysuria. Case 2: 95-year-old patient with prostatic adenomectomy, urethrostomy due to urethral stricture, and benign prostatic hyperplasia. He was admitted due to febrile syndrome, productive cough, bilateral infiltrates with right paracardiac image, and pleural effusion. In both patients, A. schaalii was isolated in blood cultures, identified by MALDITOF-MS mass spectrometry. Only in case 1 was it confirmed that the focus of bacteremia was urinary. It is important to suspect this emerging pathogen in urinary infections with pathological sediment without developing in traditional culture media to ensure adequate empirical treatment. Since most of the isolates show resistance to ciprofloxacin and trimethoprim-sulfamethoxazole.
Actinotignum schaalii es un patógeno emergente descripto en pacientes ancianos con patologías del tracto urinario. Se han descrito casos de endocarditis, osteomielitis, infección de piel y partes blandas y sepsis de origen urinario1,2,9,10,12.
A. schaalii forma parte de la microbiota de piel y tracto urinario2,13. Es un cocobacilo gram positivo, inmóvil, no esporulado, a veces ramificado. Es anaerobio facultativo, de crecimiento lento. Desarrolla en agar sangre ovina o agar chocolate a 35°C en CO2 al 5%, luego de 72 h de incubación1–3. Las colonias son pequeñas, no betahemolíticas y grises. No son lipofílicas, dan las pruebas de catalasa y oxidasa negativas y la de hidrólisis de hipurato positiva3,5,11,13. Dada la complejidad de los métodos fenotípicos, es difícil la identificación de esta especie. El método de identificación de referencia es la secuenciación del gen que codifica la subunidad ribosomal 16S7. Sin embargo, la espectrometría de masas conocida como Matrix-Assisted Laser Desorption/Ionization Time-of-Flight (MALDI-TOF) es un método alternativo, rápido y preciso, que ha sido verificado para la identificación de este grupo taxonómico14. Es de importancia la correcta identificación de este patógeno, ya que de ello depende un adecuado tratamiento antibiótico8,9,11,12,15. La mayoría de los aislamientos son sensibles a penicilina, cefalosporinas y carbapenemes, pero presentan altas concentraciones inhibitorias mínimas (CIM) de trimetoprima-sulfametoxazol y fluoroquinolonas6,9,12.
En este reporte se presentan dos casos de bacteriemias por A. schaalii en pacientes añosos en Santa Rosa, La Pampa, Argentina.
Caso 1. Paciente de 79 años, con antecedente de hiperplasia benigna prostática (HBP) (actualmente en tratamiento) e hipertensión arterial. En su domicilio, presentó dificultad respiratoria aguda, con cianosis peribucal periférica, fiebre, náuseas y vómitos, por lo cual se llamó a emergencias. Ingresó a la guardia con síndrome febril de 2 h de evolución, acompañado de dolor abdominal, disuria y diarrea sin moco, pus, ni sangre. Al examen clínico, se observó dolor a la palpación abdominal, se colocó sonda vesical y se realizó extracción de sangre. Los datos de laboratorio fueron los siguientes: glóbulos blancos: 2.850/mm3; con un 86%/mm3 de neutrófilos, función renal y hepática normales, coagulograma normal y orina con leucocitos, 30 por campo, hematíes 20 por campo y abundantes gérmenes. Se tomaron muestras para hemocultivo y urocultivo. El paciente inició tratamiento empírico con ampicilina-sulbactama (AMS) (1,5 g) y se lo derivó a una institución privada.
Caso 2. Paciente de 95 años con adenomectomía prostática en 2004, con requerimiento de talla vesical, ureterostomía por estrechez uretral, con hiperplasia benigna prostática. Antecedentes: exenolista y extabaquista. Múltiples internaciones por infecciones del tracto urinario y neumonías adquiridas en la comunidad. Ingresó por edema en miembro inferior (MI) derecho de 24 h de evolución y dolor en MI izquierdo. Al examen físico, se observó placa eritematosa, con aumento de temperatura, que se extendió desde la región de los dedos hasta la región infrapatelar, con presencia de dolor en dicho miembro. Se solicitaron hemocultivos, que fueron negativos. Se inició tratamiento con cefalotina endovenosa. Luego de 48 h de internación, se le indicó el alta médica. Reingresó al hospital 19 días después, por síndrome febril de 72 h de evolución, refirió tos productiva, episodios de desorientación. Se le solicitó laboratorio, hemocultivos, radiografía de tórax e hisopado nasofaríngeo para búsqueda de SARS-CoV-2, este último fue negativo. En la placa radiográfica se observaron infiltrados bilaterales con imagen paracardíaca derecha y derrame pleural. Se interpretó como neumonía intrahospitalaria; se instauro terapia con piperacilina-tazobactama (PTZ), la cual se mantuvo por 10 días.
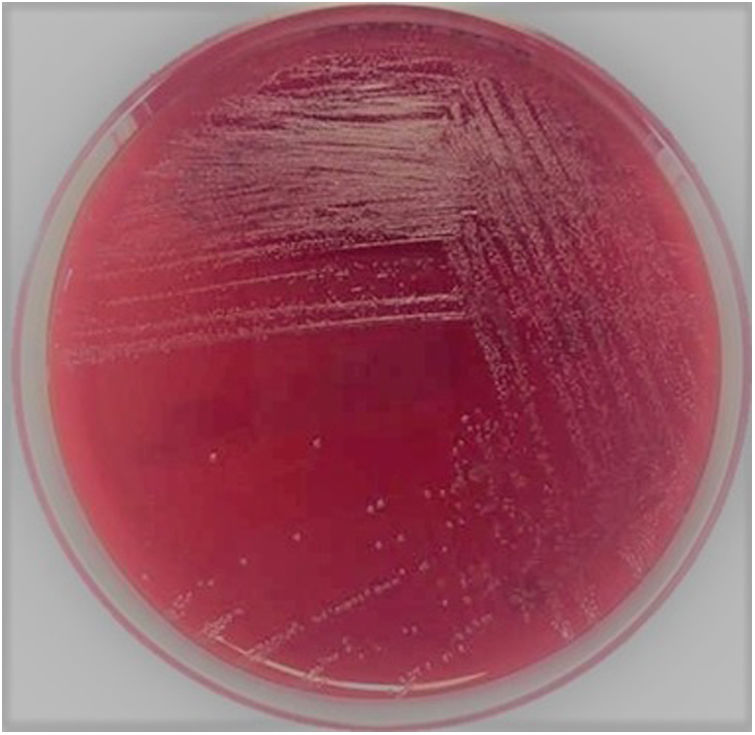
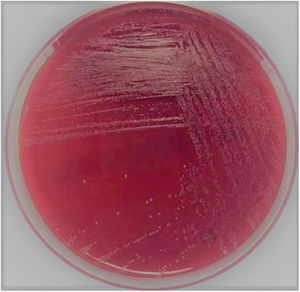
Los hemocultivos de ambos pacientes fueron positivos dentro de las 48 h de ingresados al Servicio de Bacteriología. En la coloración de Gram, se observaron cocobacilos gram positivos difteromorfos. Se repicaron en agar chocolate y agar sangre carnero al 5%, en atmósfera de CO2 al 5%. Transcurridas 48 h, desarrollaron colonias pequeñas, grises, catalasa negativas, no betahemolíticas (fig. 1).
Se realizó urocultivo en el paciente 1, que no presentó desarrollo en medio agar cistina-lactosa deficiente en electrolitos (CLDE). Teniendo en cuenta que el sedimento urinario presentaba leucocituria y bacteriuria, se decidió resembrar en agar sangre a 37°C al 5% de CO2. A las 48 h de incubación, se obtuvo el mismo desarrollo que en los hemocultivos.
En el paciente 2, se solicitó desde el Servicio de Bacteriología urocultivo, que por imposibilidad en la toma de muestra no fue remitido.
Considerando la dificultad para realizar las pruebas fenotípicas, se derivaron los aislamientos de ambos pacientes al Laboratorio Nacional de Referencia (LNR), donde se realizó la identificación por MALDI-TOF MS en un equipo Biotyper 3.1 (Bruker Daltonics), utilizando el método de extracción etanólica con ácido fórmico y acetonitrilo, según el protocolo recomendado por el fabricante. Ambos aislamientos fueron identificados como A. schaalii. En el del paciente 1, se obtuvo un score de 2.187 y una divergencia en dicho valor mayor del 10% con respecto al valor de la especie más relacionada, Actinotignum sanguinis (score: 1.578). El aislado del paciente 2 fue identificado con un score de 2.203 y una divergencia mayor del 10% con respecto al valor de la especie más relacionada, A. sanguinis (1.601).
Se realizaron pruebas de sensibilidad solamente en el aislamiento perteneciente al paciente 1, ya que el del paciente 2 no resultó viable. El perfil de sensibilidad a los antibióticos ensayados se obtuvo por el método epsilométrico y mostró los siguientes valores de CIM: trimetoprima-sulfametoxazol (TMS) ≥ 32 μg/mL, ciprofloxacina (CIP): 4 μg/mL, amoxicilina-clavulánico (AMC): 0,12 μg/mL, linezolid (LNZ): 1 μg/mL, y vancomicina (VAN): 0,25 μg/mL. Debido a que no existen puntos de corte definidos para los géneros Actinomyces y Actinotignum, se utilizaron los de corinebacterias del Clinical and Laboratory Standards Institute (CLSI) para TMS, CIP, LNZ y VAN, y los de bacilos gram positivos anaerobios del European Committee on Antimicrobial Susceptibility Testing (EUCAST) para AMC.
A. schaalii fue descrito por primera vez en 1997. Este agente causal de infecciones del tracto urinario se encuentra, principalmente, en pacientes añosos, con patologías renales como hiperplasia prostática, estenosis uretral y catéteres urinarios1–3. Si bien es un comensal del tracto genitourinario y piel, es causante, además, de urosepsis, endocarditis e infección de piel y partes blandas, entre otras patologías, lo que sugiere su rol invasivo2,4,13.
Los pacientes incluidos en este reporte fueron de edad avanzada, con patologías urinarias crónicas, tal como se describe en la bibliografía.
En ambos aislamientos se realizaron escasas pruebas fenotípicas dada la dificultad que estas suponen, sumado al tiempo que demanda el desarrollo de este germen. Por este motivo, se derivaron las cepas al LNR, para obtener resultados óptimos y rápidos por el método MALDI-TOF.
En el caso 1, se confirmó que fue una bacteriemia con foco urinario. En el caso 2, debido a que no se obtuvo muestra de piel y partes blandas y a la imposibilidad de recolectar muestra de orina, no se pudo definir el foco de la bacteriemia.
El perfil de sensibilidad que se obtuvo en el caso 1 coincide con lo que documenta la literatura. El aislamiento presentó resistencia a TMS y CIP, y sensibilidad a AMC, LNZ y VAN. El tratamiento empírico con AMS fue el adecuado para este paciente.
Se debe sospechar la presencia de este patógeno emergente en pacientes ancianos con patologías urinarias. En aquellos casos donde la orina presenta piuria y la incubación en condiciones aeróbicas del urocultivo en CLDE es negativa, se recomienda resembrar en agar sangre carnero al 5% y atmósfera de CO2. Dada la dificultad para la identificación por métodos fenotípicos, debe valorarse la detección de este patógeno por espectrometría de masas, ya que es una herramienta no complicada y confiable. La rapidez de la detección por esta metodología permite garantizar el tratamiento antimicrobiano adecuado con antibióticos betalactámicos, ya que este microorganismo suele presentar resistencia a los antibióticos empíricos que se utilizan para tratar las infecciones urinarias como ciprofloxacina y trimetoprima-sulfametoxazol.
Consideraciones éticasEste trabajo cuenta con la aprobación del Comité de Ética en Investigación. Departamento de Docencia e Investigación del Establecimiento asistencial «Dr. Lucio Molas».
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos Al Doctor Luis Olivares y al equipo de Docencia e Investigación del Hospital Dr. Lucio Molas, Santa Rosa, La Pampa, por su apoyo y motivación a la publicación de este reporte.