Introducción
La indicación de las pruebas de imagen en el manejo del traumatismo craneoencefálico (TCE) infantil, en especial la radiografía, es un motivo de controversia1-3. Pese a que la utilidad clínica de la prueba queda limitada a una serie de indicaciones, más numerosas en los menores de 2 años4, se viene observando una importante sobreutilización de la radiografía en los servicios de urgencias5. En otras ocasiones se puede producir la infrautilización de la prueba, situación que conlleva el riesgo de no detectar posibles situaciones de riesgo de lesión intracraneal o maltrato.
También se aprecian variaciones sistemáticas en su utilización entre hospitales de distintos países6, de la misma red sanitaria nacional7 o dentro del mismo servicio de urgencias8. Esta variabilidad conlleva la pérdida de la calidad asistencial y la utilización inadecuada de los recursos y en sí misma puede evidenciar otros problemas: ausencia de evidencia científica, falta de conocimiento por parte de los médicos o dificultades organizativas9.
Los pacientes en edad pediátrica presentan mayor susceptibilidad a sufrir tumoraciones malignas con similares dosis de radiación10. Hay que considerar que un estudio radiológico craneal con dos proyecciones genera una dosis de radiación equivalente a 7 radiografías de tórax11. Entre las medidas propuestas12 para optimizar la protección radiológica, se encuentran la justificación de los estudios en función de la relación beneficio-riesgo, evitar los estudios innecesarios y aplicar en cada caso la menor dosis posible de radiación, como defiende el concepto ALARA13, siglas de las palabras inglesas As Low As Reasonably Achievable.
En los últimos años se han publicado numerosas guías y protocolos de manejo del TCE14-17. Su aplicación ha producido, en general, una disminución de la variabilidad de la práctica clínica, acompañada de un menor número de radiografías solicitadas18. Sin embargo, se ha observado que tras la aplicación de alguna de estas guías se ha incrementado el número de tomografías computarizadas (TC)19 e ingresos hospitalarios20.
En nuestro país, la realización de auditorías clínicas para decidir prioridades y evaluar los cambios en la atención pediátrica no está sistematizada. En Reino Unido, el Royal College of Paediatrics and Child Health recomienda21 que todos los pediatras en formación participen en auditorías semestrales. Además, a pesar de su sencillez metodológica, sólo una parte de las comprobaciones en pediatría completa la totalidad de sus fases22.
Nuestra hipótesis de trabajo planteaba que la aplicación de un protocolo de actuación, consensuado interdisciplinariamente y adaptado al medio asistencial, mejoraría la precisión diagnóstica, la calidad asistencial y el consumo de recursos. El objetivo principal de este estudio es determinar el efecto producido en la frecuencia y la adecuación de uso de la radiografía tras la aplicación de un protocolo diagnóstico en pacientes atendidos por TCE en una unidad de urgencias.
Pacientes y método
Para llevar a cabo la investigación se optó por un estudio cuasiexperimental, pretest-postest sin grupo control. Constaba de dos fases, de 1 año de duración cada una. La primera, previa al test, consistió en un estudio descriptivo retrospectivo en el que se recogió la frecuencia y la adecuación de uso de la radiografía en el manejo del TCE. La segunda fase, posterior al test, se inició con la revisión sistemática de las recomendaciones de utilización de radiografía en el TCE pediátrico y la elaboración de un protocolo diagnóstico. Tras la aplicación del protocolo se volvió a determinar la frecuencia y la adecuación de uso de la radiografía y se analizaron las diferencias obtenidas entre ambas fases.
El trabajo se desarrolló en el ámbito de la Unidad de Urgencias Pediátricas del Hospital General Universitario de Alicante. Se incluyó a todos los menores de 15 años atendidos por TCE durante las dos fases de estudio (de abril de 2001 a marzo de 2002, y de septiembre de 2002 a agosto de 2003) que no presentaran ninguno de los criterios de exclusión. Estos criterios consistían básicamente en situaciones clínicas que dificultaban el manejo del paciente o incrementaban por sí mismas el riesgo de lesión intracraneal (tabla 1).
La información se obtuvo de los informes de alta de urgencias, el registro de pruebas complementarias y la historia clínica de los pacientes ingresados. La recogida de datos fue realizada por dos investigadores y se empleó un cuestionario validado previamente mediante prueba piloto. La estimación del tamaño muestral requerido se realizó mediante procedimientos estadísticos de comparación de dos grupos y con la ayuda de la revisión bibliográfica, que determinó como clínicamente relevante una disminución del 20% del uso de la radiografía. Con una potencia deseable del 90%, y tras aplicar la fórmula de ajuste, se determinó la necesidad de 547 sujetos por cada fase (1.094 en total).
La variable resultado fue la idoneidad de la solicitud de radiografía según las recomendaciones de utilización establecidas tras la revisión bibliográfica (tabla 2). Ante cada TCE había cuatro situaciones posibles, dos adecuadas y dos inadecuadas, en función de la realización de la prueba y el seguimiento de las recomendaciones. Las opciones adecuadas consistían en la realización de la radiografía cuando estaba indicada y no practicarla cuando no estaba justificada. Las dos opciones inadecuadas eran la sobreutilización y la infrautilización de la prueba. Las variables explicativas eran relativas a las características sociodemográficas de los pacientes, circunstancias del TCE, atención recibida en urgencias y haberse practicado o no otras pruebas.
Todas las variables fueron sometidas a estudio descriptivo y análisis univariable entre las dos fases, empleando como estadísticos la prueba de la t de Student para variables cuantitativas, la x2 para las cualitativas, pruebas no paramétricas para las que no cumplían criterios de normalidad y la prueba Z para comparación de proporciones de dos muestras independientes. Se consideró como nivel de significación estadística p < 0,05.
Se estimó mediante regresión logística la influencia de otras variables del estudio en la realización de la radiografía y la adecuación de su uso según las recomendaciones de utilización.
El primer paso de la elaboración del protocolo fue la revisión sistemática de la literatura médica sobre las recomendaciones de utilización de las pruebas de neuroimagen en el TCE pediátrico. El proceso detallado de búsqueda, el análisis de los estudios seleccionados y las conclusiones a las que se llegó tras la revisión pueden consultarse en un artículo de revisión23 realizado de forma paralela a este trabajo de investigación. En ese trabajo, pese a la escasa comparabilidad entre los estudios, se establecen unas posibles indicaciones de uso de la prueba, que se toman como referencia de la variable resultado del presente estudio.
El protocolo planteaba la diferenciación de los sujetos en dos grandes grupos, mayores y menores de 2 años, debido a las particulares clínicas de éstos. Establecía el nivel de riesgo de lesión intracraneal, en función de la anamnesis, los hallazgos exploratorios y, en el caso de los lactantes, el mecanismo accidental. Para cada categoría de riesgo, se realizaban unas recomendaciones de utilización de pruebas de neuroimagen y la necesidad de ingreso u observación. La propuesta inicial de protocolo fue sometida a discusión interdisciplinaria en sesiones clínicas hasta la aceptación final. En su elaboración se tuvieron en cuenta los criterios de calidad del Instrumento AGREE24 (Appraisal of Guidelines Research and Evaluation), que ha demostrado ser una herramienta útil en la elaboración de guías y protocolos, y la evaluación de los ya existentes.
La estimación del efecto económico de la intervención se realizó mediante el cálculo de los costes directos de las pruebas no realizadas y la reducción de ingresos. Se utilizaron como fuentes los indicadores de gestión de coste de la Agencia Valenciana de Salud y el sistema de información económica del hospital.
Una vez finalizado el estudio, se facilitó a los pediatras implicados en el manejo del TCE un cuestionario con preguntas relativas al grado de conocimiento y utilización del protocolo, puntos débiles y susceptibles de mejora, percepción de impacto en la utilización de pruebas de imagen y la pertinencia de realizar intervenciones similares en los demás protocolos.
Resultados
Durante el período de estudio se atendió en la unidad de urgencias pediátricas a 79.258 pacientes (tabla 3), y se incluyó en el estudio a 1.362 pacientes con TCE (el 1,72% del total de asistencias). No se incluyó a 15 pacientes con TCE por pérdida de información o por tener algún criterio de exclusión.
La distribución de la edad fue claramente asimétrica debido a la mayor frecuencia de los menores de 2 años, que constituyeron el 43,7% del total de pacientes. De esta forma, con un intervalo de edad de 0 a 14 años, la media se situó en 3,27 años; la mediana, en 2 años, y la moda, en < 12 meses.
La mayoría de los TCE (70,1%) fueron secundarios a caídas de escasa altura. Los accidentes de tráfico (4,3%) fueron más frecuentes en niños de más edad, en especial los atropellos. Sólo 5 (0,4%) casos fueron secundarios a distintos tipos de agresión. La mayor parte (99,7%) de los TCE asistidos fueron considerados leves, y en su mayoría (94,5%) se les dio el alta desde urgencias.
No hubo diferencias estadísticamente significativas entre ambos grupos en la proporción de menores de 2 años, gravedad de los traumatismos incluidos, proporción de lesiones intracraneales o fracturas detectadas.
Durante la fase previa a la aplicación del protocolo, se hizo uso de la radiografía en el 45,8% de los pacientes con TCE. Tras la intervención, se produjo una reducción (p = 0,0122) en el uso de la prueba, que pasó a un 38,9% (tabla 4).
Después de la aplicación del protocolo se observó una disminución (p = 0,0001) en la inadecuación de uso de la radiografía, que pasó del 25,1 al 14,7%. Este efecto se produjo por la reducción de la sobreutilización (p = 0,0001) y de la infrautilización (p = 0,0006).
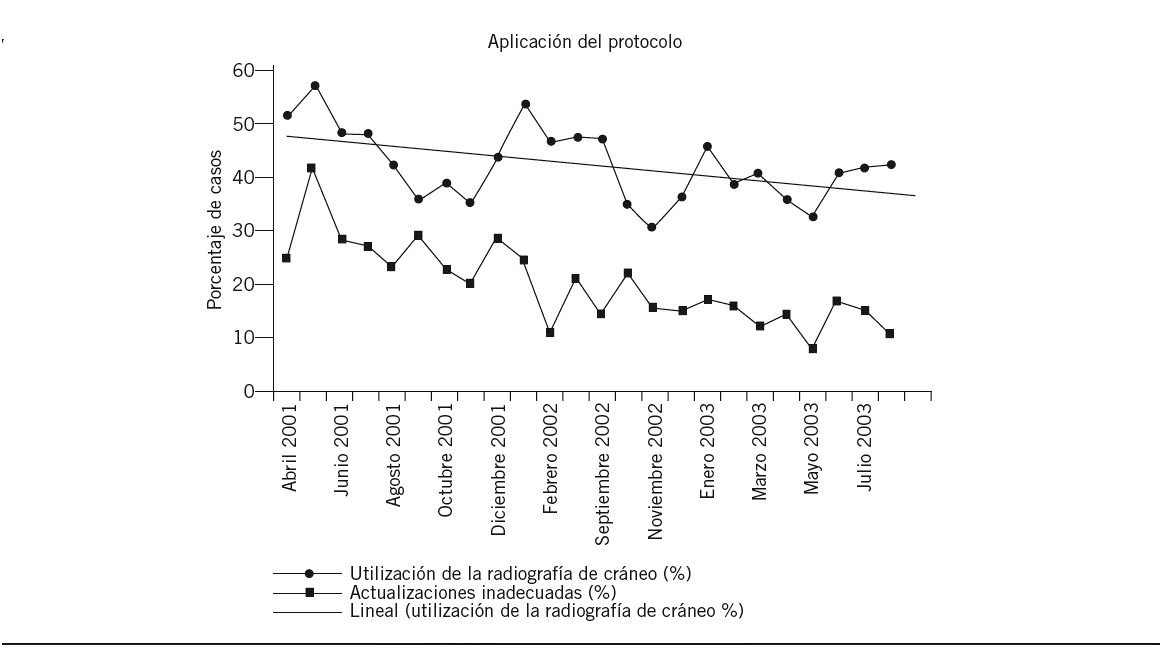
El análisis de evolución temporal (fig. 1) de la frecuencia y la adecuación de uso de la radiografía mostró que durante los 12 meses siguientes a la aplicación del protocolo no se produjo una atenuación del efecto obtenido. En la fase previa se apreciaba una tendencia desigual entre el comienzo del estudio y los meses más cercanos a la intervención, durante los cuales se estaba efectuando la discusión del protocolo. No se observaron diferencias significativas durante los meses del estudio que mostraran una influencia de la estacionalidad.
Figura 1. Evolución temporal y líneas de tendencia de la proporción de uso de la radiografía de cráneo y de la utilización inapropiada (sobreutilización + infrautilización).
El hallazgo de signos en la superficie craneal en la exploración física aumentó el riesgo de realización de radiografía (odds ratio [OR] = 3,36; intervalo de confianza [IC] del 95%, 2,29-4,93). También fue un factor de riesgo de que la actuación del clínico fuera inadecuada con respecto a la indicación de la radiografía de cráneo (OR = 2,27; IC del 95%, 1,30-3,97). La edad < 2 años también aumentó el riesgo de que la actuación fuera inadecuada (OR = 2,15; IC del 95%, 1,26-3,68).
La prevalencia de lesión intracraneal detectada entre los TCE incluidos en el estudio fue del 0,37%. Tras la aplicación del protocolo se produjo un incremento en la utilización de la TC que no alcanzó significación estadística (p = 0,0825) y pasó del 2,6 al 4,6% (tabla 4). La aplicación del protocolo se acompañó de una disminución en la tasa de hospitalizaciones secundarias a TCE (p = 0,004), que pasó del 7 al 3,3%. Esta reducción se produjo sin que se incrementaran los reingresos secundarios a lesiones inadvertidas en una primera valoración. Tras la intervención, también se observó un incremento (p = 0,001) en la proporción de asistencias en las que se hizo entrega de las normas de observación domiciliaria.
Se observó en la fase siguiente a la intervención una reducción de 10.030 euros en el gasto, secundaria a la reducción del número de radiografías e ingresos y pese al incremento del número de TC realizadas.
Tras la intervención no se produjo ninguna reclamación por no haber realizado pruebas ni por la atención recibida. Tampoco se produjo ningún caso conocido de infradiagnóstico de lesiones.
La tasa de respuesta de los cuestionarios de opinión fue del 64%. En todos los casos se declaró conocer el protocolo y haber leído los paneles informativos. El 81,3% lo consideró de muy alta utilidad clínica y el 68,8% participó en la introducción de algún tipo de mejora. El 100% consideró la intervención como un modelo apropiado para auditar la asistencia de las principales afecciones en urgencias.
Discusión
El estudio, como auditoría clínica, pretendía obtener una mejora en algunos aspectos de la calidad asistencial del TCE infantil, en este caso la utilización de la radiografía, mediante la revisión sistemática de la práctica, enfrentándola a criterios explícitos, para poder facilitar la puesta en marcha de cambios. Se ha descrito que la adecuada solicitud de pruebas diagnósticas no implica una correcta utilización de sus resultados por parte de los médicos25, pero es un paso fundamental en la optimización de la práctica asistencial26. Éste es el primer estudio llevado a cabo en España que evalúa el efecto de una intervención sobre la frecuencia y adecuación de uso de la radiografía en el TCE infantil.
Se han propuesto diversas estrategias encaminadas a disminuir la variabilidad en la solicitud de las pruebas diagnósticas27, entre ellas la normalización de la práctica asistencial con guías y protocolos, la adopción de medidas para incrementar su seguimiento y la mejora de la formación de los profesionales28. El seguimiento de las recomendaciones de las guías depende29, entre otros aspectos, de su propia calidad, la habilidad del médico para su correcta interpretación y la superación de obstáculos organizativos mediante estrategias de adaptación local.
La mera difusión de protocolos no ha demostrado ser suficiente para evitar de forma mantenida la sobreutilización de la radiografía30, y es la combinación de varias intervenciones la estrategia que se ha mostrado más eficaz31 para modificar la conducta en la solicitud de pruebas diagnósticas. Además, deben realizarse actuaciones de refuerzo para evitar el debilitamiento temporal del efecto obtenido32.
En nuestro trabajo no sólo produjo una disminución del número de radiografías solicitadas; además, su utilización se adecuó mejor a la situación clínica del paciente, en parte gracias a la mejora en la precisión diagnóstica. La aplicación del protocolo se acompañó de incremento del uso de la TC, aunque menos que lo descrito por otros trabajos33 y sin diferencia estadísticamente significativa. La aplicación del protocolo obtuvo un beneficio añadido al reducir la tasa de hospitalización secundaria. Esta disminución pudo deberse a la recomendación del protocolo de observar en la propia área de urgencias el período de máximo riesgo, las 4-6 h posteriores al TCE, y realizando las pruebas complementarias oportunas. En la mayoría de los casos, tras ese período se podía dar el alta adjuntando las normas de observación domiciliaria.
Dunning et al34 hallaron disparidad entre la utilización de las pruebas de imagen observada y la esperada en 11 hospitales de Reino Unido tras la difusión de la guía del National Institute for Clinical Excellence (NICE). Entre las posibles causas que motivaron la falta de seguimiento de las recomendaciones pudo encontrarse la ausencia de estrategias de adaptación local de la guía35.
También se ha señalado que la guía propuesta por el NICE adolece de recomendaciones específicas para niños en edad preverbal36. En nuestro trabajo la importancia de los menores de 2 años no sólo radicó en su número, sino también en la gravedad de las lesiones y el consumo de recursos. Las particulares clínicas de los lactantes condicionan la necesidad de recomendaciones específicas en los protocolos y guías del TCE infantil37.
Aunque el objetivo de este trabajo no era la estimación de costes, se observó tras la intervención una disminución de gastos, secundaria a la reducción general de las pruebas de imagen y los ingresos. De todos modos, el objetivo principal de la adecuación de costes no es el mero ahorro económico, sino una utilización más eficaz de los recursos como un elemento de calidad asistencial.
Otro elemento de calidad de los protocolos y de las guías de práctica clínica en particular es la recogida de la opinión de los usuarios38. No se detectaron efectos adversos, como el infradiagnóstico de lesiones, o reclamaciones por la asistencia recibida. La opinión recogida del personal médico podrá ser utilizada en el futuro para introducir elementos de mejora en el protocolo.
La intervención se acompañó de una mejora en algunos indicadores de calidad asistencial propuestos por la Sociedad Española de Urgencias de Pediatría39, como la existencia de protocolos adaptados al medio asistencial o la menor utilización de la radiografía en la asistencia del TCE.
Se registró un escaso número de TCE secundarios a malos tratos, con una prevalencia similar a la de otros trabajos realizados en España40. Este dato contrasta con la experiencia de los países anglosajones, en los que el daño intencional se considera un verdadero problema de salud pública41. Se puede estar produciendo en nuestro medio una subestimación de casos de maltrato, sobre todo porque los cuidadores lo disimulan. Creemos apropiado introducir en guías y protocolos del TCE infantil elementos que ayuden a detectar situaciones de maltrato y/o desprotección.
Este trabajo presenta algunas limitaciones inherentes al diseño de investigación, como la ausencia de un grupo control contemporáneo y la falta de asignación aleatoria de la intervención. A este respecto se realizó el análisis estratificado y la estimación de riesgos ajustados de las variables clínicas que pudieran actuar como factor de confusión. La obtención de algunos datos de la primera fase del estudio, como la etiología del accidente, pudo estar limitada por su carácter retrospectivo. Algunas de las recomendaciones del protocolo se podían sustentar en una evidencia débil. Esta limitación, compartida por las demás guías, se debe a la escasez de ensayos clínicos aleatorizados que hayan estudiado el TCE infantil42. Pudo haber barreras organizativas que produjesen un distanciamiento entre los objetivos de la investigación y la práctica asistencial habitual. Precisamente, las estrategias de adaptación local que persiguen enfatizar los objetivos comunes y complementarios de los distintos agentes pueden ayudar a superar estos obstáculos organizativos.
Los resultados obtenidos podrían parecer cuantitativamente discretos. Sin embargo, las intervenciones de mejora de la calidad persiguen no sólo un resultado numérico, sino actuar sobre la estructura misma y el proceso asistencial. Presentamos la primera experiencia desarrollada a tal efecto en nuestro centro, que puede constituir un modelo inicial para el estudio de la actividad desarrollada en las urgencias pediátricas.