Introducción
La competencia por la ocupación de las camas hospitalarias entre los ingresos procedentes de los servicios de urgencias y los ingresos procedentes de la programación crea una situación de conflicto diaria en la gestión y la dirección de los centros hospitalarios, con una evidente repercusión en los distintos ámbitos asistenciales. Esta realidad nos conduce con frecuencia al dilema entre acumular pacientes pendientes de ingreso sin cama (y contribuir con ello a la saturación de los servicios de urgencias hospitalarios) y anular pacientes programados (y contribuir así al aumento del tiempo de resolución de las listas de espera por intervenciones quirúrgicas)1.
En todos los países occidentales se aprecia un incremento progresivo de la demanda de atención urgente hospitalaria y, paralelamente, se constata un uso inapropiado de este recurso asistencial2,3. El servicio de urgencias es una de las vías de acceso al hospital sin que haya prácticamente ninguna barrera, hecho que se traduce en una fuerte presión asistencial en dichos servicios4,5. Además, en la actualidad los ingresos realizados procedentes del servicio de urgencias pueden llegar a representar más de la mitad del total de los ingresos del hospital, lo cual comporta un gran impacto en el funcionamiento del centro6.
Es evidente, pues, que la reordenación funcional y estructural del servicio de urgencias es un objetivo prioritario de los órganos directivos de cualquier centro7. Para llevar a término una reordenación verdadera de la atención urgente, tendremos que basarnos en tres líneas argumentales: a) el comportamiento de la demanda de atención urgente es previsible; b) la gestión interna que el hospital ofrece es mejorable, y c) la responsabilidad de poner en marcha dispositivos de drenaje alternativos al ingreso convencional corresponde al propio centro8.
Las unidades de admisiones de los centros deben reconvertirse en unidades de gestión de pacientes. El papel reservado a estas unidades queda resumido en tres intervenciones principales: a) gestión centralizada de los ingresos hospitalarios; b) planificación diaria y priorización de la asignación de las camas, y c) unidad de preingreso de urgencias9.
El objetivo de este estudio es demostrar la efectividad de un modelo de priorización en la adjudicación diaria de las camas hospitalarias centralizado en la unidad de admisiones y dependiente de la dirección del centro.
Material y método
Se trata de un centro docente con capacidad para 478 camas con todas las especialidades médicas, excepto cirugía cardíaca y quemados. El área de influencia poblacional es de alrededor de 250.000 habitantes. En 2006 se realizaron 25.632 altas hospitalarias, de las que 6.672 correspondieron a cirugía mayor ambulatoria, y se visitaron aproximadamente unas 200.000 personas en consultas externas. La estancia media hospitalaria fue de 5,5 días y la complejidad medida por el peso medio de los grupos relacionados de diagnóstico, 1,0681.
Intervenciones
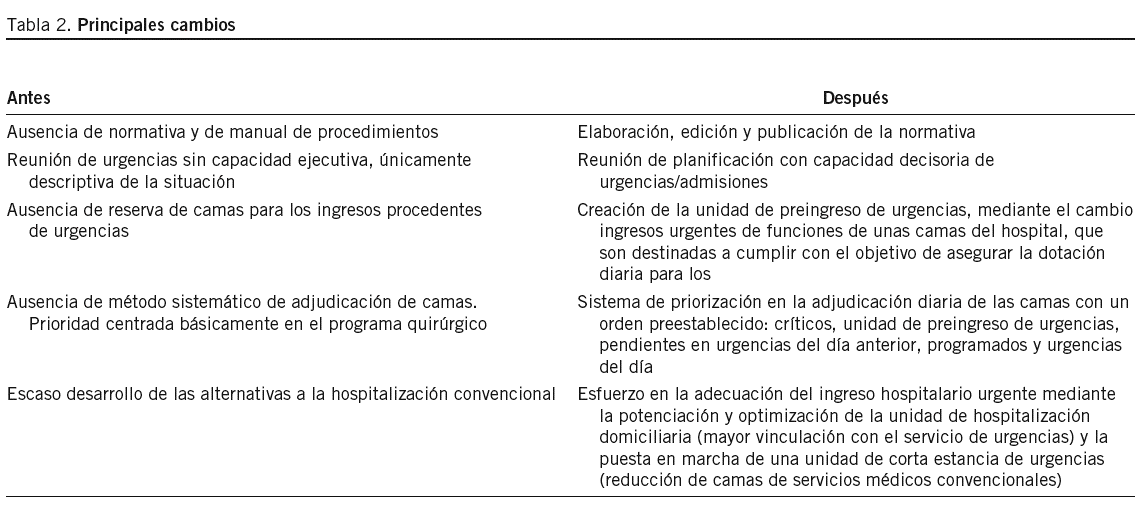
El nuevo modelo de gestión se inició el 1 de junio de 2005 con la implementación de una serie de intervenciones básicas: definición de la normativa funcional y del manual de procedimientos de la unidad de admisiones; instauración de una reunión diaria decisoria de planificación con la participación activa de la dirección, admisiones y urgencias; creación de la unidad de preingreso de urgencias de 24 h; ejecución del sistema de priorización en la asignación de camas con el siguiente orden: pacientes críticos, pacientes de la unidad de preingreso, pacientes pendientes de ingreso de urgencias sin cama del día anterior, ingresos programados e ingresos urgentes del día actual, y adecuación de los ingresos urgentes y de los ingresos programados para estudios diagnósticos, mediante la potenciación de circuitos de diagnóstico rápido ambulatorios y el uso de las alternativas a la hospitalización convencional, como son las unidades de corta estancia y la hospitalización domiciliaria.
Reunión de urgencias y admisiones: planificación diaria de la asignación de camas
A las 9.00 se celebra la reunión de urgencias, a la que acuden cada día: el subdirector médico del área de urgencias, el jefe de servicio de urgencias, la supervisora de urgencias, el jefe de admisiones, los jefes de guardia entrante y saliente, los responsables de las áreas de críticos, y los responsables de unidades especiales: hospitalización domiciliaria y unidad geriátrica de agudos.
La función de esta reunión es comentar las incidencias de la guardia del día anterior y traspasar los temas que puedan quedar pendientes de resolución. El jefe de guardia saliente realiza un acta en la que se reflejan las incidencias destacables.
Según la situación general de las camas de críticos disponibles y la previsión de solicitudes de ingreso, se toman las decisiones pertinentes.
El jefe de admisiones aporta la estadística de urgencias y hospitalización del día anterior y el cuadrante con la previsión de camas para el día en curso. La estadística incluye: visitas realizadas en urgencias, visitas totales, visitas por franjas horarias, visitas por niveles de asistencia, tiempo medio de permanencia global en urgencias y por niveles de asistencia, ingresos urgentes, traslados a otros centros, ingresos programados, y altas.
De cada dato, se presenta la cifra de cada día del mes en curso, la media del mes y la diferencia respecto al mismo mes del año anterior.
El cuadrante de previsión de camas integra: el número de camas libres, el número de altas preavisadas, el número de ingresos programados, los ingresos pendientes del día anterior en urgencias, el número de pacientes ingresados en la unidad de preingreso de urgencias, las solicitudes de cama convencional por las unidades de críticos y semicríticos, las solicitudes de cama convencional por las unidades de corta estancia, y las solicitudes de traslado procedentes de otros centros hospitalarios.
De la integración de todos estos datos, se obtiene una previsión del número de camas convencionales de las que se podrá disponer para la realización de ingresos urgentes. A las 12.00 y a las 15.00 se actualiza la previsión, ya con el número real de altas hospitalarias efectivas para comprobar la disponibilidad real de camas del hospital.
Unidad de preingreso de urgencias
La unidad de preingreso de urgencias consiste en asegurar la dotación de unas camas del hospital reservadas exclusivamente para pacientes que ingresan desde urgencias y no disponen de cama en su servicio de destino. El funcionamiento óptimo de la unidad exige que, a las 24 h de su ingreso, todos los pacientes sean trasladados de forma prioritaria a su servicio de destino. De esta forma, la unidad vuelve a estar disponible por si es necesaria su utilización.
Análisis estadístico
Se han utilizado las ocho variables siguientes como indicadores de gestión obtenidas a partir de los sistemas de información del centro: número de visitas de urgencias, número de ingresos urgentes, número de ingresos programados, tasa de ingreso de urgencias, presión de urgencias, media de tiempo de permanencia en urgencias por paciente, número de pacientes pendientes de ingreso en urgencias sin cama a las 8.00 y tasa de anulación de intervenciones quirúrgicas programadas. Se han agrupado los datos en tres períodos anuales: 2004 (previo a la intervención), 2005 (intervención) y 2006 (tras la intervención).
Se ha efectuado un estudio descriptivo de las variables mencionadas. Se ha utilizado el test exacto de Fisher para determinar si hay diferencias significativas entre los períodos estudiados. El nivel de significación se fijó en p = 0,05 en todos los casos. El paquete estadístico utilizado en el análisis fue SPSS v. 11.
Resultados
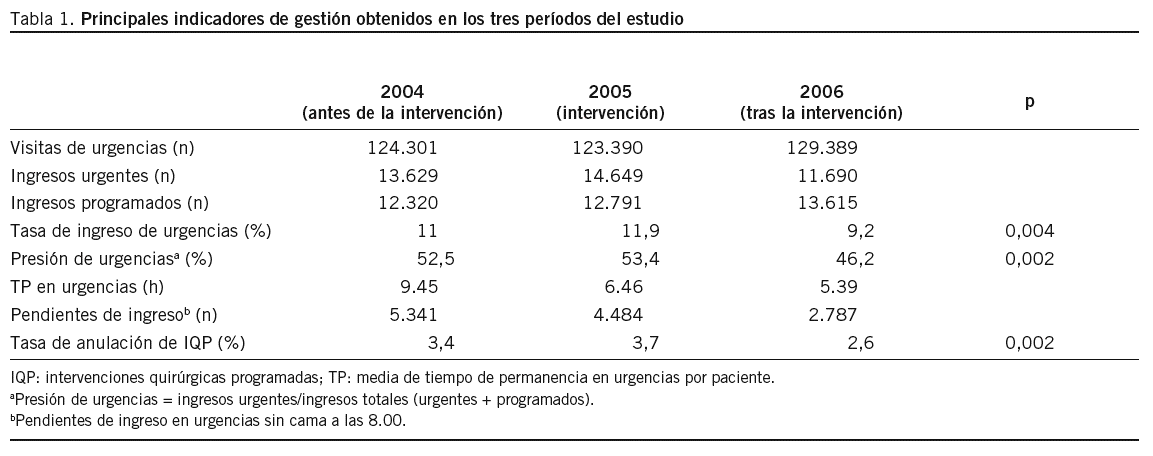
Durante los 3 años estudiados, el servicio de urgencias hospitalario atendió a 124.301 (2004), 123.390 (2005) y 129.389 (2006) individuos. A pesar del aumento del número total de visitas urgentes, el número de ingresos hospitalarios urgentes se redujo, lo que permitió un incremento notable de los ingresos hospitalarios por vía programada. En ese período de 3 años no han ocurrido cambios significativos en el porcentaje de ocupación en general, la estancia media y el número de camas hospitalarias disponibles.
La tabla 1 muestra los principales resultados de los parámetros evaluados. El test exacto de Fisher encontró diferencias estadísticamente significativas en los tres indicadores definidos mediante tasa o proporción: tasa de ingreso de urgencias, tasa de anulación de intervenciones quirúrgicas programadas y presión de urgencias. Este último parámetro refleja objetivamente el porcentaje de ingresos hospitalarios que proceden del servicio de urgencias sobre el total de los ingresos (urgentes y programados). Asimismo, se ha observado una gran disminución en la media de tiempo de permanencia en urgencias por paciente y en el número de pacientes pendientes de ingreso en urgencias a las 8.00 por falta de cama hospitalaria disponible.
Discusión
Los resultados de este trabajo demuestran la efectividad de un modelo de gestión de ingresos hospitalarios basado en un sistema de priorización en su adjudicación centralizado en la unidad de admisiones y dependiente de la dirección del centro. En la tabla 2 se resumen los principales cambios realizados y el modelo de funcionamiento, destacando las intervenciones principales.
Gestión centralizada de camas
La unidad de admisiones gestiona de forma centralizada la asignación de camas a los ingresos hospitalarios, programados y urgentes; el registro de las altas hospitalarias, y el traslado de pacientes de cama y de servicio.
Este sistema de gestión ofrece como ventajas fundamentales la visión integral e imparcial de la situación real de camas del hospital en cada momento y, por consiguiente, la posibilidad de compensar el déficit y el superávit de camas de los diferentes servicios10.
Cada servicio tiene asignado un determinado número de camas, en una o varias unidades, que se revisan periódicamente en relación con su índice de ocupación y la adecuación de su estancia media. No es infrecuente que durante unos días algún servicio hospitalario presente un número de pacientes ingresados significativamente superior al número de camas asignado. La gestión centralizada de camas permite distribuir a estos pacientes en otras unidades en esos momentos con menor ocupación.
En las fases del año en que se compite por la asignación de camas porque hay pocas libres, la prioridad de asignación es la siguiente:
1. Traslados de unidades de críticos a cama convencional.
2. Traslados de los pacientes de la unidad de preingreso de urgencias.
3. Traslados de unidades de corta estancia a cama convencional, en caso de demanda.
4. Pacientes pendientes en el servicio de urgencias desde el día anterior.
5. Ingresos programados.
6. Urgencias del día.
Como regla general, los ingresos, urgentes y programados, se ubican en:
1. La unidad del servicio responsable.
2. Otra unidad según el tipo de ingreso, médico o quirúrgico.
3. Por cercanía a la unidad del servicio responsable.
4. Donde hay una cama libre sin pervertir los criterios predefinidos de algunas unidades especiales.
En caso de necesidad de anulación de ingresos programados, se intenta no anular: neoplasias, procedimientos incluidos en el plan de choque para las listas de espera quirúrgicas, pacientes con procedimientos diagnósticos o terapéuticos programados y pacientes que ya hayan sido anulados.
Unidad de preingreso de urgencias (UPIU): cómo evitar que queden ingresos pendientes en urgencias
El número de ingresos urgentes diarios es prácticamente una constante, hecho que hace necesaria la previsión de dotar de un número adecuado de camas reservadas al servicio de urgencias11.
La UPIU dispone de camas para pacientes procedentes del servicio de urgencias que tienen el ingreso hospitalario cursado y no tienen cama disponible en la unidad de hospitalización convencional asignada al servicio responsable del ingreso.
Las condiciones imprescindibles para el buen funcionamiento de la UPIU son que no pueden utilizarse para ingresos programados, que deben quedar vacías cada día, es decir, los pacientes que se encuentran en ellas deben ser reubicados como máximo a las 24 h de su ingreso, que los pacientes sean trasladados a su servicio de destino con prioridad sobre las altas del día del servicio en cuestión y por delante incluso de los ingresos programados, y que, si no hay suficientes camas libres en el hospital para reubicar estos pacientes, se plantee suspender ingresos programados.
De esta forma, el hospital garantiza el necesario número mínimo de camas para ingresos urgentes a diario12,13. En este estudio, los resultados del funcionamiento de la UPIU evidencian una disminución del número de pacientes pendientes de ingreso a las 8.00 en el servicio de urgencias, a pesar del aumento del número total de visitas a urgencias experimentado durante el mismo período. La UPIU permite evitar las esperas pendientes de cama en los pasillos de urgencias.
El efecto nocivo para el ingreso programado que podría esperarse de unas medidas en principio tan drásticas a favor del ingreso urgente no se ha producido, debido a la aceleración de una dinámica de altas que induce una mayor disponibilidad de camas tanto para los ingresos urgentes como para los ingresos programados. La tabla 1 muestra los principales resultados de los parámetros evaluados. Los indicadores tanto de actividad urgente como de actividad programada son los utilizados de forma habitual por IASIST siguiendo los estándares de la Fundación Avedis Donavedian y de la Sociedad Española de Medicina de Urgencias y Emergencias (SEMES). El test exacto de Fisher encontró diferencias estadísticamente significativas en los tres indicadores definidos mediante tasa o proporción: tasa de ingreso de urgencias, tasa de anulación de intervenciones quirúrgicas programadas y presión de urgencias. Este último parámetro refleja objetivamente el porcentaje de ingresos hospitalarios que proceden del servicio de urgencias sobre el total de los ingresos (urgentes y programados). Asimismo, se ha observado una gran disminución en la media de tiempo de permanencia en urgencias por paciente y en el número de pacientes pendientes de ingreso en urgencias a las 8.00 por falta de cama hospitalaria disponible.
Limitaciones del estudio
Destacamos dos limitaciones importantes del estudio. La primera de ellas es la limitación temporal. El escaso tiempo transcurrido desde la puesta en práctica de las intervenciones debe llevarnos a ser prudentes y críticos a la hora de analizar la factibilidad de las intervenciones y a perseverar para la persistencia de los resultados obtenidos. La segunda limitación es la naturaleza diversa de las acciones realizadas que conforman el modelo explicado, lo cual podría dificultar la generalización de su implementación y la reproducibilidad de los resultados en otros centros.
Conclusiones
Las camas son del hospital y no de los servicios. La gestión de las camas del hospital ha de estar centralizada en la unidad de admisiones, que decidirá su asignación y priorizará la adjudicación de las camas para actividad programada y urgente según una planificación diaria de previsión de altas e ingresos. Todas estas funciones de la unidad de admisiones dependen en último término de la dirección médica del centro.
En resumen, se demuestra que una buena adecuación de los ingresos urgentes utilizando óptimamente los recursos que nos ofrecen las diferentes alternativas a la hospitalización convencional, combinada con una priorización centralizada de las camas, es un instrumento válido de gestión asistencial que nos permitirá afrontar con mejores garantías la competencia por la cama entre el ingreso urgente y el programado, y se demuestra también que es una intervención eficaz en la gestión de la saturación de los servicios de urgencias14-16.