Introducción
Un dilema ético es una situación que presenta 2 o más alternativas para actuar, todas válidas, y en las que la materia de decisión es de tipo moral. Los dilemas surgen cuando los valores apreciados entran en conflicto. En la relación asistencial aparecen otras situaciones conflictivas (de intereses, organizativos y de otra índole) que, no siendo estrictamente de tipo moral, pueden acabar en conflictos éticos. Esto es frecuente en situaciones conflictivas que no se resuelven adecuadamente o su resolución se dilata en el tiempo.
El abordaje de los conflictos puramente éticos pertenece a la Comisión de Ética, mientras que las direcciones asistenciales se encargan de las situaciones conflictivas generadas en la asistencia diaria. No obstante, en los hospitales en que no hay una Comisión de Ética, son las direcciones asistenciales las que deben dar respuesta a los conflictos, sean de tipo moral o no.
La dificultad que plantea la toma de decisiones en los tratamientos, el enfrentamiento que sucede tras la aparición de efectos adversos, la demora en la realización de pruebas diagnósticas o tratamientos quirúrgicos, y otras situaciones sociales no resueltas, son algunos de los problemas emergentes con los que se enfrentan o se van a enfrentar próximamente los pacientes y sus familiares. Lógicamente, también se verán muchas veces implicados los sanitarios1. Igual ocurre con los límites entre la lex artis y la futilidad asistencial (o el encarnizamiento terapéutico) que lleva muchas veces a considerar soluciones irracionales, amparadas en miedos o lástimas, pero alejadas de la adecuada asistencia médica.
Ante la reciente creación de la Comisión de Ética de nuestro hospital, las direcciones médica y de enfermería se plantearon la necesidad de conocer la situación basal, en cuanto a conflictos, éticos o no, que con mayor frecuencia afronta el personal sanitario en su trabajo diario. Nos propusimos, como objetivo, identificar y priorizar los problemas, y elaborar un "mapa de conflictos" que permitiera conocer la situación y su importancia, para anticiparnos, en lo posible, a su tratamiento.
Material y método
El estudio se desarrolló en el mes de junio de 2005, en el Hospital del Noroeste de Murcia, de ámbito comarcal, que da asistencia a cerca de 75.000 habitantes pertenecientes al Área IV del Servicio Murciano de Salud. El hospital dispone de 105 camas de hospitalización en las que ingresa a 5.250 pacientes por año. También atiende 90.000 consultas externas y 35.000 urgencias.
Para este trabajo, se utilizó la técnica de investigación de grupo focal (investigación cualitativa estructurada), con 4 etapas: diseño (¿quiénes participan?, ¿dónde se realiza?, ¿qué se pregunta?, ¿quién modera? y ¿cómo se registran las respuestas?), realización del grupo, análisis y redacción del informe de resultados.
El trabajo se desarrolló en 2 fases: en la primera fase participaron 3 profesionales especialistas en bioética. Durante 120 min, y con técnicas de lluvia de ideas y consenso, se identificaron 4 áreas de riesgo o escenarios en los que se podían presentar dilemas éticos: área profesional, área asistencial, área social y área organizacional. A su vez, se construyó por consenso un cuestionario anónimo (investigación cuantitativa estructurada), con 10 ítems que reflejaban 10 dilemas, y para el cual se utilizaron los dilemas éticos con que se enfrentarán en un futuro próximo los expertos en ética2, los cirujanos3 y los profesionales de la asistencia sociosanitaria4. Igualmente, se diseñó la forma de desarrollo de la segunda fase, consistente en la realización de 2 grupos focales de enfermería, con 6 participantes cada uno de ellos (todos los supervisores de enfermería del hospital), y 1 grupo focal de médicos, con 8 participantes (jefes de servicio de urgencias, anestesia, traumatología, medicina interna, oftalmología, cirugía, pediatría y admisión). Un médico especialista en bioética, sin relación jerárquica con el grupo, dirigió y moderó a los grupos y un segundo "moderador", sin participación activa, se encargó de tomar notas "textuales" de las discusiones.
Los criterios de inclusión para participar en los grupos fue el hecho de tener responsabilidad de gestión, con experiencia en el puesto desempeñado de al menos 3 años de duración, y participación en guardias de presencia física de 24 h. Se excluyó a los jefes de servicios centrales, con escaso contacto con los pacientes, como farmacia, anatomía patológica, laboratorio y radiología. El jefe de otorrinolaringología declinó su participación.
Cada grupo focal comenzó con una introducción de 15 min, que consistía en una breve exposición sobre los 4 principios de la bioética (autonomía, justicia, beneficencia y no maleficencia), acompañada de una guía sobre como debía desarrollarse la sesión, y sobre los apartados o áreas a discutir, para lo que se asignó un tiempo de 30 min por área (profesional, social, asistencial y organizativa).
Al finalizar el tiempo asignado a cada grupo focal, se pidió a los participantes que puntuaran los ítems del cuestionario de 0 a 10 según la importancia percibida, siendo 0 sin importancia alguna, y 10 el más importante.
Una vez realizados los 3 grupos focales, se analizaron las transcripciones de los grupos de modo secuencial, se identificaron los conflictos éticos y se agruparon por temas.
Se analizó su frecuencia (repetición de un conflicto concreto), evidencia (conflictos reales frente a supuestos) y consistencia (relación entre la expresión oral y la no oral). Se asignó un punto a poca frecuencia, evidencia o consistencia, y 2 puntos a mucha. La suma de los puntos obtenidos por cada ítem nos permite conocer el grado de importancia del conflicto expresado.
Por último, se resumieron los hallazgos, se categorizaron las afirmaciones y se agruparon por áreas. Finalmente se intentó explicar los resultados.
Resultados
Para la enfermería, la edad media ± desviación estándar de los participantes en los grupos focales fue de 41 ± 6 años. Por género, participaron 4 mujeres y 8 varones, que tenían un tiempo medio ± desviación de experiencia en el cargo de 8 ± 3 años. Para los médicos, la edad media fue de 51 ± 5 años, todos varones, con una experiencia media de 13 ± 4 años.
Tras el análisis de las transcripciones de los participantes en los grupos focales, se identificó un área de conflicto nueva que resultó ser de tipo legal.
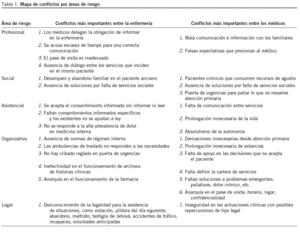
En enfermería, se identificaron 59 conflictos o dilemas. De entre todos ellos, 16 resultaron tener mayor importancia (frecuencia + evidencia + consistencia >= 5 puntos): 4 dilemas en el área profesional, 2 en la social, 3 en la asistencial, 6 en la organizativa, y uno en la legal. Entre los médicos, se identificaron 47, de lo que 14 eran los de mayor importancia: 2 dilemas en el área profesional, 3 en la social, 3 en la asistencial, 5 en la organizacional y uno en la legal (tabla 1).
En la tabla 2 se exponen los enunciados literales de algunos conflictos, extraídos de las notas "textuales" del segundo "moderador", y en la tabla 3 se recogen las puntuaciones que recibieron los 10 conflictos de la encuesta, a los que se podían enfrentar los profesionales sanitarios en el futuro.
Discusión
Según el diccionario de la Real Academia de la Lengua, 'conflicto' significa "combate, lucha, pelea", "apuro o situación desgraciada y de difícil salida", "problema, cuestión, materia de discusión". Los conflictos entre la sociedad y la administración crean situaciones estresantes en el personal que presta la asistencia, lo cual conduce, por un lado, a respuestas inapropiadas que acaban con frecuencia en la discusión, la agresividad, y la litigiosidad del cliente, y, por el otro, a inaceptables grados de estrés laboral entre los prestatarios de los servicios sanitarios5,6.
Estas situaciones desagradables han llevado reiteradamente a los profesionales de la sanidad a solicitar ayuda para afrontar los conflictos que les estresan. Un estudio entre internistas, oncólogos e intensivistas7-10, que recurrieron al arbitrio de una Comisión de Ética, solicitaba ayuda para la resolución de conflictos, para interrelacionarse con el paciente, familiares o subrogados, para la toma de decisiones sobre el plan de cuidados, y como necesidad de soporte emocional.
Una de las necesidades más importantes expresadas por los colectivos médico y de enfermería es obtener respuestas o soluciones a los conflictos8,9. Por otro lado, las situaciones conflictivas no resueltas acaban en conflictos éticos a los que se enfrentan diariamente los trabajadores sanitarios. Conocer la situación y obtener respuestas anticipadas, así como a la introducción de estándares (Joint Comisión, ISO 9004: 2000) basados en áreas de responsabilidad ética de la organización, es tarea de una dirección basada en valores.
En nuestro trabajo, los conflictos profesionales resultaron ser en su mayoría de información, queja que ya era evidente en las encuestas de satisfacción de los usuarios. Destaca la diferencia que hay entre el consentimiento informado teórico (el legislado) y el efectivo (el de la práctica diaria), que conduce a situaciones de desinformación, insuficiente información o problemas de comunicación (población inmigrante).
Los conflictos sociales representan una parte muy importante en el desempeño del trabajo diario de los sanitarios, por un lado, debido al envejecimiento de la población y a la incorporación de la mujer al mundo laboral, y, por el otro, por la reiterada falta de respuesta institucional a las situaciones de dependencia de la población anciana.
Los conflictos asistenciales se plantean mayoritariamente por desconocimiento de las expectativas de los pacientes. Este problema podría afrontarse fácilmente con técnicas de grupo focal o de informe de usuario.
Los conflictos organizativos se dan mayoritariamente por la carencia de normas de régimen interno de la institución, que expresen claramente qué, quién, cómo, cuándo y dónde actuar. La definición de la cartera de servicios del hospital ayudaría también a mitigar problemas.
Los conflictos legales surgen por desconocimiento de la legislación actual, cada vez más abundante y compleja, que a su vez supone un importante cambio cultural, al colocar al paciente en el objetivo más importante de la asistencia sanitaria, de donde se derivan múltiples y variados derechos, que en muchos casos los trabajadores de la sanidad no conocen bien. La entrada en vigor de una nueva ley reguladora de cualquier tema relacionado con el trabajo de los sanitarios debería ir acompañada del correspondiente curso de formación y actualización de los conocimientos necesarios para una labor asistencial correcta. Cuando a los problemas éticos se asocian claras connotaciones legales, se favorece la aparición del "moral distress", que afecta tanto a los médicos y farmacéuticos, como al personal de enfermería11-13. Sade et al14 encuentran que los médicos aceptan decisiones éticas y legalmente inaceptables, y que los profesionales pueden aceptar totalmente opciones legalmente inaceptables.
Hay diferentes áreas de riesgo de conflicto (dilema ético) en los diferentes servicios que presta el hospital a sus pacientes (unidad de cuidados intensivos, urgencias, pediatría, etc.), tanto por su problemática, como por su frecuencia e intensidad. Esta diversidad parece estar relacionada con el escenario en que se representa el conflicto. Ribas et al4 distinguen puntos comunes y diferencias claras, entre atención domiciliaria o institucionalizada, cuando investigan los conflictos sociosanitarios.
Podemos confeccionar un mapa de conflictos por áreas asistenciales, por los actores que participan en él y, aún, por el público que asiste a su representación. Además, la edad, el sexo, el nivel cultural, las experiencias previas, el grado de información, la escala de valores, etc., pueden influir en la percepción de éstos15-17.
Para anticiparse a los cambios que se avecinan, 12 bioeticistas de la Universidad de Toronto2 (que responden a unas 1.200 consultas/año) han publicado un top 10 de los dilemas éticos a los que se enfrentarán los pacientes y los sanitarios. Esto podría ser una buena estrategia de anticipación para una adecuada atención sanitaria. Para los bioéticos canadienses, el principal problema son las diferencias con el paciente sobre su tratamiento, mientras que nuestros médicos las colocan en séptimo lugar, y nuestros personal de enfermería en décima posición. Los expertos españoles consideran la limitación de recursos, como la escasez de tiempo y el respeto a la autonomía del paciente, un reto para la ética del futuro1.
Los problemas futuros más importantes para el personal de enfermería son los relacionados con la información, los de tipo legal y los sociosanitarios; mientras que para los médicos son los sociosanitarios, los relacionados con el ingreso o el alta del paciente y los conflictos con los familiares.
El mapa de conflictos que se trata en nuestro trabajo sólo responde a las necesidades de una de las partes del conflicto, por lo que sería preciso realizar otras exploraciones grupales con pacientes y familiares. Además, los dilemas éticos son dinámicos y cambiantes con el tiempo, por lo que la exploración esporádica tiene un valor limitado. Los resultados no son exportables a otros hospitales de diferente nivel asistencial o configuración social de los asistidos, por lo que cada hospital debería realizar su propio mapa de conflictos.
Si conocemos el mapa de conflictos con que nos enfrentamos y las preocupaciones de futuro, podremos abordar soluciones normalizadas para todo ello desde las direcciones asistenciales y/o la Comisión de Ética, y dar respuesta a las "necesidades" de los sanitarios en el marco de la ética de las organizaciones.