El uso de anestesia regional en niños ha aumentado hasta convertirse en estándar de manejo, debido al efectivo control del dolor, mejor perfil de seguridad de anestésicos locales y a la implementación del ultrasonido.
ObjetivoRealizar una revisión no sistemática sobre evidencia científica disponible en anestesia regional pediátrica.
Métodos y materialesSe realizó una búsqueda, sobre la evidencia científica disponible en bases de datos (Pubmed/Medline, Science Direct, OVID, SciELO) para realizar una revisión no sistemática.
ConclusionesEl aumento en el uso de la anestesia regional pediátrica se debe a que proporciona control adecuado del dolor y al uso del ultrasonido. La realización de bloqueos en niños anestesiados o sedados es más segura que en pacientes despiertos.
The use of pediatric regional anesthesia has grown to become the standard of care, because of its effective pain control, improved safety profile of the local anesthetic agents, in addition to the introduction of ultrasound.
ObjectiveTo perform a non-systematic review of pediatric regional anesthesia.
Methods and materialsA search was conducted on the available scientific evidence in databases (PUBMED/MEDLINE, Science Direct, OVID, SciELO), for a non-systematic review.
ConclusionsThe use of pediatric regional anesthesia has increased due to its notable effect on pain management and furthermore as a result of the incremented use of ultrasound technology.
Inicialmente la anestesia regional pediátrica (ARP) era utilizada por unos pocos pese a sus beneficios. Durante la última década se ha incrementado su uso1 debido a la introducción de anestésicos locales (AL) con mejor perfil y herramientas como la ultrasonografía, que le confieren mayor seguridad, y se ha asociado con mejoría en las caracteristicas de los bloqueos2. Sin embargo, con excepción de los bloqueos iliohipogástrico e ilioinguinal (II–IH), la ventaja del ultrasonido (US) sobre técnicas tradicionales, en términos de seguridad, no ha sido demostrada en niños por el limitado número de estudios3.
El uso de ARP provee analgesia intra y postoperatoria y esta incluido como parte integral del manejo en las guías de dolor4, además previene los efectos deletéreos del manejo inadecuado del dolor5.
La guía ultrasonográfica no está exenta de riesgos. Algunos estudios demuestran que quien inicia el aprendizaje puede cometer errores al visualizar la aguja y al movimiento no intencional de la sonda. Es por esta razón que la Sociedad Americana de Anestesia Regional creó un documento que recomienda a las instituciones incluir en los currículos la enseñanza de anestesia regional (AR) guiada por US6.
El objetivo del presente artículo fue realizar una revisión de la literatura en puntos clave de las técnicas de ARP.
MetodologíaSe realizó una búsqueda no sistemática de literatura, en bases de datos Pubmed/Medline, ScienceDirect y OVID, usando las palabras «regional anesthesia», «pediatric», «ultrasound», y «new local anesthethics». La búsqueda y selección de artículos se realizaron de forma independiente, restringida a metaanálisis, revisiones sistemáticas, revisiones de Cochrane, ensayos clínicos y revisiones no sistemáticas. No se consideró límite la fecha de publicación y no se incluyeron artículos en español.
Evolución históricaLa historia de la AR comienza al descubrir las propiedades anestésicas de la cocaína. Bier introdujo la anestesia espinal y 2 de sus pacientes eran niños7. Gaston Labat comenzó a enseñar AR y escribió el libro: «Regional anaesthesia: Its techniques and clinical applications»8.
Los reportes de ARP han aumentado a medida que la anestesia pediátrica ha evolucionado. A pesar del gran interés por la ARP desde 1980, su uso no se generalizó por ser la anestesia general el estándar, además de por la preocupación existente de generar daño neurológico9 en paciente sedado o anestesiado.
En 1998 más de 50 anestesiólogos pediatras publicaron un artículo10 donde demuestran que el resultado de un bloqueo en un niño anestesiado es más seguro que en un paciente despierto y excitado. Otros autores escribieron un editorial llamado: «Anestesia regional: los niños son diferentes», subrayando la necesidad de no considerar a pacientes pediátricos como pequeños adultos11. Posteriormente se publican trabajos describiendo nuevas técnicas, AL y adyuvantes12,13. Hoy en día, la AR ofrece una ventaja indudable en el control del dolor y tiene un importante rol en la práctica clínica14.
Bloqueos en el neuroejeEpidural y caudalLa analgesia epidural, incluido el abordaje caudal, ha sido el pilar del manejo del dolor postoperatorio en esta población. Actualmente está indicado en cirugía torácica abierta, abdominal mayor y de columna. La tendencia actual en cirugía de miembros inferiores es el uso de bloqueos periféricos, incluidos los catéteres perineurales15.
El riesgo de complicaciones graves es de 1:10.000 en epidurales y 0,2:10.000 en caudales15. Deben tenerse en mente las características anatómicas de los niños para evitar punciones accidentales de estructuras importantes6.
Realizar bloqueos de neuroeje en niños basado en referencias anatómicas resulta seguro y no existe evidencia actual de que el uso rutinario de ecografía sea necesario16,17.
La pérdida de resistencia en los más pequeños debe realizarse con aire, ya que permite detectar con mayor facilidad una rotura inadvertida de duramadre6. El ascenso de catéteres caudales en neonatos no se recomienda debido a su alta tasa de contaminación15. En pacientes de mayor edad es preferible hacerlo desde la zona lumbar baja e idealmente ser insertados lo más cerca al sitio quirúrgico. La visualización de la punta del catéter con ultrasonografía, las ayudas radiológicas y la estimulación eléctrica son técnicas modernas que permiten confirmar la posición6,15.
EspinalesTuvo su auge a principios del siglo XX y retomó popularidad hace 3 décadas debido a la utilidad demostrada en neonatos pretérmino sometidos a herniorrafías, ya que presentaban alto riesgo de apnea postoperatoria. Puede usarse de manera segura en lactantes, escolares y adolescentes18 en cirugías de miembros inferiores y procedimientos por debajo del ombligo18,19.
Las contraindicaciones son: infección en sitio de punción, aumento de presión intracraneana, enfermedad axonal degenerativa e hipovolemia severa18,20.
La principal limitante es su duración, entre 70-90 minutos, debido al aumento en volumen de líquido cefalorraquídeo, índice cardíaco, y flujo sanguíneo tanto en médula espinal como en espacio epidural. Para realizarla se requiere de sedación o aplicación previa de anestésico local que permita controlar el movimiento18.
La punción se realiza en L4-L5 o L5-S1, en decúbito lateral o sentado. La velocidad de inyección debe ser superior a 20 segundos y no usar la posición de Trendelenburg por riesgo de anestesia raquídea total. Los AL de elección son levobupivacaína y ropivacaína, ambos a dosis de 0,5mg/kg18.
Bloqueos de nervios periféricosTodos los bloqueos de nervios periféricos realizados en adultos pueden realizarse en niños16.
Consideraciones generalesEs crucial definir si el bloqueo se va a realizar bajo sedación o anestesia general21. Debe considerarse el tiempo de ayuno, teniendo en cuenta que los niños traumatizados son considerados como estómago lleno22. Si existe sospecha de lesión neurológica, debe documentarse con el examen físico previo a la realización del bloqueo. La cuantificación de daño neurológico puede ser valorada tempranamente en el postoperatorio utilizando concentraciones bajas de AL.
La posibilidad de síndrome compartimental no contraindica el uso de AR, ya que el bloqueo no enmascara su diagnóstico, por tratarse de un dolor severo, sumado a que existen ayudas para su confirmación, como la espectroscopia infrarroja23.
La presencia de infección tampoco es contraindicación absoluta, y el bloqueo puede realizarse en un sitio alejado del área quirúrgica.
Consideraciones técnicasEs importante adoptar posición cómoda, con el ecógrafo en frente del operador24. Las estructuras anatómicas en niños son superficiales y se recomienda utilizar sonda lineal de alta frecuencia (>13MHz). Es deseable utilizar agujas ecogénicas de calibre 22-24G de punta roma y con línea separada de inyección21.
Bloqueos de miembro superiorLos siguientes abordajes son los más usados para el plexo braquial mediante guía ultrasonográfica.
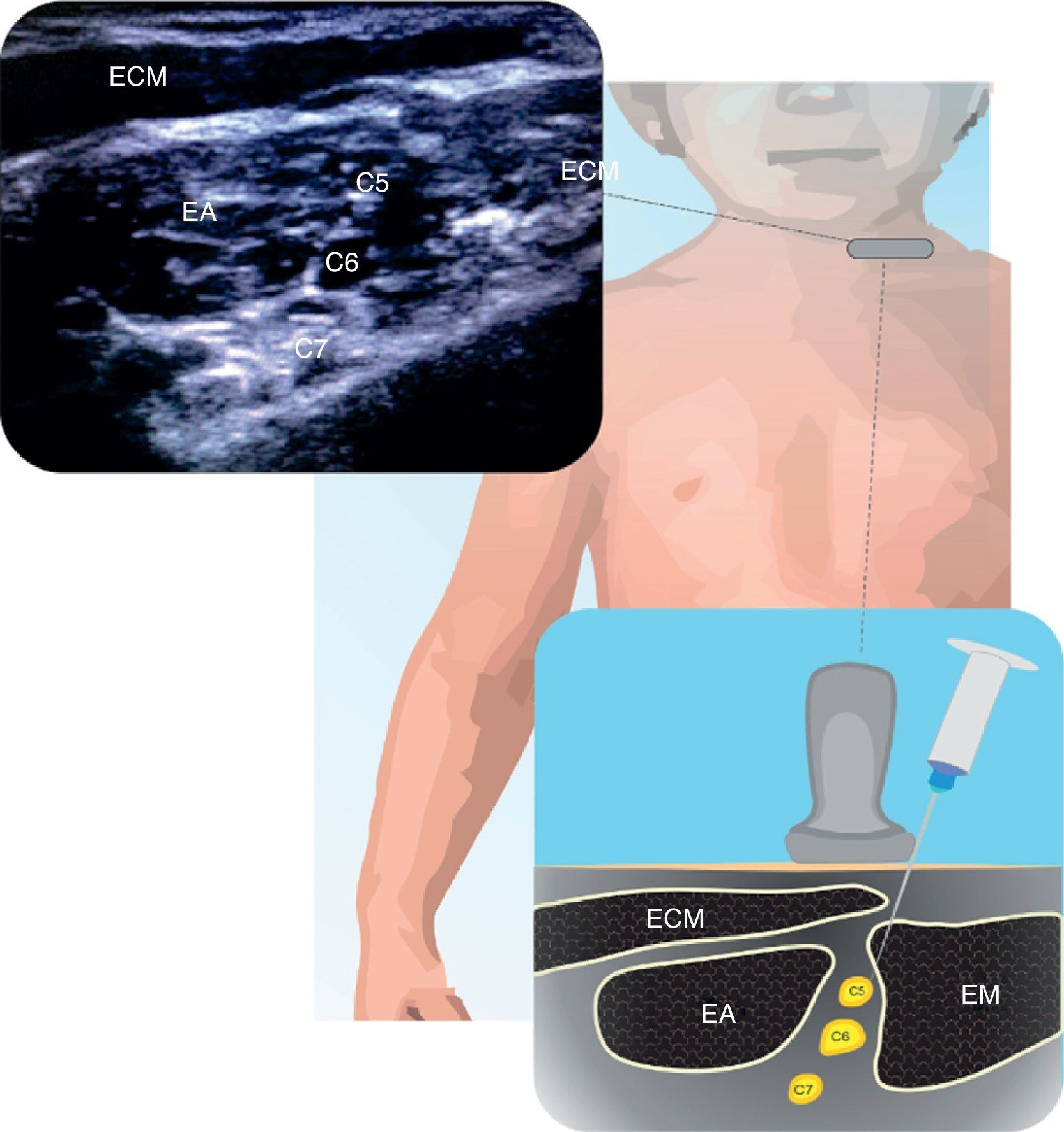
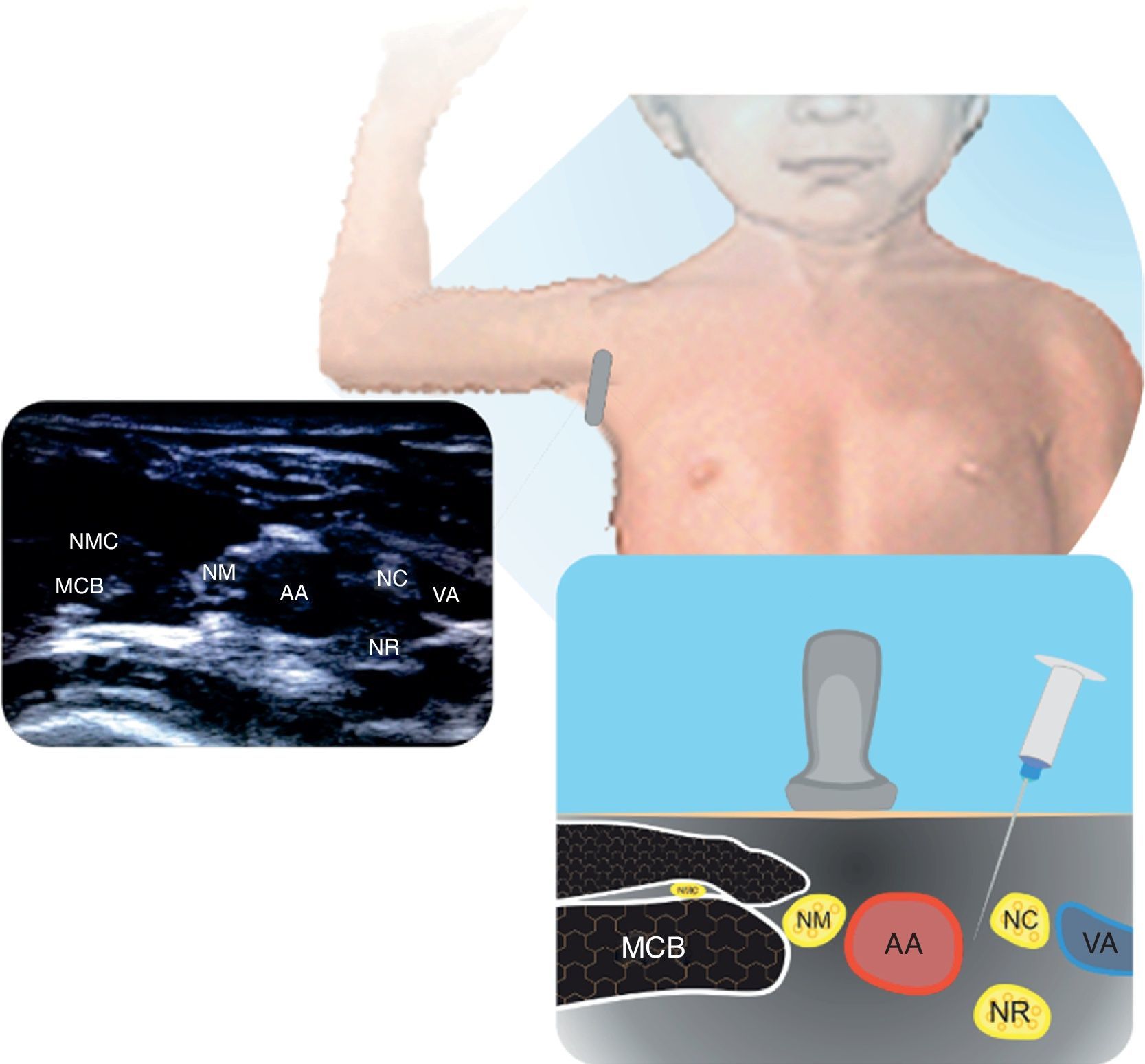
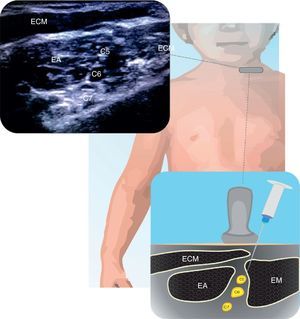
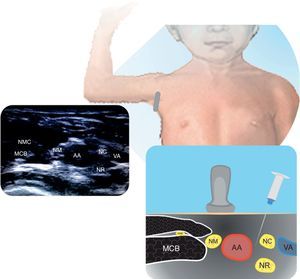
InterescalénicoEl número de publicaciones para este bloqueo en población pediátrica es en general anecdótico25. Útil para procedimientos de hombro y fracturas subcapitales del húmero. En la figura 1 se ilustra la anatomía de las raíces de C5 a C7 dentro del surco interescalénico. Puede realizarse por dentro o fuera del plano. La localización superficial de estas estructuras requiere manipulación cuidadosa de la aguja. El volumen y concentración de AL depende del paciente y del procedimiento21.
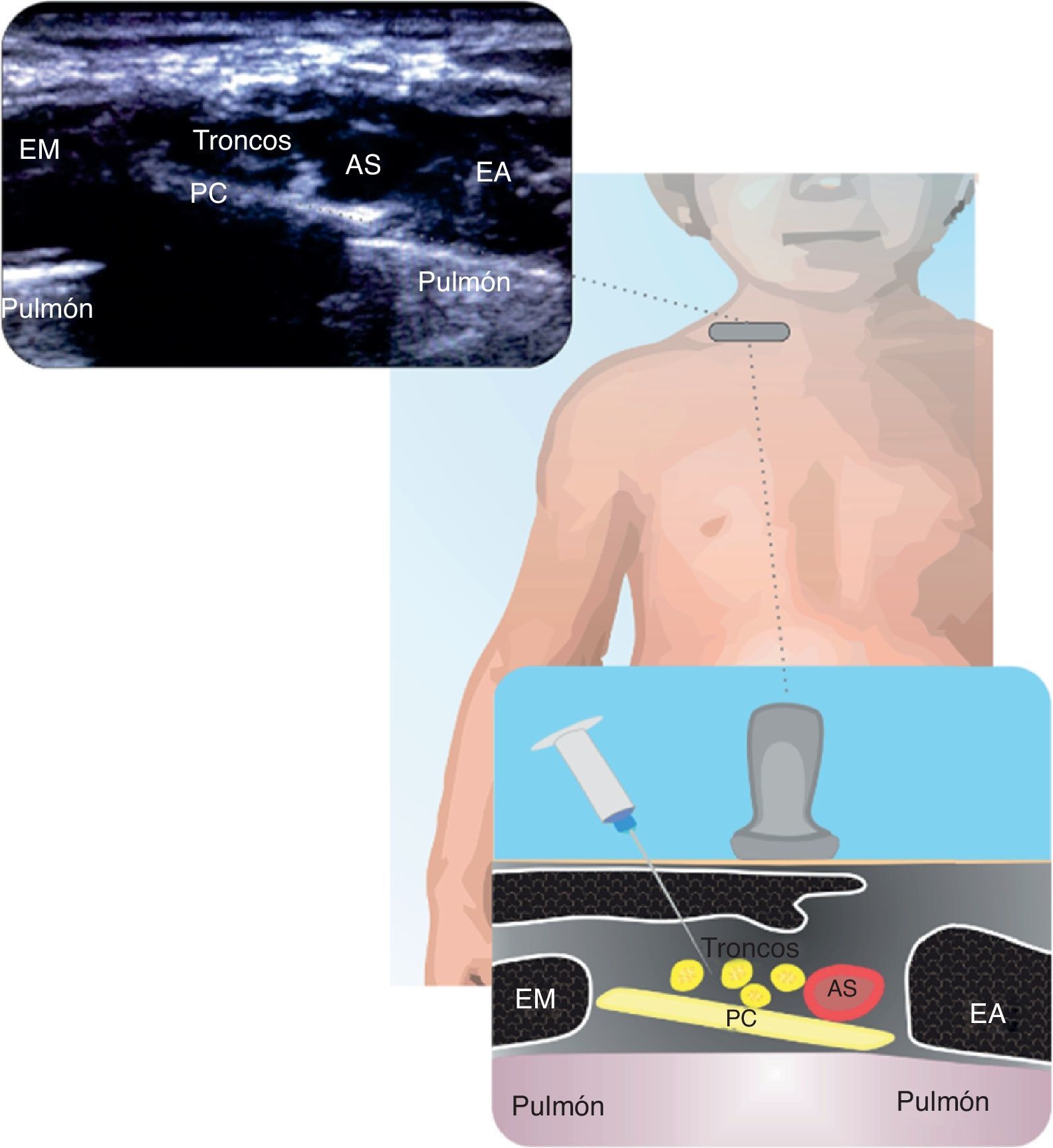
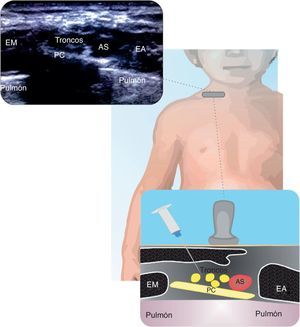
SupraclavicularEste bloqueo ha sido controversial por la proximidad a la arteria subclavia y pleura. Con el US se ha incrementado su uso. Se recomienda realizarlo por dentro del plano de lateral a medial. Indicado en procedimientos debajo del nivel medio humeral. Comparado con el abordaje infraclavicular, tiene menor latencia y mayor efectividad21. En la figura 2 se muestran las relaciones del plexo braquial con la arteria subclavia, pleura y primera costilla.
InfraclavicularEs una alternativa al abordaje descrito anteriormente y se recomienda cuando la visión ultrasonográfica de este es mejor a la del abordaje supraclavicular.
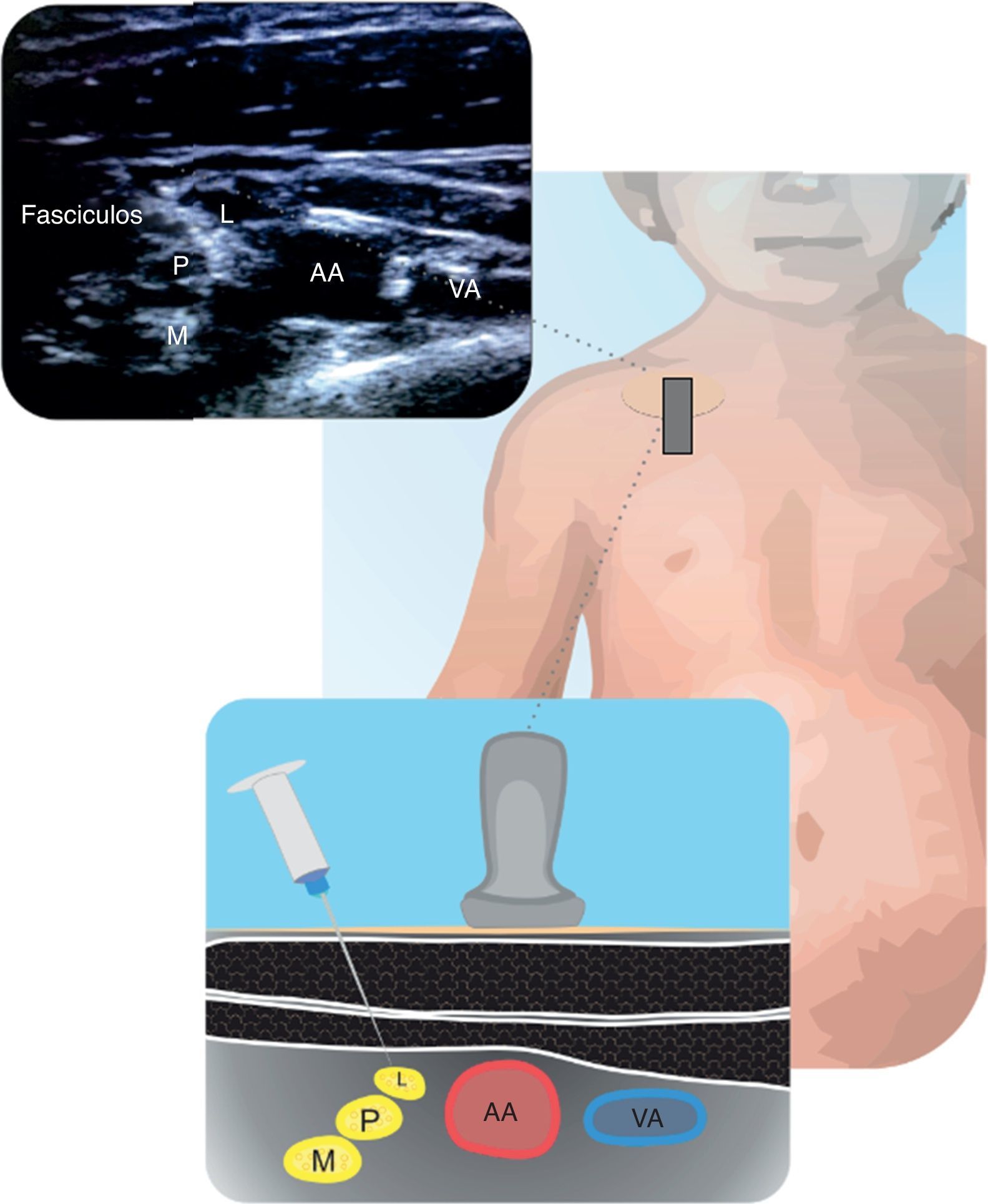
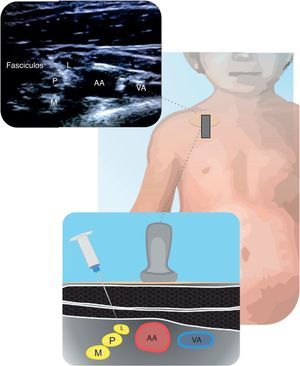
Técnicas por fuera o dentro del plano proveen adecuados resultados26. En la figura 3 se muestran los fascículos y su relación con la arteria axilar.
AxilarA pesar de ser popular en adultos, en niños se prefieren abordajes periclaviculares porque evitan la abducción de un miembro superior lesionado y porque en muchos casos la visualización de estructuras tan superficiales es difícil. Indicado en cirugías de antebrazo y mano. Se recomienda utilizar técnicas por dentro del plano21. En la figura 4 se muestra la arteria axilar en relación con los nervios.
Bloqueos de miembro inferiorLa mayoría de procedimientos en miembro inferior pueden beneficiarse de técnicas regionales, aunque frecuentemente requieren del bloqueo de al menos 2 nervios24. Los siguientes son los abordajes más comunes mediante ultrasonografía.
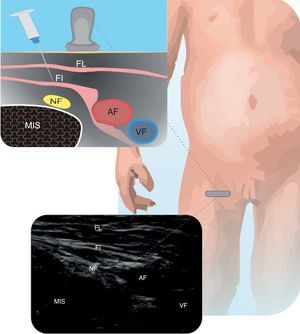
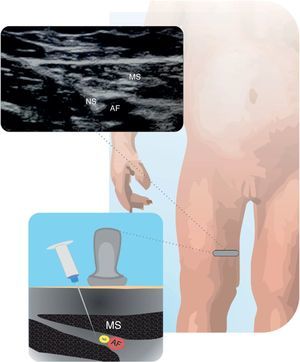
Nervio femoralÚtil en osteosíntesis de fracturas de fémur, artroscopias y reconstrucción de ligamentos en rodilla, entre otros27. Para realizarlo, se coloca la sonda en pliegue femoral, localizando la arteria femoral (AF). Se recomienda insertar la aguja dentro del plano e ingresar de lateral a posteromedial24. Es importante advertir a los padres evitar que el niño se levante solo hasta que haya resolución del bloqueo. En la figura 5 se muestra el nervio femoral (NF) y sus relaciones anatómicas.
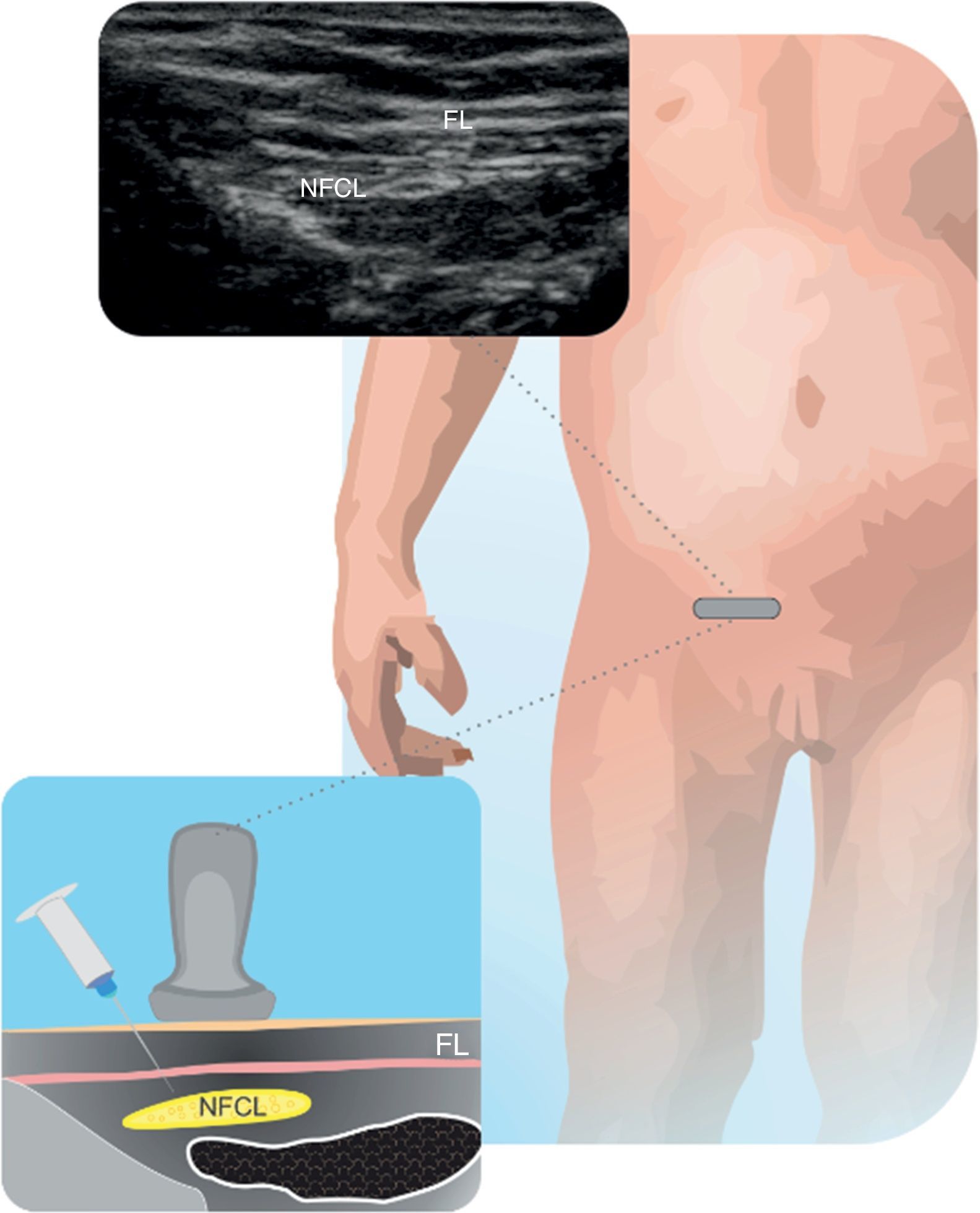
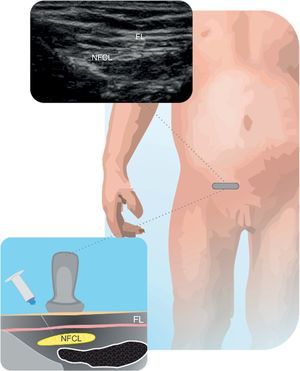
Nervio cutáneo femoral lateralÚtil para toma de injertos o biopsias de la zona de inervación, prevenir dolor por torniquete y como complemento en cirugías de rodilla24. Se recomienda identificar el nervio y vasos femorales y seguir la fascia iliaca lateralmente, hacia la espina iliaca antero superior (EIAS), hasta localizar una estructura redonda hiperecogénica. Abordajes por fuera y dentro del plano pueden ser utilizados24. En la figura 6 se muestra el nervio cutáneo femoral lateral (NCFL) y sus relaciones anatómicas.
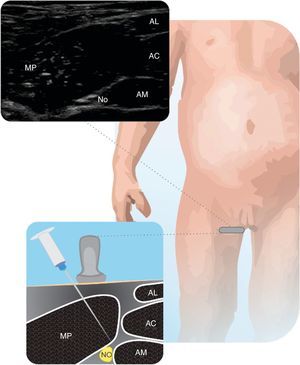
Nervio obturadorRecomendado como complemento a la analgesia de un bloqueo femoral en cirugías de rodilla. Los reportes de la literatura del bloqueo del nervio obturador (NO) en pediatría son escasos28. Para realizarlo, se identifica la AF en pliegue inguinal, la sonda se avanza medialmente en dirección a la sínfisis púbica, hasta identificar los 3 músculos aductores. Las 2 ramas del NO se encuentran superficial y profunda al aductor corto. Se puede utilizar abordajes por fuera o dentro del plano24. En la figura 7 se muestra el NO en relación con los músculos aductores.
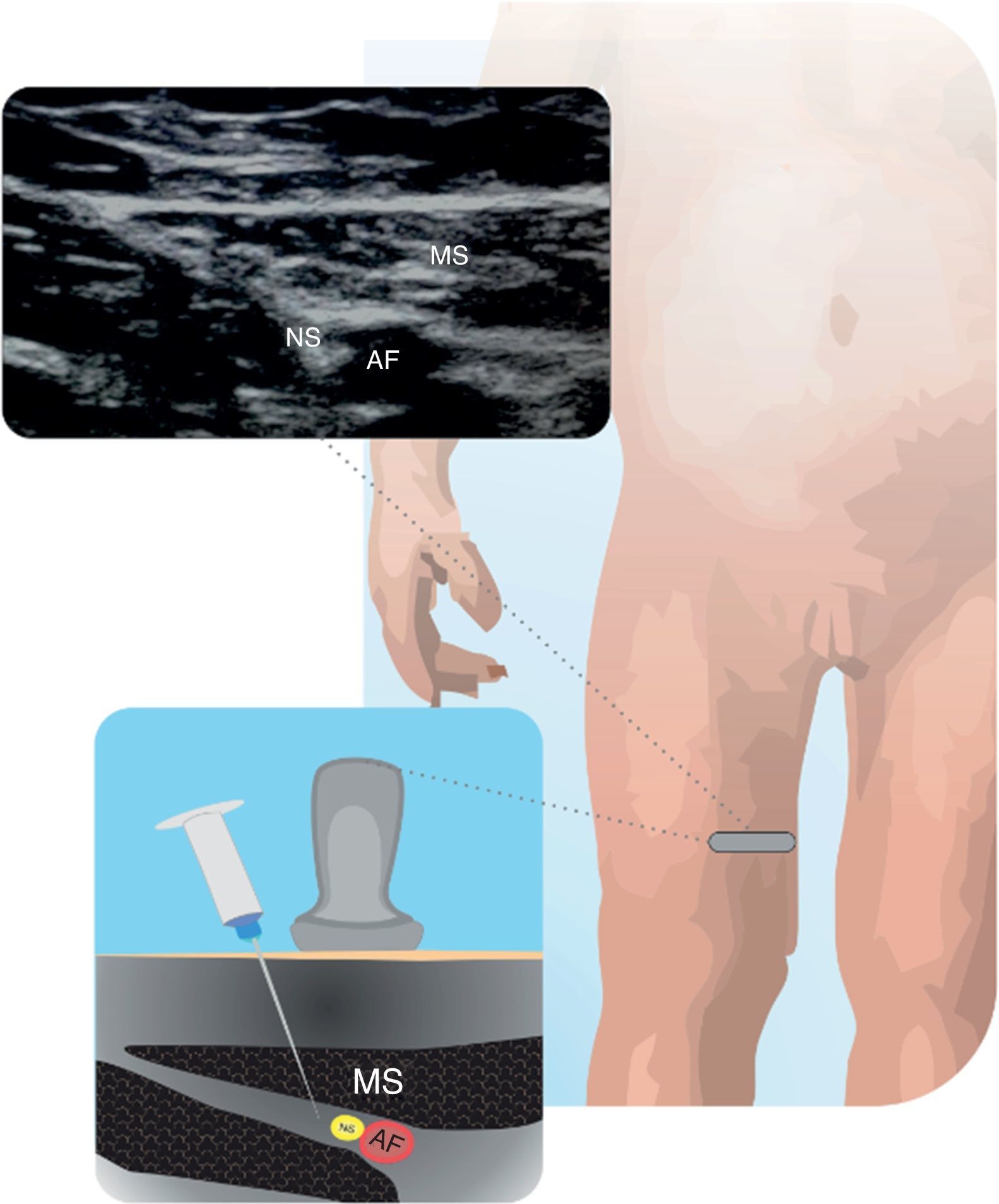
Nervio safenoPuede usarse como complemento al bloqueo del nervio ciático en cirugías de pie y tobillo. El bloqueo selectivo del NS evita debilidad del cuádriceps femoral.
Para el abordaje subsartorial, el niño se coloca con ligera rotación externa de cadera y flexión de rodilla. Se localiza la AF a nivel medio del muslo. Se avanza en dirección caudal hasta observar separacion de arteria y nervio. La aguja entra en dirección antero posterior, entre en vasto medial y sartorio29,30. En la figura 8 se muestra el NS en relación con la AF y al músculo sartorio en tercio distal del muslo.
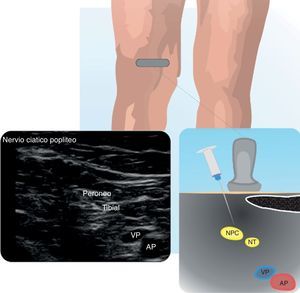
Bloqueo del nervio ciático poplíteoÚtil en cirugías de tibia, peroné, parte posterior de rodilla, tobillo y pie24. La expansión del anestésico local alrededor del nervio es un parámetro importante de rápido inicio del bloqueo31. Se pueden utilizar abordajes por dentro o fuera del plano24. En la figura 9 se muestra el NCP con sus 2 componentes y la relación con los vasos poplíteos.
Bloqueos de pared abdominalAunque los bloqueos neuroaxiales en niños han sido utilizados como técnicas analgésicas con excelentes resultados, tienen efectos secundarios no deseables. Los bloqueos periféricos pueden obviar esto, proporcionando analgesia similar32. La realización de estos bloqueos con US ha demostrado ser más efectiva que las técnicas basadas en referencias anatómicas32.
Estos son:
Bloqueo transverso del abdomen
Este bloqueo fue descrito por Rafi33, como técnica a ciegas y aunque fue utilizada durante años, el US ha difundido más su utilización.
La pared abdominal está inervada por ramas anteriores de T6 a L1, que viajan entre los músculos oblicuo interno y transverso del abdomen34,35. En la figura 10.1 y 10.2 se observa la técnica para colocar el transductor y la visualización de los grupos musculares.
Las indicaciones son cirugías de pared abdominal, urología y condiciones del paciente que contraindiquen bloqueos neuroaxiales. Tiene mayor duración y mejor calidad de analgesia que la infiltración de herida quirúrgica en niños entre 2-8 años36. Por ser bloqueo analgésico, se recomiendan AL de larga duración y a bajas concentraciones.
Bloqueo ilioinguinal e iliohipogástrico
Utilizado para procedimientos de región inguinal y urológicos. Ha mostrado ser equivalente al bloqueo caudal32, con reportes que incluyen mayor duración de analgesia y menos analgésicos de rescate37.
Por muchos años se realizó con marcas anatómicas, pero estudios reportan que solo en 14% de los casos el AL queda en el sitio correcto38; además de reportes de complicaciones como punción intestinal39.
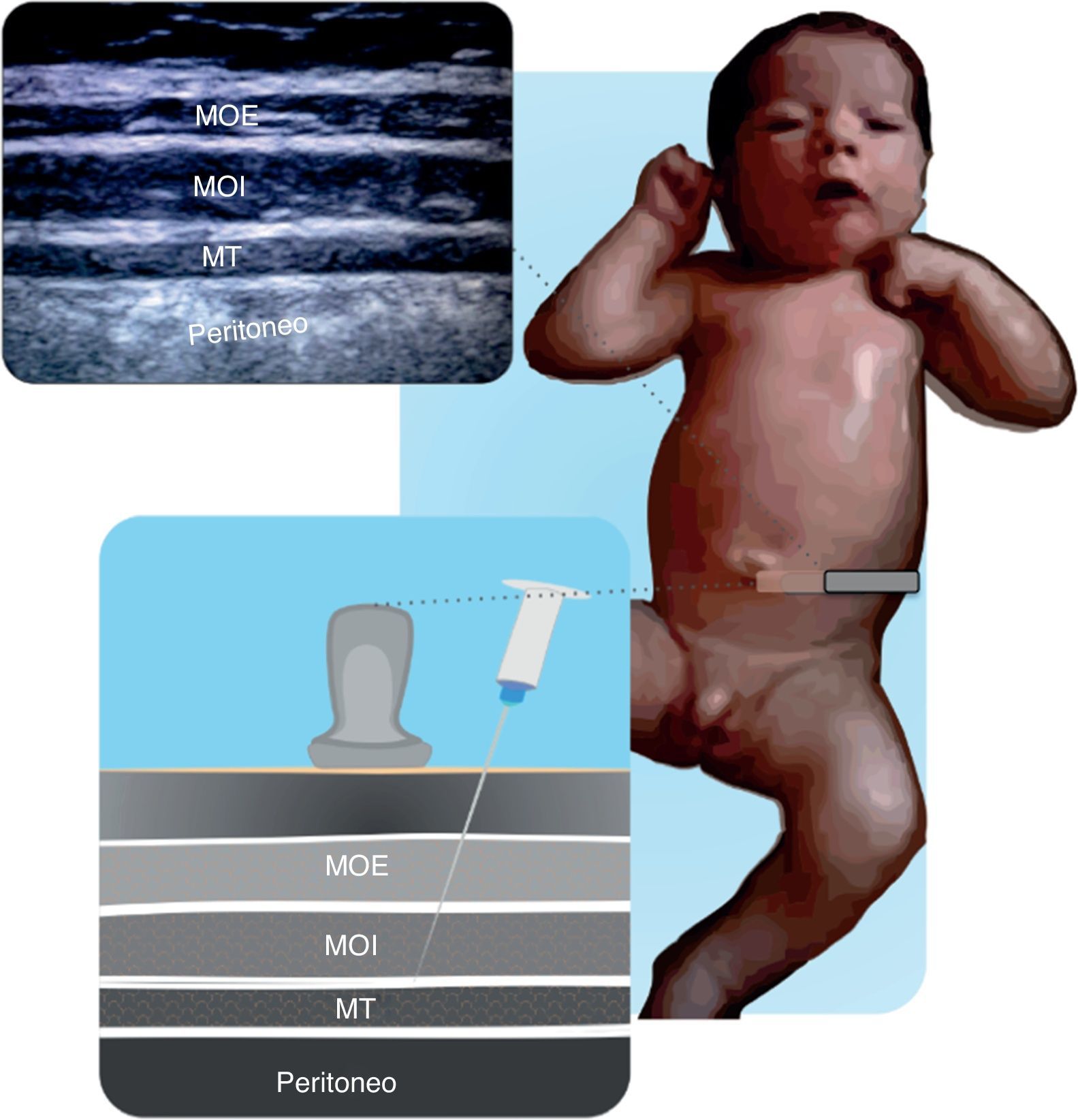
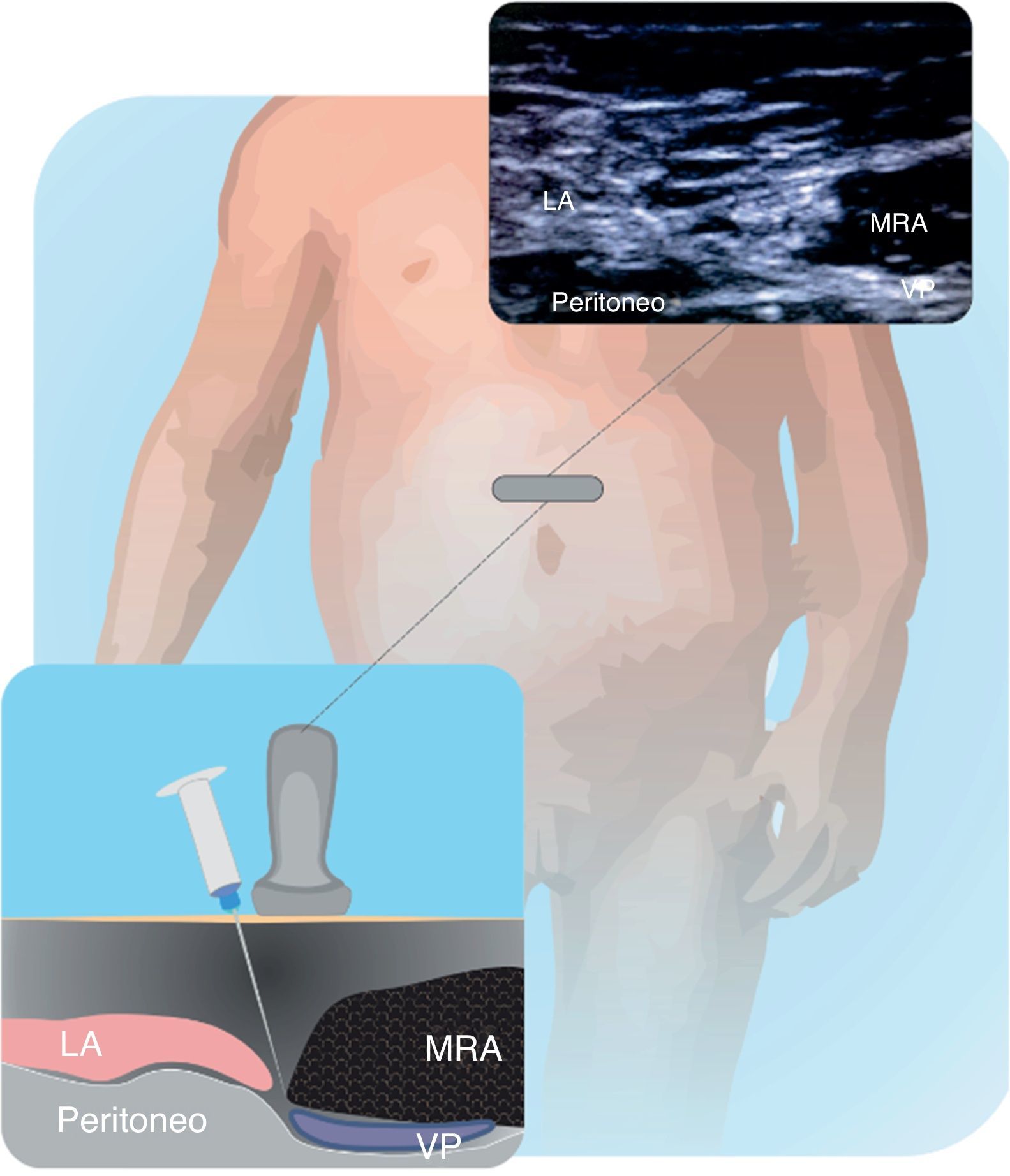
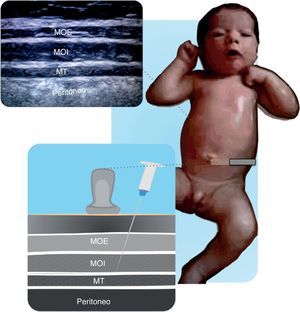
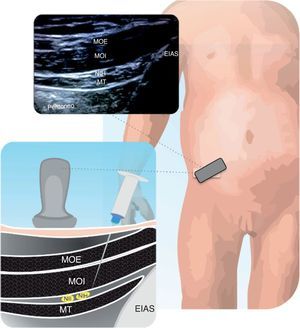
En la figura 11.1 y 11.2 se describe la técnica de colocación de la sonda, que permite visualizar cresta iliaca, nervios II-IH, grupos musculares y peritoneo. El objetivo del bloqueo es llegar a la fascia que separa el oblicuo interno del transverso40.
Estructuras anatómicas que se observan en un bloqueo de los nervios ilioinguinal-iliohipogástrico (II-IH). Músculo transverso (MT), oblicuo interno (OI) y oblicuo externo (OE), espina iliaca antero superior (EIAS). El anestésico local se deposita entre el MT y el MOI.
Fuente: autores.
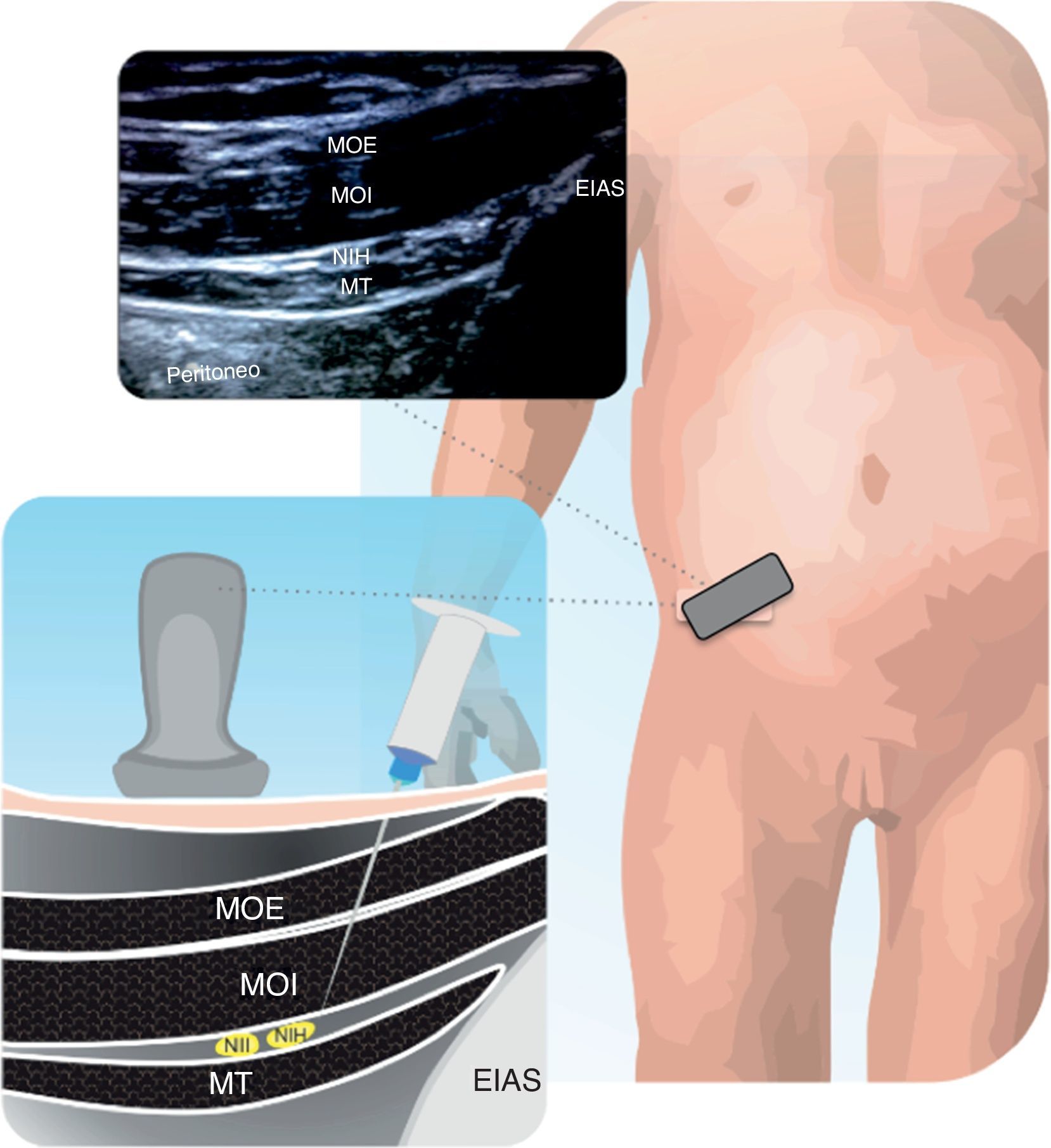
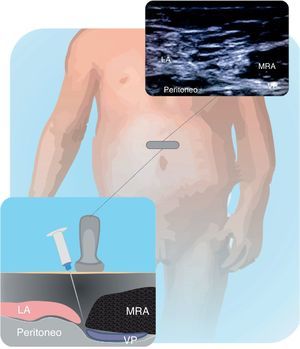
Su utilización en niños fue descrita por Ferguson41 y Courreges42 para herniorrafias umbilicales, píloro-miotomías, e incisiones en línea media abdominal. Las raíces nerviosas corren entre la vaina posterior formada por la fascia de los músculos oblicuo interno y transverso. El US ha incrementado el uso de este bloqueo por su facilidad y efectividad. En la figura 12.1 y 12.2 se muestra la técnica de colocación del transductor y las estructuras objetivo del bloqueo.
La neuroestimulación (NE) fue introducida en los 70 como alternativa a la técnica de parestesia, ubicando el nervio de manera objetiva y permitiendo inyectar el medicamento lo más cerca, sin causarle daño43. Tras la introducción de la ecografía, se ha comparado el US contra técnicas existentes buscando demostrar ventajas en seguridad y prevención de complicaciones, pero dado que son infrecuentes los eventos adversos en AR, no se han encontrado diferencias significativas44,45.
Una de las utilidades actuales de la NE es su uso conjunto con ultrasonografía para prevenir inyección intraneural. La NE con corriente menor de 0,2mA indica localización intraneural. Lo anterior explica por qué usar ambas técnicas resulta útil y puede prevenir complicaciones46.
La NE puede usarse para verificar posición de aguja y catéter en el espacio epidural en 80-100% de los casos, en especial, cuando el procedimiento se realiza en paciente anestesiado o sedado47.
Nuevos anestésicos localesEl uso de levobupivacaína y ropivacaína tiene mayor perfil de seguridad en comparación con bupivacaína racémica, y deben emplearse de manera rutinaria en bloqueos centrales y periféricos1,15,48. Ambos son enantiomeros S(-) puros, y esto les confiere un mejor perfil, con adecuado bloqueo sensitivo y con menor riesgo de bloqueo de fibras cardíacas. Los AL se unen a proteínas plasmáticas, especialmente a la alfa-1 glicoproteína ácida, cuya concentración es baja al nacer y aumenta durante el primer año. El citocromo CYP1A2 que metaboliza la lidocaína y ropivacaína es inmaduro hasta los 4-7 años49. Por lo anterior, neonatos y lactantes son propensos a toxicidad por AL: tienen más fracción libre, menor aclaramiento y mayor susceptibilidad a la toxicidad cardíaca.
Las dosis recomendadas varian dependiendo del bloqueo, sin embargo, el promedio es 2mg/kg para ropivacaína y 2,5mg/kg para levobupivacaína1,50. Las dosis de infusión continúa para bloqueos epidurales y perineurales son de 0,2-0,6mg/kg/h para ambos medicamentos50.
ConclusiónEl renovado interés de la ARP se debe a que proporciona control adecuado del dolor y al uso del US que permite visualizar estructuras anatómicas, aguja y diseminación de AL, lo cual se traduce en mejor perfil de seguridad y menos complicaciones. La realización de bloqueos en niños anestesiados o sedados es más segura que en pacientes despiertos. La guía ultrasonográfica no está libre de riesgos. Por esta razón se recomienda incluir en los currículos la enseñanza de AR guiada por ecografía donde se adquieran habilidades para la práctica clínica diaria.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
FinanciaciónNinguna.