La canulación venosa central por técnica de reparos anatómicos presenta complicaciones mecánicas entre en el 5-19% de los casos. Por tal motivo se han modificado e implementado técnicas buscando disminuir los riesgos para el paciente. La introducción de la ultrasonografía en la práctica clínica, y más recientemente en la colocación de catéteres venosos centrales, ha disminuido la incidencia de complicaciones.
ObjetivoEvaluar la aplicación clínica del algoritmo «Adecuada inserción de catéteres venosos yugulares internos guiados por ultrasonografía».
MetodologíaEstudio descriptivo prospectivo de serie de casos. Se seleccionaron pacientes mayores de 18años de edad, con el consentimiento informado completamente diligenciado. Los criterios de exclusión fueron pacientes con masas, alteraciones anatómicas o infecciones en el sitio de punción, trastornos de coagulación (índice normalizado internacional ≥2,0 y conteo plaquetario ≤50.000). La canulación venosa central fue realizada con técnica ultrasonográfica considerando las recomendaciones de seguridad que se tienen en el departamento de anestesia del Hospital Universitario Fundación Santa Fe de Bogotá (HUFSFB). Los ajustes y la validación del algoritmo guía se realizaron según el consenso de expertos en procedimientos invasivos y ultrasonografía. Se realizó análisis descriptivo univariado, y la eficacia fue determinada por el número de punciones necesarias para una adecuada canulación vascular y la incidencia de complicaciones.
ResultadosLa serie de casos fue de 38 pacientes, con una edad promedio de 62años. En el 97,4% de los casos el paso fue realizado en el primer intento. En un paciente se evidenció desplazamiento inadecuado de la guía, por lo que fue necesario repetir la punción. En 2 pacientes (5,2%) se presentó punción de la pared posterior del vaso, sin que esto se hubiese correlacionado con presencia de lesión vascular arterial o neumotórax.
ConclusionesLa implementación del algoritmo guía permitió una alta tasa de éxito en el primer intento y la prevención de complicaciones potenciales, mejorando los estándares operacionales, brindando una mayor calidad en el cuidado y la atención de los pacientes.
Central venous catheterization, performed by the anatomical landmark technique, has a mechanical complication rate between 5% and 19%. This technique has been modified and new approaches have been implemented aiming to improve patient safety. With the introduction of ultrasonography in the clinical practice, and recently in central venous catheter insertion, the rate of complications has dropped over time.
ObjectiveTo measure the clinical application of the algorithm “Successful ultrasound-guided internal jugular vein cannulation”.
MethodsA descriptive, prospective, case series study. Patients over 18years of age were selected, and the informed consent documentation was filled out appropriately. Patients with masses, anatomical abnormalities, insertion site infections and coagulopathy (international normalized ratio ≥2.0, platelet count ≤50.000) were excluded. Central venous cannulation was performed under ultrasound guidance in accordance with safety recommendations from the Anaesthesia Department of the Fundación Santa Fe de Bogotá University Hospital (HUFSFB). Adjustment and validation of the algorithm was done according to an expert consensus in our department. A descriptive univariate analysis was conducted, and efficacy was determined on the basis of the number of attempts to achieve successful venous cannulation, and the incidence of complications.
ResultsThis series included 38 patients with a mean age of 62years. In 97.4% of the cases, successful venous cannulation was achieved on the first attempt. Guidewire displacement was observed in one case, requiring a second attempt. The posterior jugular vein wall was punctured in two patients (5.2%), with no associated arterial vascular injury or pneumothorax.
ConclusionsThis algorithm resulted in a high rate of successful first attempts and the prevention of potential complications, improving operational standards and healthcare quality for the patients.
A partir de la técnica diseñada por el doctor Seldinger1 y la descripción de English et al.2 de canulación venosa yugular interna por punción percutánea, se han desarrollado e implementado estrategias buscando un adecuado posicionamiento y confirmación endovascular, disminuyendo la incidencia de complicaciones que representan en la mayoría de los casos una morbilidad significativa e incluso la muerte.
La técnica clásica de reparos anatómicos (Landmark technique) está basada en la presunción de la ubicación de los vasos del cuello al identificar estructuras anatómicas externas, considerándose una técnica a ciegas. A pesar de ser una técnica ampliamente usada e inherente a nuestra práctica médica, en el año 2003 en Estados Unidos se reportaron tasas de complicaciones mecánicas entre 5 a 19%. Estas se han relacionado con: la experiencia del operador, el grupo poblacional (niños, ancianos), consideraciones anatómicas (pacientes obesos, variantes anatómicas, trombosis), comorbilidades (coagulopatías, enfisema), número de intentos por operador, cirugía previa en cuello y antecedente de punciones fallidas3–11.
Con la introducción de la ultrasonografía en la práctica clínica para la colocación de catéteres venosos centrales se ha logrado disminuir la incidencia de complicaciones, optimizando el tiempo de colocación y el número de intentos de punción. A pesar de una mayor seguridad y facilidad, esta técnica no está exenta de eventos adversos3,4,10. Lo anterior ha promovido la creación de guías de manejo y protocolos, buscado la estandarización de procedimientos cada vez más precisos y con menor número de complicaciones relacionadas3,4,12,13.
Entidades como The Agency for Healthcare Research and Quality y el National Institute for Clinical Excellence recomendaron el uso de ultrasonografía para la colocación de catéteres venosos centrales como una de las prácticas enfocadas en mejorar la seguridad y el cuidado de los pacientes14,15. Algunos autores han llegado a considerar la ultrasonografía como una técnica de amplia difusión, sin limitación exclusiva al campo de radiología, favoreciendo considerablemente otras especialidades8,16.
En el Departamento de Anestesiología del Hospital Universitario Fundación Santa Fe de Bogotá (HUFSFB) se ha logrado optimizar el entrenamiento en habilidades y destrezas, fortaleciendo su desarrollo operacional, por lo cual la realización de este estudio tuvo como objetivo evaluar la aplicación clínica de un algoritmo guía de canulación vascular diseñado en la institución, basándose en la evidencia que ha demostrado los mejores resultados y menor tasa de complicaciones.
MetodologíaEstudio descriptivo prospectivo de serie de casos. El protocolo fue presentado al comité de ética institucional y al departamento de anestesia del HUFSFB, quienes lo aprobaron. La población sujeto de investigación fueron pacientes, quienes para la realización de procedimientos quirúrgicos electivos o emergentes requerían monitoría de presión venosa central invasiva.
Los criterios de inclusión fueron: pacientes mayores de 18años de edad con consentimiento informado completamente diligenciado. Los criterios de exclusión fueron: pacientes con masas, alteraciones anatómicas o infecciones en sitio de punción y trastornos de coagulación (índice normalizado internacional [INR] ≥2,0 y conteo plaquetario ≤50.000).
Se realizó un consenso de expertos en procedimientos invasivos y ultrasonografía del cuerpo médico del Departamento de Anestesia, diseñando un algoritmo guía para la canulación venosa central con técnica ultrasonográfica (fig. 1). Los ajustes y la validación de este procedimiento se realizaron de acuerdo a las recomendaciones de seguridad y guías de manejo del HUFSFB.
El proceso de recolección de datos se realizó mediante el formulario diseñado para este propósito. El análisis fue univariado, describiendo proporciones y medidas de tendencia central, utilizando el programa SPSS 19®.
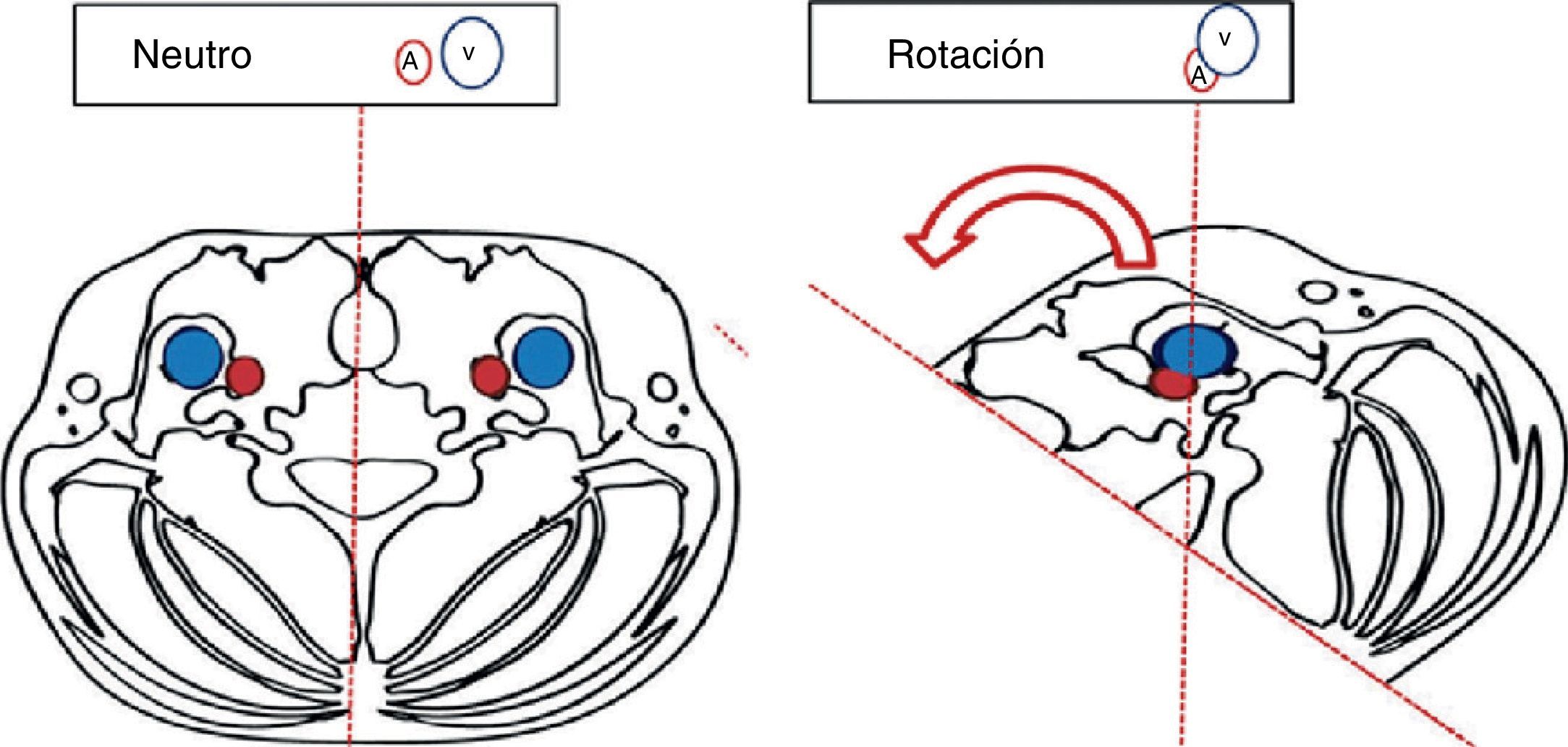
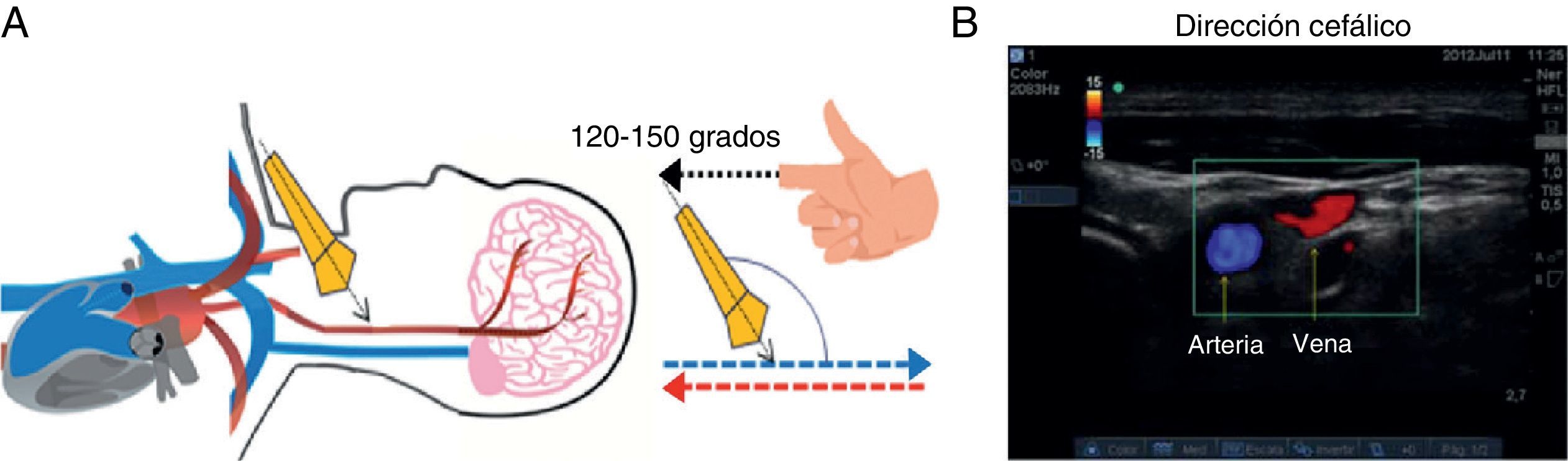
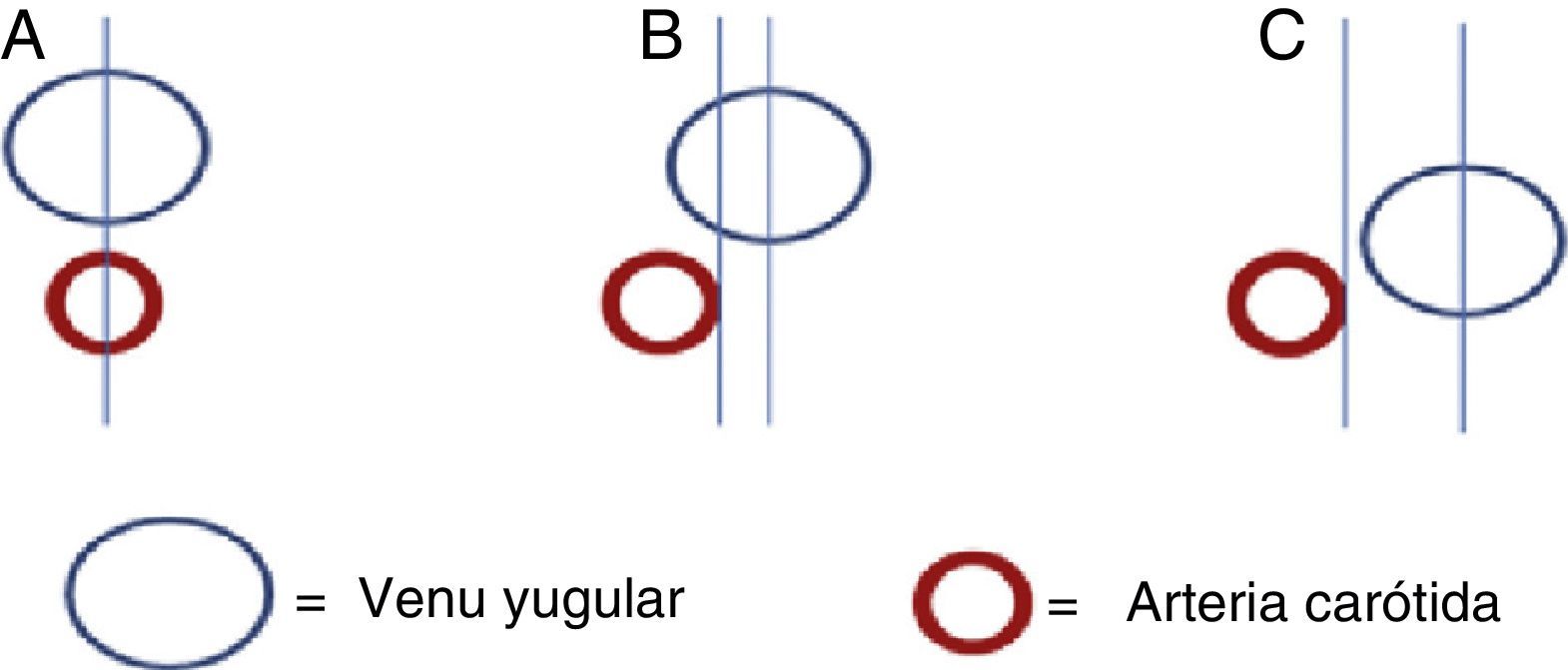
Algoritmo «Adecuada inserción de catéteres venosos yugulares internos guiados por ultrasonografía»1. Posición del paciente y lateralidad del catéterSe recomienda la posición de Trendelenburg, la cabeza en dirección neutra o con la menor rotación contralateral posible17,18. El operador se posiciona a la cabecera del paciente con el equipo de ultrasonografía en el lado ipsilateral de la zona a puncionar. En estudios previos se ha encontrado un aumento de la sobreposición vascular en relación con el grado de rotación cefálica contralateral19-22 (fig. 2). Wang y colaboradores reportaron una importante disminución del margen de seguridad, con aumento de la sobreposición vascular hasta un 72% cuando se realiza una rotación de 90°. Estos datos han servido como parte de la explicación del mecanismo de lesión vascular arterial durante la punción.
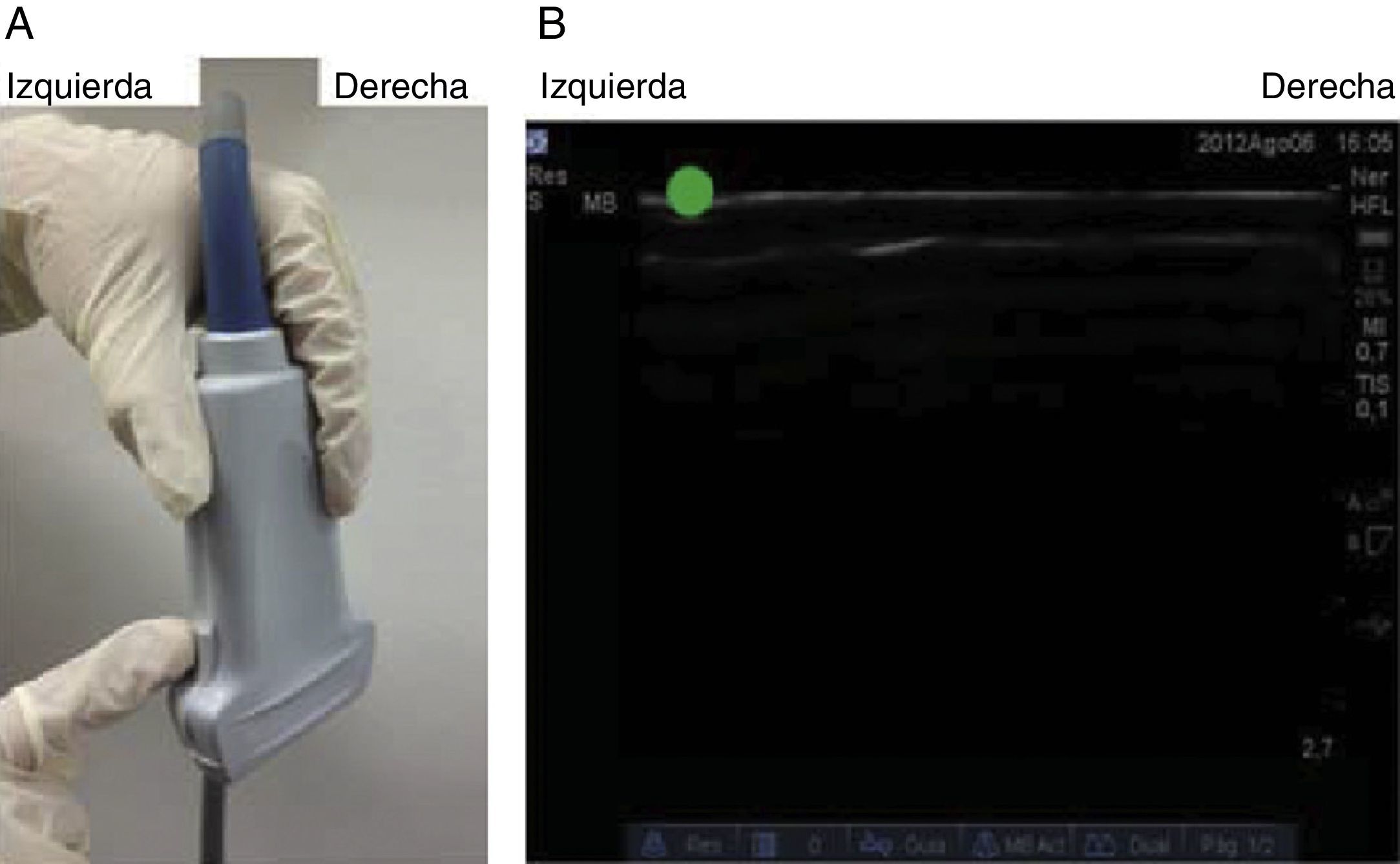
La muesca del transductor permite orientar la lateralidad de la imagen tomada del paciente y su correspondiente representación en la pantalla del ecógrafo. Al identificar la muesca (fig. 3A) se busca la imagen en la pantalla del ecógrafo (en nuestro caso un punto verde); esta servirá de guía del lado obtenido y su representación esquemática en la pantalla (fig. 3B).
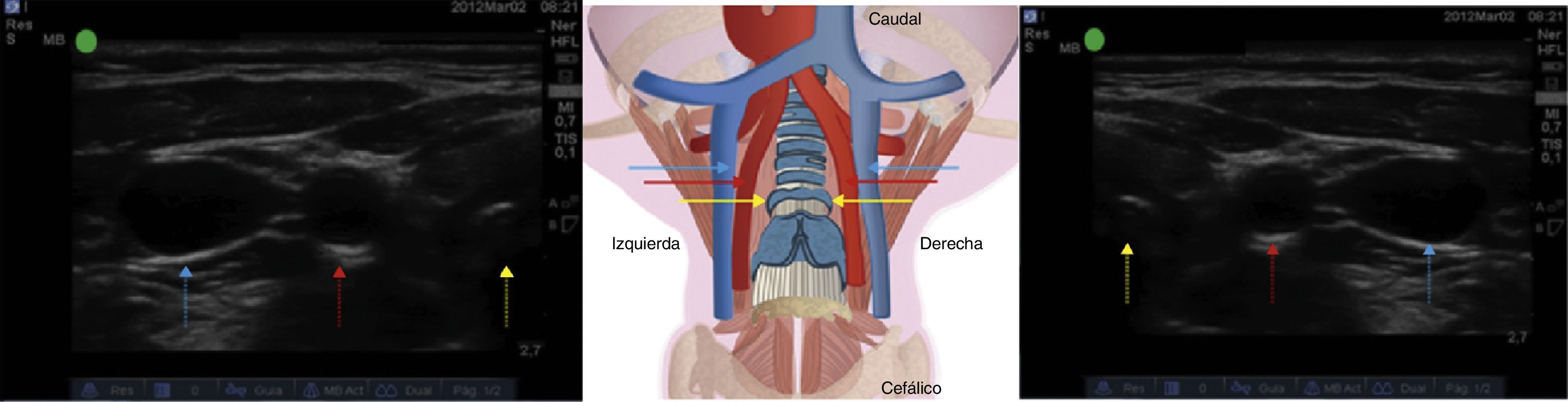
La ubicación correcta del transductor permite identificar las estructuras anatómicamente, facilitando la adecuada valoración de los anillos traqueales y estructuras vasculares (fig. 4), disminuyendo la posibilidad de error durante la punción.
Valoración ecográfica de las estructuras vasculares. Véase la tráquea (flecha amarilla), seguida de la arteria carótida común (flecha roja) y posteriormente de la vena yugular interna (flecha azul). Lado izquierdo: se posicionan el ecógrafo con la muesca hacia lateral. Lado derecho: se posiciona el ecógrafo con la muesca hacia medial.
Fuente: autores.
La diferenciación vascular inicial se realiza en modo bidimensional, con lo cual se establecen las características entre el vaso venoso y arterial. Se recomienda realizar una valoración en eje corto, eje largo y eje oblicuo (tabla 1), buscando identificar la relación anatómica de las estructuras y la presencia de trombos o masas que puedan interferir con la canulación vascular.
Diferencias de las características entre el vaso de venoso y el arterial
| Característica | Vaso arterial | Vaso venoso |
|---|---|---|
| Forma. Visualización en eje corto | Esférica, vaso de pequeño calibre | Elíptica, vaso de gran calibre |
| Grosor de paredes. Visualización en eje corto | Paredes gruesas, puede identificarse calcio y ateromas según la edad del paciente | Paredes delgadas |
| Compresión/colapso. Visualización en eje corto y eje largo | Poco compresible | Fácilmente compresible |
| Modificación con maniobra de Valsalva. Visualización en eje corto y eje largo | Sin cambios significativos | Aumenta el tamaño del vaso y disminuye la compresibilidad |
Fuente: autores.
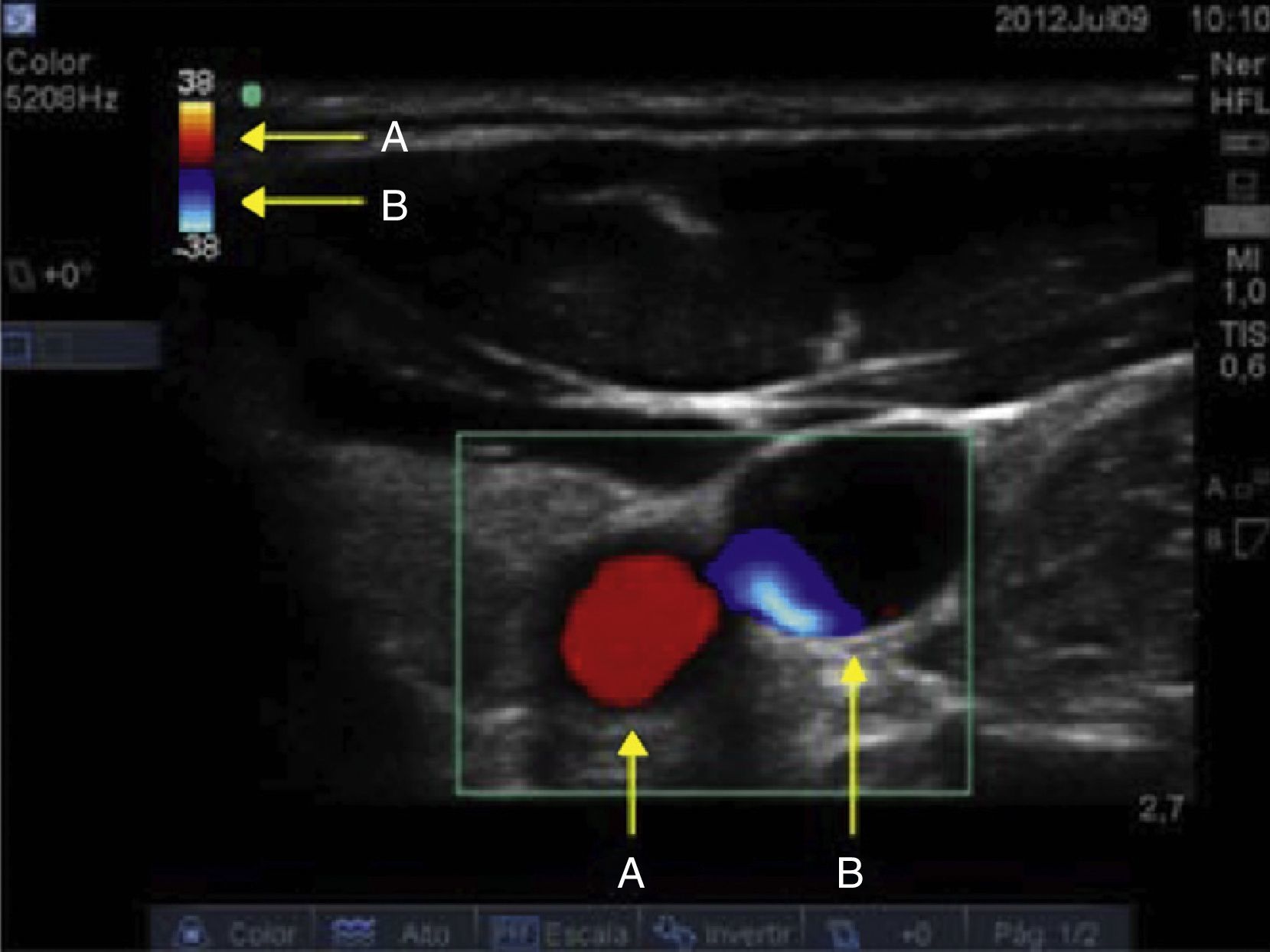
Previo a realizar estas valoraciones es importante conocer la programación del equipo. Para nuestro caso, el modo doppler color se configura el tipo de color que identificará el flujo que se aproxima y el que se aleja del transductor (fig. 5).
Para la valoración en modo doppler pulsado se consideró un ángulo de incidencia de 30 a 60 grados. Se deben buscar ángulos inferiores a 60 grados para evitar errores por estimación de la velocidad23.
Al determinar la dirección y la velocidad del flujo de la masa globular con la valoración doppler color y doppler pulsado se complementa de forma importante el proceso de identificación vascular venosa y arterial. Teniendo un ángulo de valoración con respecto a la piel entre 30-60 grados y con dirección caudal, se valora el doppler color. La imagen obtenida identificará un flujo en color rojo correspondiente a la sangre que se aproxima al transductor, es decir, el flujo sanguíneo proveniente del corazón. El flujo visualizado en color azul corresponde a la sangre que se aleja del transductor, en este caso el flujo sanguíneo que viene del cerebro y terminará en el corazón (fig. 6).
Valoración ecográfica doppler color con dirección caudal. A)Véase el ángulo de incidencia de 30-60 grados entre el eje del transductor y los vasos del cuello. B)El flujo que se aproxima corresponde al arterial, y su color de visualización es rojo. El flujo en color azul corresponde a la sangre que se dirige al corazón, es decir, el flujo venoso.
Fuente: autores.
En este mismo punto, si cambiamos el ángulo de valoración con dirección cefálica (120-150°) visualizamos un flujo de color rojo, el cual corresponde a la sangre proveniente del cerebro. El flujo en color azul corresponderá a la sangre arterial, que proviene del corazón y llegará hasta el cerebro (fig. 7).
Valoración ecográfica doppler color con dirección cefálica. A)Se cambia el ángulo de incidencia de 120-150 grados entre el eje del transductor y los vasos del cuello. B)En este caso, el flujo que se aproxima corresponde al retorno venoso cerebral, y su color de visualización es rojo. El flujo en color azul corresponde a la sangre que se dirige al cerebro, es decir, el flujo arterial.
Fuente: autores.
Tan pronto sea determinada la dirección del flujo, es importante conocer la velocidad a la cual se desplaza. Al realizar la valoración del vaso arterial con dirección caudal, el modo doppler pulsado registrará una onda positiva de alta velocidad (fig. 8A). Si comparativamente valoramos el flujo venoso, obtendremos una onda negativa y de menor velocidad (fig. 8B). Al cambiar la dirección de valoración de los vasos hacia cefálico, se estará invirtiendo la dirección de visualización de las ondas, tendiendo una onda negativa para el vaso arterial y una onda positiva para el vaso venoso, manteniendo sus velocidades.
Valoración ecográfica doppler pulsado. A)Vaso arterial; la masa globular se acerca al transductor generando un espectro positivo de alta velocidad (en este caso 30cm/s). B)Vaso venoso; se visualiza un espectro negativo de baja velocidad (en este caso −10cm/s) correspondiente al flujo de masa globular que se aleja del transductor.
Fuente: autores.
En eje corto se ha descrito un «margen de seguridad» (margin of safety), definido como la distancia del punto medio de la vena yugular interna y el borde lateral de la arteria carótida, identificando la sobreposición de la vena yugular en relación a la arteria carótida3. Este margen debe ser tenido en cuenta para disminuir la posibilidad de lesión arterial24 (fig. 9).
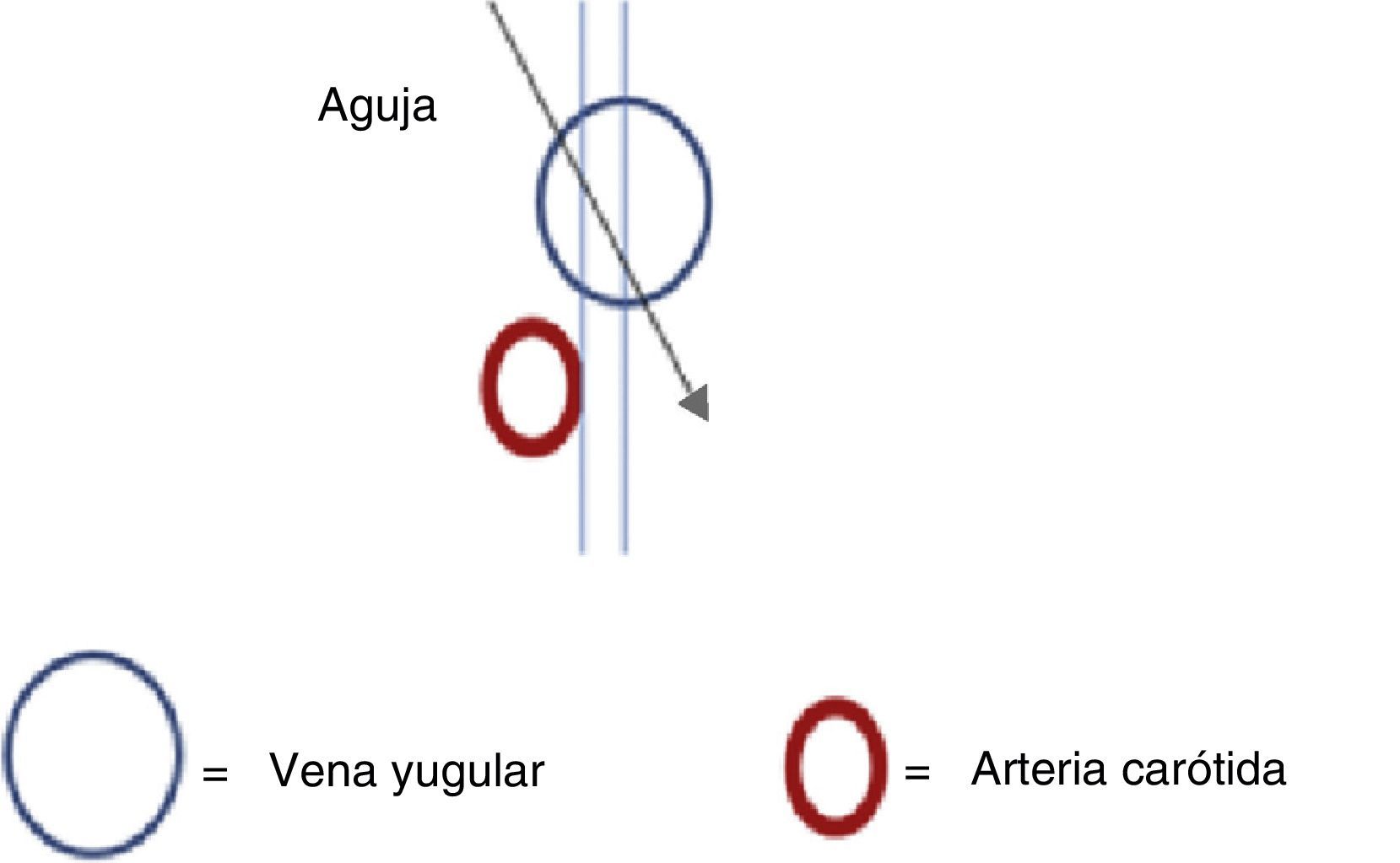
Si existe un margen de seguridad pequeño o ausente, es necesario cambiar la angulación de incidencia durante la punción (fig. 10). Si se considera técnicamente difícil cambiar el ángulo, el operador debe determinar la necesidad de cambiar la lateralidad del catéter. La vena yugular interna es un vaso de baja presión, fácilmente compresible, lo cual genera la posibilidad de realizar punciones transfixiantes de la pared posterior durante su avance25. Con esto se asegura de no someter al paciente a intentos con riesgo potencial de lesión vascular arterial.
5. Punción con visualización en tiempo realAl realizar una compresión externa en el sitio de punción con el capuchón de la aguja, el operador analiza el trayecto y la dirección potencial de la aguja de punción. En la pantalla se determina la profundidad a la cual se debe estar obteniendo el retorno venoso, evitando punciones muy profundas con posibilidad de lesión de tejidos, e incluso neumotórax.
Las estrategias diseñadas para la canulación han considerado realizar la punción con visualización ultrasonográfica continua (tiempo real), en eje corto, con un ángulo de 60°26,27. Al ser realizada en tiempo real se puede visualizar constantemente la punta de la aguja, su dirección y profundidad, evitando la punción de la pared posterior del vaso o incluso la pérdida del adecuado trayecto, identificando tempranamente errores y buscando de forma rápida su corrección28,29. Esto se complementa con la visualización de la aguja en el eje largo, con lo cual se brinda un mayor margen de seguridad para el paciente.
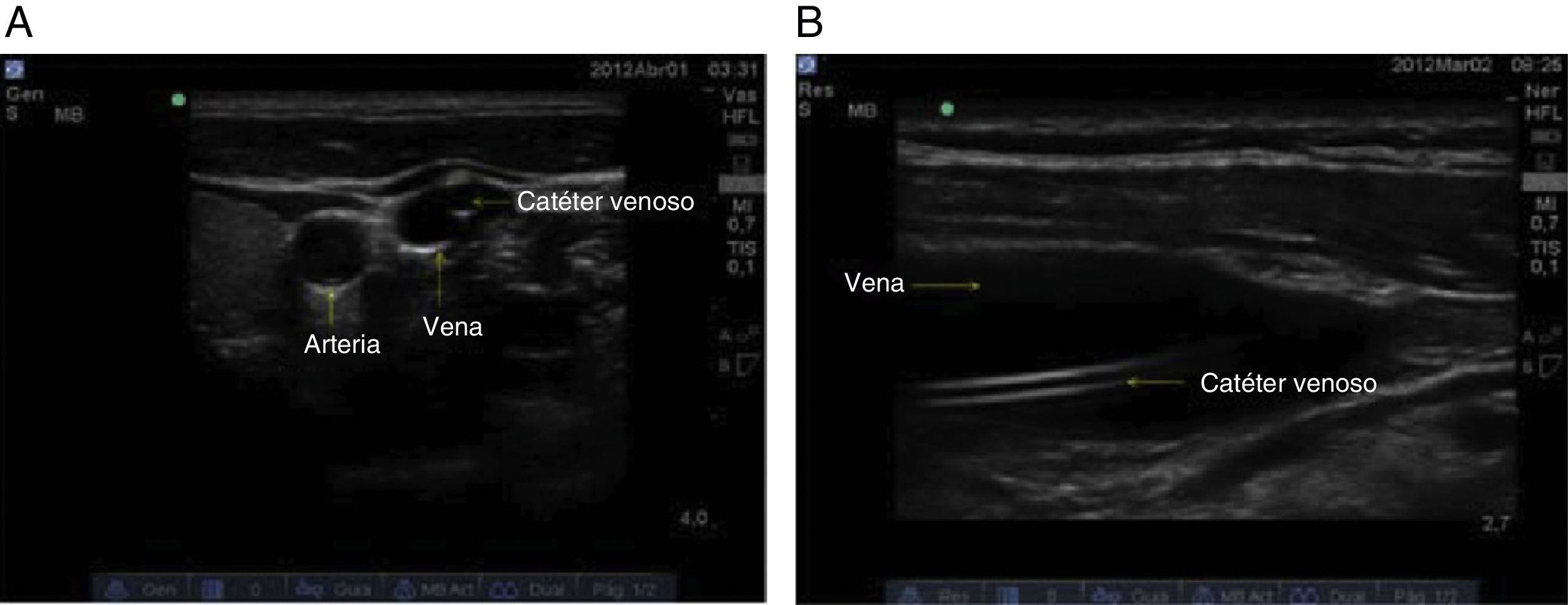
6. Avance del catéterTan pronto se evidencia la aguja intravascular y se obtiene adecuado retorno venoso, se desliza el catéter introductor y posteriormente la guía. Se considera usar la técnica de catéter introductor o catheter over the needle technique. El avance de la guía debe ser fácil, sin limitación, y su introducción hasta un máximo de 15cm. Con la visualización en eje oblicuo y teniendo en cuenta la muesca se determinará el desplazamiento lineal de la guía en dirección a la caja torácica, excluyendo la presencia de disección intraluminal, falsos trayectos o dobleces que pudieran interferir con el posterior avance del catéter30. La valoración se complementa con la visualización del eje corto y del eje largo (fig. 11).
En caso de no lograrlo, se debe revalorar el proceso y realizar un nuevo intento. Si persiste la imposibilidad de la canulación se debe solicitar ayuda de otro operador. Si se logra adecuado retorno venoso pero inadecuado avance de la guía, se debe considerar la posibilidad de cambio en la lateralidad de la zona de punción, por la presencia potencial de trombos venosos.
Durante el avance de la guía se debe evitar la presencia de arritmias; generar ectopias en algunos casos se ha asociado a morbilidad31. La evidencia no ha sido suficiente para evaluar la eficacia de ubicación intravascular con el uso de electrocardiografía continua, pero también reconoce la relación de ectopias de complejo angosto y la presencia de la guía intravascular4,32,33.
7. Confirmación de la posición del catéterEl avance del catéter venoso central se realiza según la técnica de Seldinger, y posteriormente se confirma su adecuado posicionamiento (fig. 12). En caso de no lograrlo, se revalorará nuevamente el proceso y se continúa con el paso 6.
ResultadosEsta serie de casos incluyó 38 pacientes con una edad promedio de 61años (rango entre 24 a 88años), de los cuales el 81,6% eran hombres. La lateralidad de la zona de punción fue preferiblemente derecha (89,5% de los casos), atribuida a la ubicación habitual de punción para catéteres centrales en salas de cirugía. En el 97,4% de los casos el paso del catéter requirió punción única. En el paciente que requirió 2 punciones se evidenció durante la comprobación del avance de la guía un desplazamiento inadecuado tomando dirección cefálica, por lo cual se decidió repetir la punción (tabla 2).
Caracterización de las variables evaluadas (demográficas y clínicas)
| Pacientes | 38 |
| Edad, años X (DE) | 61,8(13,9) |
| Sexo (%) | |
| Hombre | 81,6 |
| Mujer | 18,4 |
| Lateralidad de inserción del catéter (%) | |
| Derecho | 89,5 |
| Izquierdo | 10,5 |
| Número de punciones (%) | |
| Única punción | 97,4 |
| Dos punciones | 2,6 |
| Complicaciones (%) | |
| Neumotórax | 0 |
| Lesión nerviosa | 0 |
| Hematoma | 0 |
| Infección | 0 |
| Punción transfixiante | 5,2 |
Fuente: autores.
Nota: X: promedio; DE: desviación estándar.
En 2 casos (5,2% de pacientes) se evidenció punción de la pared posterior del vaso sin que esto se hubiese correlacionado con presencia de hematomas o infección. No se evidenciaron complicaciones como neumotórax, embolismo aéreo, lesión nerviosa, hematoma o infección. El 100% de los casos fue realizado de modo operador asistido, al realizar supervisión del tutor encargado del médico residente o médico interno de cada caso.
DiscusiónA pesar de las grandes ventajas reportadas por la literatura mundial, Girard y Schectman34 estudiaron en 2005 el uso de ultrasonografía como guía de canulación vascular en un hospital universitario de tercer nivel. Entre los resultados observaron que solo el 15% de los médicos usaban guía ecográfica en más del 60% de los intentos de canulación vascular central, demostrando un uso relativamente infrecuente pese a la evidencia a su favor.
Los excelentes resultados publicados a nivel mundial sobre el uso de la ultrasonografía como guía de canulación vascular central, junto con el estudio de Raffán y Guerrero35, han llevado en nuestra práctica laboral al diseño de diferentes estrategias buscando mejorar la técnica de accesos vasculares centrales guiados por ultrasonografía; estrategias que aumentan la posibilidad de éxito y disminuyen el riesgo para el paciente.
La tasa de canulación en el primer intento fue del 97,4%, similar al resultado de Chittoodan et al.26 en el año 2011, y del 98% con punción en eje corto. En esta serie de casos se consideró el uso y la visualización de los diferentes planos de aproximación, logrando aumentar la tasa de éxito y disminuir complicaciones como punciones carotídeas reportadas con punciones en eje largo26.
La aplicación del algoritmo de canulación venosa central resultó ser una herramienta útil para realizar este procedimiento de manera sistematizada, previniendo así complicaciones descritas por otros autores. A pesar de presentar punción de la pared posterior en 2 pacientes (5,2%), el manejo de un adecuado ángulo de incidencia reduce la posibilidad de punción arterial carotídea, a la vez que la visualización en tiempo real limita un avance demasiado profundo de la aguja, reduciendo la posibilidad de presentar neumotórax.
La confirmación de la lateralidad en el desplazamiento de la guía metálica favorece una identificación temprana de inadecuados avances o malposiciones del catéter, permitiendo una rápida reubicación del mismo.
Con respecto al uso rutinario de ultrasonografía como guía en la inserción de catéteres subclavios, no hay suficiente soporte en la literatura que demuestre un beneficio o reducción de posibilidad de daño al paciente3-5,10. Recientemente Fragou et al.36 publicaron un estudio a favor del uso de ultrasonografía en tiempo real. Considerando la falta de estudios conclusivos, no se incluyeron estos procedimientos en el algoritmo. Es importante reconocer que los procedimientos realizados recientemente son de forma dinámica o en tiempo real, con mejores resultados sobre la técnica de identificación de reparos ultrasonográficos o técnica estática.
ConclusiónLa aplicación del «Algoritmo: Adecuada inserción de catéteres venosos yugulares internos guiados por ultrasonografía» puede ser una medida efectiva para la prevención de complicaciones potenciales, permitiendo ajustes a la técnica en tiempo real, mejorando los estándares operacionales y brindando una mayor calidad en el cuidado y atención de los pacientes.
ConsideracionesEn la literatura existen propuestas interesantes en cuanto a los abordajes y técnicas de punción. En nuestra práctica clínica, y basado en los mejores reportes, se están revisando los más convenientes para su aplicación institucional36,37.
Conflicto de interesesNo reportamos ningún conflicto de intereses.