Los sistemas de infusión controlada por objetivo (TCI) permiten la administración de fármacos para lograr una concentración en sangre de destino o sitio-efecto. Determinamos los tiempos de inducción y recuperación y la cantidad de fármacos que se usa con los sistemas TCI vs inducción manual.
ObjetivoComprobar si la inducción de propofol en TCI y la infusión manual son 2 técnicas comparables.
MétodosEstudio observacional retrospectivo en el que 62 pacientes ASAI-II programados para cirugía electiva recibieron inducción manualmente o usando TCI. La inducción de anestesia se logró con remifentanilo (0,25μg/kg/min) y propofol (inyección de bolo manual: 2mg/kg, o concentración en sangre: 5μg/ml con el sistema TCI [modelo de Marsh]) con dosis de mantenimiento de remifentanilo (0,15μg/kg/min) y propofol (0,10mg/kg/min manualmente o 2,5-4μg/ml utilizando el sistema de TCI). En ambos grupos se utilizó bromuro de rocuronio (dosis de inducción y mantenimiento: 0,6 y 0,3mg/kg, respectivamente) así como morfina (0,1mg/kg) 45min antes del final de la cirugía.
Medimos: tiempos medios de inducción, de mantenimiento y de recuperación; índice biespectral; frecuencia cardíaca; presión arterial; costes; inestabilidad hemodinámica, y despertar intraoperatorio. Un mes después se administró un cuestionario telefónico.
ResultadosLa media de tiempo de inducción fue mayor en el grupo TCI que en el grupo manual (1,76±0,94 vs. 0,9±0,4min; p<0,001), pero la dosis total de propofol (TCI: 112,4±60,9 vs manual: 133,8±80,3ml, p=0,241) tendía a ser más pequeña y el tiempo de recuperación fue significativamente más corto (TCI: 7,48±3,1 vs. manual: 10,3±4,9min) (p=0,008) en el grupo TCI.
ConclusionesLa inducción de propofol en TCI es comparable a la infusión manual.
Target-controlled infusion (TCI) systems allow the administration of drug to achieve a target blood or site-effect concentration. We determine induction and recovery times and the amount of drug used with TCI systems vs. manual induction.
ObjectiveTo determine whether the induction of propofol TCI and manual infusion are two comparable techniques.
MethodsA retrospective observational study was conducted in which 62 ASAI-II patients scheduled for elective surgery received induction using TCI or manually. Anaesthetic induction was achieved with remifentanil (0.25μg/kg/min) and propofol (manual bolus injection: 2mg/kg, or target blood concentration: 5μg/ml with the TCI system [Marsh model]) with maintenance doses of remifentanil (0.15μg/kg/min) and propofol (manually 0.10mg/kg/min or 2.5-4μg/ml using the TCI system). In both groups, rocuronium bromide was used (induction and maintenance doses: 0.6 and 0.3mg/kg, respectively) as was morphine (0.1mg/kg) 45min before the end of the surgery.
We measured: induction, operative and recovery mean times; bispectral index, heart rate, blood pressure, costs, haemodynamic instability, and intraoperative awareness. A telephone questionnaire was administered 1 month later.
ResultsThe mean induction time was longer in the TCI than the manual group (1.76±0.94 vs. 0.9±0.4min; P<.001), but the total dose of propofol (TCI: 112.4±60.9 vs. manual: 133.8±80.3ml, P=.241) tended to be smaller and the recovery time was significantly shorter (TCI: 7.48±3.1 vs. manual: 10.3±4.9min) (P=.008).
ConclusionsInduction with propofol using TCI is similar to manually delivered propofol.
La inducción intravenosa de la anestesia puede llevarse a cabo usando varios métodos: infusión intravenosa intermitente, infusión intravenosa continua o usando sistemas de infusión controlada por objetivo (TCI). Estos sistemas TCI permiten la administración de fármacos para lograr una concentración sanguínea objetivo o en el sitio-efecto y la dosis es ajustada automáticamente por un computador. Los sistemas TCI ejecutan simulaciones farmacocinéticas y siguen algoritmos, lo que significa que el anestesiólogo solo debe ingresar los parámetros del paciente (edad, peso, altura y sexo) y la concentración objetivo de la droga dada: puede ser con TCI en el sitio efecto (concentración en el cerebro) o TCI en la sangre (concentración sanguínea objetivo)1.
Hay varios modelos farmacocinéticos para el uso de propofol en TCI (Marsh, Schnider y Schuttler2, entre otros) mientras que la infusión manual puede llevarse a cabo con o sin un bolo inicial, aunque sin bolo se tarda un largo tiempo en alcanzar el efecto hipnótico deseado (aproximadamente 4 o 5 vidas medias)1. Existen monitores para controlar el nivel de anestesia (hipnosis) basados en el cálculo del índice biespectral (BIS) para ser usados durante la anestesia de rutina. Estos permiten que la titulación de las dosis de los medicamentos sea ajustada a niveles apropiados. El monitor de BIS es el único tipo de dispositivo que ha sido aprobado por la Food and Drug Administration (FDA) de Estados Unidos para evaluar la profundidad anestésica con el fin de prevenir el despertar intraoperatorio3.
Este estudio fue diseñado para determinar los tiempos de inducción y recuperación, así como la cantidad de medicamento que se usa durante la inducción de propofol con sistemas TCI vs. la infusión manual.
Métodos y materialesEstudio observacional retrospectivo en el que se incluyeron 62 pacientes ASAI y II en total, en edades entre los 18 y 72años, programados para cirugía electiva (general). La recolección de datos se efectuó desde el 1 de noviembre de 2010 hasta el 15 de enero de 2011. Fueron excluidos los pacientes que presentaban insuficiencia renal o hepática, problemas de abuso de alcohol u otras drogas, estaban sometidos a tratamiento crónico con opiáceos o eran obesos (IMC>30). El comité de ética del Hospital Universitario de Araba emitió un dictamen favorable para la realización del estudio en el Hospital Universitario de Araba.
Los pacientes fueron monitorizados mediante electrocardiogramas y la medición de la frecuencia cardíaca, la presión arterial (no invasiva), el nivel de saturación de oxígeno y el dióxido de carbono al final de la espiración (EtCO2), además de los valores del BIS. Cada uno de los grupos recibió inducción manual o con TCI, de acuerdo al criterio de los anestesiólogos. Cada grupo estaba bajo el cuidado de 2 anestesiólogos, que siempre fueron el mismo par de profesionales para todos los pacientes en el grupo. La bomba de infusión usada tanto en la TCI como en la infusión manual fue el Braun Perfusor® Space Infusion System (Melsungen, Alemania).
Treinta minutos antes de la cirugía, todos los pacientes recibieron 7,5mg de midazolam oral como medicación previa. La anestesia total intravenosa fue inducida en todos los pacientes usando propofol y remifentanilo. En el grupo con TCI se administró el propofol de acuerdo con el modelo farmacocinético de Marsh. Se indujo la anestesia con una concentración sanguínea objetivo de 5μg/ml en el grupo TCI, mientras que a los pacientes del grupo de inducción manual se les administro 2mg/kg en bolo. Las dosis de mantenimiento eran remifentanilo a 0,15μg/kg/min y propofol a 0,1mg/kg/min en el grupo de inducción manual y 2,5-4μg/ml en el grupo TCI. La infusión se detuvo al final de la cirugía.
Se utilizó bromuro de rocuronio para la relajación muscular (dosis de inducción y mantenimiento de 0,6 y 0,3mg/kg, respectivamente), mientras que para analgesia se administró 0,1mg/kg de morfina 45min antes del final del procedimiento quirúrgico. No se usaron agentes de reversión.
Después de remover el tubo endotraqueal, los pacientes fueron transferidos a la unidad de cuidados postanestésicos (UCPA) para seguimiento.
VariablesSe midieron los siguientes datos: tiempos medios para la inducción, cirugía y recuperación de la anestesia, así como el BIS, la frecuencia cardiaca, la presión arterial y si había o no despertar intraoperatorio. Se definió el tiempo de inducción como el periodo de tiempo entre la primera dosis del fármaco y el momento en que el BIS llegó a menos de 60. De forma similar, se definió el tiempo medio de recuperación de la anestesia como el periodo de tiempo para que el BIS alcanzara 60 después de la última dosis de propofol. Finalmente, se definió la hipotensión como una reducción del 20% o más de los niveles de base, y la bradicardia, como una frecuencia cardiaca inferior a 60latidos por minuto.
Un mes después de la cirugía se llevó a cabo un cuestionario estructurado, siempre a cargo del mismo anestesiólogo del grupo de investigación, para evaluar la calidad del cuidado anestésico. El cuestionario consistía en 2 opciones de respuesta (sí/no). Las preguntas fueron si la anestesia había sido satisfactoria y si el paciente había tenido un episodio de despertar intraoperatorio.
Análisis estadísticoLas variables continuas fueron descritas utilizando medias, desviaciones estándar y rangos. Las variables cualitativas fueron descritas usando frecuencias y porcentajes. Los datos fueron analizados usando la prueba t de Student y la prueba chi cuadrado para variables continuas y categóricas, respectivamente. El análisis estadístico se realizó usando IBM SPSS v. 20 con el nivel de significación estadística establecido en p<0,05.
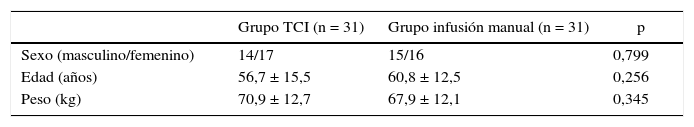
ResultadosUn total de 62 pacientes fueron incluidos en el análisis (31 en cada grupo). Ambos grupos tenían características generales similares (sexo, edad y peso), como se muestra en la tabla 1.
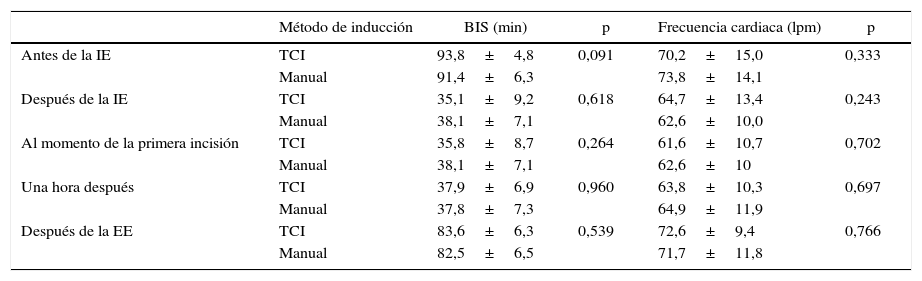
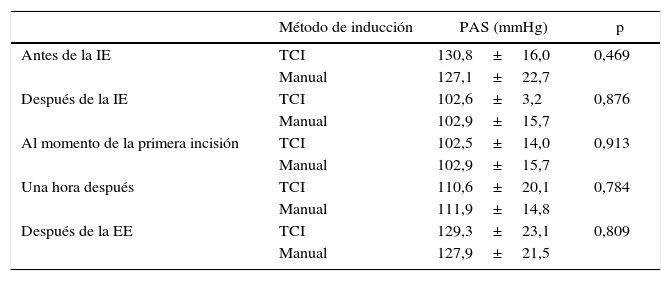
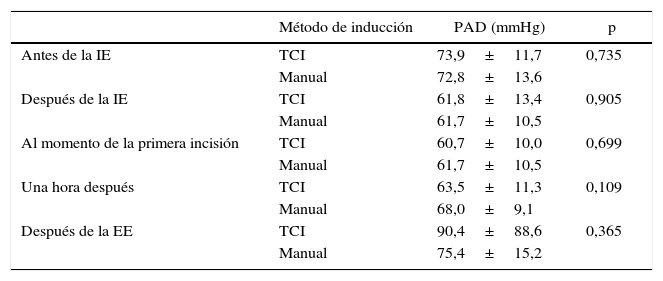
El tiempo quirúrgico promedio fue similar en ambos grupos: 130,7±69,7min y 144,9±98,7min para el grupo TCI y el grupo de inducción manual, respectivamente (p=0,514). Por otra parte, encontramos diferencias estadísticamente significativas (p<0,001) en el tiempo de inducción, que fue de 1,76±0,94min en el grupo TCI en comparación con 0,90±0,4min en el grupo de inducción manual. También encontramos diferencias en el tiempo de recuperación de la anestesia, que fue de 7,48±3,1 y 10,3±4,9min en el grupo TCI y en el de inducción manual, respectivamente (p=0,008). La tabla 2 muestra los resultados relativos al BIS y la frecuencia cardiaca en ambos grupos. No se observaron diferencias estadísticamente significativas en ninguna de estas variables con las 2 técnicas. Las tablas 3 y 4 incluyen los datos correspondientes a la presión arterial sistólica y diastólica.
Comparación del índice biespectral (BIS) y la frecuencia cardiaca en TCI e inducción manual con los correspondientes valores de p
| Método de inducción | BIS (min) | p | Frecuencia cardiaca (lpm) | p | |
|---|---|---|---|---|---|
| Antes de la IE | TCI | 93,8±4,8 | 0,091 | 70,2±15,0 | 0,333 |
| Manual | 91,4±6,3 | 73,8±14,1 | |||
| Después de la IE | TCI | 35,1±9,2 | 0,618 | 64,7±13,4 | 0,243 |
| Manual | 38,1±7,1 | 62,6±10,0 | |||
| Al momento de la primera incisión | TCI | 35,8±8,7 | 0,264 | 61,6±10,7 | 0,702 |
| Manual | 38,1±7,1 | 62,6±10 | |||
| Una hora después | TCI | 37,9±6,9 | 0,960 | 63,8±10,3 | 0,697 |
| Manual | 37,8±7,3 | 64,9±11,9 | |||
| Después de la EE | TCI | 83,6±6,3 | 0,539 | 72,6±9,4 | 0,766 |
| Manual | 82,5±6,5 | 71,7±11,8 |
EE: extubación endotraqueal; IE: intubación endotraqueal; TCI: infusión controlada por objetivo.
Fuente: autores.
Presión arterial sistólica (PAS) de los pacientes participantes
| Método de inducción | PAS (mmHg) | p | |
|---|---|---|---|
| Antes de la IE | TCI | 130,8±16,0 | 0,469 |
| Manual | 127,1±22,7 | ||
| Después de la IE | TCI | 102,6±3,2 | 0,876 |
| Manual | 102,9±15,7 | ||
| Al momento de la primera incisión | TCI | 102,5±14,0 | 0,913 |
| Manual | 102,9±15,7 | ||
| Una hora después | TCI | 110,6±20,1 | 0,784 |
| Manual | 111,9±14,8 | ||
| Después de la EE | TCI | 129,3±23,1 | 0,809 |
| Manual | 127,9±21,5 |
EE: extubación endotraqueal; IE: intubación endotraqueal; TCI: infusión controlada por objetivo.
Fuente: autores.
Presión arterial diastólica (PAD) de los pacientes participantes
| Método de inducción | PAD (mmHg) | p | |
|---|---|---|---|
| Antes de la IE | TCI | 73,9±11,7 | 0,735 |
| Manual | 72,8±13,6 | ||
| Después de la IE | TCI | 61,8±13,4 | 0,905 |
| Manual | 61,7±10,5 | ||
| Al momento de la primera incisión | TCI | 60,7±10,0 | 0,699 |
| Manual | 61,7±10,5 | ||
| Una hora después | TCI | 63,5±11,3 | 0,109 |
| Manual | 68,0±9,1 | ||
| Después de la EE | TCI | 90,4±88,6 | 0,365 |
| Manual | 75,4±15,2 |
EE: extubación endotraqueal; IE: intubación endotraqueal; TCI: infusión controlada por objetivo.
Fuente: autores.
La cantidad total de propofol usada en el grupo TCI y de inducción manual fue 112,4±60,9 y 133,8±80,3ml, respectivamente; la diferencia no fue estadísticamente significativa (p=0,241). En general, se detectaron 41 eventos adversos, de los cuales 27 (65,9%) estaban relacionados con hipotensión y 14 (34,1%) con bradicardia. En cuanto a la hipotensión, se presentaron 7 casos (22,6%) en el grupo TCI y los otros 20 (64,5%) en el grupo de inducción manual (p=0,437), mientras que con bradicardia se presentaron 5 casos (16,1%) en el grupo TCI y los 9 restantes (29%) en el grupo de inducción manual (p=0,224).
CuestionarioDe los 62 pacientes que participaron en el estudio, conseguimos contactar a 24 pacientes (74,1%) de cada grupo. Todos los que completaron el cuestionario (n=48) manifestaron que la anestesia fue satisfactoria, y ninguno informó despertar intraoperatorio.
DiscusiónLa TCI con propofol es una alternativa a la inducción manual tradicional4-6. Se han publicado muchos estudios usando sistemas de TCI7-14. Hasta el momento, sin embargo, no existen evidencias contundentes para recomendar el uso de TCI sobre la infusión manual para la inducción de propofol de acuerdo con un metaanálisis de Cochrane15. Si bien algunos estudios han demostrado mayor estabilidad hemodinámica16,17, otros no lo han hecho18. Solo podrán hacerse recomendaciones a favor de uno de los dos métodos después de un análisis más exhaustivo con base en los datos de nuevos estudios.
En nuestro estudio se observaron diferencias estadísticamente significativas en el tiempo de inducción y de recuperación de la anestesia. Específicamente, aunque en el grupo TCI el tiempo de inducción fue mayor que en la infusión manual, el tiempo de recuperación de la anestesia fue más corto, una tendencia que ha sido reportada por otros autores19. Después de la administración intravenosa del fármaco hay un periodo de tiempo hasta el inicio del efecto clínico porque el flujo de sangre es la vía por la cual se alcanza el sitio efector. La velocidad del equilibrio sangre/cerebro es esencial en la administración de un fármaco en la práctica clínica. En la infusión manual podría ocurrir un efecto más rápido pero resultaría en un despertar más largo, debido a la predicción inexacta de la concentración de propofol en el sitio efecto, y no es posible mantener una concentración constante20.
En ambos grupos, el opiáceo usado fue el remifentanilo, pues este agente de inducción no parece alterar los requerimientos de propofol en pacientes TCI21. Las dosis usadas fueron similares en ambos grupos para evitar una posible interferencia en nuestro estudio. Con relación al uso de propofol notamos que, aunque la diferencia no fue estadísticamente significativa, el grupo TCI requirió menos de este agente hipnótico que el grupo que recibió infusión manual. Resultados similares han sido reportados recientemente por Müller et al.22. Esto contrasta con la revisión Cochrane15 llevada a cabo antes de estos estudios, en la que se encontró que se requiere una dosis más alta de propofol cuando se usa TCI en comparación con la infusión manual.
La monitorización de la anestesia usando el BIS durante la infusión de propofol puede resultar en una anestesia más segura19. En nuestro estudio, los valores del BIS antes de la intubación endotraqueal, después de la primera incisión quirúrgica, una hora después de la cirugía y después de la extubación endotraqueal fueron similares en ambos grupos. Las diferencias no fueron significativas.
El mayor problema con la inducción manual es la respuesta hemodinámica dependiente de la dosis1. En nuestro estudio se detectaron más episodios de bradicardia e hipotensión en el grupo de inducción manual, pero la diferencia no fue estadísticamente significativa. Los parámetros hemodinámicos de la frecuencia cardiaca y de la presión arterial antes y después de la intubación endotraqueal, después de la primera incisión quirúrgica, una hora después del inicio de la cirugía y después de la extubación endotraqueal fueron similares en ambos grupos (no existieron diferencias significativas).
La administración de concentraciones más altas de propofol puede disminuir la probabilidad de despertar intraoperatorio. Sin embargo, también puede llevar a incrementar el riesgo de efectos secundarios hemodinámicos23.
Con respecto a la calidad de la anestesia, no se encontraron diferencias entre los grupos que respondieron al cuestionario. Cabe destacar que no se presentaron episodios de despertar intraoperatorio con ninguna de las 2 técnicas.
LimitacionesEs posible que el sesgo asociado con el uso de dispositivos TCI para propofol que usan el modo Marsh y consideran únicamente el peso pueda llevar a una sobredosis cuando es usado en pacientes obesos24. El estudio observacional retrospectivo requiere, por lo general, una muestra más grande. El equipo no controla el factor del estudio, simplemente observa, mide y analiza. El sesgo de selección es un problema fundamental en los estudios retrospectivos. Evitarlo depende en gran medida del conocimiento del investigador sobre las fuentes del sesgo potencial. El diseño de un estudio observacional influye el poder estadístico; lo óptimo es tener el mismo número de observaciones en las 2 poblaciones que se comparan (siempre que las variaciones de las 2 poblaciones sean las mismas).
En nuestro estudio, todos los pacientes recibieron el mismo fármaco y la misma dosis antes de la cirugía (midazolam), así que la premedicación no fue un factor de confusión en obtener un efecto similar en la concentración de propofol en ambos grupos25. Además, el sexo, la edad y el peso no podían ser responsables de sesgo en el análisis, ya que los grupos estaban bien emparejados respecto a estas características.
En relación con el modelo farmacocinético, existen 2 modelos diferentes (Marsh y Schnider) para la administración de anestesia total intravenosa con propofol. Según un estudio reciente26, ambos modelos farmacocinéticos son equivalentes en términos de estabilidad y profundidad de la anestesia.
En conclusión, la inducción con propofol usando TCI es similar a la infusión manual, aunque el tiempo de recuperación de la anestesia fue más corto de manera estadísticamente significativa en el grupo TCI.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónNo se recibió financiación externa.
Conflicto de interesesNinguno declarado por los autores.