El derrame pericárdico es la acumulación de más de 50ml de líquido en el espacio pericárdico. La etiología es muy diversa ya que puede ser de causa idiopática o deberse a enfermedades primarias del pericardio, como las pericarditis de cualquier etiología, o por enfermedades sistémicas como el infarto agudo de miocardio y la rotura cardiaca contenida; o por cirugía cardiaca, hemorragia intrapericárdica, enfermedades metabólicas, transudación serosa (anasarca) y quilopericardio, entre otras. El estudio diagnóstico del derrame pericárdico siempre debe guiarse por la epidemiología local y requiere alta sospecha clínica. Cuando el derrame pericárdico se complica con taponamiento cardiaco, constituye una emergencia médica que requiere identificación e intervención inmediatas. Se exponen cuatro casos de pacientes con derrame pericárdico asociado a tuberculosis, mixedema, uremia y lupus, quienes desarrollaron taponamiento cardiaco.
Pericardial effusion is defined as the accumulation of more than 50ml of fluid in the pericardiac space. Its origin is very diverse since it can be an idiopathic cause or be due to primary diseases of the pericardium, such as pericarditis of any origin. It can also be due to systemic diseases, such as acute myocardial infarction and contained cardiac rupture, as well as due to heart surgery, intra-pericardiac haemorrhage, metabolic diseases, serous transudation (anasarca), and chylopericardium, among others. The diagnostic work-up of pericardial effusion must always be guided by the local epidemiology, and requires a high clinical suspicion. When the pericardial effusion is complicated by cardiac tamponade, it constitutes a medical emergency that requires immediate identification and treatment.
Four cases are presented on patients with pericardiac effusions associated with tuberculosis, myxoedema, uraemia, and lupus, and who developed cardiac tamponade.
El derrame pericárdico con taponamiento cardiaco es una emergencia médica que requiere identificación e intervención oportunas1. El estudio etiológico del derrame pericárdico siempre debe guiarse por la epidemiología local y la presentación clínica. Comprende enfermedades primarias del pericardio, cirugía cardiaca, trauma y condiciones sistémicas que incluyen hipotiroidismo, insuficiencia renal crónica, infiltración neoplásica, inflamación autoinmune, lupus eritematoso sistémico (LES) o artritis reumatoide. En los países desarrollados la principal causa es idiopática (hasta 50%), seguida por el cáncer (10-25%), las infecciones (15-30%), la iatrogenia (15-20%) y las colagenosis (5-15%). En contraste, en los países en desarrollo las causas infecciosas (virus, bacterias, hongos y Mycobacterium tuberculosis) son dominantes (>60%)2. El taponamiento pericárdico es un síndrome caracterizado por hipotensión, taquicardia, presión venosa yugular elevada y pulso paradójico, que en el 15% de los pacientes se presenta como complicación con pericarditis idiopática y asciende al 60% en casos de infiltración neoplásica, tuberculosis o pericarditis purulenta. Por otro lado, es muy raro que pacientes con hipotiroidismo y enfermedades del colágeno que tengan derrame pericárdico se compliquen con taponamiento. Se presentan cuatro casos de derrame pericárdico con taponamiento cardiaco causados por tuberculosis, mixedema, uremia y LES.
Caso 1Paciente masculino, de 36 años, sin antecedente de interés, quien consultó por síntomas de un mes de evolución caracterizados por tos y hemoptisis, pérdida ponderal de 5kg, fiebre, dolor torácico y disnea. A su ingreso se reportó frecuencia cardíaca (FC): 78 lat./min; frecuencia respiratoria (FR): 16 ven/min; presión arterial (PA): 100/70mm Hg; temperatura (°T): 37°C y SO2: 92%. Sin ingurgitación yugular, ruidos cardíacos normales y disminución del murmullo vesicular en la base pulmonar izquierda. La radiografía del tórax reveló aumento de la silueta cardiaca sin otras alteraciones. El ecocardiograma informó derrame pericárdico grande, de 1.200ml, con colapso leve de la aurícula derecha y del ventrículo derecho, disquinesia septal y función sistólica ventricular izquierda conservada. Se realizó ventana pericárdica más inserción de catéter para drenaje. La histopatología describió proceso inflamatorio crónico granulomatoso no caseificante compatible con tuberculosis y la inmunohistoquímica corroboró la presencia de granulomas constituidos por células epiteliales con células gigantes multinucleadas y necrosis caseosa central. Recibió terapia con rifampicina, isoniazida, pirazinamida y etambutol con evolución favorable.
Caso 2Paciente femenina, de 56 años, sin antecedentes patológicos conocidos, quien consultó por síntomas de 24 horas de evolución consistentes en dolor torácico opresivo, retroesternal, de intensidad 6/10 en la escala análoga del dolor, con mejoría parcial al cambiar de posición, y disnea de pequeños esfuerzos. Al examen físico FC: 88 lat/min, FR: 20 ven/min, PA: 133/82mm Hg, °T: 36,8°C, Peso: 100kg, Talla: 150cm, IMC: 44,44kg/mt2, palidez mucocutánea, bradilalia, bradipsiquia, fascia abotagada, macroglosia y voz ronca; cuello sin ingurgitación yugular ni bocio; ruidos cardíacos rítmicos, sin soplos, sin desdoblamientos; murmullo vesicular con crépitos bibasales; abdomen globoso por abundante panículo adiposo y onda ascítica positiva. Extremidades eutróficas con edema sin fóvea, fuerza muscular conservada, reflejos osteotendinosos+/++++; cabello quebradizo y seco. Se realizó ecocardiografía que informó derrame pericárdico grande con ventrículo derecho colapsado e hipertrofia concéntrica ventricular izquierda con fracción de eyección del 55%. En la radiografía del tórax se observó marcado aumento de la silueta cardiaca. Se realizó pericardiocentesis guiada por ultrasonografía drenándose 1.500ml de líquido serosanguinolento. La analítica clínica con hemoglobina: 8,3g/dl, VCM 92, HCM: 32, CPK total: 1637,78 U/l, troponina negativa: <0,200ng/ml y TSH elevada: 28 U/ml con T4 libre suprimida: 0,350. Se diagnosticó hipotiroidismo severo como causa del derrame pericárdico y se inició levotiroxina 200 mcg cada 24 horas obteniéndose respuesta clínica favorable. A su egreso se prescribieron 75 mcg/día de levotiroxina.
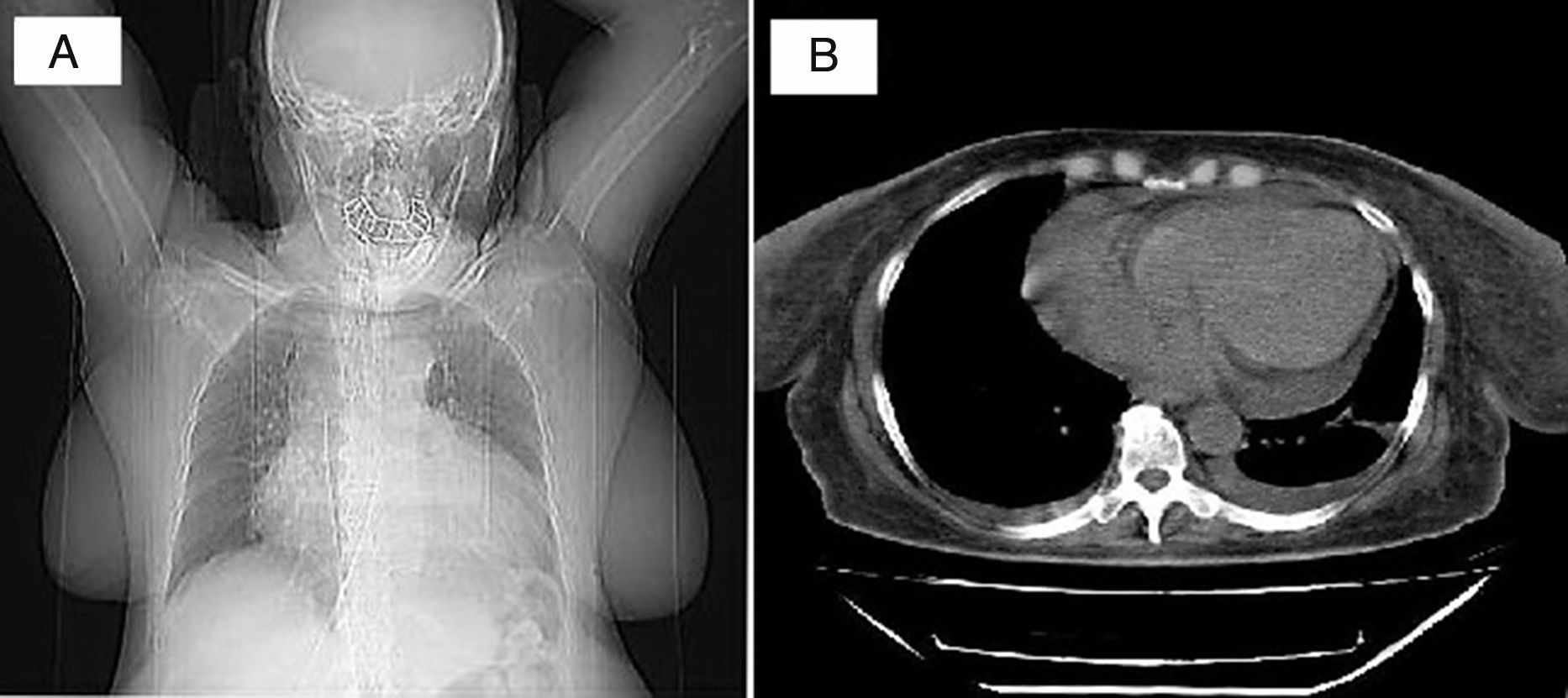
Caso 3Paciente femenina, de 50 años de edad, hipertensa, diabética, con insuficiencia renal terminal en diálisis peritoneal quien consultó por dolor torácico tipo punzada, no irradiado, asociado a disnea de pequeños esfuerzos y dolor abdominal difuso, con fallo en la ultrafiltración (<1L/día) en la última semana. A su ingreso FC: 112 lat/min, FR: 36 ven/min, PA: 140/100mm Hg., °T: 37°C. Consciente. Sin ingurgitación yugular con ruidos cardíacos rítmicos sin soplos y disminución del murmullo vesicular en la base pulmonar derecha. El abdomen blando con dolor a la palpación en epigastrio, sin irritación peritoneal. La radiografía del tórax reveló cardiomegalia y derrame pleural derecho (fig. 1.A). El catéter de drenaje se posicionó en la fosa ilíaca izquierda y pelvis con adecuado patrón de distribución gaseosa intestinal en la radiografía de abdomen. El ecocardiograma documentó derrame pericárdico grande de 1.000ml con colapso auricular derecho y ventricular derecho; movimiento asincrónico del septum interventricular y función sistólica normal del ventrículo izquierdo con FE del 71%. La tomografía del tórax mostró derrame pericárdico grande y derrame pleural bilateral pequeño (fig. 1.B). Se le practicó ventana pericárdica con la que se drenaron 1.000ml de líquido; la biopsia informó tejido fibroso con ligero infiltrado inflamatorio crónico no granulomatoso. No se observó malignidad. Se inició hemodiálisis al identificar la uremia como causa del derrame pericárdico. La evolución fue satisfactoria y continuó manejo ambulatorio por Nefrología.
(A) Radiografía del tórax PA en la que se observa aumento marcado de la silueta cardiaca. No hay compromiso del parénquima pulmonar. No se visualiza el seno costo-diafragmático izquierdo. (B) Tomografía del tórax que registra derrame pericárdico grande circunferencial y derrame pleural bilateral pequeño.
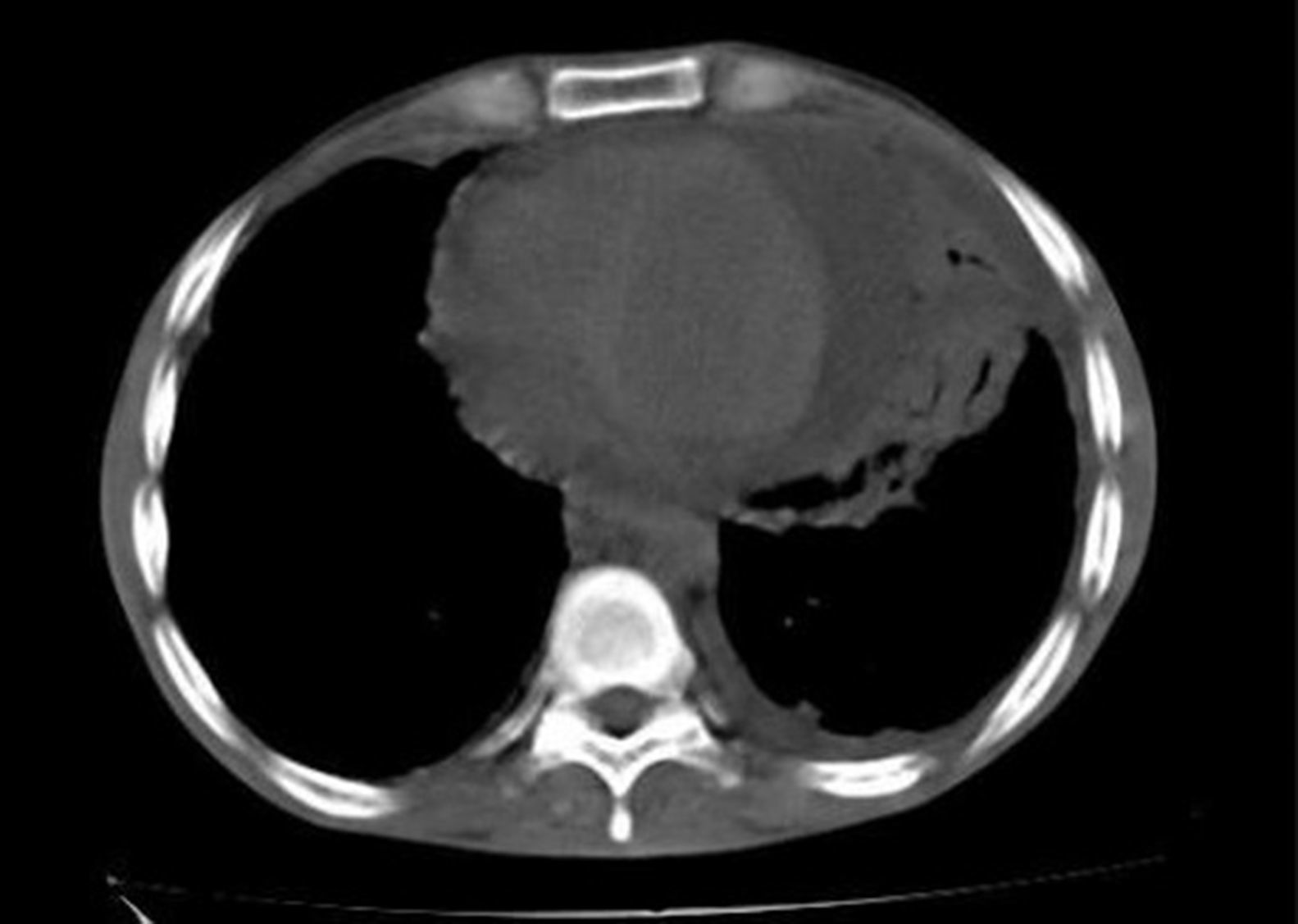
Paciente masculino, de 25 años, con antecedente de epilepsia tratada con carbamazepina, quien consultó por fiebre hasta 40°C, tos seca y dolor torácico retroesternal de una semana de evolución. Al examen físico: FC: 90 lat/min, FR: 30 vent/min, PA: 100/60mm Hg, °T: 37°C. Cuello sin adenopatías palpables, sin ingurgitación yugular; ruidos cardíacos rítmicos, sin frote pericárdico. Murmullo vesicular universal con crépitos bibasales; abdomen blando con hígado palpable a 3cm por debajo de reborde costal derecho; extremidades eutróficas, sin edemas y con fuerza muscular conservada. No había lesiones en piel. La radiografía del tórax evidenció silueta cardiomediastínica aumentada de tamaño, que no permitía valoración del parénquima pulmonar izquierdo. La tomografía del tórax reveló opacidades alveolares basales bilaterales por proceso inflamatorio y presencia de derrame pericárdico y derrame pleural izquierdo (fig. 2). Recibió tratamiento con ampicilina sulbactam y claritromicina. El ecocardiograma documentó derrame pericárdico grande y signos inminentes de taponamiento. Se realizó ventana pericárdica con biopsia pericárdica que mostró fibrosis con inflamación crónica no granulomatosa, negativa para malignidad. Los exámenes de laboratorio fueron positivos: ANAs 1/640 patrón moteado, Ac ANTI DNA 1/1772, linfopenia 720 células/microlitro. Con criterios inmunológicos y clínicos (poliserositis) para LES, se inició manejo con prednisolona, cloroquina y micofenolato de mofetilo, sin recurrencia del derrame pericárdico durante seguimiento ambulatorio a las ocho semanas.
DiscusiónEl pericardio es la membrana fibrosa que recubre el corazón y se compone de una capa adherida firmemente al miocardio y a los vasos coronarios (pericardio visceral o epicardio) y otra capa sobrepuesta, que lo separa de los órganos del mediastino (pericardio parietal). Mientras el epicardio es una capa única de células mesoteliales que se solapan entre ellas y modifican su forma y su tamaño durante el ciclo cardiaco, el pericardio visceral está constituido por tres capas cuyo componente principal es el colágeno, siendo la más interna la más delgada y con algunas fibras elásticas y las otras dos capas más gruesas y con mayor rigidez. Las células mesoteliales poseen numerosas microvellosidades que disminuyen la fricción y facilitan el intercambio de fluidos, proteínas y electrolitos. Entre el pericardio visceral y el parietal se forma un espacio virtual que contiene una pequeña cantidad de líquido de color amarillento (15-50ml) que favorece la lubricación y el deslizamiento durante los cambios que producen la contractilidad, la relajación y la torsión longitudinal y radial durante el ciclo cardiaco. La inflamación del pericardio aumenta la producción de líquido por las células mesoteliales, en forma de exudado. La disminución de la reabsorción debido al aumento de la presión venosa sistémica, acumulará líquido en forma de trasudado. El uso extendido de la ecocardiografía ha permitido detectar con mayor facilidad el derrame pericárdico y estimar su cantidad en forma aproximada en modo M, mediante la sumatoria en telediástole, de los espacios pericárdicos anterior y posterior libres de ecos (criterios de Weitzman), clasificándose en tres grados de severidad: pequeño cuando la separación es inferior a 10mm, moderado entre 10-19mm y grande de 20mm o más3.
La acumulación lenta de líquido pericárdico permitiría que el pericardio parietal se vaya distendiendo sin aumentar en forma significativa la presión intrapericárdica, hasta una capacidad máxima estimada en dos mil mililitros; en cambio, la acumulación aguda o subaguda de líquido ocasionaría un incremento marcado en la presión intrapericárdica que superaría las presiones intracardiacas, colapsando las cavidades, iniciando por la aurícula derecha y progresando al ventrículo derecho, por tener las presiones más bajas, impidiendo su llenado adecuado, ocasionando en forma progresiva alteraciones en la función y la hemodinámica cardiovascular hasta llegar al taponamiento cardiaco, el cual puede ser mortal, si no se corrige con prontitud1.
Los imágenes cardiacas sirven para confirmar la existencia y cuantía del derrame, pero no determinan su etiología, mientras el análisis del líquido pericárdico (citología, histología y análisis de reacción en cadena de la polimerasa–PCR–) y la biopsia pericárdica tienen un papel relevante en la investigación de la causa. La biopsia pericárdica es superior a la pericardiocentesis, especialmente en el diagnóstico de la tuberculosis, con una sensibilidad del 78%4.
La tuberculosis pericárdica en los países desarrollados corresponde al 3-6% de las causas de pericarditis constrictiva, siendo la la idiopática la principal causa en un 42-49% de los casos, a diferencia de los países en vías de desarrollo donde es una de las principales. En la actualidad, el derrame pericárdico se observa con mayor frecuencia como complicación de la tuberculosis asociada al VIH/SIDA, pero el paciente del caso 1 tuvo serología negativa para éste.
Las manifestaciones clínicas de la pericarditis tuberculosa son amplias; el dolor precordial, la tos y la disnea son los síntomas más comunes y otros como la fiebre, los sudores nocturnos, la pérdida de peso y la fatiga son más inespecíficos. El diagnóstico de este paciente se estableció mediante biopsia; sin embargo, la actividad de adenosina deaminasa (ADA) y los niveles de interferón (IFN)-γ son herramientas útiles para apoyar al diagnóstico. La elevación de ADA ≥ 40 U/L, tiene sensibilidad del 87% y especificidad del 89%, para el diagnóstico de pericarditis tuberculosa y los niveles de IFN-γ ≥ 50pg/ml tienen sensibilidad del 92% y especificidad del 100%, con valor predictivo positivo (VPP) del 100%. El tratamiento consiste en la terapia tetraconjugada con isoniazida, rifampicina, pirazinamida y etambutol durante dos meses, seguido de dos fármacos (isoniazida y rifampicina) durante cuatro meses, independientemente de su estado serológico5.
El derrame pericárdico por enfermedades tiroideas representa el 24% de las causas; no obstante el taponamiento cardiaco como presentación inicial del hipotiroidismo es infrecuente. Ekka et al.6 publicaron 57 casos de taponamiento cardiaco secundario a hipotiroidismo, de los cuales 10 se presentaron en pacientes sin diagnóstico previo, tal como el caso 2. Requiere un alto índice de sospecha, sobre todo en el adulto mayor donde los síntomas y signos de hipotiroidismo suelen pasar inadvertidos. En pacientes con diagnóstico de taponamiento cardiaco sin taquicardia sinusal, debe considerarse el hipotiroidismo7. La pericardiocentesis urgente es el tratamiento de elección junto con la terapia con tiroxina, que revierte todas las complicaciones cardiovasculares asociadas al hipotiroidismo.
La pericarditis urémica se ha convertido en una entidad poco frecuente, debido al inicio más temprano de las diálisis, la mejor prescripción y los dializadores más eficientes; se estima que por cada 13.000 diálisis al año se presentan de uno a dos casos de pericarditis urémica. Se puede observar en pacientes en prediálisis, hemodiálisis o diálisis peritoneal como ocurrió en el caso 3. Desde el punto vista patológico, se ha descrito pericarditis fibrinosa en la mayoría, serofibrinosa en menor frecuencia y hemorrágica pocas veces. Estas formas exudativas se caracterizan por altos niveles de proteínas y células mononucleares. Los hallazgos clínicos y de laboratorio rara vez ayudan a diferenciar la pericarditis urémica de otras causas y se requiere alta sospecha clínica. Se han descrito predictores de mala respuesta a la terapia dialítica intensiva que incluyen temperatura a la admisión>102°F (38,8°C), estertores, presión arterial sistólica<100mm Hg, distensión venosa yugular, diálisis peritoneal y derrame pericárdico grande. La administración oral de corticoesteroides, indometacina y colchicina se usó para el alivio del dolor en la pericarditis urémica8.
Por último, el LES afecta al corazón en el 50% de los pacientes, y el compromiso pericárdico es el más frecuente (53-74%), seguido por el endocárdico (48%-50%) y en menor proporción por el miocárdico, el de las arterias coronarias y las válvulas cardiacas. Si bien la pericarditis es una de las manifestaciones más comunes (12 a 48%), el taponamiento es infrecuente (3%) y puede llegar a ser la manifestación inicial o única de la enfermedad. La mayoría de estos pacientes refieren dolor precordial durante varios días, fiebre y taquicardia, similar al paciente del caso 4. Los factores de riesgo para el desarrollo de derrame pericárdico en pacientes con LES incluyen niveles de VSG más elevados, niveles más bajos de C4, enfermedad renal concurrente y derrame pleural. En el caso anterior se consideró como diagnóstico diferencial el LES inducido por drogas, también causa infrecuente de taponamiento cardiaco, pero documentada en pacientes tratados con procainamida, isoniazida, hidralazina, sulfasalazina y carbamazepina. La enfermedad se resuelve con la suspensión de la medicación y la administración de dosis altas de esteroides9.
ConclusiónEl derrame pericárdico con taponamiento cardiaco, es poco frecuente en la práctica diaria, pero representa una emergencia médica vital que requiere diagnóstico y tratamiento inmediato para evitar un desenlace fatal, así como manejo de la enfermedad de base con el fin evitar recurrencias y disminuir las complicaciones asociadas. Por lo tanto, es crucial identificar las causas posibles, que dependen de la epidemiología local, y sospechar etiología infecciosa como la tuberculosis en países de alta prevalencia de la enfermedad, sin olvidar causas sistémicas como el hipotiroidismo, el lupus eritematoso sistémico y la insuficiencia renal crónica, como ocurrió en los casos expuestos.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónEl estudio se llevó a cabo con recursos propios.
Conflicto de interesesNinguno.