describir los desenlaces materno-fetales en embarazadas con categoría de riesgo III-IV según la Organización Mundial de la Salud (OMS).
Métodosse revisaron las historias clínicas de 41 embarazadas con categoría de riesgo III-IV según la OMS, atendidas en un hospital de tercer nivel en Medellín, Colombia. Se recolectaron variables demográficas, clínicas y ecocardiográficas en un formulario diseñado para tal fin. Las variables primarias están orientadas a la evaluación de los desenlaces maternos y fetales. Los análisis estadísticos se realizaron con el software IBM-SPSS versión 23.
Resultadosla tasa de eventos neonatales fue mayor que la tasa de eventos maternos (68.3 vs. 31.7%). Los desenlaces maternos primarios y secundarios ocurrieron en un 31.7 y 12.2% respectivamente. La distribución según la categoría de riesgo de la OMS fue del 7.3% en el grupo III y del 92.7% en el grupo IV. Solo hubo una muerte materna no relacionada con enfermedad cardiovascular. La presencia de insuficiencia tricuspídea moderada/severa se asoció con prematuridad (p 0.006) y las gestantes con presión sistólica pulmonar ≥ 50mm Hg tuvieron mayor número de neonatos con distrés respiratorio (p 0.010). La falla cardiaca derecha se relacionó con muerte materna (p 0.014) y prematuridad (p 0.019), mientras que la de falla cardiaca izquierda se asoció con muerte neonatal (p 0.003).
Conclusionesla enfermedad cardiovascular materna es causa frecuente de alta morbilidad y mortalidad materno-fetal. Este estudio identificó los principales desenlaces maternos y fetales, sin embargo, se requieren estudios con mayor tamaño de muestra.
To describe the maternal-fetal outcomes in pregnant woman with risk classification of III-IV according to the World Health Organization (WHO).
MethodsA review was carried out on the medical records of 41 pregnant women with WHO risk classification of III-IV, treated in a tertiary hospital in Medellin, Colombia. Demographic, clinical, and cardiac ultrasound variables were recorded on a form designed for this purpose. The primary variables were directed at evaluating the fetal and maternal outcomes. The statistical analysis was performed using IBM-SPSS software version 23.
ResultsThe neonatal events rate was greater than the maternal events rate (68.3% vs. 31.7%). Primary and secondary outcomes occurred in 31.7% and 12.2%, respectively. The distribution according to WHO risk category was 7.3% in risk group III, and 92.7% in group IV. There was only one maternal death unrelated to cardiovascular disease. The presence of moderate-severe tricuspid insufficiency was associated with prematurity (P=.006), and the mothers with a pulmonary systolic pressure ≥ 50mm Hg had a greater number of newborns with respiratory distress (P=.010). Right heart failure was associated with maternal death (P=.014) and prematurity (P=.019), whilst left heart failure was associated with neonatal death (P=.003).
ConclusionsMaternal cardiovascular disease is a frequent cause of high maternal-fetal morbidity and mortality. Although this study identified the main maternal and fetal outcomes, studies with a greater sample size are required.
El número de gestantes en riesgo de sufrir complicaciones cardiovasculares ha aumentado progresivamente, razón que debe motivar la búsqueda temprana de factores de riesgo cardiovascular mayor para evitar complicaciones y mejorar los desenlaces tanto para la madre como para el feto1–3.
En la actualidad no se comprende cuál es el impacto del embarazo en la progresión de la enfermedad cardiovascular o cómo la enfermedad cardiovascular incide en los desenlaces del embarazo. El espectro completo de enfermedad cardíaca estructural incluye enfermedad cardíaca congénita, enfermedad valvular cardíaca, enfermedad cardíaca isquémica y miocardiopatías4.
Entre el 0.2 al 4% de los embarazos se complican por enfermedades cardiovasculares, y son estas últimas la principal causa de muerte durante la gestación, con un 10 a un 15%5–8. En Occidente la cardiopatía congénita es la enfermedad cardiovascular más frecuente durante el embarazo (75-82%); sin embargo, los grandes avances en ayudas diagnósticas, así como las estrategias de manejo médico y quirúrgico han mejorado la sobrevida a largo plazo de las gestantes con cardiopatías congénitas y enfermedad cardiovascular en general, pudiéndose llevar la gestación a feliz término en muchos casos2,3,9-11. En un estudio publicado por nuestro grupo de investigación, sobre enfermedad cardíaca y embarazo, se encontró que, en una región de Colombia, la cardiopatía congénita es la enfermedad cardiovascular más frecuente durante el embarazo12.
El riesgo de desenlaces obstétricos y neonatales debe ser evaluado por cuanto es clara la relación entre cardiopatía y embarazo13. Los desenlaces adversos relacionados con el feto también son mucho más frecuentes en gestantes con enfermedad cardiovascular, especialmente en aquellas embarazadas que padecen cardiopatías congénitas complejas. Se han reportado tasas de parto prematuro muy altas (16%), ruptura prematura de membranas y hemorragia posparto (32%), complicaciones neonatales entre las que se destacan el síndrome de distrés respiratorio y la hemorragia intraventricular (20-28%), recién nacidos pequeños para la edad gestacional, mortalidad fetal del 4%, abortos espontáneos (15-25%) y abortos electivos11,14,15.
Para evaluar el riesgo del embarazo se deben tener en cuenta predictores de riesgo generales, como la clase funcional de la Asociación del Corazón de Nueva York (conocida por su sigla en inglés NYHA, por New York Heart Association) y la fracción de eyección del ventrículo izquierdo (FEVI), y específicos, como la clasificación modificada de la OMS del riesgo cardiovascular materno2.
Hoy se recomienda evaluar el riesgo materno según la clasificación del riesgo modificada de la OMS, pues esta clasificación integra los factores de riesgo cardiovasculares conocidos, incluida la cardiopatía de base y cualquier otra comorbilidad16. Así, por ejemplo, las pacientes con enfermedades del grupo III según la clasificación de la OMS tienen un riesgo elevado de morbilidad y mortalidad materna, de tal manera que se requiere la orientación de un especialista para definir si es o no prudente la concepción, o si ya se encuentra embarazada, para determinar si se continúa con el embarazo, en cuyo caso se requerirá monitorización estricta durante toda la gestación, el parto y el puerperio la cual deberá estar a cargo de un grupo multidisciplinario con alta experiencia en el manejo de este tipo de pacientes. Por otro lado, las pacientes con enfermedades del grupo IV, según la OMS, tienen un riesgo extremadamente alto de morbilidad y mortalidad materna, lo que determina que en este escenario el embarazo esté contraindicado. En caso de que este último ocurra se debe valorar y decidir su interrupción; si se decide continuarlo se deberá tratar con las mismas consideraciones mencionadas para el grupo III2,3,9.
En nuestro medio muchas de las pacientes embarazadas que requieren valoración cardiovascular por tener una condición clínica del grupo III-IV según la OMS, ya se encuentran en una etapa avanzada de la gestación, generalmente en el tercer trimestre, etapa en la que la mayoría de los cambios hemodinámicos se han establecido. Sin embargo, dependerá del adecuado manejo y seguimiento multidisciplinario, que la gestación tenga desenlaces favorables tanto para la madre como para el feto. Ese, precisamente, es el objetivo de este estudio: identificar cuáles fueron los desenlaces maternos y fetales en este grupo de pacientes de alto y muy alto riesgo atendidas en un hospital de tercer nivel en la ciudad de Medellín, Colombia.
Materiales y métodosSe realizó un estudio descriptivo, con intención analítica, basado en la revisión retrospectiva de las historias clínicas de 41 pacientes embarazadas con categoría de riesgo III y IV según la clasificación modificada de la OMS, atendidas en El Hospital General de Medellín, Colombia, en el periodo comprendido entre enero de 2006 a diciembre de 2017. Se recolectaron datos de variables demográficas, clínicas y los resultados de los estudios ecocardiográficos en un formulario diseñado para tal fin. El Hospital General de Medellín es un centro de referencia para enfermedad cardiovascular y gineco-obstetricia. Cuenta con un grupo multidisciplinario que incluye cardiología clínica, cardiología no invasiva, cardiología intervencionista (hemodinámica y electrofisiología), gineco-obstetricia, neonatología, anestesia general y cardiovascular, cuidado intensivo adulto y neonatal, cardiología pediátrica y cirugía cardiovascular.
Se utilizó estadística descriptiva; las variables continuas se expresaron en forma de promedios y desviaciones estándar, o en medianas y rangos intercuartílicos según la distribución de la variable, en tanto que las variables categóricas se expresaron como proporciones.
Se crearon dos grupos de pacientes teniendo en cuenta la clasificación de riesgo modificada de la OMS. En un grupo se clasificó a las pacientes en categoría de riesgo III en el que se incluyeron: válvula mecánica, ventrículo derecho sistémico, circulación de Fontan, cardiopatía cianótica no reparada, otras cardiopatías congénitas complejas, dilatación aórtica de 40-45mm en síndrome de Marfan, dilatación aórtica de 45-50mm en enfermedad aórtica asociada con válvula aórtica bicúspide. En otro grupo se clasificó a las pacientes en categoría de riesgo IV, en el que se incluyeron: hipertensión pulmonar de cualquier causa, disfunción ventricular izquierda severa (FEVI <30% / NYHA III-IV), cardiopatía periparto previa con cualquier alteración residual de la FEVI, estenosis mitral severa y estenosis valvular aórtica severa sintomática, dilatación aórtica mayor a 45mm en síndrome de Marfan, dilatación aórtica mayor a 50mm en enfermedad aórtica asociada con válvula aórtica bicúspide y coartación aórtica nativa severa.
Para el diagnóstico de hipertensión pulmonar se tuvo en cuenta el valor de presión sistólica pulmonar (PSP) obtenido mediante estudio ecocardiográfico y cuyo valor fuera mayor o igual a 50mm Hg.
Se realizó una comparación para cada una de las variables descriptivas definidas. Para la comparación de las variables categóricas se utilizó una prueba exacta de Fisher según la frecuencia encontrada. Para todas las comparaciones se consideró un valor p<0.05 como estadísticamente significativo. Todos los análisis se realizaron con el software IBM-SPSS versión 23.
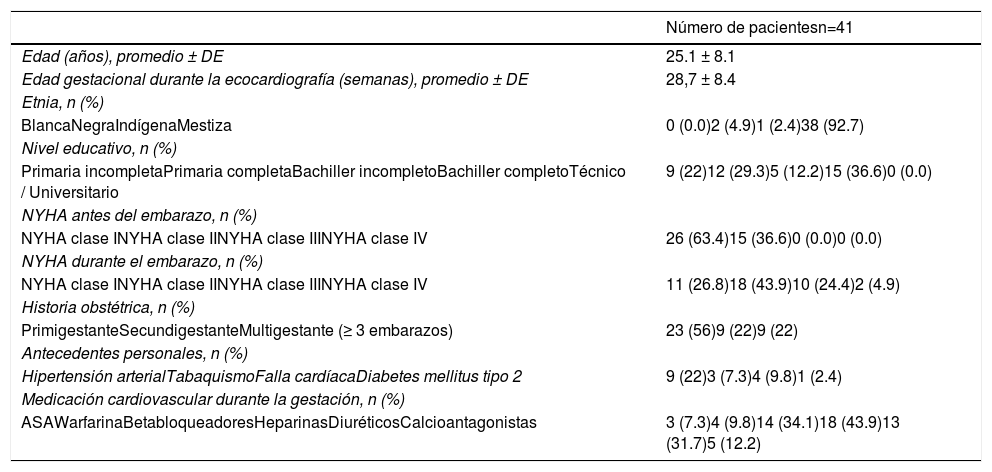
ResultadosLa población estuvo conformada por 41 pacientes embarazadas con enfermedad cardiovascular que se encontraban en categoría de riesgo III-IV según la clasificación modificada de la Organización Mundial de la Salud (OMS). La distribución de las pacientes, según la categoría de riesgo de la OMS, fue del 7.3% en el grupo III y del 92.7% en el grupo IV. La tabla 1 describe las características de la población estudiada.
Características clínicas y sociodemográficas de embarazadas con categoría de riesgo OMS III-IV atendidas en el Hospital General de Medellín, 2006-2017
| Número de pacientesn=41 | |
|---|---|
| Edad (años), promedio ± DE | 25.1 ± 8.1 |
| Edad gestacional durante la ecocardiografía (semanas), promedio ± DE | 28,7 ± 8.4 |
| Etnia, n (%) | |
| BlancaNegraIndígenaMestiza | 0 (0.0)2 (4.9)1 (2.4)38 (92.7) |
| Nivel educativo, n (%) | |
| Primaria incompletaPrimaria completaBachiller incompletoBachiller completoTécnico / Universitario | 9 (22)12 (29.3)5 (12.2)15 (36.6)0 (0.0) |
| NYHA antes del embarazo, n (%) | |
| NYHA clase INYHA clase IINYHA clase IIINYHA clase IV | 26 (63.4)15 (36.6)0 (0.0)0 (0.0) |
| NYHA durante el embarazo, n (%) | |
| NYHA clase INYHA clase IINYHA clase IIINYHA clase IV | 11 (26.8)18 (43.9)10 (24.4)2 (4.9) |
| Historia obstétrica, n (%) | |
| PrimigestanteSecundigestanteMultigestante (≥ 3 embarazos) | 23 (56)9 (22)9 (22) |
| Antecedentes personales, n (%) | |
| Hipertensión arterialTabaquismoFalla cardíacaDiabetes mellitus tipo 2 | 9 (22)3 (7.3)4 (9.8)1 (2.4) |
| Medicación cardiovascular durante la gestación, n (%) | |
| ASAWarfarinaBetabloqueadoresHeparinasDiuréticosCalcioantagonistas | 3 (7.3)4 (9.8)14 (34.1)18 (43.9)13 (31.7)5 (12.2) |
ASA: ácido acetil salicílico, DE: desviación estándar; NYHA: New York Heart Association.
El promedio de edad fue de 25 años (rango 16-44). Al momento del estudio ecocardiográfico la edad gestacional promedio fue de 28.7 semanas (rango 8-40), dato que deja claro que la mayoría de las pacientes consultaron en etapas avanzadas de su gestación. Solo el 36.6% tenía estudios de bachillerato completo, lo cual refleja el bajo nivel académico de nuestra población de estudio. Llama la atención que el 43.9% de las pacientes habían estado previamente embarazadas, lo que supone que ya habían tenido evaluación por especialista en Obstetricia; sin embargo, no habían recibido la asesoría necesaria respecto al riesgo y contraindicación del embarazo, o ambas, por encontrarse en categoría III-IV según la OMS. Pese a que las pacientes estaban en categoría de riesgo III-IV de la OMS, la mayoría tenían clase funcional NYHA I antes del embarazo (63.4%), el 36.6% restante eran clase funcional NYHA II y ninguna se encontraba en clase funcional III-IV de la NYHA. Durante el embarazo la clase funcional según la NYHA era III-IV en el 29.3%, probablemente por el impacto hemodinámico del embarazo sumado a la presencia de enfermedad cardiovascular. Durante el embarazo las pacientes con clase funcional IV de la NYHA fueron las que más tuvieron eventos cardíacos maternos primarios, ataque cerebrovascular (ACV) / isquemia cerebral transitoria (ICT), insuficiencia cardíaca congestiva (ICC) / edema pulmonar (p 0.001) y deterioro de la clase funcional mayor a dos clases.
En la tabla 2 se describen los hallazgos ecocardiográficos relevantes y los diagnósticos según la categoría de riesgo de la OMS.
Hallazgos ecocardiográficos
| Hallazgo ecocardiográfico | Número de pacientesn=41 |
|---|---|
| FEVI (%), n (%) | |
| <3030-4041-55>55 | 2 (4.9)2 (4.9)8 (19.5)29 (70.7) |
| PSP (mm Hg), n (%) | |
| < 5050-70>70 | 11 (26.8)23 (56.1)7 (17.1) |
| Volumen indexado de AI (ml/m2), n (%) | |
| <3535-4142-48>48 | 21 (51.2)6 (14.6)2 (4.9)12 (29.3) |
| Insuficiencia tricuspídea moderada/severa, n (%) | 14 (34.1) |
| Disfunción del VD, n (%) | 10 (24.4) |
| Categoría OMS, n (%) | |
| OMS IIIOMS IV | 3 (7.3)38 (92.7) |
AI: aurícula izquierda; FEVI: fracción de eyección del ventrículo izquierdo; OMS: Organización Mundial de la Salud; PSP: presión sistólica pulmonar; VD: ventrículo derecho.
En cuanto a los hallazgos ecocardiográficos, la mayoría de pacientes tenían fracción de eyección del ventrículo izquierdo (FEVI) normal (70.7%), disfunción sistólica leve (19.5%), disfunción sistólica moderada (4.9%) y disfunción sistólica severa (4.9%). Las pacientes que tenían FEVI mayor al 55% tuvieron mayor número de recién nacidos vivos. En cuanto a la presión sistólica pulmonar (PSP), el 17.1% tenía valores mayores a 70mm Hg, el 56,1% entre 50-70mm Hg y el 26.8% valores menores a 50mm Hg. Los recién nacidos de madres con PSP mayor o igual a 50mm Hg tuvieron mayor frecuencia de distrés respiratorio. En cuanto al volumen indexado de la aurícula izquierda, el 51.2% tenía volúmenes normales, el 29.3% crecimiento severo de la aurícula izquierda, el 4.9% crecimiento moderado y el 14.6% crecimiento leve. El 34.1% tenía insuficiencia tricuspídea moderada o severa, hallazgo que se relacionó con prematuridad.
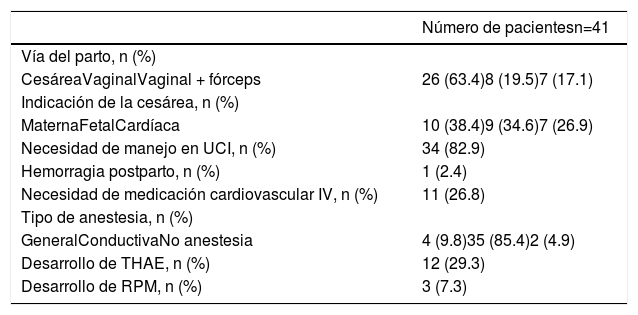
Desenlaces maternosLos desenlaces maternos son descritos en la tabla 3. En la población total del estudio, la vía del parto preferida fue por cesárea en el 63.4% y la indicación de esta obedeció a causas maternas en el 38.4%, causas fetales en el 34.6% y causas cardíacas en el 26.9%. Requirieron manejo en unidad de cuidados intensivos (UCI) el 82.9% y necesidad de medicación cardiovascular endovenosa el 26.8%.
Desenlaces maternos
| Número de pacientesn=41 | |
|---|---|
| Vía del parto, n (%) | |
| CesáreaVaginalVaginal + fórceps | 26 (63.4)8 (19.5)7 (17.1) |
| Indicación de la cesárea, n (%) | |
| MaternaFetalCardíaca | 10 (38.4)9 (34.6)7 (26.9) |
| Necesidad de manejo en UCI, n (%) | 34 (82.9) |
| Hemorragia postparto, n (%) | 1 (2.4) |
| Necesidad de medicación cardiovascular IV, n (%) | 11 (26.8) |
| Tipo de anestesia, n (%) | |
| GeneralConductivaNo anestesia | 4 (9.8)35 (85.4)2 (4.9) |
| Desarrollo de THAE, n (%) | 12 (29.3) |
| Desarrollo de RPM, n (%) | 3 (7.3) |
IV: intravenoso; RPM: ruptura prematura de membranas; THAE: trastorno hipertensivo asociado al embarazo; UCI: unidad de cuidados intensivos.
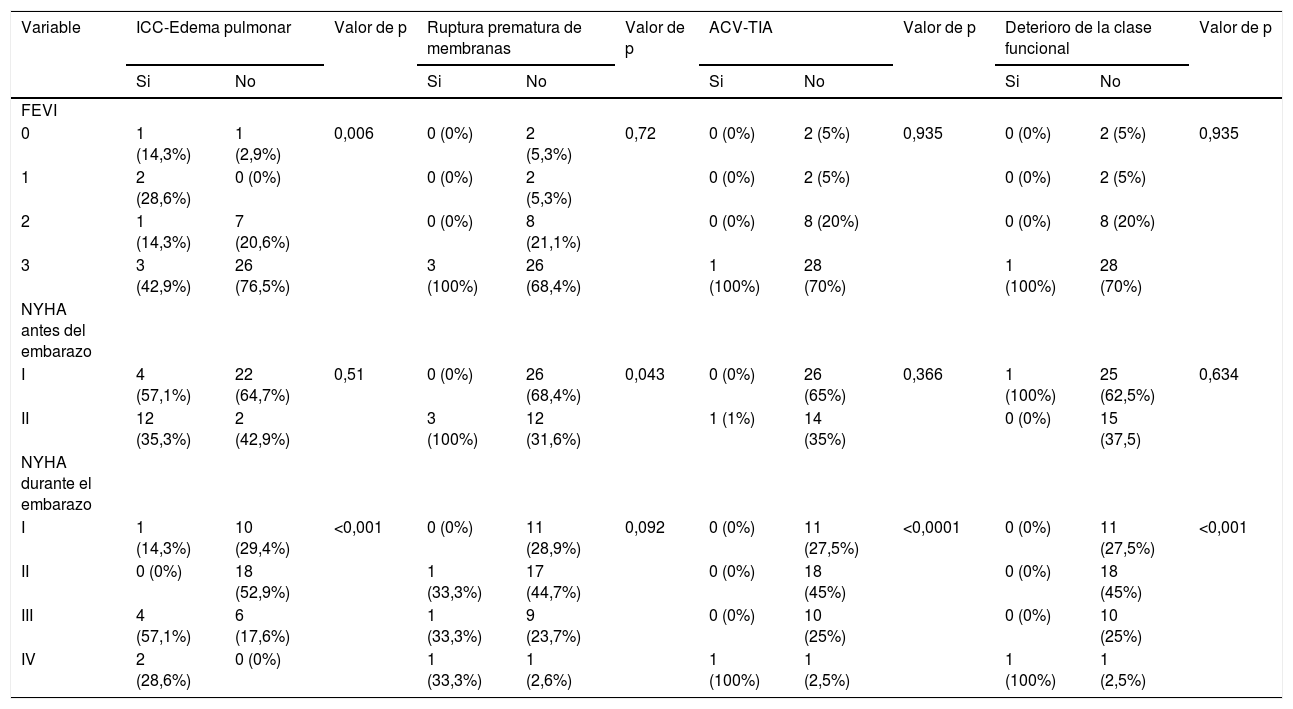
El antecedente de tabaquismo se asoció con el desarrollo de hemorragia postparto y el de falla cardíaca se asoció con el desarrollo durante el embarazo de ICC/Edema pulmonar. La presencia de falla cardíaca derecha se asoció con muerte materna, mientras que la presencia de falla cardíaca izquierda durante el embarazo se relacionó con la necesidad de medicación cardiovascular intravenosa, ruptura prematura de membranas, desarrollo de edema pulmonar y ACV/TIA. El desarrollo de arritmia sintomática sostenida que requirió tratamiento se asoció con el antecedente de tabaquismo, la presencia de insuficiencia tricuspídea moderada/severa, uso de warfarina durante el embarazo y crecimiento de la aurícula izquierda moderado/severo (tabla 4).
Asociaciones con los desenlaces maternos
| Variable | ICC-Edema pulmonar | Valor de p | Ruptura prematura de membranas | Valor de p | ACV-TIA | Valor de p | Deterioro de la clase funcional | Valor de p | ||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Si | No | Si | No | Si | No | Si | No | |||||
| FEVI | ||||||||||||
| 0 | 1 (14,3%) | 1 (2,9%) | 0,006 | 0 (0%) | 2 (5,3%) | 0,72 | 0 (0%) | 2 (5%) | 0,935 | 0 (0%) | 2 (5%) | 0,935 |
| 1 | 2 (28,6%) | 0 (0%) | 0 (0%) | 2 (5,3%) | 0 (0%) | 2 (5%) | 0 (0%) | 2 (5%) | ||||
| 2 | 1 (14,3%) | 7 (20,6%) | 0 (0%) | 8 (21,1%) | 0 (0%) | 8 (20%) | 0 (0%) | 8 (20%) | ||||
| 3 | 3 (42,9%) | 26 (76,5%) | 3 (100%) | 26 (68,4%) | 1 (100%) | 28 (70%) | 1 (100%) | 28 (70%) | ||||
| NYHA antes del embarazo | ||||||||||||
| I | 4 (57,1%) | 22 (64,7%) | 0,51 | 0 (0%) | 26 (68,4%) | 0,043 | 0 (0%) | 26 (65%) | 0,366 | 1 (100%) | 25 (62,5%) | 0,634 |
| II | 12 (35,3%) | 2 (42,9%) | 3 (100%) | 12 (31,6%) | 1 (1%) | 14 (35%) | 0 (0%) | 15 (37,5) | ||||
| NYHA durante el embarazo | ||||||||||||
| I | 1 (14,3%) | 10 (29,4%) | <0,001 | 0 (0%) | 11 (28,9%) | 0,092 | 0 (0%) | 11 (27,5%) | <0,0001 | 0 (0%) | 11 (27,5%) | <0,001 |
| II | 0 (0%) | 18 (52,9%) | 1 (33,3%) | 17 (44,7%) | 0 (0%) | 18 (45%) | 0 (0%) | 18 (45%) | ||||
| III | 4 (57,1%) | 6 (17,6%) | 1 (33,3%) | 9 (23,7%) | 0 (0%) | 10 (25%) | 0 (0%) | 10 (25%) | ||||
| IV | 2 (28,6%) | 0 (0%) | 1 (33,3%) | 1 (2,6%) | 1 (100%) | 1 (2,5%) | 1 (100%) | 1 (2,5%) | ||||
Respecto a los eventos maternos primarios, el 17.1% desarrolló ICC/edema pulmonar, principalmente las que tenían FEVI < 55% (p 0.006), el 2.4% arritmia sintomática sostenida con necesidad de tratamiento, el 2.4% ACV/ICT, el 12.2% necesidad de intervención o procedimiento durante la gestación. Solo hubo una muerte materna, cuya causa obedeció a tromboembolia pulmonar en paciente con antecedente de esplenectomía por púrpura trombocitopénica inmune (PTI). En cuanto a los eventos cardíacos secundarios el 2.4% tuvo deterioro de la clase funcional mayor a 2 clases de la NYHA; además, el 9.8% requirió terapia invasiva urgente antes de 6 meses posparto, en especial aquellas que tenían crecimiento de la aurícula izquierda moderado/severo y las que habían desarrollado trastorno hipertensivo asociado al embarazo (THAE). El 2.4% desarrolló arritmia sintomática no sostenida con necesidad de manejo. Los detalles de eventos maternos primarios y secundarios se describen en las tablas 5 y 6, respectivamente.
Eventos maternos primarios
| Número de pacientesn=41 | |
|---|---|
| Desarrollo de ICC/Edema pulmonar, n (%) | 7 (17.1) |
| Arritmia sintomática sostenida que requiere tratamiento, n (%) | 1 (2.4) |
| ACV/ICT, n (%) | 1 (2.4) |
| Muerte materna, n (%) | 1 (2.4) |
| Necesidad de intervención o procedimiento, n (%) | 5 (12.2) |
ACV: ataque cerebrovascular; ICC: insuficiencia cardíaca congestiva; ICT: isquemia cerebral transitoria.
*Pueden existir pacientes con más de un evento primario
Eventos maternos secundarios
| Número de pacientesn=41 | |
|---|---|
| Cambios en la NYHA > de 2 clases, n (%) | 1 (2.4) |
| Recibe terapia invasiva urgente < 6 meses postparto, n (%) | 4 (9.8) |
| Arritmia sintomática no sostenida que requiere tratamiento, n (%) | 1 (2.4) |
| Ningún evento secundario, n (%) | 36 (87.8) |
NYHA: New York Heart Association.
*Pueden existir pacientes con más de un evento secundario.
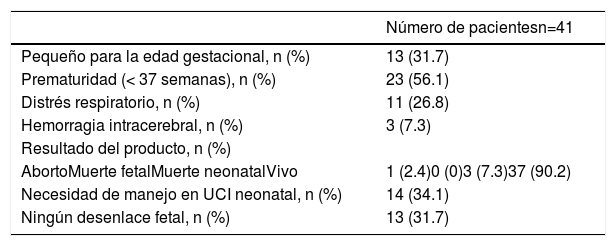
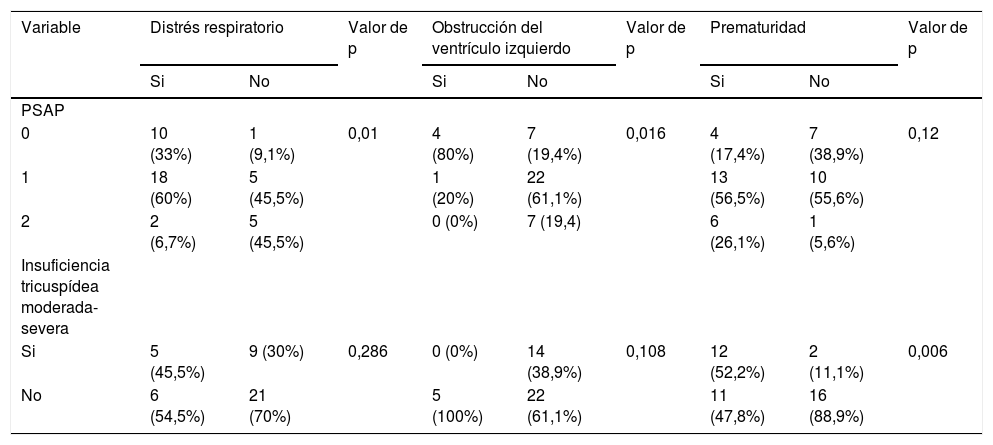
En lo concerniente a los desenlaces fetales, el porcentaje de nacidos vivos fue del 90,2%. Por su parte, el 31.7% fueron neonatos pequeños para la edad gestacional y 56.1% fueron prematuros. Se registró distrés respiratorio en el 26.8%, hemorragia intracerebral en el 7.3%, abortos 2.4%, muertes neonatales el 7.3% en el que se incluía un embarazo gemelar y necesidad de manejo en UCI neonatal en el 34.1% (tabla 7). El desarrollo de distrés respiratorio fue más frecuente en pacientes con PSP mayor a 50mm Hg (p 0.01). La prematuridad se relacionó con la presencia de insuficiencia tricuspídea moderada/severa (p 0.006) y falla cardiaca derecha (p 0.019) en la madre. La muerte neonatal fue más frecuente en los hijos de madres con falla cardiaca izquierda (p 0.003) y que recibieron warfarina durante la gestación (p 0.049) (tabla 8).
Desenlaces fetales
| Número de pacientesn=41 | |
|---|---|
| Pequeño para la edad gestacional, n (%) | 13 (31.7) |
| Prematuridad (< 37 semanas), n (%) | 23 (56.1) |
| Distrés respiratorio, n (%) | 11 (26.8) |
| Hemorragia intracerebral, n (%) | 3 (7.3) |
| Resultado del producto, n (%) | |
| AbortoMuerte fetalMuerte neonatalVivo | 1 (2.4)0 (0)3 (7.3)37 (90.2) |
| Necesidad de manejo en UCI neonatal, n (%) | 14 (34.1) |
| Ningún desenlace fetal, n (%) | 13 (31.7) |
UCI: Unidad de cuidados intensivos.
Predictores de eventos neonatales
| Número de pacientesn=41 | |
|---|---|
| Obstrucción del VI (gradiente subaórtico > 30mm Hg), n (%) | 5 (12.2) |
| NYHA III-IV/Cianosis, n (%) | 13 (31.7) |
| Tabaquismo, n (%) | 3 (7.3) |
| Embarazo múltiple, n (%) | 1 (2.4) |
| Warfarina durante el embarazo, n (%) | 4 (9.8) |
| Prótesis valvular mecánica, n (%) | 3 (7.3) |
| Arritmia sintomática, n (%) | 2 (4.9) |
| Falla cardíaca derecha, n (%) | 6 (14.6) |
| Falla cardíaca izquierda, n (%) | 8 (19.5) |
NYHA: New York Heart Association; VI: ventrículo izquierdo.
FEVI: fracción de eyección del ventrículo izquierdo; HTP: hipertensión pulmonar; VI: ventrículo izquierdo.
Se encontró obstrucción del ventrículo izquierdo en el 12.2%, clase NYHA III-IV/cianosis en el 31.7%, embarazo múltiple en el 2.4%, consumo de warfarina durante el embarazo en el 9.8%, falla cardíaca derecha en el 14.6% y falla cardíaca izquierda en el 19.5% (tabla 8).
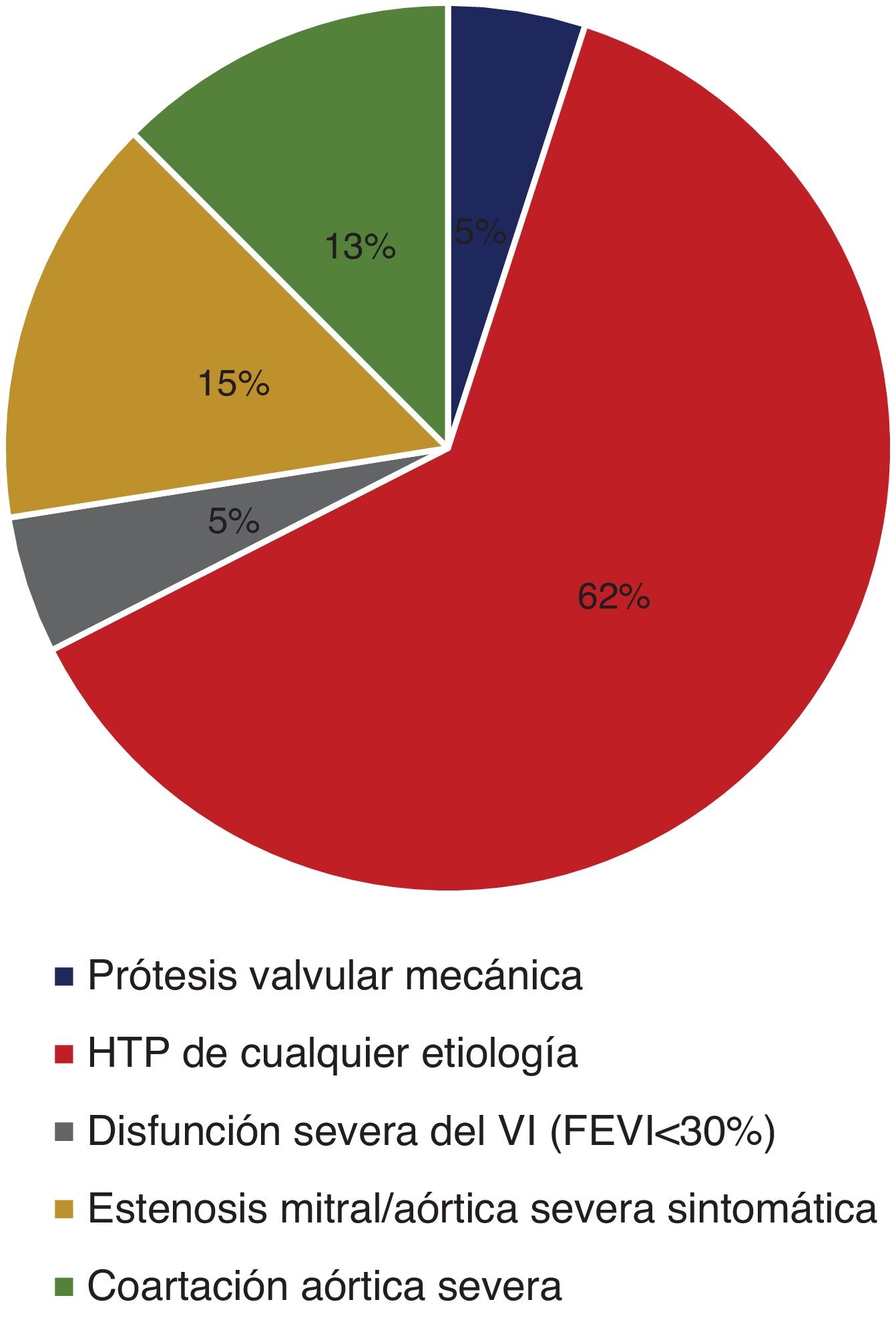
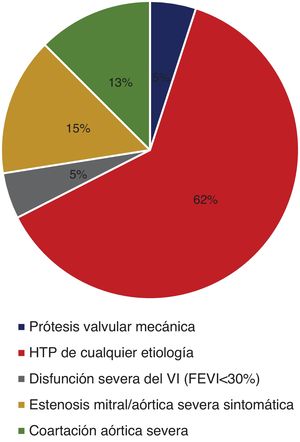
En total se hallaron desenlaces neonatales en el 68.3% (n=28) y desenlaces maternos en el 31.7% (n=13). Los diagnósticos encontrados en las categorías de riesgo III y IV según la clasificación de la OMS se describen en la figura 1. El diagnóstico más frecuente fue hipertensión pulmonar de cualquier etiología en el 61% (n=25); entre la clasificación de hipertensión pulmonar el 76% correspondía a la categoría 1 y el 24% a la categoría 2. Entre la categoría 1 de hipertensión pulmonar, el 5.2% correspondía a hipertensión arterial primaria y el 94.8% a las asociadas a enfermedad cardíaca congénita (tabla 9).
Asociaciones con los desenlaces fetales
| Variable | Distrés respiratorio | Valor de p | Obstrucción del ventrículo izquierdo | Valor de p | Prematuridad | Valor de p | |||
|---|---|---|---|---|---|---|---|---|---|
| Si | No | Si | No | Si | No | ||||
| PSAP | |||||||||
| 0 | 10 (33%) | 1 (9,1%) | 0,01 | 4 (80%) | 7 (19,4%) | 0,016 | 4 (17,4%) | 7 (38,9%) | 0,12 |
| 1 | 18 (60%) | 5 (45,5%) | 1 (20%) | 22 (61,1%) | 13 (56,5%) | 10 (55,6%) | |||
| 2 | 2 (6,7%) | 5 (45,5%) | 0 (0%) | 7 (19,4) | 6 (26,1%) | 1 (5,6%) | |||
| Insuficiencia tricuspídea moderada-severa | |||||||||
| Si | 5 (45,5%) | 9 (30%) | 0,286 | 0 (0%) | 14 (38,9%) | 0,108 | 12 (52,2%) | 2 (11,1%) | 0,006 |
| No | 6 (54,5%) | 21 (70%) | 5 (100%) | 22 (61,1%) | 11 (47,8%) | 16 (88,9%) | |||
En este estudio la tasa de eventos neonatales fue considerablemente mayor a la tasa de eventos maternos (68.3 vs. 31.7%). Respecto a los desenlaces maternos primarios y secundarios, estos ocurrieron en un 31.7 y 12.2% respectivamente.
La enfermedad cardiovascular materna es una causa frecuente de alta morbilidad y mortalidad tanto para la madre como para el feto17. En Estados Unidos la enfermedad cardiovascular es la primera causa de muerte materna relacionada con el embarazo y la mortalidad fetal total entre los nacidos de madres con enfermedad cardíaca alcanza el 1.7%7. En este estudio la mortalidad materna fue del 2.4% y la neonatal fue del 7.2%.
Los desenlaces neonatales adversos, como muertes neonatales y fetales, prematuridad, pequeño para la edad gestacional, distrés respiratorio y hemorragia intraventricular, fueron más frecuentes en embarazadas con enfermedad cardiovascular18–20. En el estudio de Khairy et al.21 el porcentaje de desenlaces neonatales adversos fue del 28%, incluyendo prematuridad (21%), pequeño para la edad gestacional (8%), muerte fetal intrauterina (3%), hemorragia intraventricular (1.4%) y muerte neonatal (1.4%). Los resultados en registros previos, incluidos el registro danés de Sillesen et al., el registro australiano y el registro europeo ROPAC, los desenlaces adversos fueron abortos espontáneos, hemorragia postparto, partos prematuros y niños pequeños para la edad gestacional22–24.
La prematuridad y el bajo peso al nacer han estado claramente relacionados con la categoría IV de la OMS7. En otro estudio se encontró que, en presencia de enfermedad cardíaca materna, la tasa de partos prematuros es alrededor del 16%25. Con base en los resultados del estudio CARPREG hubo una tasa de complicaciones neonatales del 20%, entre las que se incluían prematuridad con un 20%, pequeño para la edad gestacional con 4%, muerte fetal con 1% y muerte neonatal con 1%26.
Se destaca el alto número de desenlaces adversos neonatales en este estudio donde se incluyen neonatos pequeños para la edad gestacional (31.7%), prematuridad (56.1%), distrés respiratorio (26.8%), hemorragia intraventricular (7.3%), necesidad de manejo en UCI neonatal (34.1%), abortos espontáneos (2.4%) y muerte neonatal (7.3%). Estas cifras son significativamente superiores a las reportadas en estudios previos. Sin embargo, a pesar de la tasa tan alta de desenlaces adversos el número de nacidos vivos fue del 90.2%, no hubo muertes fetales y solo se registró una muerte materna no relacionada con enfermedad cardiovascular durante el embarazo.
Es importante resaltar que la mayoría de las pacientes de esta población de estudio tenían su primer contacto con el cardiólogo en etapas tardías de la gestación y preocupante aun, se trataba de las que ya habían estado previamente embarazadas (43.9%), de quienes se asume debieron contar con asesoría adecuada y acompañamiento de un equipo multidisciplinario. La mayoría de las gestantes se agruparon en categoría de riesgo IV de la OMS (92.7%) pese a que se encontraban con buena clase funcional antes del embarazo (NYHA I-II). Esto podría explicar, en parte, el porqué eran remitidas de manera tardía al cardiólogo. Otro hallazgo para resaltar es el bajo nivel académico de la población de estudio, pues el 63.4% de las pacientes no habían culminado sus estudios de educación secundaria, lo que las ubica en una situación de vulnerabilidad ante la toma de decisiones y posiblemente sea una barrera para las consultas oportunas a centros hospitalarios de alta complejidad.
En estudios previos se ha encontrado que el antecedente de falla cardiaca, tabaquismo y el uso de warfarina durante la gestación se asocia con desenlaces adversos maternos y fetales. El grupo de estudio BACH (Boston Adult Congenital Heart) evaluó predictores de desenlaces en embarazadas con enfermedad cardíaca congénita y encontró tabaquismo, disfunción del ventrículo derecho e insuficiencia pulmonar severa, como predictores de desenlaces adversos21. En este estudio el tabaquismo se relacionó con el desarrollo de hemorragia postparto (p<0.001) y arritmia sintomática sostenida que requiere tratamiento (p 0.017), mientras que el uso de warfarina durante la gestación se relacionó con muerte neonatal (p 0.049) y el desarrollo de arritmia sintomática sostenida que requirió tratamiento (p 0.049).
Los factores de riesgo para complicaciones perinatales que han sido estudiados son pobre clase funcional NYHA, obstrucción del corazón izquierdo, edad menor a 20 o mayor a 35 años, embarazo múltiple, tabaquismo y anticoagulación durante la gestación2.
En un estudio de embarazadas con enfermedad cardíaca congénita, los desenlaces obstétricos adversos, como ruptura prematura de membranas (RPM), hemorragia postparto y parto pretérmino, ocurrieron en el 32% de las pacientes14. En este estudio los desenlaces adversos obstétricos fueron hemorragia postparto (2.4%), RPM (7.3%) y desarrollo de THAE (29.3%).
En cuanto a los hallazgos ecocardiográficos, se ha intentado encontrar asociación entre pobre función sistólica del ventrículo izquierdo, hipertensión pulmonar, insuficiencia tricuspídea moderada/severa, disfunción del ventrículo derecho y volumen indexado de la aurícula izquierda, con desenlaces adversos maternos y neonatales. En un estudio realizado por nuestro grupo de investigación se encontró que las pacientes con presión sistólica pulmonar ≥ 50mm Hg tuvieron mayor frecuencia de eventos maternos cardíacos primarios y secundarios. Además, al evaluar el volumen indexado de la aurícula izquierda se observó que pacientes con volumen auricular mayor a 34ml/m2 tenían mayor frecuencia de eventos neonatales, hallazgo que no había sido reportado previamente en la literatura12.
El pronóstico de pacientes embarazadas con hipertensión pulmonar debida a enfermedad del corazón izquierdo es más favorable comparado con la presencia de hipertensión arterial pulmonar del grupo 1. En hipertensión arterial pulmonar idiopática la mortalidad se ubica entre el 10 al 17% y en aquella secundaria a síndrome de Eisenmenger entre el 23 al 28%5,27,28. El pronóstico de embarazadas con hipertensión pulmonar puede ser más favorable cuando esta es leve (PSP < 50mm Hg) o cuando se asocia a clase funcional I-II de la NYHA29,30.
En este estudio las pacientes con FEVI mayor a 55% tuvieron, en su mayoría, recién nacidos vivos, la presencia de insuficiencia tricuspídea moderada/severa se asoció con prematuridad y el desarrollo de arritmia sintomática sostenida requirió tratamiento; las gestantes con PSP ≥ 50mm Hg tuvieron mayor número de neonatos con distrés respiratorio y el volumen indexado de la aurícula izquierda (crecimiento moderado/severo) se asoció con el desarrollo de arritmia sintomática sostenida que requirió tratamiento y necesidad de terapia invasiva antes de seis meses postparto.
La falla cardiaca derecha se relacionó con muerte materna y prematuridad mientras que la de falla cardiaca izquierda se asoció con muerte neonatal.
Aproximadamente el 30% de las mujeres con condiciones cardiovasculares crónicas tomaba alguna medicación; entre ellas las más frecuentes fueron los betabloqueadores, los inhibidores de la enzima convertidora de la angiotensina (IECA), los diuréticos y los agentes antiplaquetarios21. En este estudio la medicación cardiovascular más utilizada durante el embarazo fueron las heparinas (43.9%), los betabloqueadores (34.1%), los diuréticos (31.7%), los calcioantagonistas (12.2%), la warfarina (9,8%) y el ASA (7.3%). Esto refleja la complejidad de la enfermedad cardiovascular durante el embarazo y los cuidados que se deben tener para evitar medicación con alto potencial teratogénico y riesgo de eventos adversos neonatales, como los IECA y bloqueadores del receptor de angiotensina II.
Limitaciones del estudioSe trata de un estudio observacional descriptivo en el que no pueden evaluarse asociaciones causales. En primer lugar, es un estudio retrospectivo con revisión de historias clínicas en las cuales pudieron haber existido omisiones en el registro de los datos por parte del personal asistencial. En segundo lugar, el tamaño pequeño de la muestra no permite que las asociaciones encontradas entre las variables objeto del estudio tengan el suficiente poder estadístico. Por último, el diagnóstico de hipertensión pulmonar se realizó con base en los hallazgos ecocardiográficos, así que pudo haberse sobrediagnosticado e incluido un mayor número de pacientes en el grupo de riesgo IV de la OMS. Se requieren estudios con mayor número de pacientes, en múltiples centros y con protocolos de manejo estandarizados que permitan evaluar de manera más precisa los desenlaces.
ConclusionesEs frecuente la asociación de enfermedad cardiovascular y embarazo; por este motivo, es importante identificar este tipo de pacientes para poder brindar desde etapas muy tempranas, idealmente en la etapa preconcepcional, adecuada asesoría y acompañamiento a cargo de un equipo multidisciplinario. Se requieren más estudios en el contexto colombiano que identifiquen de manera oportuna los desenlaces maternos y fetales. Se destaca el papel de la ecocardiografía como herramienta clave para la evaluación y estratificación no invasiva del riesgo de las pacientes embarazadas.
FinanciaciónUniversidad CES y Hospital General de Medellín.
Conflicto de interesesNinguno.
A la Universidad CES y al Hospital General de Medellín.