La estenosis aórtica es la valvulopatía primaria más frecuente en el mundo; alcanza una prevalencia estimada en 7,6 millones de personas mayores de 75 años en Europa y Estados Unidos, aunado al aumento en la expectativa de vida de la población mundial que hará que esta tasa continúe en ascenso1.
En el momento del diagnóstico de esta valvulopatía, aproximadamente el 50% de los pacientes son asintomáticos y varios pueden tener a fracción de eyección (FE) preservada; a este tipo de pacientes se les ha clasificado en un estadio C1 según la guía de la Asociación americana del corazón/Colegio americano de Cardiología (AHA/ACC, sus siglas en inglés) del año 2014. Su manejo consiste en un seguimiento clínico y ecocardiográfico cada 6 a 12 meses (recomendación dada por expertos y basada en estudios retrospectivos)2. Sin embargo, se benefician de un reemplazo valvular temprano aquellos que tienen riesgo quirúrgico bajo (puntaje<4 según la Sociedad de cirujanos del tórax –STS, su sigla en inglés-) y tienen características adicionales de mal pronóstico, tales como síntomas desencadenados por una prueba de esfuerzo, calcificación severa de la válvula con limitación para su apertura, velocidad de flujo transvalvular>5 m/s, gradiente medio>60mm Hg y aumento de la velocidad de flujo valvular de más de 0,3 m/s/año3.
Recientemente, la actualización de la guía AHA/ACC de 2017 recomienda el reemplazo valvular aórtico quirúrgico tanto para los pacientes con estenosis aórtica severa sintomáticos (estadio D), como para los asintomáticos (estadio C) que cumplan con alguna indicación quirúrgica, siempre y cuando el riesgo quirúrgico sea bajo o intermedio3. Dicha recomendación podría interpretarse de dos formas: todos los pacientes con estenosis aórtica severa independientemente de los síntomas deberán ser llevados a reemplazo valvular aórtico quirúrgico, o los pacientes asintomáticos deberán tener alguna característica de mal pronóstico para ser llevados a cirugía; esta última interpretación es la que concuerda con el texto de las guías del 2014. Por su parte, la guía de la Sociedad Europea de Cardiología de 20174 propone que la observación en pacientes sin factores de mal pronóstico parece ser segura, mientras que es poco probable que la cirugía temprana traiga beneficio.
¿Qué debo saber mientras observo?Es importante recordar que el riesgo de muerte súbita de estos pacientes es del 1-1,5% al año, y que existen ciertos factores que dificultan la estrategia de seguimiento, como lo son la interpretación y progresión variable de las manifestaciones clínicas, el daño miocárdico intrínseco irreversible una vez aparece la sintomatología y el incremento en el riesgo quirúrgico a medida que aumenta la edad5. Además, cuando inician los síntomas, el riesgo de muerte súbita se dobla en los primeros tres a seis meses, y aproximadamente el 6,5% muere en espera del reemplazo valvular aórtico quirúrgico6. Por esto se han investigado de manera exhaustiva en los últimos años otros parámetros clínicos, paraclínicos e imagenológicos que se han relacionado con mal pronóstico y progresión rápida, y a su vez pueden ayudar a definir la necesidad del reemplazo valvular aórtico quirúrgico temprano en este grupo de pacientes durante la observación clínica5 (tabla 1).
Parámetros de mal pronóstico y rápida progresión en pacientes con estenosis aórtica severa asintomáticos
| Clínicos | Tabaquismo, dislipidemia, género masculino, diabetes mellitus, hipertensión arterial, enfermedad renal crónica, enfermedad coronaria, edad, falla cardiaca y la inactividad. |
| Prueba de esfuerzo anormal | Presencia de arritmias ventriculares, respuesta anormal de la presión arterial, y la depresión del segmento ST |
| Parámetros ecocardiográficos | Volumen latido indexado<35ml/m2 Aurícula izquierda dilatada Hipertrofia ventricular izquierda e hipertensión pulmonar Impedancia válvulo arterial (ZVa)* Strain longitudinal global** |
| Tomografía computarizada | Calcificación severa de la válvula aórtica>1274 AU (Arbitrary Units) en mujeres y>2065 AU en hombres |
| BNP (Péptido Natriurético Cerebral) | Valor pronóstico tanto en reposo como en el pico del ejercicio |
Un metaanálisis reciente comparó la estrategia conservadora frente al reemplazo valvular aórtico quirúrgico temprano (definido en solo dos estudios como intervención en los próximos tres meses luego del diagnóstico), y halló un riesgo de mortalidad por cualquier causa 3,5 veces mayor en los pacientes asignados a una estrategia conservadora5. Sin embargo, un nuevo metaanálisis que comparó estas dos estrategias encontró solo una tendencia a la disminución en la mortalidad por cualquier causa de los pacientes sometidos a reemplazo valvular aórtico quirúrgico temprana frente a la estrategia de reemplazo valvular aórtico quirúrgico conducida por síntomas, sin una diferencia significativa en el desenlace de muerte por causa cardiovascular o muerte súbita7. Estos metaanálisis se basan en estudios observacionales, de ahí que sea difícil sacar conclusiones certeras acerca de la mejor estrategia en este grupo de pacientes, y es por esto que los parámetros nombrados previamente, así como nuevas rutas de selección individual fundamentadas en las necesidades metabólicas y condición de fragilidad, podrían ser una clave en una evaluación más objetiva que permita definir la necesidad del reemplazo valvular aórtico quirúrgico temprano.
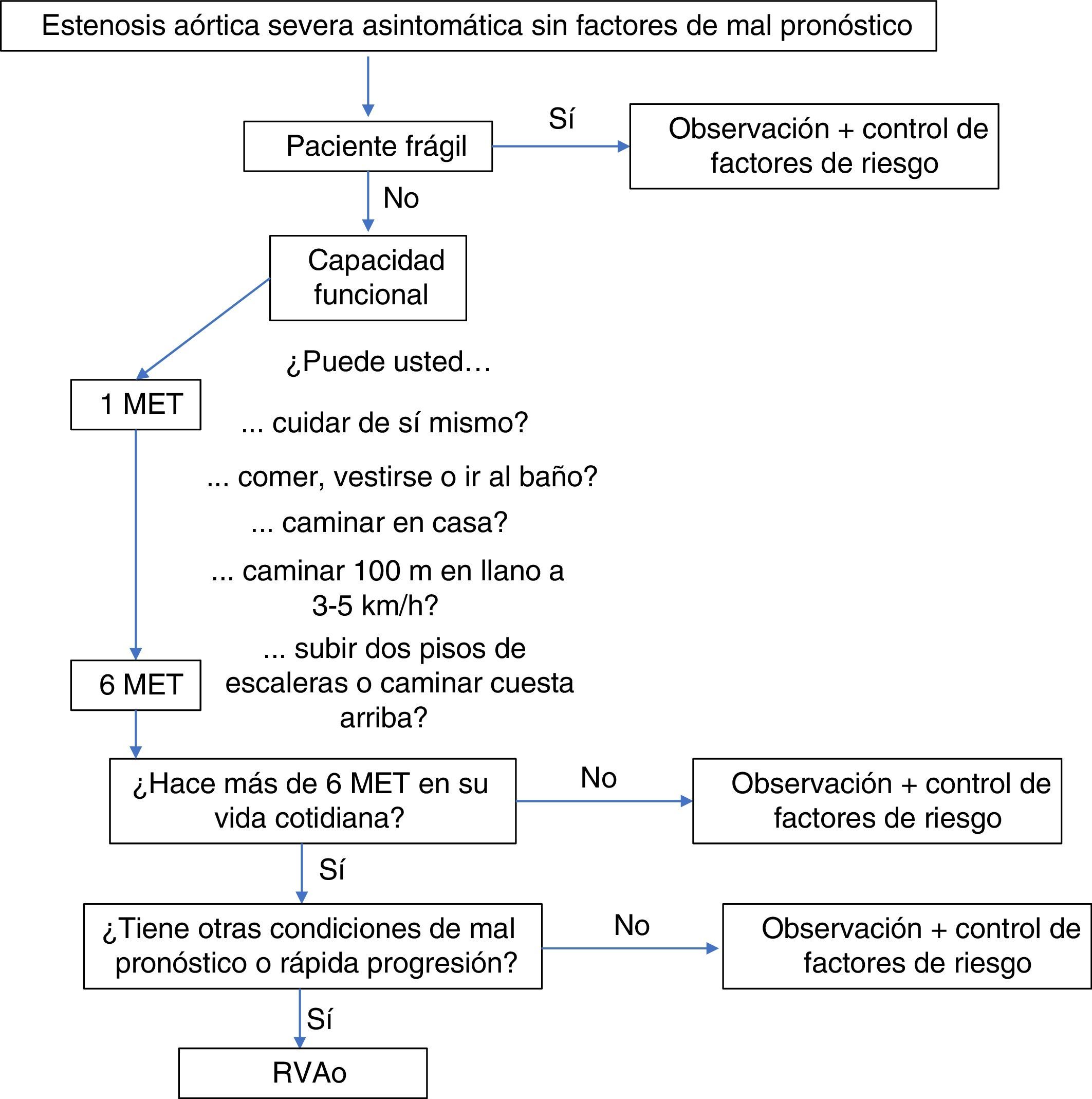
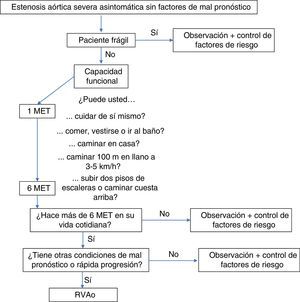
Nuevas rutas de seguimiento del paciente asintomático con estenosis aórticaLa valoración individual e integral de estos pacientes debería incluir la fragilidad y la tasa metabólica necesaria diaria. Recientemente, han aparecido escalas de fragilidad para valorar candidatos a TAVR (válvula aórtica transcatéter), las cuales podrían usarse en la actualidad para orientar la estrategia de tratamiento en este grupo de pacientes pues cuanto más frágiles sean estos más fácil será la decisión de observarlos solamente.
Así mismo, existen escalas que permiten estimar la capacidad funcional, medida en equivalentes metabólicos (MET), que pueden usarse para estimar la actividad diaria de un paciente asintomático en su vida cotidiana8. En el contexto de un paciente sin requerimientos metabólicos altos en quien probablemente no se desarrollen síntomas, es posible que no sea necesario evaluar otros parámetros pronósticos, por lo que podría ser suficiente observarlo y controlar los factores de riesgo clínicos antes de someterlo a un riesgo quirúrgico innecesario (fig. 1). Sin embargo, se requerirían estudios que evalúen la utilidad de estas variables en el algoritmo de decisión.
Fisiopatología de los factores de riesgo en la estenosis aórtica ¿Debemos controlarlos mientras observamos?El concepto del proceso osteogénico es la clave de la respuesta patogénica a la lesión en la enfermedad valvular fibrocalcificante, en la que numerosos estudios han demostrado un incremento en la expresión de la proteína morfogénica ósea (BMP) originada en el endotelio de la porción aórtica de la válvula9. Estos procesos pro-osteogénicos se ven direccionados por inhibidores directos de la señalización osteogénica, células inflamatorias, citoquinas proinflamatorias, angiotenina II, estrés oxidativo y enzimas de degradación de la matriz, que a su vez están relacionados con factores de riesgo controlables como la hipertensión arterial, la diabetes mellitus, la hiperlipidemia y el tabaquismo10. En este sentido, sabiendo de antemano que no hay un tratamiento médico establecido para prevenir la progresión de la enfermedad o retardar la necesidad del reemplazo valvular aórtico quirúrgico, el control de los factores de riesgo dentro de un periodo de observación, al menos podría retrasar la manifestación de síntomas que en muchos contextos aparecen con la descompensación o mal control de estos.
Las diferentes interpretaciones que pueden darse alrededor del manejo de los pacientes con estenosis aórtica severa asintomática y fracción de eyección preservada, reflejan que aún no existe evidencia contundente que permita indicar que el reemplazo valvular aórtico quirúrgico temprano sea la respuesta definitiva a este interrogante, y demuestran la necesidad de desarrollar y validar nuevas rutas de seguimiento que ayuden a definir y orientar los algoritmos de tratamiento. Aún no se sabe si observar sea mejor que operar, pero lo que sí es cierto es que individualizar al paciente en un contexto de manejo multidisciplinario y de “heart team” podría traer mejores resultados.