El rabdomioma es un tumor poco frecuente, más aún cuando es diagnosticado en la vida intrauterina; su pronóstico es variable y su etiología permanece desconocida. Se manifiesta clínicamente en la vida fetal de forma asintomática hasta generar un compromiso catastrófico por arritmias severas, hidrops y muerte. Se describe el caso de una paciente primigestante, de 25 años de edad, remitida por masa cardiaca fetal, en cuyo feto y mediante ecografía se le encontraron imágenes ecogénicas en el ventrículo izquierdo, adheridas al septo, sin compromiso hemodinámico. Al nacer, la resonancia evidenció nódulos subependimarios bilaterales. Se decidió tratar con anticonvulsivantes.
DiscusiónEl rabdomioma corresponde al 60% de los tumores cardiacos fetales, y le siguen en frecuencia los teratomas y los fibromas. Los factores de riesgo asociados se desconocen. El diagnóstico se apoya en una visión de 4 cámaras. El pronóstico depende del compromiso.
ConclusionesLas arritmias severas y el hidrops pueden conducir a muerte fetal como consecuencia del rabdomioma cardiaco. Por tanto, se debe llevar a cabo un seguimiento continuo, además de considerar distintos diagnósticos diferenciales.
Rhabdomyomas are rare tumors, even more so when diagnosed in intrauterine life; their prognosis is variable and etiology remains unknown. Their clinical expression in fetal life is asymptomatic until they develop a catastrophic impairment of severe arrhythmias, hydrops and death. We report a case of a 25 year-old primigravid woman, referred for a fetal cardiac mass, in a fetus where an ultrasound revealed left ventricular echogenic focus without hemodynamic impairment. At birth, resonance evidenced bilateral subependymal nodes. Anticonvulsant drugs were the treatment of choice.
DiscussionRhabdomyoma account for 60% of fetal cardiac tumors, followed in frequency by teratomas and fibroids. Associated risk factors are unknown. Diagnosis relies on vision of a 4D vision camera. Prognosis depends on impairment.
ConclusionsSevere arrhythmias and hydrops can lead to fetal death as a consequence of cardiac rhabdomyoma. Thus a constant monitoring must be maintained, as well as considering multiple differential diagnosis.
La prevalencia de tumores cardiacos que reporta la literatura y que se basa en 11.000 autopsias realizadas a niños, es del 0,027%1. Entre tanto, la incidencia descrita por autores en centros de remisión, varía de 0,11 a 0,14% en fetos evaluados, luego de ser remitidos a estudios ecocardiográficos. De los diferentes tipos de tumores del corazón fetal, los más comunes son los rabdomiomas. Una mínima proporción cursan con una neoplasia maligna.
Una de las revisiones más completas y recientes sobre la frecuencia de los tumores en los fetos, reportó que específicamente los de corazón fueron los más comunes2. En la unidad fetal del Hospital General de Medellín, se han reportado dos casos de teratomas sacrococcígeos, un epignatus y un linfangioma cervical en el mismo tiempo de evaluación.
En cuanto a los tumores cardiacos, estos afectan las cuatro cavidades pero con mayor frecuencia los ventrículos. En lo concerniente al diagnóstico en la edad gestacional, es variable, siendo más común en el segundo trimestre. Las complicaciones prenatales dependen de la ubicación del tumor y sus efectos obstructivos. El peor signo pronóstico es el desarrollo de hidrops.
CasoPrimigestante de 25 años, remitida para una ecocardiografía fetal a causa de diagnóstico de tumor cardiaco fetal encontrado en ecografía a las 35 semanas.
Durante la valoración se encontró feto único femenino, con crecimiento adecuado en el percentil 40, para una edad gestacional de 36 +6 semanas. La evaluación anatómica fetal no evidenció otras alteraciones ni se identificaron lesiones en el cerebro.
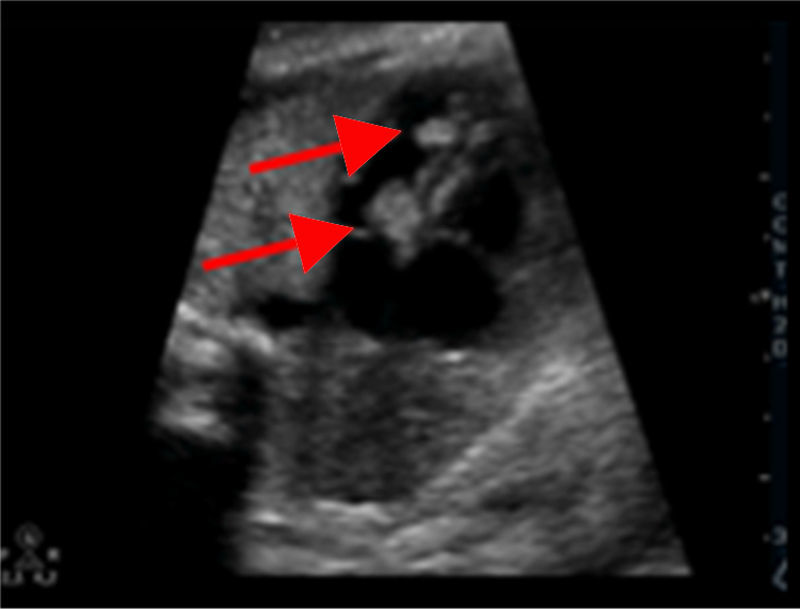
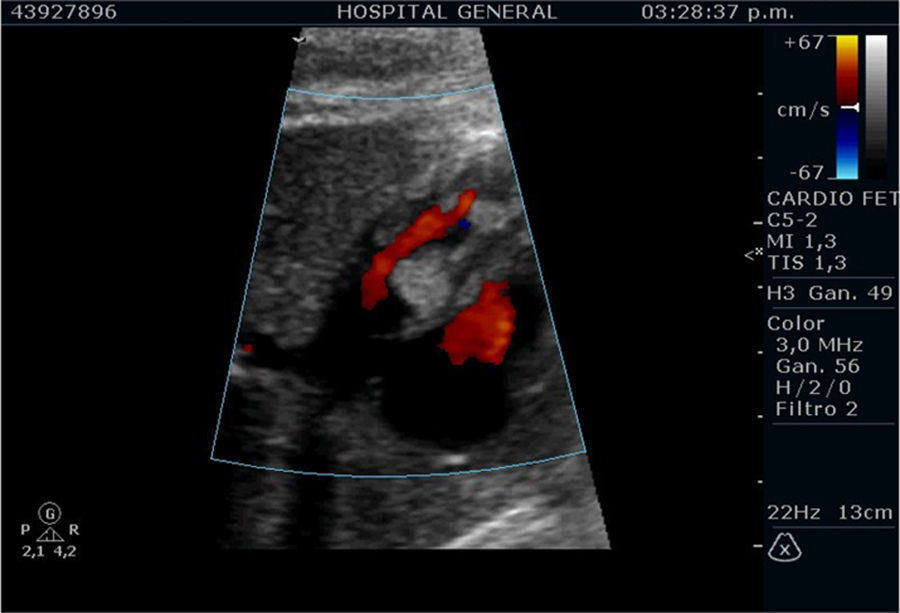
En la cavidad izquierda se identificó una imagen ecogénica (fig. 1) de bordes definidos, adherida a la pared septal del ventrículo izquierdo, de 11×8mm y otras lesiones de iguales características aunque de menor tamaño ubicadas hacia el ápex ventricular izquierdo. El resto de la anatomía cardiaca no presentaba alteraciones estructurales. No se identificaron signos de descompensación hemodinámica como hidrops o derrames.
Tampoco presentaba regurgitación de válvula mitral y la relación E/A de la mitral y la válvula tricúspide era normal; se observó, sin embargo, regurgitación leve de la válvula tricúspide. Además, se encontraron algunos latidos extras esporádicos de tipo supraventricular y un grado mínimo de insuficiencia de la válvula tricúspide.
No se identificó obstrucción al flujo sobre las válvulas semilunares.
Las pruebas de bienestar fetal fueron normales. Se decidió continuar con un plan de seguimiento semanal y programar una inducción a la semana 39.
Se atendió parto vértice espontáneo a la semana 38, sin compromiso fetal durante el trabajo de parto y nació neonato de género femenino, de 3.000 gramos de peso, apgar 9–10 al 1-5 minutos respectivamente, con adecuada adaptación.
Madre e hija fueron hospitalizadas. Mediante ecocardiografía se evidenciaron las mismas lesiones cardiacas del periodo prenatal; no obstante, en la resonancia magnética cerebral, se detectaron múltiples lesiones (fig. 2).
En la actualidad, la niña tiene 2 años, está bajo tratamiento anticonvulsivante, las lesiones del corazón han desaparecido y no requiere tratamiento cardiaco.
DiscusiónEl rabdomioma es el tumor más frecuente en el corazón fetal. En una revisión multicéntrica publicada por Holley et al.3 fue la lesión tumoral más común y aconteció en un 89%, seguida en frecuencia por los fibromas con un 5%, los hemangiomas en un 5% y por último, los teratomas. En 2008, Zhou reportó 12 casos con análisis histológico de tumores diagnosticados en la vida fetal: 6/12 fueron rabdomiomas, 2/12 fibromas, 2/12 teratomas, 1/12 lipomas y 1/12 hemangiomas. Los mixomas son extremadamente excepcionales en la vida fetal4.
En la ultrasonografía se evidencian lesiones con ecogenicidad aumentada y homogénea que contrastan con las paredes cardiacas y su contenido anecoico; su tamaño es variable, al igual que su número y su ubicación dentro del corazón. Cuando la lesión es aislada se hace imperativo considerar otras etiologías histológicas diferentes al rabdomioma5.
Por su parte, los fibromas tienden a tener ecogenicidad menor en comparación con el rabdomioma, y cuentan con espacios anecoicos en su interior. Se ubican principalmente en el ventrículo izquierdo en su septo. No se relacionan con condiciones genéticas1. Una lesión más periférica que sale del pericardio, aislada y cuya apariencia ultrasonográfica es bastante heterogénea, con componente sólido y quístico, sugiere un teratoma; sin embargo, se han reportado algunos casos con lesiones satélite6. Los hemangiomas se reportan como lesiones de ecogenicidad mixta, solitarios y se ubican principalmente en la base del corazón. El mixoma es más característico de niños mayores y adultos, y su ubicación principal es auricular1.
La importancia de los tumores del corazón radica en dos factores. El primero es el análisis preventivo, especialmente en familias con esclerosis tuberosas o antecedentes de tumores previos, en vista de que el rabdomioma es el tumor más común y hace parte de un trastorno autosómico dominante. El segundo, es la revisión adecuada de la lesión cardiaca identificada, sus efectos hemodinámicos y la posible secuencia de lesiones estructurales por fenómenos oclusivos7. Aunque el diagnóstico específico de la lesión por ultrasonido es imposible, las características mencionadas, los datos estadísticos y el compromiso de otros órganos orientan acerca de las probabilidades. De esta manera, podrá haber mayor claridad en cuanto al pronóstico al momento de dar una consejería.
El curso fetal de estas lesiones es variable:
- 1.
Regresión espontánea. Especialmente en los casos de rabdomioma y hemangioma.
- 2.
Cambios obstructivos leves, con derrame o signos de obstrucción sin compromiso hemodinámico.
- 3.
Compromiso hemodinámico severo e hidrops.
- 4.
Arritmias, en su mayoría extrasístoles.
En cuanto a los rabdomiomas, se ha reportado una regresión espontánea hasta en un 90% de los casos8, la cual se ha visto exclusivamente en la vida postnatal.
Una vez diagnosticado el tumor, es preciso seguir varios pasos para mejorar la evolución.
En definitiva, no hay procedimientos quirúrgicos o intervención prenatal para resecar o esclerosar estos tumores, y de haberlos, se indicarían sólo en los casos con compromiso urgente y severo de la salud fetal asociado a una prematurez extrema. En la actualidad no hay criterios predictivos de compromiso severo para programar un tipo de intervención. Luego de identificar la lesión, se aborda el siguiente protocolo de estudio:
- I.
Ecocardiografía fetal
- 1.
Descripción completa de la masa, tamaño, número, ecogenicidad, ubicación y bordes (irregulares, lisos o lobulados), así como su característica quística, sólida o vascular.
- 2.
Cambios hemodinámicos asociados. Efectos oclusivos, disfunción cardiaca o arritmias:
- a.
Velocidades en las válvulas atrio-ventriculares y ventrículo-arteriales.
- b.
Descartar derrame pericárdico y cardiomegalia.
- c.
Descartar insuficiencias o regurgitación transvalvular atrio-ventricular.
- d.
Evaluar el sistema venoso precordial (vena cava inferior, ductus venoso) y verificar signos de incremento de sobrecarga o disfunción cardiaca. Las masas intraventriculares dificultan la evaluación de la fracción de acortamiento, al igual que algunas marcas para la medida del índice de desempeño miocárdico (índice de TEI).
- e.
Las extrasístoles son las arritmias más comunes, sin embargo se han encontrado casos de Wolff-Parkinson-White8. En caso de flutter o taquiarritmias persistentes el uso de digoxina y otros antiarritmicos como sotalol y flecainida puede ser efectivo9. Los factores más importantes y determinantes del pronóstico fetal son el tamaño mayor de 20mm y la presencia de arritmias persistentes e hidrops.
- f.
En casos de derrame pericárdico o torácico severo puede realizarse, según la edad gestacional, un drenaje percutáneo cuando se produce efecto compresivo y obstructivo sobre el retorno venoso9.
- g.
Aunque se han reportado algunas anomalías estructurales como tetralogía de Fallot e hipoplasia de ventrículo izquierdo, no es claro que esto se asocie con el efecto del tumor intracardiaco8.
- a.
- 1.
- II.
Evaluación fetal completa y revisión de la existencia de otras alteraciones o tumores en otros órganos y características de síndromes asociados, como el de Proteo (hemangiomas, hemihipertrofia, macrodactilia, microcefalia)9. En esta última se pueden identificar lesiones cerebrales incluso antes de ser aparentes en otros órganos del feto. En los casos en que estas no puedan ser identificadas mediante ultrasonido, se recurre a la resonancia magnética nuclear prenatal. No se requiere cariotipo fetal; sin embargo, podría solicitarse estudio genético en células de líquido amniótico para la evaluación de la mutación en los cromosomas 9 (TSC1) o 16 (TSC2) en casos de sospecha de esclerosis tuberosa10.
Esto es certero en casos sin ninguna lesión aparente, porque la presencia de dos criterios mayores como las lesiones del corazón, el cerebro o el riñón hacen el diagnóstico de esclerosis tuberosa hasta que se demuestre lo contrario10.
- III.
Maduración pulmonar profiláctica. Remisión para evaluación y atención de parto en un centro con servicios de Neonatología, UCI neonatal, Cardiología pediátrica y Medicina materno fetal. La vía del parto depende de la indicación obstétrica, excepto en los casos con falla cardiaca o hidrops. Se sugiere parto en la semana 39.
- IV.
Estudio familiar. Las lesiones tipo angiolipomas y quistes en los riñones y cambios heterotopia cerebral son los de mayor compromiso. La ecografía renal y la resonancia cerebral son parte de la evaluación inicial del estudio en los padres. Sin embargo, en otros tejidos también se pueden encontrar lesiones propias de la esclerosis tuberosa, como retina, huesos, boca, etc.9
- V.
Consejería. En caso de reunir criterios de esclerosis tuberosa se podrá informar a los padres el pronóstico. La mayoría de estas lesiones regresa espontáneamente. No obstante, según algunos reportes10 los afectados por lesiones cerebrales pueden presentar retraso mental en 38% de los casos y convulsiones en el primer año de vida. Se ha reportado una sobrevida del 67% de los casos diagnosticados in útero1. Los fibromas tienen un pronóstico algo peor. Pueden complicarse de igual forma en la vida fetal y su regresión no se presenta como en el caso del rabdomioma. La mortalidad prenatal puede ser del 50%, mientras que la sobrevida en el periodo neonatal es del 29%8. El mejor pronóstico lo tienen los hemangiomas, en vista de que su principal efecto es el derrame y la mayoría mejora en el período post-natal, con una sobrevida que puede alcanzar el 83%8. Finalmente, los teratomas, tienen una sobrevida similar a la del rabdomioma, 65%. El riesgo de recurrencia depende de si se cuenta con la mutación del gen. Se adquiere mediante un patrón de herencia autosómica dominante, pese a lo cual dos tercios de los casos se deben a la mutación esporádica; además, la expresión de la enfermedad es variable.
Los tumores en el corazón son una patología poco frecuente, cuya incidencia varía entre 0,11 a 0,14% entre todos los pacientes remitidos a una ecocardiografía fetal. No obstante, la cifra debe ser aún menor cuando se analiza como denominador la población general y no la seleccionada para un estudio especial. Por fortuna, en el plano de las cuatro cámaras pueden verse con claridad.
El diagnóstico por tipo de lesión es más complejo, si bien algunas características ultrasonográficas pueden orientarlo. La importancia radica en el pronóstico y la consejería, que a su vez dependen del tipo de lesión. Los rabdomiomas hacen parte de una enfermedad neurocutánea con compromiso cerebral que conlleva secuelas importantes en un porcentaje alto de los afectados.
Durante el embarazo debe hacerse una evaluación muy precisa del compromiso hemodinámico. La obstrucción de un tracto de salida o de las válvulas atrio-ventriculares puede llevar a disfunción, insuficiencia o estenosis, y acarrear secuelas semejantes a las de las estenosis valvulares. En caso de taquiarritmias persistentes se puede hacer tratamiento, sin embargo no se ha valorado si la respuesta es igual a aquella que se observa cuando hay fenómenos intrínsecos de la conducción.
Ya que la mayoría de diagnósticos se hace en el segundo trimestre, la maduración pulmonar profiláctica es ideal.
Finalmente, cabe resaltar que se requiere evaluación multidisciplinaria con especialistas en Medicina materno-fetal, Cardiología pediátrica, Neonatología, Genética y Psicología.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
FinanciaciónNinguna financiación privada ha sustentado este estudio.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.