la hipertensión arterial es una de las principales causas de enfermedad cardiovascular. Se encuentra una limitada caracterización local de su tratamiento en nuestra población.
Metodologíaestudio de corte transversal sobre la prescripción de fármacos antihipertensivos, la efectividad del tratamiento y la inercia clínica en pacientes atendidos en 2014. Se estableció la efectividad según el Sevent Report of the Joint National Committee y se definió inercia clínica como la falta de modificaciones para alcanzar la meta terapéutica. Se incluyeron variables sociodemográficas y farmacológicas. Se aplicaron modelos de regresión logística.
Resultadosde un total de 4.195 pacientes, se obtuvo una muestra aleatoria de 309, el 54,7% eran mujeres y 52,8% tenían más de 60 años. Los antihipertensivos más utilizados fueron losartán e hidroclorotiazida (20,8% cada uno). Se halló un control de cifras tensionales en el 75,3% de un total de 675 consultas y de las 167 visitas que no presentaron control tensional se evidenció inercia clínica en 47,9%. Tener prescrito concomitantemente un antidiabético se asoció con menor probabilidad de que se presentara inercia clínica (p=0,032; OR: 0,21; IC95%: 0,051-0,879).
Conclusiónla proporción de pacientes que no logran las metas de control de tensión arterial y la frecuencia de inercia clínica es menor que en otras series de pacientes.
Arterial hypertension is one of the main causes of cardiovascular disease. The characteristics of its treatment in the population at a local level are relatively unknown.
MethodsA cross-sectional study was conducted on the prescribing of antihypertensive drugs, the efficacy of the treatment, as well as the clinical inertia in patients seen in the year 2014. The efficacy was established according to the Seventh Report of the Joint National Committee, and clinical inertia was defined as lack of modifications to achieve the therapeutic aim. Sociodemographic and pharmacological variables were included in the logistical regression models.
ResultsOut of a total sample of 4,195 patients, a randomised sample of 309 patients was obtained, of which 54.7% were women, and 52.8% were over 60 years of age. The antihypertensive drugs most used were losartan and hydrochlorothiazide (20.8% each). Blood pressure control was observed in 75.3% of a total of 675 clinical visits, and of the 167 visits where the blood pressure was not controlled, there was evidence of clinical inertia in 47.9%. To have a concomitant antidiabetic drug prescribed was associated with a lower possibility of there being clinical inertia (P=.032; OR: 0.21; 95% CI: 0.051-0.879).
ConclusionThe proportion of patients that do not achieve the targets of blood pressure control, as well as the frequency of clinical inertia, are lower than those found in other patient series.
La hipertensión arterial (HTA) es la enfermedad crónica más frecuente en la práctica clínica y una de las principales causas de riesgo cardiovascular. Tiene una prevalencia mundial entre 20-45%1 y nacional del 23% en la población adulta; no obstante, en Estados Unidos y en Colombia tan solo el 34 y el 40% respectivamente, han logrado el control de las cifras3.
La Organización Mundial de la Salud (OMS) menciona que el porcentaje de adherencia al tratamiento de los pacientes con enfermedades crónicas llega a un 50% en países desarrollados, y que aproximadamente el 20% de la población mundial padece HTA mientras que sólo entre 3 y 34% de este grupo controla su presión con un tratamiento antihipertensivo2.
El riesgo para su desarrollo aumenta con la edad, estilos de vida y comorbilidades asociadas1,4–6. Se han establecido diferentes estrategias preventivas para la HTA, relacionadas específicamente con estilos de vida, en especial la dieta y el ejercicio. Una vez el diagnóstico se ha establecido, se busca limitar el daño en órganos blanco por medio de medicamentos; no obstante, también se ha evidenciado falta de control y mala adherencia al tratamiento farmacológico2.
Para el manejo de la HTA se usan los diuréticos, los antagonistas de los canales de calcio (ACC), los inhibidores del sistema renina-angiotensina-aldosterona, los β-bloqueadores (BB), entre otros, ya sea en monoterapia o combinados, para así obtener las cifras de tensión arterial (TA) deseadas1,4,5,7,8. La inercia clínica se define como la tendencia de los médicos de no modificar el tratamiento a pesar de estar indicado, hecho que se explica principalmente por temor del médico a intensificar la terapia o incapacidad de reconocer la falta de control (desconociendo las guías de práctica clínica, subestimando el riesgo del paciente y por falta de motivación en el control a largo plazo)9,10. Se ha reportado falta de control de la presión arterial en el 18,3% de las consultas de pacientes de 20 ciudades colombianas, y de estos el 81,8% presentaron inercia clínica; además, se halló que era más común en aquellos pacientes que usaban antidiabéticos11.
Es por esto, que a pesar de que en la literatura se establece el tratamiento farmacológico más adecuado para iniciar, aún se puede evidenciar un control inapropiado de la TA en muchos pacientes7,12. Así, se buscó determinar la efectividad del tratamiento y la magnitud de la inercia clínica en una población de pacientes atendidos en un hospital de primer nivel y establecer los factores que influencian el control de la HTA.
Materiales y métodosEstudio descriptivo, de corte transversal, que incluye individuos con HTA, mayores de 18 años, de cualquier sexo, atendidos en consulta médica para control de esta morbilidad entre el 1°. de enero y el 31 de diciembre de 2014 en el Hospital San Pedro y San Pablo del municipio de La Virginia, Risaralda, Colombia.
Los criterios de exclusión solo se tuvieron en cuenta para aquellos pacientes menores de 18 años y los que no asistían a los controles establecidos por el programa del hospital.
A partir de una población de 4.195 pacientes con HTA, se realizó un muestreo aleatorio [proporción esperada de control de 40%13, error del 5,0%, intervalo de confianza (IC): 95%]; para la toma de la muestra se usaron reportes locales de control de presión arterial ya que la población de estudio tiene características propias y se requerían datos de una población de características similares para una inferencia estadística correcta13. La información la obtuvieron estudiantes de Medicina a partir de todas las historias clínicas de las consultas para control de la presión arterial durante el periodo de estudio, previo consentimiento por parte del hospital, y luego fue revisada por uno de los investigadores; se obtuvieron las siguientes variables:
- 1.
Sociodemográficas: edad (años), sexo (hombre/mujer), estado civil (casado/separado/ soltero/unión libre/viudo).
- 2.
Medidas antropométricas y paraclínicos (primera consulta de control): índice de masa corporal [IMC (kg/m2), creatinina (mg/dl), glicemia (mg/dl), colesterol total (mg/dl), lipoproteínas de baja densidad (LDL) (mg/dl), lipoproteínas de alta densidad (HDL) (mg/dl), triglicéridos (mg/dl)].
- 3.
Comorbilidad/factores de riesgo: diabetes mellitus tipo 2 (si/no), tabaquismo (si/no), dislipidemia (si/no), antecedentes personales de enfermedad coronaria (si/no), Antecedentes cardiacos (si/no), infarto agudo de miocardio (IAM) (si/no), accidente cerebrovascular (ACV) (si/no), enfermedad renal crónica (ERC) (si/no), sedentarismo (si/no), obesidad (si/no), otros antecedentes (si/no), ¿cuáles? (nombre de otros antecedentes).
- 4.
Medicamentos antihipertensivos: nombre del medicamento, dosis, cantidad entregada en todas las consultas. Se utilizó la dosis diaria definida (DDD) como unidad de medida de la utilización de los siguientes fármacos: inhibidores de la enzima convertidora de angiotensina (iECA), antagonistas del receptor de angiotensina-2 (ARA-II), diuréticos, BB y ACC.
- 5.
Comedicación dispensada: a) antiplaquetarios; b) antiinflamatorios no esteroideos (AINE); c) antidiabéticos, d) hipolipemiantes e) antiulcerosos.
- 6.
Seguimiento y efectividad: reporte de medición de la presión arterial sistólica y diastólica en las consultas durante el año de estudio, efectividad de la terapia en cada consulta (si/no) y proporción de consultas en metas de control y consejería sobre cambios del estilo de vida. La efectividad fue establecida con base en las recomendaciones del Sevent Report of the Joint National Committee - 7JNC14 (se aceptó como efectividad a las cifras tensionales en metas de control para la edad en cada consulta de los pacientes en el periodo de estudio, con base en las recomendaciones del 7JNC).
- 7.
Inercia clínica (si/no): se definió como la falta de modificaciones por parte del médico (adición de antihipertensivo, aumento de la dosis, cambio de medicamentos, recomendaciones de cambios de estilos de vida) para alcanzar la meta terapéutica establecida en al menos una consulta médica.
No se tuvo en cuenta como variable el tiempo de evolución de la HTA en la población de estudio, ya que el diseño del mismo no permitía identificar la antigüedad de la HTA en los pacientes.
Este trabajo recibió el aval del comité de Bioética de la Universidad Tecnológica de Pereira, en la categoría de investigación sin riesgo y se respetaron los principios de confidencialidad dados por la Declaración de Helsinki.
La muestra del estudio se obtuvo a través de EPIDAT 3.1. Los datos se analizaron con el paquete estadístico SPSS Statistics versión 22.0 para Windows (IBM. EE.UU). Se establecieron frecuencias y proporciones; se utilizaron pruebas t de Student o ANOVA para la comparación de variables cuantitativas y X2 para categóricas. Se aplicaron modelos de regresión logística binaria usando como variable dependiente la presencia o no de inercia clínica en la terapia antihipertensiva y como variables independientes aquellas que se asociaron de manera estadísticamente significativa en los análisis bivariados. Se determinó como nivel de significancia estadística una p<0,05.
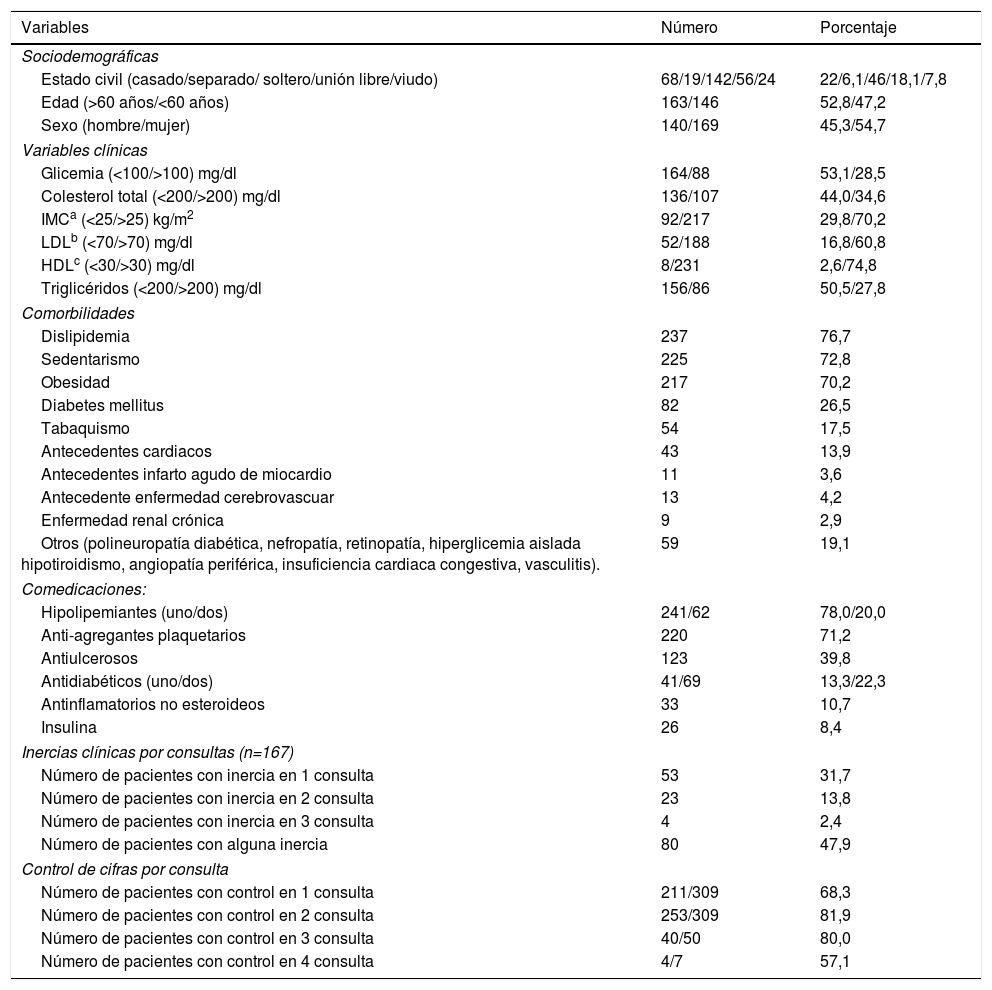
ResultadosSe obtuvo una muestra aleatoria de 309 pacientes. Las variables clínicas y sociodemográficas se muestran en la tabla 1. Hubo un ligero predominio de mujeres (54,7%) y de mayores de 60 años (52,8%) con una media de edad de 59,9±13,6 años.
Características sociodemográficas y clínicas de 309 pacientes con diagnóstico de hipertensión arterial que asistieron a control en el Hospital San Pedro y San Pablo de La Virginia, Risaralda, 2014
| Variables | Número | Porcentaje |
|---|---|---|
| Sociodemográficas | ||
| Estado civil (casado/separado/ soltero/unión libre/viudo) | 68/19/142/56/24 | 22/6,1/46/18,1/7,8 |
| Edad (>60 años/<60 años) | 163/146 | 52,8/47,2 |
| Sexo (hombre/mujer) | 140/169 | 45,3/54,7 |
| Variables clínicas | ||
| Glicemia (<100/>100) mg/dl | 164/88 | 53,1/28,5 |
| Colesterol total (<200/>200) mg/dl | 136/107 | 44,0/34,6 |
| IMCa (<25/>25) kg/m2 | 92/217 | 29,8/70,2 |
| LDLb (<70/>70) mg/dl | 52/188 | 16,8/60,8 |
| HDLc (<30/>30) mg/dl | 8/231 | 2,6/74,8 |
| Triglicéridos (<200/>200) mg/dl | 156/86 | 50,5/27,8 |
| Comorbilidades | ||
| Dislipidemia | 237 | 76,7 |
| Sedentarismo | 225 | 72,8 |
| Obesidad | 217 | 70,2 |
| Diabetes mellitus | 82 | 26,5 |
| Tabaquismo | 54 | 17,5 |
| Antecedentes cardiacos | 43 | 13,9 |
| Antecedentes infarto agudo de miocardio | 11 | 3,6 |
| Antecedente enfermedad cerebrovascuar | 13 | 4,2 |
| Enfermedad renal crónica | 9 | 2,9 |
| Otros (polineuropatía diabética, nefropatía, retinopatía, hiperglicemia aislada hipotiroidismo, angiopatía periférica, insuficiencia cardiaca congestiva, vasculitis). | 59 | 19,1 |
| Comedicaciones: | ||
| Hipolipemiantes (uno/dos) | 241/62 | 78,0/20,0 |
| Anti-agregantes plaquetarios | 220 | 71,2 |
| Antiulcerosos | 123 | 39,8 |
| Antidiabéticos (uno/dos) | 41/69 | 13,3/22,3 |
| Antinflamatorios no esteroideos | 33 | 10,7 |
| Insulina | 26 | 8,4 |
| Inercias clínicas por consultas (n=167) | ||
| Número de pacientes con inercia en 1 consulta | 53 | 31,7 |
| Número de pacientes con inercia en 2 consulta | 23 | 13,8 |
| Número de pacientes con inercia en 3 consulta | 4 | 2,4 |
| Número de pacientes con alguna inercia | 80 | 47,9 |
| Control de cifras por consulta | ||
| Número de pacientes con control en 1 consulta | 211/309 | 68,3 |
| Número de pacientes con control en 2 consulta | 253/309 | 81,9 |
| Número de pacientes con control en 3 consulta | 40/50 | 80,0 |
| Número de pacientes con control en 4 consulta | 4/7 | 57,1 |
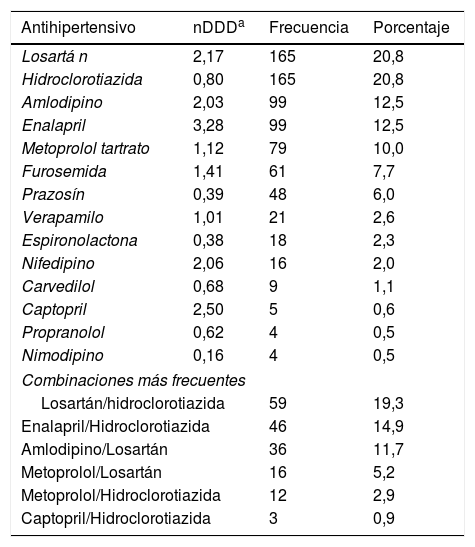
Los factores de riesgo más frecuentes fueron dislipidemia, sedentarismo y obesidad; las comedicaciones más empleadas fueron los hipolipemiantes y los antiagregantes plaquetarios, mientras que los antihipertensivos más utilizados fueron losartán e hidroclorotiazida (tabla 2). La media de antihipertensivos usados por paciente fue de 2,55±1,08.
Antihipertensivos usados en el manejo de la hipertensión arterial en el Hospital San Pedro y San Pablo de La Virginia, Risaralda, 2014
| Antihipertensivo | nDDDa | Frecuencia | Porcentaje |
|---|---|---|---|
| Losartá n | 2,17 | 165 | 20,8 |
| Hidroclorotiazida | 0,80 | 165 | 20,8 |
| Amlodipino | 2,03 | 99 | 12,5 |
| Enalapril | 3,28 | 99 | 12,5 |
| Metoprolol tartrato | 1,12 | 79 | 10,0 |
| Furosemida | 1,41 | 61 | 7,7 |
| Prazosín | 0,39 | 48 | 6,0 |
| Verapamilo | 1,01 | 21 | 2,6 |
| Espironolactona | 0,38 | 18 | 2,3 |
| Nifedipino | 2,06 | 16 | 2,0 |
| Carvedilol | 0,68 | 9 | 1,1 |
| Captopril | 2,50 | 5 | 0,6 |
| Propranolol | 0,62 | 4 | 0,5 |
| Nimodipino | 0,16 | 4 | 0,5 |
| Combinaciones más frecuentes | |||
| Losartán/hidroclorotiazida | 59 | 19,3 | |
| Enalapril/Hidroclorotiazida | 46 | 14,9 | |
| Amlodipino/Losartán | 36 | 11,7 | |
| Metoprolol/Losartán | 16 | 5,2 | |
| Metoprolol/Hidroclorotiazida | 12 | 2,9 | |
| Captopril/Hidroclorotiazida | 3 | 0,9 | |
La mitad de los pacientes en quienes se usó espironolactona no presentaba falla cardiaca asociada (9 casos), un paciente la utilizaba en monoterapia y dos como segunda línea (5,5% y 11,1% respectivamente); el 10,3% de los pacientes en los que se usó prazosín lo hizo de primera (4,1%) o segunda línea (6,2%). En aquellos que recibían furosemida el 11,5% (n=7) los usó como segunda línea de manejo, de los cuales solo tres presentaba falla cardiaca asociada.
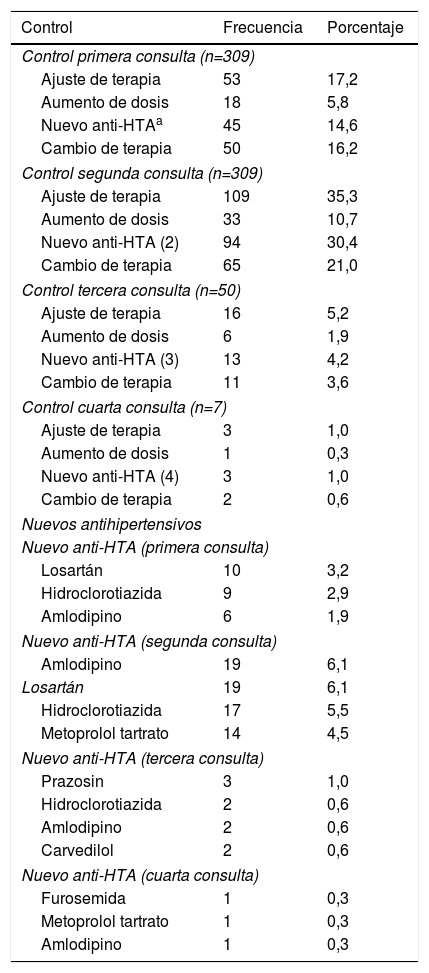
Se halló un control de cifras tensionales en el 75,3% (n=508) de un total de 675 consultas. De las restantes 167 visitas sin control tensional la inercia clínica estuvo presente en 80 de estas (47,9%) (tabla 3).
Ajuste y cambios de la terapia antihipertensiva en el manejo de la hipertensión arterial en el Hospital San Pedro y San Pablo de La Virginia, Risaralda, 2014
| Control | Frecuencia | Porcentaje |
|---|---|---|
| Control primera consulta (n=309) | ||
| Ajuste de terapia | 53 | 17,2 |
| Aumento de dosis | 18 | 5,8 |
| Nuevo anti-HTAa | 45 | 14,6 |
| Cambio de terapia | 50 | 16,2 |
| Control segunda consulta (n=309) | ||
| Ajuste de terapia | 109 | 35,3 |
| Aumento de dosis | 33 | 10,7 |
| Nuevo anti-HTA (2) | 94 | 30,4 |
| Cambio de terapia | 65 | 21,0 |
| Control tercera consulta (n=50) | ||
| Ajuste de terapia | 16 | 5,2 |
| Aumento de dosis | 6 | 1,9 |
| Nuevo anti-HTA (3) | 13 | 4,2 |
| Cambio de terapia | 11 | 3,6 |
| Control cuarta consulta (n=7) | ||
| Ajuste de terapia | 3 | 1,0 |
| Aumento de dosis | 1 | 0,3 |
| Nuevo anti-HTA (4) | 3 | 1,0 |
| Cambio de terapia | 2 | 0,6 |
| Nuevos antihipertensivos | ||
| Nuevo anti-HTA (primera consulta) | ||
| Losartán | 10 | 3,2 |
| Hidroclorotiazida | 9 | 2,9 |
| Amlodipino | 6 | 1,9 |
| Nuevo anti-HTA (segunda consulta) | ||
| Amlodipino | 19 | 6,1 |
| Losartán | 19 | 6,1 |
| Hidroclorotiazida | 17 | 5,5 |
| Metoprolol tartrato | 14 | 4,5 |
| Nuevo anti-HTA (tercera consulta) | ||
| Prazosin | 3 | 1,0 |
| Hidroclorotiazida | 2 | 0,6 |
| Amlodipino | 2 | 0,6 |
| Carvedilol | 2 | 0,6 |
| Nuevo anti-HTA (cuarta consulta) | ||
| Furosemida | 1 | 0,3 |
| Metoprolol tartrato | 1 | 0,3 |
| Amlodipino | 1 | 0,3 |
Un total de 6 de 45 pacientes a quienes se les había agregado un nuevo antihipertensivo en la primera consulta, tuvieron inercia clínica en alguna de las siguientes consultas del año. Además, 47 (18,6%) pacientes que estaban controlados en la segunda consulta, tuvieron inercia clínica en algunas de las siguientes consultas.
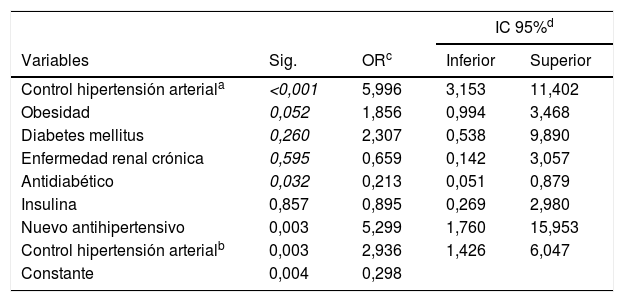
Análisis multivariadoAl realizar la regresión logística de la presencia de inercia clínica y las variables que se encontraron asociadas en el análisis bivariado, se halló que haber adicionado un nuevo antihipertensivo en la primera consulta y tener control de las cifras de presión arterial en la primera y segunda consulta se asociaron como factor de riesgo para que existiera inercia clínica en la población durante una de las siguientes consultas de control del año. También se encontró que los pacientes que tenían prescrito un antidiabético de manera concomitante, se asociaron como un factor protector para la inercia clínica para una de las siguientes consultas del año. En la tabla 4 se exponen las variables asociadas en el análisis multivariado.
Variables asociadas con la inercia clínica en el manejo de la hipertensión arterial en el Hospital San Pedro y San Pablo de La Virginia, Risaralda, 2014
| IC 95%d | ||||
|---|---|---|---|---|
| Variables | Sig. | ORc | Inferior | Superior |
| Control hipertensión arteriala | <0,001 | 5,996 | 3,153 | 11,402 |
| Obesidad | 0,052 | 1,856 | 0,994 | 3,468 |
| Diabetes mellitus | 0,260 | 2,307 | 0,538 | 9,890 |
| Enfermedad renal crónica | 0,595 | 0,659 | 0,142 | 3,057 |
| Antidiabético | 0,032 | 0,213 | 0,051 | 0,879 |
| Insulina | 0,857 | 0,895 | 0,269 | 2,980 |
| Nuevo antihipertensivo | 0,003 | 5,299 | 1,760 | 15,953 |
| Control hipertensión arterialb | 0,003 | 2,936 | 1,426 | 6,047 |
| Constante | 0,004 | 0,298 | ||
El estudio logró identificar la prescripción de fármacos antihipertensivos, la efectividad de la terapia y la inercia clínica en un grupo de pacientes de La Virginia, Risaralda en el año 2014. El antihipertensivo más usado fue losartán seguido de hidroclorotiazida6,14–17; no obstante, se ha encontrado que el inicio de cualquiera de los cuatro grupos farmacológicos recomendados por las guías de práctica clínica tiene reducciones similares en las cifras de la presión arterial cuando se emplean como monoterapia15. Losartán en conjunto con hidroclorotiazida (n=59; 19,28%) fue la combinación más usada en estos pacientes, dato relevante puesto que se ha demostrado que el control de las cifras de tensión puede ser más efectivo con la combinación de estos, por lo que es recomendado como primera línea de manejo por el 7JNC14,18; sin embargo la combinación benazepril y amlodipino frente a la combinación benazepril más hidroclorotiazida ha mostrado beneficios en pacientes con hipertensión en estadio 2, con reportes de hasta un 20% en la reducción del riesgo cardiovascular, siendo recomendados por la Sociedades Americana y Europea de Hipertensión como agentes de primera línea para esta población19–21.
Se encontró que tanto losartán como enalapril se usaron a DDD superiores a las recomendadas. Un trabajo realizado por este mismo grupo de investigación mostró que a 6.094 sujetos (14,6% de una población de dos Empresas Promotoras de Salud de la ciudad de Bogotá a los cuales se le prescribía losartán) se les formuló más de 100mg/día de losartán, dosis con la cual supera su pico de efectividad, con evidencia limitada que muestre su impacto sobre la morbilidad y mortalidad frente a dosis menores y que aumenta el riesgo de reacciones adversas como la hiperkalemia22. Al ser poblaciones diferentes, es preocupante encontrar estos fármacos en dosis superiores a las recomendadas, por lo cual la identificación de dichos errores en la formulación y la realización de intervenciones como las llevadas a cabo por este grupo de investigación o por Fernández et al.22,23, que demuestran reducción en las formulaciones inadecuadas, deben seguirse desarrollando.
El concepto de inercia clínica abarca la falla en la iniciación de un tratamiento o la falta de intensificación del mismo a pesar de que las metas no se hayan alcanzado, siendo identificado este parámetro como uno de los principales causantes de la HTA no controlada24, que asociado a otras variables como hábitos de vida no saludables y poca adherencia a la terapia farmacológica pueden conducir a peores resultados en los pacientes, y por ende a incremento de la mortalidad por enfermedad coronaria y por ACV24. En este estudio se presentó inercia en 47,9% de las consultas, estableciéndose una asociación con diferentes variables, en contraste con una investigación realizada en 20 ciudades de Colombia en la que se encontró que el 81,8% de las consultas que no lograron el control de la tensión arterial, presentaban inercia clínica11; por otra parte, una investigación realizada en España mostró que el 70,9% de los pacientes tenían pobre control de las cifras de tensión y que al 42,1% no se le realizó ningún tipo de modificación en la terapia a pesar de no estar en metas25. La menor frecuencia de inercia clínica encontrada en el presente estudio puede relacionarse con que en la actualidad el hospital de La Virginia es piloto en la aplicación de las recomendaciones trazadoras del Ministerio de Salud en HTA y diabetes mellitus, y que existen médicos dedicados a su aplicación.
También, en China y Estados Unidos se ha reportado una inercia clínica del 31% y 16,8% respectivamente (IC95%: 15,8% a 17,9% en los Estados Unidos); en el estudio chino se describe que el 70% de los médicos y el 85% de los pacientes creían que se alcanzaron los objetivos26,27.
Por otra parte, en un estudio realizado en Pereira, se determinó que sólo al 58,2% de la población estudiada se le realizaron modificaciones en el tratamiento antihipertensivo28, lo que indica que el 50% son factores asociados al prescriptor como las fallas para valorar las metas del tratamiento, no fijar metas claras de presión arterial, subestimar las necesidades de los pacientes y no identificar o manejar las comorbilidades asociadas, mientras que un 30% se asoció a factores relacionados con el paciente, como los hábitos de vida no saludables y la pobre adherencia farmacológica, y solo un 20% a factores del sistema sanitario como la carencia de guías de práctica clínica28.
La frecuencia de uso de metoprolol tartrato debe ser objeto de mayor discusión debido a que su efectividad puede ser menor que la de otros BB29. Así mismo, se identificó un uso inadecuado de la espironolactona en el 16,6% de los pacientes, puesto que a pesar de tener efectos beneficiosos en insuficiencia cardiaca congestiva (ICC), no se ha probado su efectividad en HTA y se recomienda emplearse como manejo de tercera o cuarta línea1. Pese a que el uso de los α-bloqueadores en nuestro estudio es frecuente, no se recomiendan para iniciar la terapia (10,3% de los casos), visto que la evidencia científica ha demostrado que aumenta la tasa de eventos cerebrovasculares (y empeora el control de la ICC al equipararse con el uso de un diurético tipo tiazida)1,2,5,6,8,13,30.
Se encontró una asociación entre la formulación de un antidiabético y no presentar inercia clínica en el manejo de la HTA, dato que es relevante. En pacientes con diabetes y ERC, el objetivo del tratamiento antihipertensivo es triple: reducir la presión arterial, minimizar el riesgo de complicaciones cardiovasculares y retardar la progresión de la morbilidad. En España, el estudio Presión Arterial en la Población Española en los Centros de Atención Primaria (PRESCAP) 2010, en donde el 31% de sujetos presentaba concomitantemente diabetes, mostró que el 50% tenía un control adecuado de la TA31. Sin embargo, una revisión sistemática estimó que el buen control tensional en pacientes con diabetes e HTA es de tan solo el 12%32. Conocer el control de la TA y su asociación con el manejo farmacológico en pacientes con diabetes o ERC, es un punto interesante a tener en cuenta para el desarrollo de futuros trabajos de investigación.
Entre las limitaciones del estudio se debe tener en cuenta que las cifras de TA fueron tomadas de los registros encontrados en las historias clínicas y no a cada sujeto con un mismo equipo estandarizado; no obstante, el hospital cuenta con el servicio de calibración de los equipos una vez cada tres meses y además las consultas de control elegidas en el estudio fueron atendidas por médicos generales que tienen la experticia y la calificación para realizar dicho procedimiento. Tampoco se conocen las razones de la elección de los antihipertensivos formulados por parte de los clínicos o en aquellos casos en los que no se usó, modificó o cambió un antihipertensivo. La población objeto de estudio fueron adultos de un hospital de primer nivel de un municipio y en su mayoría pertenecientes al régimen subsidiado del Sistema General de Seguridad Social en Salud (SGSSS), por lo que la información de este estudio se puede extrapolar solo a poblaciones con características similares.
López-Simarro33 ha descrito recomendaciones para reducir la inercia clínica, que pueden ser aplicables en el control de las diferentes patologías crónicas. Se describen determinantes del profesional, del paciente y del sistema de salud que afectan el acto médico y llevan a inercia clínica; recomiendan estrategias como la educación médica continua, el estudio de guías de práctica clínica basadas en la evidencia, la enseñanza del concepto de la inercia clínica y su impacto en la salud de los pacientes, los incentivos económicos a los profesionales, lo optimización de la relación médico-paciente, involucrar al paciente en el manejo (empleo de mensajes cortos y de fácil lectura que informen a los pacientes sobre los objetivos establecidos y les alienten a comentar su tratamiento con el médico), además de la utilización de auditorías y retorno de la información a los médicos, con intervenciones educativas a estos últimos21,22. También describen recordatorios informáticos en la historia clínica sobre la ausencia de cumplimientos de metas, reacciones adversas o tratamientos más efectivos, entre otras intervenciones33,34.
Deberían adelantarse nuevas investigaciones acerca de la prescripción de antihipertensivos en otras instituciones, para evaluar la adherencia a las guías y el impacto de dicho tratamiento tanto en la salud de los pacientes de nuestra localidad como en el SGSSS.
ConclusionesLos pacientes del Hospital San Pedro y San Pablo de La Virginia, están siendo tratados con medicamentos de alto valor terapéutico, propuestos en su mayoría por las guías de práctica clínica, a dosis adecuadas o superiores a las recomendadas. Además, se halló una efectividad comparativamente alta en el control de la HTA y una inercia clínica menor que puede ser la explicación del éxito logrado por el programa de atención establecido por dicha institución.
La información debe ser utilizada para establecer estrategias de mejoramiento de los programas de atención primaria enfocadas a evitar que se presente inercia clínica, lo que seguramente impactará en menores complicaciones de estos pacientes.
FinanciaciónUniversidad Tecnológica de Pereira y Audifarma S.A.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.