La cirugía de revisión en artroplastia total de cadera es un procedimiento más mórbido que la intervención primaria y su pronóstico se ve afectado directamente por los hallazgos y complicaciones quirúrgicas, las reintervenciones subsiguientes y las características sociodemográficas del paciente.
Materiales y métodosSe realizó un estudio descriptivo de tipo serie de casos con los pacientes entre 30 y 95 años llevados a revisión de reemplazo total de cadera (RTC) en los hospitales de San José e Infantil Universitario de San José entre enero de 2009 y julio de 2012. Sus datos sociodemográficos y clínicos se almacenaron en la base de datos y se analizaron mediante estadística descriptiva.
ResultadosSe incluyó a 70 pacientes con una media de edad de 63 ± 14 años; 38 eran mujeres (54%). Las causas de revisión primaria encontradas fueron: aflojamiento aséptico (44%), aflojamiento séptico (33%), luxación protésica (17%) y fractura periprotésica (6%). El tiempo quirúrgico medio fue 142 ± 68 minutos para la primera revisión y 133 ± 19 minutos para la segunda revisión. El número máximo de revisiones realizadas fue 2, pero el número de reintervenciones por otra causa fue mayor. Las principales causas de reintervención fueron: infección del sitio operatorio (ISO) superficial (63,15%), luxación protésica (15,7%), fractura periprotésica (11%) e ISO profunda (5,2%). No se presentó mortalidad temprana durante la revisión inicial, mientras que para la reintervención y el segundo tiempo de revisión fue del 5 y el 11%, respectivamente, secundarias a sepsis urinaria por bacterias multirresistentes.
DiscusiónLas causas de revisión primaria y reintervención encontradas en este estudio son acordes a las reportadas en la bibliografía médica. Las reintervenciones subsiguientes son comunes y se asocian en su mayoría con fracturas periprotésicas e infecciones. Las fracturas fueron la principal complicación intraquirúrgica y la mortalidad estuvo asociada con infección.
Nivel de evidencia clínicaNivel IV.
Revision total hip replacement surgery is more serious than the primary intervention, and prognosis is directly affected by the findings, surgical complications, re-operations, and patient sociodemographic characteristics.
Materials and methodsA descriptive study was conducted on a case series of patients between 30 and 95 years-old who underwent total hip replacement revision in San José Hospital and the San José University Children's Hospital between January 2009 and July 2012. Their demographic and clinical data were stored in a database and analysed using descriptive statistics.
ResultsThe study included 70 patients with mean age 63 ± 14 years, with 38 (54%) women. The causes of primary revision were: aseptic loosening (44%), septic loosening (33%), prosthetic dislocation (17%), and peri-prosthetic fracture (6%). The mean surgical time was 142 ± 68 minutes for the first revision and 133 ± 19 minutes for the second revision. The maximum number of revisions was 2, but the number of re-operations for other reasons was higher. The main causes of re-operation were: superficial surgical site infection (63.15%), prosthetic dislocation (15.7%), peri-prosthetic fracture (11%), and deep surgical site infection (5.2%). Early mortality during the initial revision was 0%, while for the second re-operation and revision time, it was 5% and 11%, respectively.
DiscussionThe causes of primary revision and re-intervention found in this study are consistent with those reported in the literature. The subsequent re-operations are common and are associated mostly to peri-prosthetic fractures and infections. Fractures were the main intra-operative complication and mortality was associated with infection.
Evidence levelIV.
Los seguimientos a largo plazo encontrados en la bibliografía ortopédica ponen de manifiesto el éxito de la artroplastia total de cadera, que se ve reflejado no solo en la satisfacción del paciente sino en su carácter costo-efectivo para el sistema de salud de un país. En la bibliografía estadounidense se reporta una tasa de 200.000 prótesis implantadas por año, con supervivencia de hasta el 95% a 15 y 20 años de seguimiento, y una satisfacción en el 99% de los pacientes1,2.
No obstante, como todo procedimiento quirúrgico, se asocia con riesgos y complicaciones que pueden influir desfavorablemente en la vida y bienestar de un paciente. En este punto, la cirugía de revisión se vuelve fundamental en el pronóstico funcional y vital de los pacientes con fallo protésico. En Estados Unidos, la cirugía de revisión representó el 17,5% de todos los procedimientos relacionados con artroplastia total de cadera realizados entre 1990 y 2003, con proyecciones que estiman un incremento en el volumen de revisiones de cerca de 70.000 casos para el año 2020 y aproximadamente 100.000 casos para el año 2030 (incremento del 137%), con costos alrededor de 25.000 $ por procedimiento3,4.
En las bases de datos de seis países europeos se encontró una tasa media de revisión para artroplastia total de cadera de 1,29 revisiones (de 1,28 a 1,30) por 100 componentes observados/año. Esto corresponde a una tasa de revisión del 6,54% después de los primeros 5 años y del 12,9% después de 10 años. Estos valores están basados en un número acumulado de 689.608 reemplazos primarios y 79.231 cirugías de revisión, con un seguimiento de 8,9 años. De todos los países estudiados, Suecia mostró los mejores resultados con tasas de revisión que fueron 1,8 veces menores a la media mundial. En cambio, Finlandia excedió este valor 3,15 veces.
La cirugía de revisión trae consigo mayor número de complicaciones cuando se compara con el procedimiento primario, lo cual se suma a mayor uso de recursos (especialmente cuando la causa de la revisión es infección) que se refleja en aumento del tiempo quirúrgico, mayor requerimiento de injertos, sustitutos óseos, transfusiones sanguíneas, estancia hospitalaria prolongada y mayor demanda de programas de hospitalización domiciliaria5–7.
A diferencia de Norteamérica y Europa, donde existen estadísticas fiables de los pacientes llevados a cirugía de revisión, en lo relacionado con reintervención, mortalidad y causalidad, en nuestro medio la información disponible es limitada en cuanto se refiere a datos epidemiológicos o estadísticas fiables sobre el tema. En consecuencia y teniendo en cuenta las características particulares de nuestra población, como fenotipo, hábitos, comorbilidades prevalentes e incluso las mismas condiciones psicosociales de nuestros pacientes, no es fácil extrapolar datos de poblaciones de países «desarrollados» para tomar decisiones terapéuticas o predecir pronósticos, por lo cual surgió la necesidad de realizar una aproximación a la magnitud del problema en nuestra institución, haciendo hincapié en la determinación de la frecuencia de reintervención quirúrgica y factores asociados con esta.
Materiales y métodosSe desarrolló un estudio observacional descriptivo de tipo serie de casos. Se recogieron datos de pacientes entre 30 y 95 años con diagnóstico de fallo protésico de artroplastia total de cadera, cuya primera revisión se realizó en los hospitales de San José e Infantil Universitario de San José (hospitales de nivel III de atención y nivel III/IV de complejidad), ubicados en Bogotá, entre enero de 2009 y julio de 2012. A través del registro sistematizado y la historia clínica en físico de cada paciente se obtuvieron datos como peso, talla y hemoglobina prequirúrgica, registrados en la valoración preanestésica. De los informes quirúrgicos se tomaron: hallazgos, técnica quirúrgica, materiales utilizados y complicaciones presentadas; de la evolución postoperatoria, los resultados de laboratorio (hemoglobina posquirúrgica y gérmenes aislados), complicaciones presentadas, unidades transfundidas, estancia en cuidados intensivos y causas del deceso cuando este se presentó. Finalmente se revisaron las notas de control ambulatorio y las realizadas en la consulta de urgencias en aquellos pacientes que presentaron alguna complicación o que requirieron intervención. El estudio se envió a revisión y fue aprobado por los Comités de Investigaciones y de Ética de la Facultad de Medicina de la Fundación Universitaria de Ciencias de la Salud (FUCS, Hospital de San José y Universitario Infantil de San José).
Se realizó un análisis de los datos basado en estadística descriptiva. Las variables edad, peso, índice de masa corporal e índice tabáquico se expresan mediante medidas de tendencia central y de dispersión; los antecedentes patológicos y tóxicos de los pacientes, así como las causas y frecuencias de reoperación y de mortalidad se presentan según sexo y edad mediante frecuencias absolutas y porcentajes. La base de datos se construyó en Microsoft® Excel 2010 y el análisis estadístico de la información se realizó en Stata 12®.
Para describir una posible relación entre la reintervención y las características demográficas, causas de reintervención, antecedentes y mortalidad de los pacientes, se realizó un análisis de correspondencias múltiples y se tomó como variable ilustrativa la reintervención y como variables activas las demás variables consideradas en el estudio; este procedimiento se llevó a cabo con el software Spad 7®.
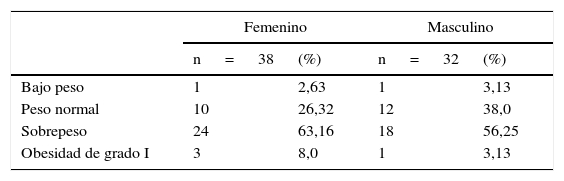
ResultadosSe obtuvieron datos de 70 pacientes con una media de edad de 63 ± 14 años, de los cuales 38 eran mujeres (54%) y 32 hombres (46%), a quienes se les realizó cirugía de revisión de reemplazo total de cadera entre enero de 2009 y julio de 2012 en los hospitales de San José e Infantil Universitario de San José (tabla 1).
La mayoría de los pacientes presentaba un índice de masa corporal (IMC) alto. El 63% de las mujeres tenían sobrepeso (n = 24) y el 8%, obesidad de grado I (n = 1). Mientras que de los hombres, el 56% tenía sobrepeso (n = 18) y el 3%, obesidad de grado I (n = 1). No se encontraron obesos mórbidos y dos pacientes se clasificaron como de bajo peso. Respecto a los antecedentes, se encontró que el 60% de los pacientes (n = 42) padecía al menos una patología: hipertensión arterial (69%), artritis reumatoide (17%), insuficiencia cardíaca (9,5%), patologías neurológicas como Alzheimer, epilepsia y secuelas de enfermedad cerebrovascular (9,3%), diabetes mellitus (7%) y otras como hipotiroidismo o dislipidemia (23%). El 80% de la población general era no fumadora y el grupo restante fue clasificado como fumadores livianos (n = 11; 16%), fumadores moderados (n = 1; 1,4%) y fumadores pesados (n = 2; 2,9%), con una relación hombre mujer de 2:1.
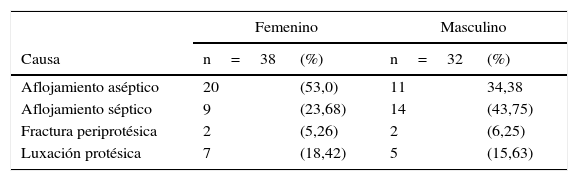
Las causas de revisión primaria encontradas fueron: aflojamiento aséptico (n = 31; 44%), aflojamiento séptico (n = 23; 33%), luxación protésica (n = 12; 17%), fractura periprotésica del vástago (n = 4; 6%; tabla 2). Cuando hubo evidencia de infección, se aisló el microorganismo causal en el 99% de los casos. De los 70 pacientes intervenidos se realizó cambio inmediato de algún componente protésico a 48 pacientes (69%) y a los restantes (31%) se les implantó espaciador de cemento con antibiótico por tratarse de infección. De estos últimos, el 40% (4 mujeres y 5 hombres) fue llevado a segundo tiempo de revisión para implantación de nueva prótesis, en un tiempo promedio de 9 ± 4 meses. El tiempo quirúrgico promedio fue 142 ± 68 minutos para la primera revisión, 120 ± 27 minutos para una nueva revisión y 133 ± 17 minutos cuando se trató de segundo tiempo por infección.
La flora bacteriana aislada en el 43% de los pacientes revisados por infección fueron gérmenes multirresistentes (Staphylococcus aureus resistente a la meticilina, Escherichia coli, Staphylococcus epidermidis y Pseudomonas aeruginosa).
Los defectos óseos acetabulares encontrados fueron reportados en el 34% de los casos intervenidos (n = 24), de los cuales el 8% (n = 2) se clasificaron cono AAOS de tipo I, el 84% de tipo II (n = 20) y el 8% de tipo III (n = 2). El uso de anillo de refuerzo acetabular de tipo Bursh-Schneider se asoció con defectos de tipo II (n = 7; 64%) y III (n = 2; 18%). No se encontraron registros sobre el tipo de defecto femoral encontrado.
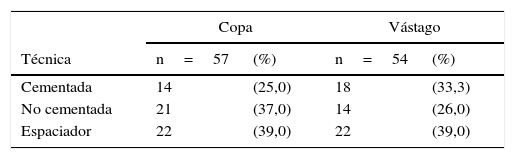
De los 70 pacientes llevados a revisión primaria, a 57 (81%) se les realizó revisión del componente acetabular. Al individualizar el tipo de componente revisado, se encontró que el cambio de inserto y cabeza femoral fueron los primeros (n = 47; 67%), seguido por cambio de todos los componentes (n = 22; 31%), cambio solo de la copa (n = 13; 19%) y cambio solo del vástago (n = 9; 13%). Prevaleció el uso de componentes acetabulares no cementados (n = 21; 37%), cementados (n = 14; 24%) y espaciador (n = 22; 39%). No se revisó el componente en 13 casos (19%). La revisión del vástago se hizo en 54 pacientes (77%) y fue mayor en los cementados (33%), no cementados (26%) y espaciador (22%). No se revisó a 16 pacientes (23%; tabla 3).
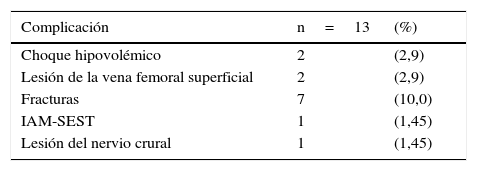
La tasa de complicaciones durante el procedimiento inicial fue del 19%; fracturas periprotésicas (n = 7; 10%), con dos Vancouver Ag, dos B1, una B2 y dos de tipo C; choque hipovolémico (n = 2; 2,9%); lesión de vena femoral superficial (n = 2; 2,9%), e infarto agudo de miocardio sin elevación del segmento ST (n = 1; 1,42%; tabla 4).
Distribución por complicaciones intraquirúrgicas de la primera revisión
| Complicación | n=13 | (%) |
|---|---|---|
| Choque hipovolémico | 2 | (2,9) |
| Lesión de la vena femoral superficial | 2 | (2,9) |
| Fracturas | 7 | (10,0) |
| IAM-SEST | 1 | (1,45) |
| Lesión del nervio crural | 1 | (1,45) |
IAM-SEST: infarto agudo de miocardio sin elevación del segmento T.
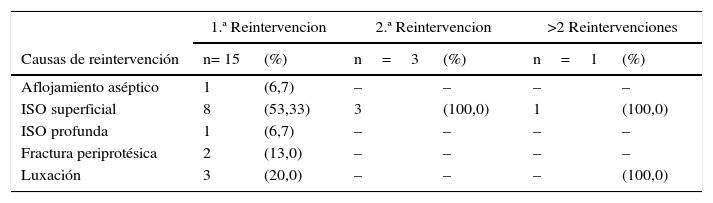
Se realizó reintervención a 19 pacientes tras la revisión primaria (27%), 13 lavados quirúrgicos, 4 nuevas revisiones y 2 osteosíntesis (tabla 5). Las principales causas de reintervención fueron: infección del sitio operatorio (ISO) superficial (n = 12; 63%), luxación protésica (n = 3; 16%), fractura periprotésica del vástago (n = 2; 11%), ISO profunda (n = 1; 5%) y aflojamiento aséptico (n = 1; 5%; tabla 6). El 47% de los pacientes intervenidos por cualquier causa durante la primera reintervención fueron mujeres menores de 80 años, mientras que el 75% de los pacientes que se reintervinieron la primera vez por ISO superficial eran hombres.
Distribución por tipo y causas de reintervención
| 1.ª Reintervencion | 2.ª Reintervencion | >2 Reintervenciones | ||||
|---|---|---|---|---|---|---|
| Causas de reintervención | n= 15 | (%) | n=3 | (%) | n=1 | (%) |
| Aflojamiento aséptico | 1 | (6,7) | – | – | – | – |
| ISO superficial | 8 | (53,33) | 3 | (100,0) | 1 | (100,0) |
| ISO profunda | 1 | (6,7) | – | – | – | – |
| Fractura periprotésica | 2 | (13,0) | – | – | – | – |
| Luxación | 3 | (20,0) | – | – | – | (100,0) |
ISO: infección del sitio operatorio.
La nueva revisión se realizó en los 3 pacientes que presentaron luxación y en 1 paciente que presentó aflojamiento aséptico. Durante las nuevas revisiones se realizó cambio de inserto y cabeza femoral en los 4 pacientes reintervenidos, mientras que tan solo en 3 se realizó cambio de copa acetabular y ningún cambio de vástago. Las copas no cementadas fueron 2 y las cementadas, 1. En el segundo tiempo de revisión se utilizaron copas no cementadas en todos los casos (n = 9), vástagos cementados (n = 5; 56%) y no cementados (n = 4; 44%).
Durante las reintervenciones no se puso de manifiesto complicación intraquirúrgica. No obstante, durante el segundo tiempo de revisión se encontró una tasa de complicaciones del 44% representada por fractura periprotésica (n = 3; 33%) y una lesión del nervio crural (n = 1; 11%).
Ningún paciente murió en el postoperatorio de la revisión inicial, mientras que para la reintervención y el segundo tiempo de revisión la mortalidad fue del 5% para el primero (mujer <80 años) y del 11% para el segundo (hombre <80 años). Ambos decesos causados por sépsis de origen urinario, con aislamiento en el primer caso de E. coli multirresistente y Klebsiella pneumoniae multirresistente en el segundo.
El análisis de correspondencias múltiples sobre la variable reintervención y el resto de variables no mostró datos concluyentes que permitiesen establecer asociaciones.
DiscusiónLa evolución de la artroplastia de cadera durante las últimas décadas ha sido vertiginosa y, gracias a los avances en la tecnología biomédica asociados con una técnica quirúrgica estricta, se han logrado excelentes resultados a largo plazo. La revisión del reemplazo de cadera se define como un procedimiento quirúrgico abierto, dirigido a detectar la falla del reemplazo articular e incluye la exploración de los componentes protésicos individualmente, el desbridamiento, el lavado de la cavidad articular y la remoción de uno o todos los componentes según sea el caso.
Inicialmente, no se reportaban diferencias de sexo en asociación con la cirugía de revisión. No obstante, en una reciente revisión sistemática de la bibliografía se encontró un riesgo elevado para hombres en comparación con las mujeres8,9. En el presente estudio, la proporción entre mujeres y hombres intervenidos en la primera revisión fue 1:1 (54 frente al 46%), relación que se mantiene durante las intervenciones subsiguientes.
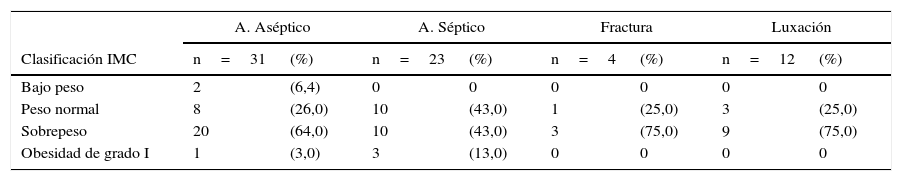
Al analizar el índice de masa corporal, resulta interesante el hecho de que los pacientes que presentaron sobrepeso constituían la mayoría de la población revisada por cualquier causa y ocupaban el primer lugar en los pacientes revisados por luxación, fracturas y aflojamiento aséptico (tabla 7). Se sabe de antemano que la incidencia de luxación protésica es seis veces mayor en pacientes obesos10. Aunque aún no hay claridad sobre qué predispone más a esta población a sufrir luxaciones protésicas, se proponen factores biomecánicos relacionados con pinzamiento de los tejidos blandos extraarticulares que durante la aducción crean un vector de fuerza que se dirige lateralmente sobre el componente femoral. También existe un riesgo incrementado de fractura del componente femoral, resultado de la exigencia mecánica y que finalmente lleva a un aflojamiento aséptico del implante. A pesar de estos riesgos, la cirugía de reemplazo primario y de revisión se continúa llevando a cabo en pacientes obesos y la evidencia aún es controvertida sobre el aumento en las tasas de morbimortalidad o no en esta población en particular.
Distribución por causas de revisión inicial e índice de masa corporal (IMC)
| A. Aséptico | A. Séptico | Fractura | Luxación | |||||
|---|---|---|---|---|---|---|---|---|
| Clasificación IMC | n=31 | (%) | n=23 | (%) | n=4 | (%) | n=12 | (%) |
| Bajo peso | 2 | (6,4) | 0 | 0 | 0 | 0 | 0 | 0 |
| Peso normal | 8 | (26,0) | 10 | (43,0) | 1 | (25,0) | 3 | (25,0) |
| Sobrepeso | 20 | (64,0) | 10 | (43,0) | 3 | (75,0) | 9 | (75,0) |
| Obesidad de grado I | 1 | (3,0) | 3 | (13,0) | 0 | 0 | 0 | 0 |
Los datos obtenidos a partir de la revisión inicial son muy cercanos a los reportados en el registro estadounidense que incluyó 51.345 revisiones, especialmente en lo que respecta a causalidad y tipo de componente revisado11. De acuerdo con Zhan et al., el 89% de las revisiones realizadas son causadas por fallo del implante o del injerto. En la casuística presentada en este caso se encontró como primera causa de revisión el aflojamiento aséptico (44%), seguido por aflojamiento séptico (33%), luxación protésica (17%) y finalmente fractura periprotésica del vástago (6%), datos similares al registro nacional sueco (14.081 revisiones) aunque las diferencias sociodemográficas y fenotípicas con nuestra población resulten importantes. El aflojamiento séptico representó la tercera causa de revisión inicial en nuestro estudio (n = 23). Un paciente se llevó a revisión en un solo tiempo y los restantes a revisión en dos tiempos, procedimiento considerado como el método de referencia en el manejo de la artroplastia infectada, con éxito ya demostrado (erradicación de la infección) del 82% posterior a la primera revisión y del 84 al 94%, e incluso algunos estudios reportan hasta el 100%, con la segunda intervención12,13. La ventaja de la revisión en un solo tiempo se relaciona con la recuperación funcional del paciente y, aunque el tema es muy controvertido, recientes publicaciones no reportan diferencias significativas en cuanto a riesgo de infección entre una y otra técnica, pero sí en cuanto a costos de procedimiento, que son mayores en la técnica en dos tiempos14,15.
En nuestra casuística encontramos una tendencia hacia el uso de componentes acetabulares no cementados (37%), que según reportes como los de la Clínica Mayo muestran supervivencia de hasta el 90% a 10 años, tiempo en el cual empieza a descender drásticamente16. Además, el uso de componentes acetabulares cementados se encuentra en el 25% de nuestros pacientes con reportes que los asocian con pérdidas inaceptables con tasas de aflojamiento del 34 y el 65% a 5 y 10 años de seguimiento, respectivamente. En torno al componente femoral, el uso de monobloques con recubrimiento poroso extenso ha sido considerado el método de referencia para la mayoría de las reconstrucciones. Este método utiliza un implante que se basa en fijación distal, que sortea cualquier defecto óseo que pueda existir y asegura una óptima estabilidad axial y rotacional evidenciada en más del 95% de los pacientes con defectos femorales I y II, especialmente cuando se logran 4-5 cm de contacto distal íntimo entre implante y hueso (scratch fit)17. De nuestros pacientes, en el 33% se utilizaron componentes cementados y en el 26%, no cementados, ninguno de los cuales fue revisado nuevamente. A pesar de que la supervivencia de los implantes cementados no es la mejor debido a la alta tasa de falla mecánica secundaria generada por la disminución de la resistencia al estrés en la interfase cemento-hueso, hasta el momento de terminación del estudio no se encontró falla del implante en alguno de los pacientes.
La tasa de readmisión hospitalaria durante los siguientes 3 meses es mayor para los pacientes llevados a revisión y el riesgo de reintervención por falla de los componentes protésicos aumenta proporcionalmente al número de revisiones. En nuestro estudio se encontró una tasa de reintervención del 27% asociada principalmente con ISO. Se debe aclarar que el segundo tiempo de revisión (pacientes infectados) se consideró como parte de un solo procedimiento y no como una reintervención. A excepción del sobrepeso, que se encontró en el 50% de los pacientes reintervenidos, no hubo más asociaciones importantes.
Las tasas de complicaciones y mortalidad durante los primeros 90 días posquirúrgicos en pacientes mayores de 80 años es más significativa en comparación con los menores (42,2 frente al 13,8% y mortalidad del 13,3%), y además se encontró que en esta población en particular la luxación y las fracturas desempeñan un papel importante como causa de primera revisión e incluso de revisiones posteriores (luxaciones del 14,4% en >80 años frente al 6,6% en <80 años)18,19. Nuestros hallazgos difieren solo en la edad de los pacientes (el 90% son menores de 80 años) porque respecto a las complicaciones son similares a lo ya reportado. Como complicación principal se encuentran las fracturas tanto en la revisión primaria, como en el segundo tiempo de revisión, asociadas con la pobre calidad ósea y osteólisis.
Los resultados obtenidos en este estudio se encuentran dentro del contexto mundial respecto al tema, especialmente en cuanto a causas de revisión, reintervención y complicaciones intraquirúrgicas. El aflojamiento aséptico continúa ocupando el primer lugar, seguido por la infección, luxación y fracturas como causas de revisión. Las fracturas fueron la complicación más frecuente tanto en la primera revisión como en el segundo tiempo de revisión infectada.
Aunque no es posible asociar los antecedentes de nuestros pacientes con la reintervención o mortalidad, podemos afirmar que ciertas características demográficas, como un IMC elevado, influyen desfavorablemente después de una artroplastia primaria y las reintervenciones subsiguientes, con lo que aumenta el riesgo de revisión por cualquier causa y en especial por luxación y aflojamiento aséptico dada la alta exigencia mecánica a la cual se ven sometidos los implantes en estos pacientes.
No encontramos una asociación entre el tipo de componente revisado, la técnica quirúrgica y la reintervención de los pacientes. Serían necesarios estudios con otro tipo de diseño y seguimientos a largo plazo para concluir al respecto.
La tasa de mortalidad encontrada fue baja y debe resaltarse que ambos pacientes fallecidos compartían características como estancia en la UCI >3 días, transfusión de >2 unidades e infección urinaria por microrganismos multirresistentes que finalmente fue la causa del deceso.
Es importante resaltar los inconvenientes encontrados al realizar este trabajo, que se asocian principalmente con el registro inadecuado de las historias clínicas. En el caso de los hallazgos intraquirúrgicos, observamos que el 66% de los pacientes revisados no tenía clasificación del defecto acetabular y ninguno del defecto femoral.
El uso de escalas funcionales para valoración pre y posquirúrgica es nulo cuando es bien sabido que es uno de los puntos clave en la valoración del paciente con artroplastia.
Las fortalezas de nuestro estudio están basadas en el número de pacientes incluidos, teniendo en cuenta la baja frecuencia de este procedimiento y la iniciativa en crear una estadística fiable respecto al tema, por el momento ausente en nuestro medio.
Nuestro objetivo es la búsqueda de la excelencia en la prestación del servicio de salud, por lo cual debemos recordar la importancia que tiene el ejercicio de una buena historia clínica, la aplicación de las escalas funcionales y clasificaciones en nuestra práctica clínico-quirúrgica habitual con el fin de unificar conceptos y tomar terapéuticas más certeras. Esperamos igualmente incentivar la creación de futuros estudios respecto al tema.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.