El trastorno bipolar (TB) es una enfermedad mental grave con un curso crónico y una morbimortalidad importante. El TB tiene una tasa de prevalencia a lo largo de la vida del 1 al 1,5% y se caracteriza por episodios recurrentes de manía, depresión o una mezcla de ambas fases. Aunque tiene tratamiento farmacológico y psicoterapéutico, la terapia cognitiva conductual (TCC) ha mostrado efectos beneficiosos, pero no se cuenta con suficiente información clínica en la literatura actual.
MétodosEl objetivo principal es determinar la eficacia de la TCC sola o como complemento del tratamiento farmacológico para el TB. Se realizó una revisión sistemática de 17 artículos. Los criterios de inclusión fueron: investigación cuantitativa o cualitativa dirigida a examinar la eficacia de la TCC en pacientes con TB con/sin medicación, publicaciones en idioma inglés y tener 18-65 años de edad. Los criterios de exclusión fueron: artículos de revisión y metanálisis, artículos que incluían a pacientes con otros diagnósticos además de TB y no separaban los resultados basados en dichos diagnósticos y estudios con pacientes que no cumplían los criterios de TB del DSM o ICD. Se realizaron búsquedas en las bases de datos PubMed, PsycINFO y Web of Science hasta el 5 de enero de 2020. La estrategia de búsqueda fue: “Bipolar Disorder” AND “Cognitive Behavioral Therapy”.
ResultadosSe incluyó en total a 1.531 pacientes de ambos sexos. La media de edad ponderada fue 40,703 años. El número de sesiones varió de 8 a 30, con una duración total de 45-120min. Todos los estudios muestran resultados variables en la mejora del nivel de depresión y la gravedad de la manía, mejora de la funcionalidad, disminución de recaídas y recurrencias, reducción de los niveles de ansiedad y reducción de la gravedad del insomnio.
ConclusionesSe considera que la TCC sola o complementaria para pacientes con TB muestra resultados prometedores después del tratamiento y durante el seguimiento. Los beneficios incluyen niveles reducidos de depresión y manía, menos recaídas y recurrencias y niveles más altos de funcionamiento psicosocial. Se necesitan más estudios.
Bipolar disorder (BD) is a serious mental illness with a chronic course and significant morbidity and mortality. BD has a lifetime prevalence rate of 1% to 1.5% and is characterised by recurrent episodes of mania and depression, or a mixture of both phases. Although it has harmacological and psychotherapeutic treatment, cognitive behavioural therapy (CBT) has shown beneficial effects, but there is not enough clinical information in the current literature.
MethodsThe main aim was to determine the efficacy of CBT alone or as an adjunct to pharmacological treatment for BD. A systematic review of 17 articles was carried out. The inclusion criteria were: quantitative or qualitative research aimed at examining the efficacy of CBT in BD patients with/without medication; publications in English language; and) being 18-65 years of age. The exclusion criteria were: review and meta-analysis articles; articles that included patients with other diagnoses in addition to BD and that did not separate the results based on such diagnoses; and studies with patients who did not meet the DSM or ICD criteria for BD. The PubMed, PsycINFO and Web of Science databases were searched up to 5 January 2020. The search strategy was: “Bipolar Disorder” AND “Cognitive Behavioral Therapy”.
ResultsA total of 1,531 patients both sexes were included. The weighted mean age was 40.703 years. The number of sessions ranged from 8-30, with a total duration of 45-120minutes. All the studies show variable results in improving the level of depression and the severity of mania, improving functionality, reducing relapses and recurrences, and reducing anxiety levels and the severity of insomnia.
ConclusionsThe use of CBT alone or adjunctive therapy in BD patients is considered to show promising results after treatment and during follow-up. Benefits include reduced levels of depression and mania, fewer relapses and recurrences, and higher levels of psychosocial functioning. More studies are needed.
El trastorno bipolar (TB) es una enfermedad mental grave con un curso crónico y una morbimortalidad importante. El TB tiene una tasa de prevalencia a lo largo de la vida del 1-1,5% y se caracteriza por episodios recurrentes de manía, depresión o una mezcla de ambas fases1,2. El TB ocasiona síntomas cognitivos, causa deterioro funcional, deficiente estado de salud física y una alta frecuencia de conducta suicida. Por otro lado, existen dificultades en las relaciones interpersonales en estos pacientes debido a la dramática alternancia de los ciclos de humor maniaco, hipomaniaco y depresivo3–5.
Un estudio de cohortes con un tamaño de muestra considerable (n=1.469) demostró que el 58% de los pacientes con TB tipos I y II se recuperaron, pero aproximadamente la mitad de ellos sufrieron una recurrencia en 2 años6. Asimismo, millones de pacientes en todo el mundo se ven afectados por esta grave enfermedad del estado de ánimo, con costos de miles de millones de dólares por los años vividos con discapacidad7.
A la fecha se ha comprobado que existe una consistente base biológica en el desarrollo de la enfermedad, por lo que los psicofármacos son el tratamiento de primera línea. Sin embargo, una creciente cantidad de literatura indica que la farmacoterapia y la psicoterapia combinadas son más efectivas para tratar a los pacientes con TB que la medicación sola8.
Como tratamiento adyuvante, la psicoterapia ayuda a los pacientes con TB a mejorar la adherencia al tratamiento, la conciencia de la enfermedad y las habilidades de afrontamiento para eventos problemáticos de la vida, lo que colectivamente resulta en una mejor respuesta a los psicofármacos. Entre las terapias psicosociales que son posibles complementos de los medicamentos para pacientes con TB, la terapia cognitivo-conductual (TCC) es una opción de tratamiento prometedora, pero tiene hallazgos no concluyentes debido a la ausencia de muestras grandes en los estudios y su heterogeneidad9.
Los ensayos controlados aleatorizados (ECA) publicados en los últimos 10 años han revelado los beneficios potenciales de la TCC como un complemento de los estabilizadores del estado de ánimo para prevenir la recaída, aliviar los síntomas y mejorar la adherencia a los medicamentos10. Actualmente, algunos metanálisis han evaluado la eficacia de la TCC para TB. Estos estudios han demostrado que la TCC tiene un pequeño impacto en los síntomas clínicos, pero la evidencia sigue siendo escasa11,12.
En este estudio, se realizó un análisis de investigaciones sobre la eficacia de la TCC sola o adyuvante a medicamentos para el tratamiento del TB con el objetivo de orientar a los profesionales de salud mental en la toma de decisiones basada en la evidencia para el tratamiento de estos pacientes.
MétodosPara alcanzar los objetivos de esta revisión, se siguieron las recomendaciones del modelo Preferred Reporting Items for Systematic Review and Meta-Analysis Protocols (PRISMA) de Moher et al.13 (2015).
Criterios de selección de los estudiosLos criterios de inclusión de los estudios fueron: investigaciones cuantitativas o cualitativas dirigidas a examinar la efectividad de la TCC en pacientes con TB con o sin medicación, publicaciones en lengua inglesa y edades entre 18 y 65 años. Los criterios de exclusión fueron: artículos de revisión y metanálisis, artículos que incluían a pacientes con otros diagnósticos además del TB y que no separaban los resultados en función de tales diagnósticos y trabajos con pacientes que no cumplían los criterios de TB del DSM o la CIE.
Estrategia de búsquedaSe realizaron búsquedas en las bases de datos PubMed, PsycINFO y Web of Science hasta el 5 de enero de 2020. La estrategia de búsqueda empleada en cada una de estas bases de datos fue la siguiente: “Bipolar Disorder” AND”Cognitive Behavioral Therapy”. Los filtros aplicados en las 3 bases de datos permitieron cumplir los criterios de inclusión.
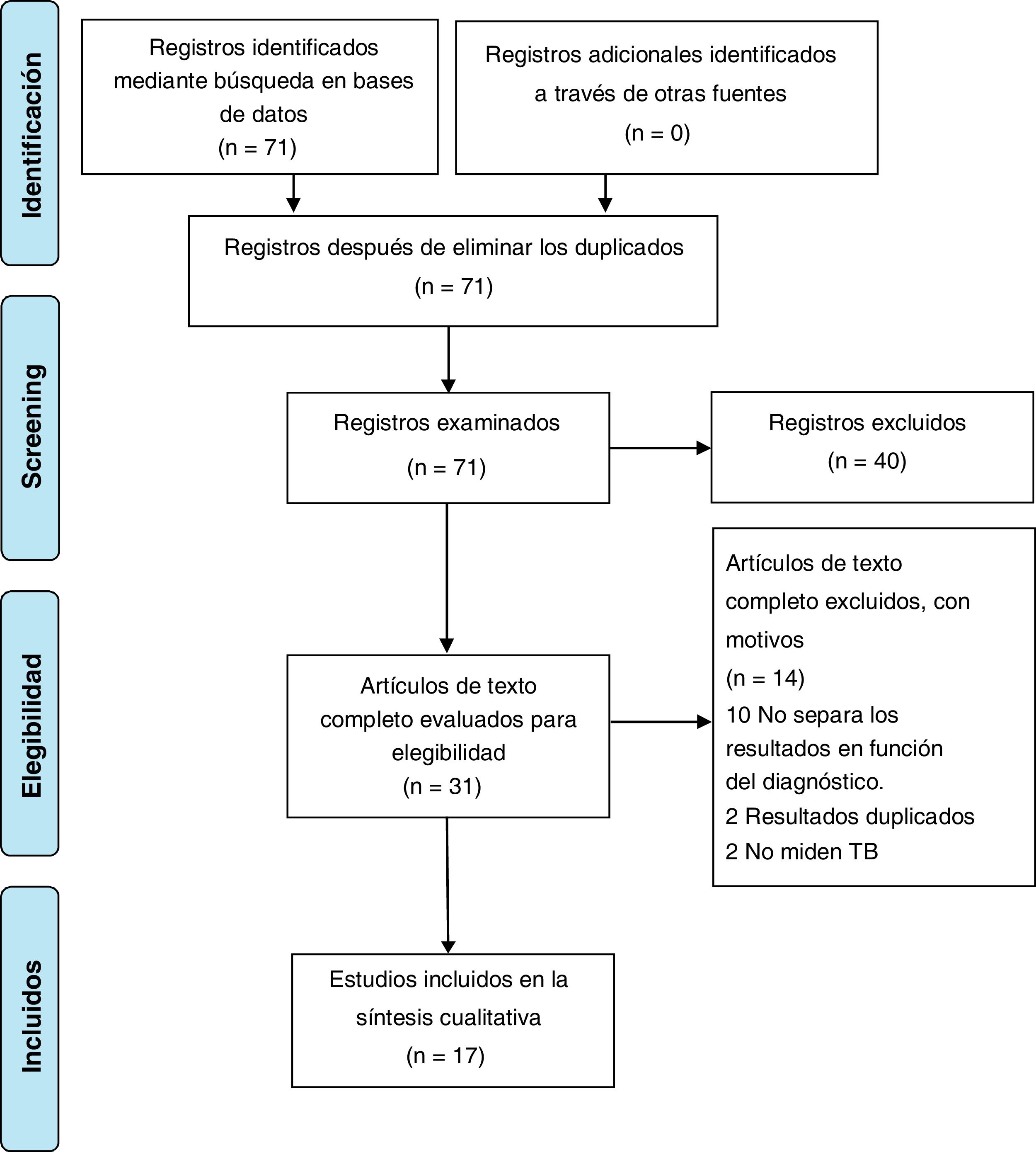
Proceso de selección de los estudiosEste proceso se llevó a cabo en 4 fases. En primer lugar (fase de identificación de artículos), se unificaron los resultados de las búsquedas en las 3 bases de datos y se eliminaron los artículos duplicados. En segundo lugar (fase de screening), se leyeron los títulos y los resúmenes de los artículos que potencialmente cumplían los criterios de inclusión. Si hubo dudas, se procedió a la revisión a texto completo del artículo dudoso. En tercer lugar (fase de elegibilidad) se examinaron y leyeron de manera independiente los artículos a texto completo preseleccionados en la fase anterior y los artículos dudosos. Por último (fase de inclusión), se seleccionaron definitivamente los artículos incluidos en la presente revisión sistemática.
Proceso de extracción de datos de cada estudioSe extrajo la siguiente información de los artículos seleccionados: título del estudio, autor/es y año de publicación, tamaño de la muestra de pacientes, características de los participantes (datos sociodemográficos, diagnóstico, si eran pacientes ambulatorios u hospitalizados y fase de la enfermedad en el momento de evaluación del TB), características del estudio (metodología, duración y existencia de grupo de control), tipo de tratamiento recibido por los pacientes, características de la intervención (número de sesiones, duración de tratamiento, tamaño grupal y certificación de profesional), variables e instrumentos de medición y resultados con mención de significación estadística. Los resultados se clasificaron en variables primarias (síntomas depresivos y manía), referidas a aquellas que reflejan los síntomas más importantes y en común que tienen todos los estudios incluidos; variables y secundarias (funcionalidad, recaídas/recurrencias, nivel de ansiedad e insomnio), referidas a aquellas que tienen que ver con otras características clínicas no consideradas en todos los estudios.
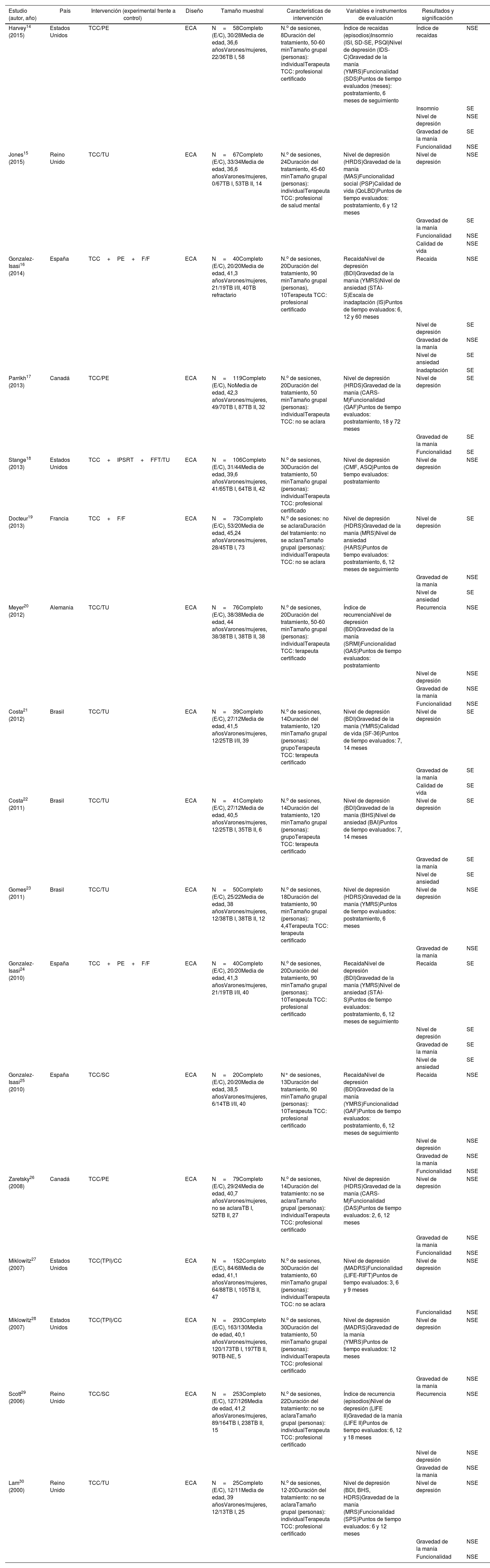
ResultadosCaracterísticas demográficas principalesSe seleccionaron 17 estudios originales que cumplían los criterios de inclusión. En la figura 1 se presenta el proceso de selección de estos trabajos. Sus principales características están en la tabla 1. Los estudios seleccionados incluyeron a un total de 1.531 pacientes. Todos ellos eran pacientes ambulatorios. A partir de los datos disponibles (17 trabajos), la media edad ponderada de los pacientes fue 40,703 años. Por su parte, se aprecia que fueron 7 los países de elaboración de los estudios, distribuidos de la siguiente manera: Estados unidos (4 estudios), Reino Unido (3 estudios), España (3 estudios), Brasil (3 estudios), Canadá (2 estudios), Francia (1 estudio) y Alemania (1 estudio). La metodología de todas las investigaciones incluidas es de ensayos controlados aleatorizados (ECA). En la mayoría se incluyeron intervenciones únicas de TCC comparadas con un grupo de control de intervención estándar en TB; sin embargo, en 5 estudios se aprecia una TCC adjunta a otras intervenciones como psicoeducación (PE), terapia enfocada en la familia (FFT), terapia interpersonal y ritmo social (IPSRT), e incluida en un tratamiento psicosocial intensivo (IPT) en 2 de estos estudios.
Características de los estudios seleccionados
| Estudio (autor, año) | País | Intervención (experimental frente a control) | Diseño | Tamaño muestral | Características de intervención | Variables e instrumentos de evaluación | Resultados y significación | |
|---|---|---|---|---|---|---|---|---|
| Harvey14 (2015) | Estados Unidos | TCC/PE | ECA | N=58Completo (E/C), 30/28Media de edad, 36,6 añosVarones/mujeres, 22/36TB I, 58 | N.o de sesiones, 8Duración del tratamiento, 50-60 minTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Índice de recaídas (episodios)Insomnio (ISI, SD-SE, PSQI)Nivel de depresión (IDS-C)Gravedad de la manía (YMRS)Funcionalidad (SDS)Puntos de tiempo evaluados (meses): postratamiento, 6 meses de seguimiento | Índice de recaídas | NSE |
| Insomnio | SE | |||||||
| Nivel de depresión | NSE | |||||||
| Gravedad de la manía | SE | |||||||
| Funcionalidad | NSE | |||||||
| Jones15 (2015) | Reino Unido | TCC/TU | ECA | N=67Completo (E/C), 33/34Media de edad, 36,6 añosVarones/mujeres, 0/67TB I, 53TB II, 14 | N.o de sesiones, 24Duración del tratamiento, 45-60 minTamaño grupal (personas): individualTerapeuta TCC: profesional de salud mental | Nivel de depresión (HRDS)Gravedad de la manía (MAS)Funcionalidad social (PSP)Calidad de vida (QoLBD)Puntos de tiempo evaluados: postratamiento, 6 y 12 meses | Nivel de depresión | NSE |
| Gravedad de la manía | SE | |||||||
| Funcionalidad | NSE | |||||||
| Calidad de vida | NSE | |||||||
| Gonzalez-Isasi16 (2014) | España | TCC+PE+F/F | ECA | N=40Completo (E/C), 20/20Media de edad, 41,3 añosVarones/mujeres, 21/19TB I/II, 40TB refractario | N.o de sesiones, 20Duración del tratamiento, 90 minTamaño grupal (personas), 10Terapeuta TCC: profesional certificado | RecaídaNivel de depresión (BDI)Gravedad de la manía (YMRS)Nivel de ansiedad (STAI-S)Escala de inadaptación (IS)Puntos de tiempo evaluados: 6, 12 y 60 meses | Recaída | NSE |
| Nivel de depresión | SE | |||||||
| Gravedad de la manía | NSE | |||||||
| Nivel de ansiedad | SE | |||||||
| Inadaptación | SE | |||||||
| Parrikh17 (2013) | Canadá | TCC/PE | ECA | N=119Completo (E/C), NoMedia de edad, 42,3 añosVarones/mujeres, 49/70TB I, 87TB II, 32 | N.o de sesiones, 20Duración del tratamiento, 50 minTamaño grupal (personas): individualTerapeuta TCC: no se aclara | Nivel de depresión (HRDS)Gravedad de la manía (CARS-M)Funcionalidad (GAF)Puntos de tiempo evaluados: postratamiento, 18 y 72 meses | Nivel de depresión | SE |
| Gravedad de la manía | SE | |||||||
| Funcionalidad | SE | |||||||
| Stange18 (2013) | Estados Unidos | TCC+IPSRT+FFT/TU | ECA | N=106Completo (E/C), 31/44Media de edad, 39,6 añosVarones/mujeres, 41/65TB I, 64TB II, 42 | N.o de sesiones, 30Duración del tratamiento, 50 minTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Nivel de depresión (CMF, ASQ)Puntos de tiempo evaluados: postratamiento | Nivel de depresión | NSE |
| Docteur19 (2013) | Francia | TCC+F/F | ECA | N=73Completo (E/C), 53/20Media de edad, 45,24 añosVarones/mujeres, 28/45TB I, 73 | N.o de sesiones: no se aclaraDuración del tratamiento: no se aclaraTamaño grupal (personas): individualTerapeuta TCC: no se aclara | Nivel de depresión (HDRS)Gravedad de la manía (MRS)Nivel de ansiedad (HARS)Puntos de tiempo evaluados: postratamiento, 6, 12 meses de seguimiento | Nivel de depresión | SE |
| Gravedad de la manía | NSE | |||||||
| Nivel de ansiedad | SE | |||||||
| Meyer20 (2012) | Alemania | TCC/TU | ECA | N=76Completo (E/C), 38/38Media de edad, 44 añosVarones/mujeres, 38/38TB I, 38TB II, 38 | N.o de sesiones, 20Duración del tratamiento, 50-60 minTamaño grupal (personas): individualTerapeuta TCC: terapeuta certificado | Índice de recurrenciaNivel de depresión (BDI)Gravedad de la manía (SRMI)Funcionalidad (GAS)Puntos de tiempo evaluados: postratamiento | Recurrencia | NSE |
| Nivel de depresión | NSE | |||||||
| Gravedad de la manía | NSE | |||||||
| Funcionalidad | NSE | |||||||
| Costa21 (2012) | Brasil | TCC/TU | ECA | N=39Completo (E/C), 27/12Media de edad, 41,5 añosVarones/mujeres, 12/25TB I/II, 39 | N.o de sesiones, 14Duración del tratamiento, 120 minTamaño grupal (personas): grupoTerapeuta TCC: terapeuta certificado | Nivel de depresión (BDI)Gravedad de la manía (YMRS)Calidad de vida (SF-36)Puntos de tiempo evaluados: 7, 14 meses | Nivel de depresión | SE |
| Gravedad de la manía | SE | |||||||
| Calidad de vida | SE | |||||||
| Costa22 (2011) | Brasil | TCC/TU | ECA | N=41Completo (E/C), 27/12Media de edad, 40,5 añosVarones/mujeres, 12/25TB I, 35TB II, 6 | N.o de sesiones, 14Duración del tratamiento, 120 minTamaño grupal (personas): grupoTerapeuta TCC: terapeuta certificado | Nivel de depresión (BDI)Gravedad de la manía (BHS)Nivel de ansiedad (BAI)Puntos de tiempo evaluados: 7, 14 meses | Nivel de depresión | SE |
| Gravedad de la manía | SE | |||||||
| Nivel de ansiedad | SE | |||||||
| Gomes23 (2011) | Brasil | TCC/TU | ECA | N=50Completo (E/C), 25/22Media de edad, 38 añosVarones/mujeres, 12/38TB I, 38TB II, 12 | N.o de sesiones, 18Duración del tratamiento, 90 minTamaño grupal (personas): 4,4Terapeuta TCC: terapeuta certificado | Nivel de depresión (HDRS)Gravedad de la manía (YMRS)Puntos de tiempo evaluados: postratamiento, 6 meses | Nivel de depresión | NSE |
| Gravedad de la manía | NSE | |||||||
| Gonzalez-Isasi24 (2010) | España | TCC+PE+F/F | ECA | N=40Completo (E/C), 20/20Media de edad, 41,3 añosVarones/mujeres, 21/19TB I/II, 40 | N.o de sesiones, 20Duración del tratamiento, 90 minTamaño grupal (personas): 10Terapeuta TCC: profesional certificado | RecaídaNivel de depresión (BDI)Gravedad de la manía (YMRS)Nivel de ansiedad (STAI-S)Puntos de tiempo evaluados: postratamiento, 6, 12 meses de seguimiento | Recaída | SE |
| Nivel de depresión | SE | |||||||
| Gravedad de la manía | SE | |||||||
| Nivel de ansiedad | SE | |||||||
| Gonzalez-Isasi25 (2010) | España | TCC/SC | ECA | N=20Completo (E/C), 20/20Media de edad, 38,5 añosVarones/mujeres, 6/14TB I/II, 40 | N° de sesiones, 13Duración del tratamiento, 90 minTamaño grupal (personas): 10Terapeuta TCC: profesional certificado | RecaídaNivel de depresión (BDI)Gravedad de la manía (YMRS)Funcionalidad (GAF)Puntos de tiempo evaluados: postratamiento, 6, 12 meses de seguimiento | Recaída | NSE |
| Nivel de depresión | NSE | |||||||
| Gravedad de la manía | NSE | |||||||
| Funcionalidad | NSE | |||||||
| Zaretsky26 (2008) | Canadá | TCC/PE | ECA | N=79Completo (E/C), 29/24Media de edad, 40,7 añosVarones/mujeres, no se aclaraTB I, 52TB II, 27 | N.o de sesiones, 14Duración del tratamiento: no se aclaraTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Nivel de depresión (HDRS)Gravedad de la manía (CARS-M)Funcionalidad (DAS)Puntos de tiempo evaluados: 2, 6, 12 meses | Nivel de depresión | NSE |
| Gravedad de la manía | NSE | |||||||
| Funcionalidad | NSE | |||||||
| Miklowitz27 (2007) | Estados Unidos | TCC(TPI)/CC | ECA | N=152Completo (E/C), 84/68Media de edad, 41,1 añosVarones/mujeres, 64/88TB I, 105TB II, 47 | N.o de sesiones, 30Duración del tratamiento, 60 minTamaño grupal (personas): individualTerapeuta TCC: no se aclara | Nivel de depresión (MADRS)Funcionalidad (LIFE-RIFT)Puntos de tiempo evaluados: 3, 6 y 9 meses | Nivel de depresión | NSE |
| Funcionalidad | NSE | |||||||
| Miklowitz28 (2007) | Estados Unidos | TCC(TPI)/CC | ECA | N=293Completo (E/C), 163/130Media de edad, 40,1 añosVarones/mujeres, 120/173TB I, 197TB II, 90TB-NE, 5 | N.o de sesiones, 30Duración del tratamiento, 50 minTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Nivel de depresión (MADRS)Gravedad de la manía (YMRS)Puntos de tiempo evaluados: 12 meses | Nivel de depresión | NSE |
| Gravedad de la manía | NSE | |||||||
| Scott29 (2006) | Reino Unido | TCC/SC | ECA | N=253Completo (E/C), 127/126Media de edad, 41,2 añosVarones/mujeres, 89/164TB I, 238TB II, 15 | N.o de sesiones, 22Duración del tratamiento: no se aclaraTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Índice de recurrencia (episodios)Nivel de depresión (LIFE II)Gravedad de la manía (LIFE II)Puntos de tiempo evaluados: 6, 12 y 18 meses | Recurrencia | NSE |
| Nivel de depresión | NSE | |||||||
| Gravedad de la manía | NSE | |||||||
| Lam30 (2000) | Reino Unido | TCC/TU | ECA | N=25Completo (E/C), 12/11Media de edad, 39 añosVarones/mujeres, 12/13TB I, 25 | N.o de sesiones, 12-20Duración del tratamiento: no se aclaraTamaño grupal (personas): individualTerapeuta TCC: profesional certificado | Nivel de depresión (BDI, BHS, HDRS)Gravedad de la manía (MRS)Funcionalidad (SPS)Puntos de tiempo evaluados: 6 y 12 meses | Nivel de depresión | NSE |
| Gravedad de la manía | NSE | |||||||
| Funcionalidad | NSE |
ASQ: Attributional Style Questionnaire; BAI: Beck Anxiety Inventory; BDI: Beck's Depression Index; BHS: Beck Hopelessness Scale; CARS-M: Clinician-Administered Rating Scale for Mania; CMF: Clinical Monitoring Form; DAS: Disfunctional Attitude Scale; ECA: ensayo clínico aleatorizado; FFT: Family-Focused Treatment; GAF: Global Assessment of Functioning; GAS: Global Assesment Scale; HARS: Hamilton Anxiety Rating Scale; HRSD: Hamilton Rating Scale for Depression; IDS-C: Inventory of Depressive Symptomatology, Clinician Rating; IPSRT: Interpersonal and Social Rhythm Therapy; IS: Misadjustment Scale; ISI: Insomnia Severity Index; LIFE II: Longitudinal Interval Follow-up Evaluation; LIFE-RIFT: Longitudinal Interval Follow-Up Evaluation–Range of Impaired Functioning Tool; MAS: Bech–Rafaelsen Mania Scale; NS: No significativo; PE: psicoeducación; PSP: Personal and Social Functioning Scale; PSQI: Pittsburgh Sleep Quality Index; QoL BD: Brief Quality of Life in Bipolar Disorder Questionnaire; SDS: Sheehan Disability Scale; SD-SE: Sleep diary sleep efficiency; SE: significación estadística; SRMI: Self Rating Mania Inventory; STAI-S: State Trait Anxiety Inventory; TCC: terapia cognitivo-conductual; TU: tratamiento usual; YMRS: Young Mania Rating Scale.
Los diagnósticos de TB I y TB II se tomaron en cuenta en 14 investigaciones, mientras que 3 solo incluyeron a pacientes que tenían TB I.
En 12 estudios las pacientes mujeres superaban a los varones, mientras que en solo 2 predominaban estos; en uno la distribución de sexos fue igualitaria y en otro no estaba claro debido a que no se detallaba en el contenido del artículo.
En cuanto a la intervención realizada, el número de sesiones varió de 8 a 30, con una duración total de 45-120 min. En 11 estudios se realizó TCC en modalidad individual, mientras que en 6 la modalidad fue grupal. En todos los 17 estudios las intervenciones en TCC única y adjunta se llevó a cabo con un profesional certificado.
Variables primariasSíntomas depresivos y maníaEn 15 de los estudios se evaluaron el nivel de depresión y la gravedad de la manía; en 2, solamente el nivel de depresión (Stange, 2013; Miklowitz, 2007). Por otro lado, en cuanto a la efectividad en los grupos de TCC, todos los estudios muestran mejorías en las puntuaciones de los instrumentos aplicados para nivel de depresión y gravedad de la manía, pero 9 de los 17 estudios no muestran significación estadística en la valoración clínica tras el tratamiento. En 4 de los 17 estudios se muestra significación estadística en ambas variables (Parrikh, 2013; Costa, 2012; Costa, 2011; Gonzalez-Isasi, 2010). En 2 de los 17, se muestra significación parcializada, en uno lo es para manía pero no para depresión y en el otro, viceversa.
Variables secundariasFuncionalidadEn 8 de los estudios se observa que la funcionalidad mejora (Harvey, 2015; Jones, 2015; Parrikh, 2013; Meyer, 2012; Gonzalez-Isasi, 2010; Zaretsky, 2008; Miklowitz, 2007; Lam, 2000); sin embargo, solo en 1 de estos hay significación estadística (Parrikh, 2013). En muchos de estos estudios se mide además la calidad de vida y la inadaptación, por lo que se especifica que su valoración es distinta de la funcionalidad. Los instrumentos de evaluación de la funcionalidad fueron variados: DAS, PSP, GAF, SDS, GAS y LIFE-RIFT.
Recaídas y recurrenciasEn 6 de los 17 estudios (Harvey, 2015; Gonzalez-Isasi, 2014; Meyer, 2012; Gonzalez-Isasi, 2010; Gonzalez-Isasi, 2010; Scott, 2006) se evalúan los índices de recaída/recurrencia medidos en número de hospitalizaciones o empeoramiento clínico, en los que existen disminución de estos valores; sin embargo, solamente en 1 hubo significación estadística (Gonzáles-Isasi, 2010). En 3 de los estudios se considera recaída el empeoramiento clínico durante el curso de la evolución y seguimiento según los puntos en el tiempo establecidos, mientras que las recurrencias al seguimiento se entienden cuando ya se ha logrado mejoría clínica significativa y el descenso clínico lleva a hospitalizaciones. La medición de esta variable fue objetiva y tangible, cuantificada como episodios, por lo que no requirió puntuaciones psicométricas longitudinales, lo que explica que ese criterio no sea compartido por todos los autores.
Nivel de ansiedadEn 4 de los estudios la TCC, comparada con el tratamiento habitual, logró reducir los niveles de ansiedad y significación estadística aplicando los instrumentos STAI-S, HARS, BAI (Gonzalez-Isasi, 2014; Docteur, 2013; Costa, 2011; Gonzalez-Isasi, 2010). Los instrumentos son variados. No se especifica la fase afectiva predominante de los pacientes ni si se trata de TB I o II. Esto es importante, ya que la ansiedad se presenta con mucha más intensidad en estados maniacos y en estados subsindrómicos.
InsomnioSolamente en 1 estudio (Harvey, 2015) en el que se compararon TCC y PE, se lograron reducciones significativas de la gravedad del insomnio a los 6 meses del tratamiento utilizando los instrumentos ISI, SD-SE, PSQI. Si bien es cierto que el insomnio se midió solo en 1 estudio con distintos instrumentos, obtuvo diferencias significativas con el tratamiento del TB I coincidiendo con mejoría en los niveles depresión, ansiedad y manía. No se especifica el estado predominante de los pacientes en el momento de la medición, lo cual sería importante, ya que el insomnio se considera un síntoma cardinal de manía/hipomanía y los niveles de depresión se miden simultáneamente.
DiscusiónEn la presente revisión se analizan 17 ECA que compararon los resultados de tratamiento mediante TCC sola o adyuvante a farmacoterapia con el tratamiento habitual para pacientes con diagnóstico de TB. Se evaluaron variables principales como recaída/recurrencia, nivel de depresión, gravedad de la manía, nivel de ansiedad, insomnio y funcionalidad. No se ha determinado con claridad el papel de los antidepresivos como influyente en los resultados de efectividad.
La TCC influyó positivamente en los resultados de los niveles de depresión y manía, considerados en 15 estudios de nuestra revisión. En todos ellos, a pesar de las mejorías en las puntuaciones, finalmente solo 6 mostraron significación estadística de mejoría clínica en TB I y II. Estos hallazgos coinciden con los de Chiang31: a pesar de incluir estudios de aplicación de TCC sola y adyuvante a otros tratamientos para el TB, el metanálisis indica un tamaño del efecto leve-moderado en la disminución del índice de recaídas y síntomas maniaco-depresivos, sobre todo en pacientes con TB I. Los instrumentos de evaluación fueron variados, lo que resta claridad al resultado final pero es útil para comparar nuestros hallazgos. Oud et al.33, en su revisión sistemática, señalan que la TCC reduce síntomas depresivos y maniacos, readmisiones hospitalarias y recaídas, coincidiendo también con nuestro estudio. Por otro lado, Chatterton et al.32 concluyen que tanto la TCC sola como combinada con PE no generan reducciones significativas de síntomas depresivos en ninguno de sus estudios, a pesar de medirse puntuaciones de escalas en distintos momentos del postratamiento. Sin embargo, la PE sola, además de la combinación con TCC, presenta reducción significativa de síntomas maniacos asociada a falta de adherencia al tratamiento y menor riesgo relativo. A lo largo de los 12 estudios de PE de Chatterton et al., las variables estudiadas son pocas y diferentes, por lo que no existe claridad en el motivo de los resultados diferentes de los de la TCC. Estos autores finalmente señalan que la combinación de ambos tratamientos ofrece mejores resultados globales, al igual que Costa et al.34, que incluyen en sus hallazgos una mejor calidad de vida, además de reducir síntomas depresivos y maniacos. Ye et al.11 presentan resultados que demuestran que la TCC reduce significativamente la gravedad de los síntomas maniacos y las recaídas, a diferencia de los síntomas depresivos, en distintos puntos temporales de medición.
La funcionalidad como variable secundaria muestra mejoría clínica con la TCC, pero no en todos los estudios hay significación estadística. Como en las demás variables, los instrumentos psicométricos fueron distintos y resulta confusa la operacionalización que se da a la funcionalidad, ya que podría considerarse así la calidad de vida y la inadaptación, por lo que se ha tratado de separar y evitar sesgos al momento del análisis. La mejoría de las puntuaciones de la funcionalidad en nuestro estudio coinciden con los niveles de depresión y gravedad de la manía, tanto en TB I como en TB II. Estos hallazgos son compatibles con Chatterton et al., que consideran que la coincidencia de la mejoría de la manía y la funcionalidad global tanto con la TCC sola como en combinación indica una eficacia creciente en el tiempo con más beneficios en los pacientes con TB I.
El nivel de ansiedad y el insomnio fueron variables poco estudiadas y mucho menos discutidas en las revisiones sistemáticas previas, puesto que los resultados reflejan las reducciones significativas en manía, depresión, número de recaídas y funcionalidad. Es probable que esto se deba a que existen escasas revisiones y metanálisis que incluyan estudios basados en variables secundarias y se considera que la ansiedad y el insomnio subyacen a las mediciones de depresión y ansiedad. Estas diferencias no se discuten en otros estudios.
Las limitaciones radican en la heterogeneidad de las muestras de participantes en los estudios incluidos y la escasa cantidad de estudios realizados hasta la fecha que comparen solamente la TCC con el tratamiento estándar psicofarmacológico y la combinación de ambos. Durante la búsqueda de información, se observó que otras revisiones sistemáticas y metanálisis incluyen intervenciones que no siguen la base de la TCC pura como MBCT (Mindfulness Based Cognitive Therapy), CT (Cognitive Therapy) y PE, y se pierde la objetividad y la calidad del estudio, lo que sesga nuestros resultados. Se requiere ampliar la cantidad de ECA con un número mayor de participantes.
ConclusionesSe considera que la TCC sola o complementaria para pacientes con TB presenta resultados prometedores después del tratamiento y durante el seguimiento. Los beneficios incluyen niveles reducidos de depresión y manía, menor número de recaídas y recurrencias y mayores niveles de funcionamiento psicosocial. Estudios adicionales deberían investigar estrategias óptimas de selección de pacientes para maximizar los beneficios de la TCC complementaria.
FinanciaciónEl autor declara autofinanciamiento.
Conflicto de interesesEl autor declara no tener conflictos de intereses.
Agradecimiento especial por la asesoría del presente estudio al Dr. Nelson Andrade de la Universidad Alcalá de Henares, Madrid, España.