Comprender los significados que el síndrome depresivo tiene para algunos médicos generales en ejercicio clínico en una región colombiana.
MétodosSe asumió el enfoque cualitativo como guía para esta investigación utilizando la teoría fundamentada para la descripción, el análisis y la interpretación de 20 entrevistas semiestructuradas dirigidas a médicos generales que hubieran atendido a pacientes con síndrome depresivo.
ResultadosEn las entrevistas resaltan algunos elementos indispensables, como: «ver más allá de un cuerpo», donde se refleja el interés del médico por individualizar cada caso de cada paciente porque, aparte de que tengan la misma enfermedad, sabe que no a todos se debe abordar ni tratar por igual. En «De insignificante a terrorífico» se observa que el entramado de vivencias, experiencias, emociones y anhelos que hacen parte del médico se reflejan en la compasión que este tenga del paciente con depresión, situación que hace que como ser humano afronte el sufrimiento del otro; en contraposición, aparece el «Verse atado de manos» respecto al sistema de salud, que dificulta la adecuada atención de estos pacientes y genera un sinsabor en el médico tratante.
ConclusionesEl escenario maleable e inacabado en el que interactúa el médico con el síndrome depresivo le permite saberse humano mientras reflexiona en relación con cada una de las potencialidades, las limitaciones, los significados, las actitudes y los comportamientos que tiene ante esta entidad nosológica, lo que se ve reflejado en la habilidad de los médicos generales para diagnosticar y tratar la depresión, que no necesariamente se asocia con la edad o la experiencia en la práctica. No obstante, se puede reducir los errores en la atención con un conocimiento vasto y un enfoque apropiado de la enfermedad mental.
To determine the perception that some general clinical practitioners have about depressive syndrome in a region of Colombia.
MethodologyThe qualitative approach was established as a basis for this study using grounded theory for the description, analysis, and interpretation of data collected in 20 semi-structured interviews aimed at general medical practitioners who had treated patients with depressive syndrome in their clinical practice.
ResultsThroughout the interviews, some essential elements are highlighted such as: “seeing beyond a body,” where the interest of the physician is reflected by individualising each patient case because regardless of having the same disease, knowing that not all can be addressed or treated equally. “From insignificant to terrifying” shows that the network of experiences, experiences, emotions, and desires that make up part of the physician, are reflected in the compassion that he has for patient with depression, a situation that makes him confront as a human being before the suffering of others. In contrast appears the “my hands are tied” with a health system that prevents proper care of these patients, and generates problems for the treating physician.
ConclusionsThe malleable and unfinished scenario where the physicians interact with the depressive syndrome, allows them to understand their humanity while reflecting on the possibilities, limitations, meanings, attitudes and actions that they have about this disorder that is reflected in the ability of general physicians to diagnose and treat depression that is not necessarily associated with age or experience in practice. However, errors in care can be reduced with sufficient knowledge and an appropriate approach to mental illness.
Se considera el síndrome depresivo como un cuadro clínico, en el que confluye gran cantidad de signos y síntomas, que presenta una alta prevalencia en la población general. Puede aparecer en cualquier grupo etario, y en él influyen diversos factores que pueden precipitar su aparición. Debido a la complejidad de los síntomas, la discapacidad que genera, los costos que tiene para la sociedad y el empeoramiento de la calidad de vida de las personas, algunos investigadores se han interesado en identificar los factores asociados a este síndrome1,2, sus causas y consecuencias3 y el tratamiento más adecuado.
Entre los factores que impactan en la calidad de la atención de los pacientes con síndrome depresivo en Colombia, se reconocen las barreras que presenta el Sistema General de Seguridad Social en Salud4, el cual «pese a señalar los principios de equidad, obligatoriedad, integralidad y calidad— ha mostrado dificultades con el sistema de referencia y contrarreferencia, limitaciones en la prestación de los servicios e insuficiente énfasis en programas de promoción y prevención de los problemas para la salud mental5.
Otros factores incluyen los insuficientes conocimientos científicos y técnicos con que cuenta el médico, tanto que se ha discutido el papel de la formación académica de estos profesionales en cuanto a la salud mental5, puesto que se ha observado que en los primeros niveles de atención falta diagnóstico oportuno de los trastornos mentales y el inicio de tratamientos adecuados. La Organización Mundial de la Salud6 puso en consideración el Programa de Acción para Superar las Brechas en Salud Mental, dirigido a mejorar y ampliar la atención de los trastornos mentales, neurológicos y por abuso de sustancias para convertirlas en atenciones proritarias.
Dadas las altas tasas de depresión en Colombia2, es indiscutible que todos los médicos, ya sea en el ámbito personal o en el familiar, social o profesional, han interactuado con personas que padecen esta enfermedad. Tales vivencias, pasadas por la conciencia y la reflexión del médico, han derivado en la construcción de significados e interpretaciones sobre este síndrome, los cuales finalmente determinan la capacidad de entender y resolver los problemas que se plantean en la consulta, al igual que la calidad de la atención que el profesional brinda a las personas que ven afectado su entorno biopsicosocial debido a este conjunto de signos y síntomas7.
Diversas publicaciones han recomendado mejorar la intervención en los trastornos mentales a partir de la promoción de la salud mental y la prevención8–10. Hay estudios que hablan del estigma social que esta enfermedad conlleva y el impacto que tiene en la atención a los pacientes11; otros trabajos han estudiado incluyendo a enfermos mentales la comunicación del médico con los pacientes y su impacto en el tratamiento y la adherencia a este12; específicamente en Colombia, se han ejecutado proyectos evaluativos de las cualidades de los médicos y los conocimientos sobre las enfermedades mentales, los causantes de las falencias en virtudes y la calidad de la formación universitaria13–15. Aun así, no se ha estudiado mucho el significado y el impacto de la depresión en los médicos generales con base en las experiencias y las vivencias.
Este estudio pretende comprender los significados que los médicos generales han construido sobre el síndrome depresivo partiendo de las experiencias que hayan tenido. Esto con el fin de acercarse a una explicación relacionada con los comportamientos que asume el médico general cuando se encuentra de cara con el síndrome depresivo y el impacto que generan estos en la atención y la resolución del problema por el cual el paciente consulta.
MétodosDesde un enfoque cualitativo16 y utilizando algunas técnicas de la teoría fundamentada17, acompañada de una revisión bibliográfica continua, se llevó a cabo la descripción, el análisis y la interpretación de los datos18 obtenidos de 20 entrevistas semiestructuradas19 a personas que hasta 2014 hubieran ejercido como médicos generales en servicios de primer y/o segundo nivel de atención en salud, con experiencia mínima de 1 año y que hubiesen atendido a personas con síndrome depresivo. Fueron seleccionados mediante muestreo por conveniencia inicialmente y luego por muestreo teórico17. Este estudio tiene el aval ético de la Facultad Nacional de Salud Pública de la Universidad de Antioquia.
El análisis de los datos fue sistemático, interactivo e iterativo entre datos, análisis, recolección, etc., en 3 momentos vinculados entre sí: el descriptivo, el analítico y el interpretativo, teniendo en cuenta los momentos desarrollados por Strauss et al.17, denominados codificación abierta, codificación axial y codificación selectiva respectivamente20.
Se usó la codificación abierta al realizar un microanálisis de los datos, es decir, se hizo un análisis «línea por línea» de cada una de las transcripciones de las entrevistas, descomponiéndolas en incidentes, ideas, acontecimientos y actos discretos significativos, a la luz de los objetivos de la investigación; luego se les asignó un código en sustantivo para representar lo expresado en las palabras del entrevistado17.
Durante el proceso de conceptualización y en busca de similitudes y diferencias, se compararon los códigos emergentes y los que se consideraron conceptualmente similares en su naturaleza o relacionados en el significado, y se agruparon en conceptos más abstractos formando lo que se conoce como «categorías descriptivas»17.
Al terminar las primeras 10 entrevistas, fue posible identificar que algunas de las categorías contaban con poca descripción de sus atributos internos, lo que llevó a la búsqueda de variabilidad en la información y que finalmente se realizara una segunda tanda de entrevistas con base en el muestreo teórico. Mientras tanto, se relacionaron las categorías descriptivas entre sí, lo que dio paso al momento analítico con el que se buscó construir relaciones a fin de formar unas explicaciones más precisas y completas sobre los fenómenos17.
Como instrumento esencial en la codificación, se utilizó la «matriz paradigmática»17, y con ella se logró hacer una relación compleja entre las categorías que surgieron de la codificación abierta, en la que unas emergían como el fenómeno y otras, como subcategorías que representaban el contexto de ese fenómeno, sus condiciones o causas, las acciones/interacciones o las consecuencias como el resultado de las acciones/interacciones.
Las relaciones que se vislumbraron en la codificación axial apuntaban a que había 3 fenómenos o categorías significativas que gozaban de saturación teórica17,21, lo que dio lugar al momento interpretativo de la investigación o codificación selectiva.
Con el ánimo de explicar la relación entre las categorías analíticas provisionales, se elaboraron diferentes diagramas integradores, que resultaron en un esquema teórico basado en la matriz condicional/consecuencial que proponen los autores17, lo cual permitió reflejar y conectar elementos del contexto, causas, consecuencias y del proceso de acción/interacción a niveles macro, meso y micro del significado que han construido los médicos generales en relación con el síndrome depresivo. Finalmente, estos hallazgos se pusieron en discusión con un psiquiatra estudioso de las brechas existentes entre el diagnóstico y el tratamiento de los trastornos mentales en Colombia mediante una entrevista no estructurada y en relación con la literatura científica que se había revisado en el proceso analítico.
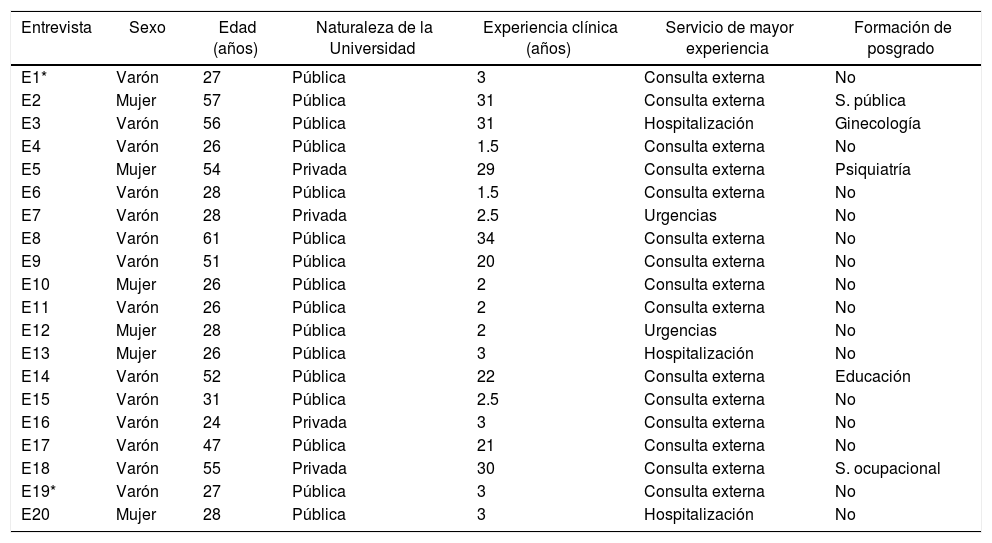
ResultadosEste estudio se completó con 20 entrevistas, obtenidas de 19 personas: 13 varones y 6 mujeres. Las edades de los entrevistados estaban entre 24 y 61 (media, 38,4) años. Todos los informantes eran médicos egresados de universidades colombianas: 15 de universidades públicas y 4 de universidades privadas, y contaban con experiencia clínica de una media de 12,8 (intervalo, 1,5-34) años. Quince de los entrevistados indicaron que el servicio donde mayor experiencia tenían era consulta externa y adicional a la formación de pregrado, 5 de ellos con formación en posgrado en Salud Pública, Salud ocupacional, Educación, Ginecología y Psiquiatría, aunque es importante anotar que sus aportes a las entrevistas fueron desde su experiencia como médicos generales (tabla 1).
Características de los informantes
| Entrevista | Sexo | Edad (años) | Naturaleza de la Universidad | Experiencia clínica (años) | Servicio de mayor experiencia | Formación de posgrado |
|---|---|---|---|---|---|---|
| E1* | Varón | 27 | Pública | 3 | Consulta externa | No |
| E2 | Mujer | 57 | Pública | 31 | Consulta externa | S. pública |
| E3 | Varón | 56 | Pública | 31 | Hospitalización | Ginecología |
| E4 | Varón | 26 | Pública | 1.5 | Consulta externa | No |
| E5 | Mujer | 54 | Privada | 29 | Consulta externa | Psiquiatría |
| E6 | Varón | 28 | Pública | 1.5 | Consulta externa | No |
| E7 | Varón | 28 | Privada | 2.5 | Urgencias | No |
| E8 | Varón | 61 | Pública | 34 | Consulta externa | No |
| E9 | Varón | 51 | Pública | 20 | Consulta externa | No |
| E10 | Mujer | 26 | Pública | 2 | Consulta externa | No |
| E11 | Varón | 26 | Pública | 2 | Consulta externa | No |
| E12 | Mujer | 28 | Pública | 2 | Urgencias | No |
| E13 | Mujer | 26 | Pública | 3 | Hospitalización | No |
| E14 | Varón | 52 | Pública | 22 | Consulta externa | Educación |
| E15 | Varón | 31 | Pública | 2.5 | Consulta externa | No |
| E16 | Varón | 24 | Privada | 3 | Consulta externa | No |
| E17 | Varón | 47 | Pública | 21 | Consulta externa | No |
| E18 | Varón | 55 | Privada | 30 | Consulta externa | S. ocupacional |
| E19* | Varón | 27 | Pública | 3 | Consulta externa | No |
| E20 | Mujer | 28 | Pública | 3 | Hospitalización | No |
Del proceso de microanálisis de los datos recogidos en todas las entrevistas emergió un total de 2.632 códigos: 1.833 de la primera tanda y 799 de la segunda. Los códigos que resultaron de la fase descriptiva de los datos fueron agrupados por las similitudes que mostraban al compararlos entre sí. Estos grupos de códigos dieron lugar a las categorías descriptivas (en total, 7), cada una de ellas con unas propiedades al interior, que se agruparon nuevamente y se convirtieron en 21 subcategorías; estas se relacionaron entre sí haciendo uso de matrices paradigmáticas en el momento analítico y de una matriz condicional/consecuencial, que finalmente recogió el proceso interpretativo de este estudio.
Ver más allá de un cuerpoDesde la experiencia vivida por los entrevistados, se observa que algunos han trascendido en la concepción que tienen de la persona con síndrome depresivo. Han pasado de considerarlas como parte de un conjunto de pacientes, con ciertos síntomas que los aquejan y que requieren una sustancia para controlar las molestas manifestaciones, al hecho de que cada uno de ellos es un «mundo» y, por lo tanto, requieren una atención personalizada. Sin embargo, la experiencia laboral que les ha generado estas reflexiones también les ha permitido apreciar que la atención diferenciada que requieren estos pacientes está limitada por las condiciones que detienen el actuar médico en la realidad histórica de Colombia. Y estas condiciones están dadas por la cultura, los problemas sociopolíticos, la capacidad resolutiva de la institución donde se desempeñan y el tipo de pacientes que atienden: «Yo tengo un familiar muy cercano con un trastorno del ánimo, y eso me ha llevado a ser más sensible con los pacientes que tienen síntomas depresivos y a pensar más allá de la enfermedad […]; por ejemplo, donde yo hice el rural son pacientes que simplemente tienen que aprender a vivir con la enfermedad» (E4P5). «El servicio de urgencias es una cosita superchiquita. Son 4 camillas, si yo ocupaba las 4 camillas, ¡ya!, a los demás pacientes les tocaba quedarse fuera esperando, y eso era la catástrofe […]. Eso era como el pan de cada día, […] llegaban muchos pacientes con depresión y con intentos suicidas y no la remisión, ¡no! […] Entonces, fluoxetina pa’ todos! Para trastorno de estrés postraumático, para el esquizofrénico también, todo eso era fluoxetina» (E12P5).
Para los participantes de la investigación el síndrome depresivo es un compilado de sensaciones y manifestaciones corporales, conductuales y emocionales que dan pie a la aparición o exacerbación de diferentes enfermedades orgánicas, entre las que se destacan afecciones del sistema inmunitario, enfermedades que generan dolor, enfermedades cardiovasculares y farmacodependencia, pero también tiene impacto social, como disminución de la capacidad laboral, alteración del relacionamiento social e incluso suicidio. Además aparece una serie de situaciones que tienden a generar afecciones de índole mental y otras que, si bien no son noxas en sí mismas, por la interpretación que el sujeto hace de ellas, conllevan una alteración afectiva muchas veces manifiesta en el síndrome depresivo.
«Desde que uno empieza, desde los principios desde la universidad, a mirar pacientes y a escuchar patologías y a escuchar personas hablando de sus enfermedades, uno ya identifica cierta asociación de la enfermedad orgánica con la enfermedad mental, incluido en gran porcentaje el trastorno depresivo mayor» (E6P3).
Este panorama lleva a estos médicos a cuestionarse las capacidades que tienen para ayudar, comprender y ahondar en el sufrimiento del otro y mejorarlo, y a seguir a pesar de todo, por lo que retoman los aprendizajes obtenidos de sus experiencias de vida y los ponen al servicio del paciente, a quien ven más allá de un cuerpo: «Hay veces que uno se mete en los zapatos de paciente, en ese sufrimiento tan inmenso que está viviendo y que es tan difícil de salir de él, pero para eso estamos nosotros, para ayudarle» (E17P11) (fig. 1).
De insignificante a terrorífico: valoración del síndrome depresivoLos médicos entrevistados han estudiado teóricamente el síndrome depresivo y lo han podido evidenciar en la práctica profesional. Otros incluso lo han vivido desde otras perspectivas, ya sea como familiar, cuidador, amigo o incluso como paciente.
«Yo sufrí de depresión, y pues esa depresión me llevó a unos estados muy duros, muy difíciles, con toda la sintomatología que tiene la depresión, tomé medicamentos antidepresivos, pero eso era un estado en mi propia búsqueda que me llevó más adelante a entender qué era el origen, cómo hacerlo, y en este momento no, pues ya la depresión en mi vida hace rato que ha desaparecido… Una de las cosas que a mí me parecía riquísimo, después de que yo ya pude salir de ese momento depresivo, era que yo ya no hablaba a través de conocimientos científicos, sino a través de mi propia experiencia, yo ya podía hablar desde mí y enseñarle a la gente todo lo que yo había podido aprender para que ellos pudieran empezar a mirar cuáles elementos deberían tener para poder salir también de ahí» (E2P3).
Cuando los deseos de ayudar de estos médicos se encuentran de cara con las limitaciones con que deben lidiar en su práctica, se ven atados de manos, y por ello atribuyen diversas estimaciones al síndrome depresivo que van de insignificantes a terroríficas, con base en la valoración que hagan de la experiencia que han tenido y de las capacidades con que cuentan para actuar en ese escenario, buscando cumplir con su ideal de ser médico. «En realidad, uno se ata mucho de manos y uno puede tratar de brindar sus servicios, brindar su conocimiento, brindar la ayuda sin discriminar, pero a la vez toca volverse un poco indiferente y tratar de hacer lo que uno pueda con lo que uno tiene» (E6P2) (fig. 2).
Verse atado de manosLas limitaciones que los entrevistados han tenido van desde los gustos y habilidades personales hasta las condiciones socioculturales, pasando por la calidad de la capacitación académica y las condiciones impuestas por el sistema de salud. Dichas limitaciones se visibilizan al comparar la realidad que viven con las fantasías y anhelos que los llevaron a ser parte de este gremio, pero al no encontrar eso en su práctica, se generaron diferentes sensaciones que en conjunto conformaron la carga emocional que tenían ante la atención del síndrome depresivo, que se exacerbaba al sentirse constantemente evaluados e incluía tristeza, impotencia, angustia, culpa y sufrimiento: «Es muy difícil porque uno, como ser humano, también se siente tocado y se pregunta cómo es posible que esté pasando esto, o sea, cómo por una enfermedad una persona llega a sentirse así, y no hay mucha solución para ofrecerle» (E13P3).
Y ante las impresiones que resultan en estos médicos al pensar y enfrentarse al síndrome depresivo, sueñan con oportunidades para atender a las personas que lo viven y lo reconocen como utopía, pero a su vez esperan que se haga realidad mientras hacen lo que más pueden por sus pacientes y utilizan lo que tengan para cuidar a sus seres queridos: «A mí no me desesperan los pacientes psiquiátricos; lo que me desespera es el tiempo. […] Pero me parece gratificante pensar que le pude diagnosticar una enfermedad que de pronto le va a ayudar el resto de su vida. Porque, yo sé que si yo lo trato de ayudar en su depresión, toda la vida le va a cambiar a él, todo; va a poder mejorar sus relaciones interpersonales, su trabajo, todo. Entonces, eso a mí me hace sentir como… más bien como esperanzada, como “¡Ay, ojalá que le funcione!”, ojalá que sí haya dado con el diagnóstico y ojalá que sí siga el tratamiento. Porque, como no se ven los resultados inmediatamente, siempre es como que ojalá que sí me haya hecho caso» (E12P8) (fig. 3).
Finalmente, es posible relacionar todos los puntos mencionados a través de una matriz condicional/consecuencial, y con ella identificar que el significado que los médicos tenían en relación con el síndrome depresivo estaba determinado por relaciones a nivel macro, meso y micro del fenómeno en estudio (fig. 4).
DiscusiónVer al paciente depresivo más allá de su enfermedadEl médico es un profesional comprometido con la ciencia médica y los enfermos. La sociedad ha depositado su confianza en él porque científicamente se encuentra preparado para atender las diversas enfermedades. En consecuencia, el médico gestiona el conocimiento científico en todos los aspectos: debe aplicarlo (haciendo asistencia), debe profundizarlo (haciendo investigación) y debe transmitirlo (enseñando a aquellos que están en periodo de aprendizaje). Su compromiso alcanza a una formación científica de calidad que le permita contribuir al avance de la ciencia médica y aplicar los mejores medidas y principios de la práctica clínica22.
Desde la Fundación Educación Médica se propone que la formación en medicina debe apuntar a que los médicos traten a los enfermos y no las enfermedades, que tengan actitud crítica, que sean comunicadores y empáticos, responsables individual y socialmente, que tomen buenas decisiones para el paciente y para el sistema, que sean líderes del equipo asistencial, competentes, efectivos y seguros, honrados y confiables, comprometidos con el paciente y la organización, y que vivan los valores del profesionalismo23. Pero para que los médicos cumplan dichas expectativas, conviene que estén educados en valores24. Sin embargo, es evidente que este tipo de competencias, morales, éticas y personales exige un cambio de paradigma educativo, para el que estamos pobremente preparados23.
Al respecto, los participantes de esta investigación mencionaron que, para que la consulta clínica sea de calidad, es necesario tener los conocimientos, la sensibilidad y la habilidad suficientes para determinar un diagnóstico adecuado y un tratamiento oportuno, lo cual no depende exclusivamente de la academia, el entorno laboral o el tiempo de experiencia clínica.
El médico general ve y atiende la depresión desde diferentes perspectivas basado en la percepción que tiene de la enfermedad. Lo anterior —adquirido de experiencias con personas cercanas, pacientes o incluso propias, y el conocimiento y el reconocimiento de la enfermedad, que tiene un impacto no solo orgánico, sino también afectivo y social— finalmente determina su desempeño en ciertos escenarios y momentos de su vida.
«La teoría cognoscitiva de la personalidad se centra en cómo conocemos el ambiente y a nosotros mismos, en cómo percibimos, evaluamos, aprendemos, pensamos, tomamos decisiones y resolvemos problemas», como menciona Shultz25. En esta investigación cobra sentido cuando los informantes relacionan las características de la personalidad como cruciales en el actuar médico, incluso en escenarios donde se espera que el comportamiento esté mediado casi exclusivamente por los aprendizajes obtenidos con su formación académica26.
Valoración de la enfermedad desde lo empírico y lo académicoSin embargo, la formación del médico no solo viene de la academia. El entorno familiar y social en que el médico se ha desarrollado como ser humano incentiva la construcción de su personalidad13. Ese es el caso de los participantes de esta investigación, que resaltaron que, por ejemplo, la religión que profesaban, lo armónico del lugar donde vivieron en su niñez y la actitud de sus padres frente a la vida los equiparon de las virtudes con que fueron conformando su carácter13,27.
Uno de los elementos más contundentes que aportan a la formación humana y que en ocasiones se aleja de la voluntad es la experiencia derivada de las vivencias que se han dado en el terreno de lo familiar, lo social y lo laboral, a las que los médicos se han expuesto en el devenir de sus vidas28. Esto se relaciona enormemente con la estigmatización de los pacientes con base en lo conocido previamente, lo observado en aquel pariente, amigo o incluso en ellos mismos, hace que el médico responda ante las enfermedades pensando en dichos antecedentes y lo que estos le generaron11.
Al respecto, se encuentra que la virtud no surge por naturaleza ni contrariamente a ella; más bien los humanos estamos adaptados por naturaleza para recibirla y con la práctica perfeccionarla, como comenta Aristóteles en su obra Ética para Nicómaco, por lo que el médico tiene que poseer una serie de cualidades del carácter que son necesarias para el ejercicio de la medicina e intervienen directamente en la relación médico-paciente: la fidelidad a la confianza de los pacientes, la compasión, la humildad, la sabiduría práctica, la integridad, la autocrítica, la justicia, la fortaleza, la templanza, etc.22.
En el caso de esta investigación, las vivencias reflexionadas y transformadas en narraciones condujeron al análisis de la influencia que las experiencias que los médicos han tenido como familiares, amigos, estudiantes, profesionales, observadores, cuidadores y pacientes ejercen en las actitudes y los comportamientos que asumen ante diferentes situaciones24.
Entre las vivencias que integran el equipaje personal del médico general, se encuentran principalmente todos los acercamientos que de una u otra manera le han suscitado diversas emociones, las cuales, según las teorías cognitivistas, están constituidas por creencias, juicios y deseos29. Ahora bien, gracias a la subjetividad30, la experiencia de sufrimiento derivada del síndrome depresivo permite a cada ser humano otorgarle un significado31, que puede estar enmarcado en alguna teoría o no, como en el caso de los participantes en este estudio, quienes revelaron varias cualidades de esta entidad, que oscilaron entre la experiencia más potenciadora de capacidades humanas y la experiencia más abominable jamás percibida.
Si miramos a nuestro alrededor en la historia, divisamos muchos caminos para salir al encuentro del sufrimiento. Percibimos el camino de la evasión hedonista del sufrimiento; el camino del embotamiento frente al sufrimiento, hasta alcanzar la apatía; el camino de la lucha heroica y de superación del sufrimiento; el camino de la represión del sufrimiento y de la negación ilusionista de él; el camino de la justificación, concibiendo todo sufrimiento como castigo; finalmente, el camino de la doctrina cristiana del sufrimiento32,33. Todos estos caminos deben ser entendidos y estudiados por el médico, que tendrá que enfrentarse cotidianamente al sufrimiento del otro y tendrá que guiar su intervención basado en esa elección personal que realizó el paciente, pero también abriéndole las puertas de otras opciones a través del conocimiento científico y la empatía para lograr la mejor solución al problema del paciente.
De acuerdo con ese significado, cada médico identificó diferentes emociones que precedieron a los actos que llevó a cabo ante el síndrome depresivo. Por ejemplo, quienes lo temían evitaron enfrentarse a esta entidad nosológica y, por ende, remitieron al paciente sin hacerle ni una mínima intervención; quienes presentaron curiosidad dedicaron más tiempo a interrogar al paciente; quienes desconfiaron posiblemente ignoraron este tipo de signos y síntomas, y quienes habían aprendido a manejarla con la experiencia sintieron compasión por la situación que vivía el paciente e hicieron lo que más pudieron por ayudarlo a pesar de todo lo que, como médico general, debían enfrentar; porque «se puede vivir con depresión. De hecho, hay personas que gracias a su depresión descubren que pueden desarrollar una profundidad moral particular a partir de la experiencia, y esto, en última instancia, alivia de algún modo el sufrimiento»34,35.
No obstante, sea cual fuere la actitud y el comportamiento que el médico general hubiera asumido ante el síndrome depresivo, estuvieron enmarcados en la búsqueda de su propio bienestar, derivada de la perspectiva hedónica o eudemónica36, lo que finalmente convierte el encuentro médico-persona en un escenario maleable e inacabado que incita a sus protagonistas a reflexionar sobre cada potencialidad, limitación, significado, actitud y comportamiento que han asumido ante el síndrome depresivo, de modo que esta experiencia se aúne a sus aprendizajes significativos37 y sirva de punto de partida para un nuevo proceso de acción-reflexión-acción38 con el que se «transformen» el médico y su concepción del mundo.
Una entidad que genera vivencias de diversa intensidad emocional en los médicos, sin duda, es el síndrome depresivo, ya que podría decirse que todos han tenido contacto con él porque este conjunto de signos y síntomas está relacionado con diversos factores sociohistóricos, económicos, psicológicos, fisiológicos y patológicos que impregnan el entorno del médico, lo que a su vez convierte el síndrome depresivo en una epidemia del siglo xxi. Y debido a la alta prevalencia actual del síndrome depresivo y por las molestias que genera en el individuo, uno de los lugares que la persona con depresión visita en busca de ayuda es la consulta médica39. Con frecuencia, el paciente que presenta signos y síntomas de depresión espera que el médico alivie las manifestaciones de una alteración fisiológica, psicológica y/o social que está padeciendo y que se revela como síndrome depresivo. Esta entidad es conocida por el médico general desde la formación académica, pero en ocasiones no lo suficiente para cumplir la responsabilidad que se le ha encomendado de sospechar, diagnosticar y tratar de manera adecuada las situaciones y enfermedades asociadas al síndrome depresivo40.
Sin embargo, gracias a la experiencia personal y laboral del médico41, este ha llegado a identificar que la etiología depresiva es mucho más amplia que lo descrito en las guías diagnósticas6 y, por ende, el manejo debe ser integral y multisectorial para que sea efectivo. Estas condiciones desbordan la capacidad resolutiva del médico41–43 y muchas veces son desestimadas por quienes evalúan su ejercicio, entre ellos el sistema de salud, el empleador, el paciente y sus familiares, la academia y la sociedad en general44.
Retos impuestos por el sistema de salud para la atención de los pacientes depresivosMédicos y pacientes interactúan en un contexto cargado de restricciones de índole social como el estigma, administrativo como las imposiciones del Sistema General de Seguridad Social en Salud, político como las exigencias en la eficiencia de recursos, geográfico como las que se evidencian en la zona rural del país y económico como las que viven millones de colombianos en la actualidad. Situación que pone en jaque al médico general, quien se ve atado de manos y, por ende, evalúa al síndrome depresivo como un fenómeno terrorífico que acarrea múltiples complicaciones para la calidad de vida del paciente y la calidad del ejercicio médico44.
Como indican los participantes en este estudio, la situación descrita pasa a ser causa de sufrimiento para el médico, sobre todo si él mismo se evalúa como incapaz para hacerle frente y si la compara negativamente con las expectativas que tenía al decidirse por estudiar medicina para ayudar a los seres humanos a limitar el sufrimiento45. Lo que en consecuencia genera al médico diferentes sensaciones, como impotencia, desesperanza, tristeza e ira46,47, porque no cuenta con la autonomía de ordenar su vida, como «primera necesidad del alma humana», pues en el caos se siente inseguro y vulnerable24,48.
Para el caso de este estudio, el médico, como cuidador, está llamado a ayudar a los demás a restablecer el orden en sus vidas y amortiguar el sufrimiento derivado de su experiencia con el síndrome depresivo, pues «el sufrimiento es la razón de ser de la medicina»49, mientras que simultáneamente ordenan su propia vida para mitigar el sufrimiento que se deriva del acto de vivir50.
Limitaciones del estudioEntre las limitaciones se encuentra la falta de estudios centrados en la perspectiva del médico general, lo que dificulta realizar comparaciones entre lo encontrado en nuestra investigación y los resultados de otros estudios. Por ello, no se pudo tocar en profundidad algunos puntos tratados en el estudio.
ConclusionesLa habilidad de los médicos generales para diagnosticar y tratar la depresión es variable. Esto se asocia con la adquisición de conocimiento, destrezas innatas o adquiridas en la práctica y la actitud con que se asuma la atención con base en vivencias propias o experiencias previas con este tipo de enfermedades, y el impacto o la sensibilización que haya generado en el médico general. Se ha encontrado que la edad y la experiencia en la práctica no brindan mayor precisión en el diagnóstico. No obstante, los médicos generales con un conocimiento vasto y un enfoque apropiado de la enfermedad mental tienen mayor posibilidad de evaluar eficazmente a los pacientes que presentan enfermedades psiquiátricas. Por eso se resalta la importancia de la educación en las facultades de medicina del país donde, siendo estas patologías de gran importancia, se haga un enfoque en la correcta comunicación y el abordaje de los pacientes depresivos que se ven directamente afectados por las carencias que durante este estudio se relatan.
Lo que finalmente abre paso a un mundo de interrogantes que abordar mediante estudios cualitativos, en los que se puede abordar temas tales como la educación y la preparación que se da a los médicos generales, no solo durante el pregrado, sino también durante su vinculación a un centro de salud, acerca de la atención a los pacientes con enfermedad mental. También se abre una invitación a las diferentes instituciones que prestan servicios de urgencias y consulta externa para crear rutas de atención, optimizar la consulta y mejorar el diagnóstico y el tratamiento oportuno de estas afecciones, para crear así un sistema de salud más amigable para estas personas, tan desamparadas por la sociedad por su condición de enfermos mentales (fig. 5).
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesNinguno.
A las docentes Maria Vilma Restrepo Restrepo y Alejandra Gutiérrez Cárdenas, quienes con su comprensión y entrega hicieron posible el planteamiento de esta investigación.