El lupus eritematoso sistémico (LES) es una enfermedad crónica que expone a los pacientes a situaciones estresantes físicas, psíquicas, familiares, laborales y sociales. Se conoce que la calidad de vida relacionada con la salud de estos pacientes es inferior a la de la población general y que el estrés está relacionado con el empeoramiento del LES. El estudio de los factores que determinan la percepción del paciente con LES permitiría conocer los mecanismos que inciden negativamente en la calidad de vida y promover intervenciones que conlleven su mejoría.
ObjetivoConocer la percepción que los pacientes con LES tienen acerca de su enfermedad.
MetodologíaCincuenta pacientes (11 hombres) con LES y sin otras enfermedades autoinmunes participaron en 5 grupos focales, realizados por un médico psiquiatra mediante la aplicación de entrevista semiestructurada. Utilizando la teoría fundamentada, las transcripciones fueron categorizadas en 3 fases: codificación abierta, axial y selectiva.
ResultadosSe organizaron en 7 categorías: noticia del diagnóstico; causas de la enfermedad; consecuencias funcionales, sociales y laborales; dificultades para establecer el diagnóstico; los tratamientos no farmacológicos o alternativos; baja adherencia y rechazo al tratamiento farmacológico; fallas identificadas por los pacientes en la atención en salud y conciencia de la enfermedad.
ConclusionesEl conocer la percepción que tiene el paciente con LES de su enfermedad les permite al médico, al paciente y a su familia adoptar medidas encaminadas a diseñar intervenciones puntuales y eficaces para el manejo integral, adherencia al tratamiento, disminución de morbilidad asociada y de costos derivados de la atención médica.
Systemic lupus erythematosus (SLE) exposes patients to physical, psychological, family, work and social stress factors. The health-related quality of life of these patients is less than that of the general population, and stress is associated with worsening symptoms of SLE. Studying the factors that determine the perceptions of an SLE patient toward their disease would allow understanding the mechanisms by which quality of life is adversely affected, and promote interventions that ensure the well-being of these patients.
ObjectiveTo gain knowledge of the perceptions that SLE patients have regarding their disease.
MethodologyA total of 50 patients (11 of them men) participated in 5 focus groups that were guided by a psychiatrist applying a semi-structured interview. The interview transcripts were categorised into the following 3 phases using grounded theory: open, axial and selective coding.
ResultsThe results were organised into 7 categories: news of the diagnosis; causes of the disease; functional, social and work consequences; difficulties in establishing a diagnosis; non-pharmacological, alternative treatments, low or non-adherence and rejection of drug treatment; weaknesses in health care identified by the patient; and disease awareness.
ConclusionsKnowing the perception that SLE patients have of their disease allows the physician, the patient, and the patient's family to take steps toward designing timely and effective interventions for integrated disease management, treatment adherence, and reducing the associated morbidity and costs of medical care.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune, crónica, multisistémica y compleja, que se asocia con una carga económica importante relacionada con la utilización de recursos invertidos en el cuidado de la salud y la pérdida de productividad del paciente y del cuidador. La prevalencia en EE. UU. es de 52/100.000 habitantes, 21/100.000 en Canadá y 25-91/100.000 en Europa1. La epidemiología en Latinoamérica ha sido poco estudiada, sin embargo, se conoce que la enfermedad es más grave en pacientes de origen hispano, estratos socioeconómicos bajos y menor nivel educativo, con mayor compromiso renal y mortalidad que en pacientes caucásicos2–4.
La evolución clínica del LES es impredecible, ondulante en el tiempo con manifestaciones clínicas y secuelas que pueden afectar la función física y la calidad de vida3,5. Lo anterior puede resultar en el aumento de la morbilidad y de la mortalidad a través del daño acumulado en múltiples órganos y sistemas. La alteración en los aspectos físicos, personales, sociales y familiares de los pacientes con LES puede comprometer de forma importante el control de la actividad de la enfermedad, generando mayor morbimortalidad6.
Enfrentarse a una enfermedad crónica como el LES constituye un reto importante para el paciente y su entorno familiar. Quienes padecen la enfermedad deben hacer frente a diversas situaciones estresantes como evaluaciones médicas frecuentes, visitas al hospital, efectos secundarios del tratamiento, dolor, fatiga y ansiedad. Lo anterior aumenta el riesgo de desarrollar alteraciones conductuales, sociales y emocionales7,8.
La percepción de la enfermedad es principalmente cognitiva, lo cual influye en la respuesta emocional del paciente hacia su enfermedad y su comportamiento para hacerle frente9. Los pacientes con LES tienen representaciones acerca de su enfermedad, las cuales elaboran a través de experiencias vividas personalmente o por terceros. Por estas razones se justifica el tratar de conocer cuál es la percepción que las personas tienen de su enfermedad, en especial las cognitivas (identidad, consecuencias y duración de la enfermedad, control personal y efectividad del tratamiento) y emocionales (conciencia acerca de la enfermedad, emociones generadas y comprensión de las mismas). La percepción de la enfermedad tiene una relación directa con la capacidad del individuo para realizar cambios positivos hacia conductas protectoras de su salud y la adecuada adherencia al tratamiento, con lo cual se puede tener un mejor el control de la enfermedad y un impacto positivo en la calidad de vida7,9,10.
A partir de 1980 Howard Leventhal desarrolló el modelo de autorregulación de la enfermedad, el cual da origen al concepto de percepción de la enfermedad tal como se conoce actualmente. Su modelo propone que un estímulo (síntoma) genera una representación cognitiva, una representación emocional de la enfermedad, que se traduce en una amenaza para la salud y, por lo tanto, obliga al individuo a la adopción de diversos comportamientos o estrategias de afrontamiento11,12.
El objetivo de este estudio es conocer la percepción de la enfermedad en pacientes con LES mediante la realización de grupos focales.
Materiales y métodosEl estudio se realizó en pacientes mayores de 18 años con diagnóstico de LES, según los criterios del Colegio Americano de Reumatología (ACR 1997), evaluados en 2 centros médicos de la ciudad de Bogotá (Clínica Universidad de La Sabana y Hospital Militar Central). Para lograr el objetivo propuesto se planteó un estudio cualitativo basado en la teoría fundamentada, metodología que surge a partir del interaccionismo simbólico y busca desarrollar la teoría partiendo de los datos que emergen de las experiencias vividas por los pacientes con LES, enfocándose en la percepción de la enfermedad. Dichos datos se capturan y se analizan de forma sistemática. La percepción fue medida a través de la conformación de grupos focales guiados por un especialista en psiquiatría con experiencia previa en la metodología, mediante entrevistas semiestructuradas. Los criterios de inclusión fueron: edad mayor de 18 años, diagnóstico de LES, ausencia de otra enfermedad reumática, deseo de participar en el estudio y firma del consentimiento informado. Se excluyeron todos los pacientes con imposibilidad de asistir a las reuniones programadas.
Cada grupo focal estuvo conformado por 10 pacientes con una duración de 2h, para un total de 5 grupos focales (n=50 pacientes). El tamaño de muestra fue obtenido por saturación. Utilizando la teoría fundamentada, las transcripciones fueron categorizadas en 3 fases: codificación abierta, axial y selectiva. Para el análisis de estas categorías intervinieron 3 autores.
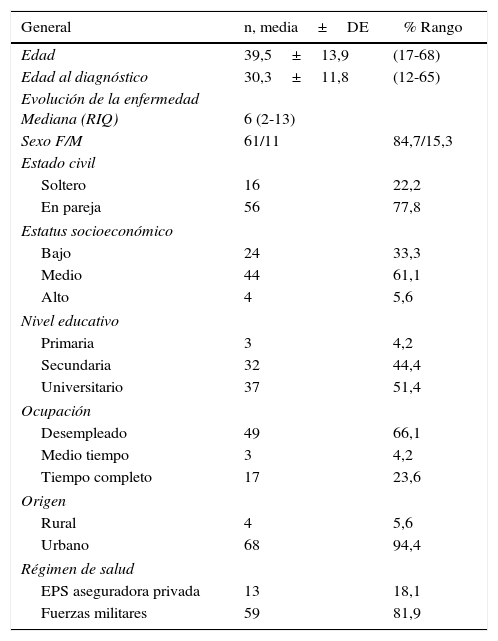
ResultadosIngresaron 50 pacientes al estudio, el 78% fueron mujeres con edad promedio de 39,5±13,9 años y una mediana de duración de enfermedad de 6 años. El 61% perteneciente a estrato social medio y el 88,8% con estudios de secundaria y universitarios. En la tabla 1 se resumen las características sociodemográficas de la población estudio. Tras la realización de 5 grupos focales se obtuvieron las categorías axiales consignadas en la tabla 2. A continuación se hace un recuento general de las categorías analizadas.
Características sociodemográficas
| General | n, media±DE | % Rango |
|---|---|---|
| Edad | 39,5±13,9 | (17-68) |
| Edad al diagnóstico | 30,3±11,8 | (12-65) |
| Evolución de la enfermedad Mediana (RIQ) | 6 (2-13) | |
| Sexo F/M | 61/11 | 84,7/15,3 |
| Estado civil | ||
| Soltero | 16 | 22,2 |
| En pareja | 56 | 77,8 |
| Estatus socioeconómico | ||
| Bajo | 24 | 33,3 |
| Medio | 44 | 61,1 |
| Alto | 4 | 5,6 |
| Nivel educativo | ||
| Primaria | 3 | 4,2 |
| Secundaria | 32 | 44,4 |
| Universitario | 37 | 51,4 |
| Ocupación | ||
| Desempleado | 49 | 66,1 |
| Medio tiempo | 3 | 4,2 |
| Tiempo completo | 17 | 23,6 |
| Origen | ||
| Rural | 4 | 5,6 |
| Urbano | 68 | 94,4 |
| Régimen de salud | ||
| EPS aseguradora privada | 13 | 18,1 |
| Fuerzas militares | 59 | 81,9 |
DE: desviación estándar; RIQ: rango intercuartílico.
Categorías axiales
| 1. La noticia del diagnóstico |
| • ¿Por qué a mí? Cómo se informan los pacientes sobre su enfermedad |
| 2. Causas de la enfermedad |
| • Autoculpa. El ánimo y los problemas emocionales como actores principales en la enfermedad |
| 3. Consecuencias funcionales, familiares, sociales y laborales |
| • La enfermedad no se nota en el exterior. El paciente «simula» los síntomas. (Incredulidad en el ámbito laboral sobre el diagnóstico del paciente); la autopercepción estética de los pacientes |
| • Los problemas laborales |
| • La importancia del apoyo familiar y social para los pacientes. Ideas de muerte relacionadas con la enfermedad. Las renuncias vitales como consecuencia de la enfermedad |
| 4. Las dificultades para establecer el diagnóstico |
| 5. Los tratamientos no farmacológicos o alternativos a los que acuden los pacientes, baja adherencia y rechazo al tratamiento farmacológico |
| 6. Fallas identificadas por los pacientes en la atención en salud |
| 7. Conciencia de la enfermedad: necesidad de autocuidado, el lupus eritematoso sistémico es una enfermedad mortal |
Los pacientes al momento de recibir el diagnóstico de la enfermedad presentan un choque emocional importante, solo el nombre «lupus» a algunos de ellos les genera miedo y la sensación de que deben dejar todo listo en sus vidas en caso de que lleguen a faltar; en algunos casos lo han visto como un integrante más en su vida o su familia.
Recién se confirma el diagnóstico de LES y se empieza a tener una idea más precisa de las implicaciones de la enfermedad y sus potenciales efectos, los pacientes empiezan a cuestionarse y a revisar en sus vidas qué han hecho para sufrir esa enfermedad. El «¿por qué a mí?» es una pregunta interior que les remueve toda su historia, sus errores y las heridas emocionales que han permanecido sin sanar.
También es una pregunta a la vida y a su Dios, una pregunta al destino buscando una explicación. En la elaboración de su duelo piensan que la enfermedad es un castigo y que debe existir alguna razón material o metafísica que explique por qué algo infrecuente les sucedió a ellos. Aunque esta situación se presenta, principalmente, al comienzo de la enfermedad, aún después de varios años del diagnóstico los pacientes continúan preguntándose la razón por la cual les «dio» a ellos esta enfermedad; se cuestionan el porqué, dicen no merecerse esta condición por la que atraviesan. En cuanto a cómo se informan los pacientes, se encontró que la gran mayoría de los pacientes participantes están de acuerdo con que al momento del diagnóstico el médico no fue claro con la explicación sobre qué es el LES, sus causas y su forma de tratarlo. Algunos de ellos acudieron a Internet donde obtuvieron respuestas más confusas y preocupantes. Muchos de ellos, a la fecha, refieren que se han ido enterando poco a poco en cada cita médica. Los relatos de los pacientes sobre cómo los médicos explicaron el diagnóstico oscilaron desde que simplemente algunos restringen la información y otros, que si bien le explican ampliamente al paciente, no lo hacen en términos que este pueda comprender.
Causas de la enfermedadLa enfermedad no se nota en el exterior. El paciente «simula» los síntomasEn esa carrera de entender la razón que explique por qué están afectados por una enfermedad grave, crónica y probablemente mortal, se empiezan a buscar asociaciones relacionadas en el tiempo con la aparición del LES o situaciones tan atípicas o intensas que expliquen esta enfermedad.
Los pacientes identifican diversos factores como los causantes directos o indirectos de la enfermedad, algunos, los mejor informados, le dan significado a explicaciones fisiopatológicas y ambientales, tales como la herencia, los hábitos alimenticios o la contaminación ambiental. Otros, por su parte, lo atribuyen a los problemas emocionales y familiares, incluso tienen explicaciones mágicas como la brujería y el castigo divino.
La gran mayoría de los pacientes concuerda en que tienen LES porque hicieron algo mal en el pasado, que están pagando tal vez alguna mala acción para con sus amigos, familiares, con ellos mismos o incluso con su Dios. Algunos de ellos piensan que por estar tristes y tener una mala actitud, su propio cuerpo pudo atacarlos y de ahí la aparición de la enfermedad.
Los pacientes identifican el estado de ánimo bajo y los problemas emocionales como una causa directa de la generación o empeoramiento del LES.
Consecuencias funcionales, familiares, sociales y laboralesCuando la enfermedad no produce manifestaciones clínicas visibles a los demás, se encuentra controlado o en actividad leve a moderada, los pacientes concuerdan en afirmar que en algún momento han sido tachados de mentirosos o simuladores. Las demás personas no han creído que padezcan la enfermedad. Esto fue más visible en los grupos focales realizados con pacientes pertenecientes a las fuerzas militares, quienes por su ideología de milicia deben siempre demostrar carácter y nunca cansancio o debilidad, hasta el punto de que algunos pacientes se sintieron vulnerados por sus superiores.
Muchos pacientes entrevistados afirman que su familia y sus compañeros de trabajo solo les creyeron que estaban realmente enfermos cuando presentaron manifestaciones graves de la enfermedad que los llevaron a hospitalizaciones prolongadas y, por supuesto, a incapacidades laborales.
La autopercepción estética de los pacientesTodos los pacientes, en cierto momento, han experimentado algún cambio en su cuerpo como aumento del vello corporal, aumento de peso, estrías o lesiones en la piel, que les produjo problemas con la percepción de su imagen corporal y autoestima, hasta el punto de aislarse de toda actividad de la vida cotidiana que implicase el contacto con otras personas para evitar ser juzgados o ridiculizados. Estos problemas con la imagen corporal fueron más notorios en las mujeres del estudio y durante su etapa de adolescencia.
Los problemas laboralesSe producen por el ausentismo laboral que genera la enfermedad cuando está activa (incapacidades), sumado al hecho de que no es una enfermedad fácilmente reconocible en el exterior por las demás personas, provocando que jefes o compañeros de trabajo no crean que están enfermos, los rechacen y, en algunos casos, los sometan a largas y extenuantes jornadas de trabajo o incluso, en ocasiones, no les respeten las incapacidades médicas como relataron algunos pacientes.
La importancia del apoyo familiar y social para los pacientesTodos los pacientes entrevistados en los grupos focales coincidieron en que algo peor que no tener familia que les diese un apoyo era esperar ese apoyo de la familia y no obtenerlo. Gran parte de los pacientes, en algún momento, se han sentido abandonados por su grupo familiar, por amigos, por la sociedad en general. Si bien algunos ya cuentan con ese apoyo tan anhelado, hay otros que todavía se encuentran solos enfrentando la enfermedad.
Aspectos positivos que identifican al estar enfermosNo todo ha sido negativo desde el diagnóstico de la enfermedad en los pacientes estudiados, pues a lo largo del tiempo han sabido encontrar algún factor positivo en lo relacionado al fortalecimiento del vínculo familiar.
Las renuncias vitales como consecuencia de la enfermedadLos pacientes con LES pueden presentar algún grado de limitación temporal o permanente, que dependiendo del órgano afectado puede ser más o menos incapacitante. Un ejemplo claro es la artritis la cual le impide a los pacientes realizar actividades de la vida diaria y, dependiendo de la profesión u oficio que se desempeñe, puede llegar a ser un obstáculo no solo personal sino en su vida profesional.
Ideas de muerte relacionadas con la enfermedadEn los pacientes con LES es frecuente la coexistencia de trastornos del estado de ánimo, bien a causa de la enfermedad per se o por la reacción al diagnóstico manifestando, en ocasiones, deseos de muerte y «descanso».
Las dificultades para establecer el diagnósticoMuchos de los pacientes que asistieron a los grupos focales sintieron desconcierto al ver que durante varios meses o incluso años sus síntomas no tenían una explicación lógica para ellos e incluso para los médicos a los cuales acudían. Después de tiempo y de la realización de varios exámenes paraclínicos se llegó al diagnóstico.
Los tratamientos no farmacológicos o alternativos a los que acuden los pacientesCon relación a este aspecto, casi todos los pacientes han probado algún tipo de medicamento o terapia alternativa para el tratamiento del lupus. Las opiniones en cuanto a su efectividad están divididas puesto que algunos opinan que estos les han producido bienestar, aunque no han suspendido nunca el medicamento formulado por su médico reumatólogo; mientras que otros dicen que estas terapias alternativas han traído efectos adversos peores y han complicado su enfermedad. En lo que sí están de acuerdo todos los pacientes es en los altos costos de estas terapias alternativas.
Para los pacientes que han sentido mejoría con los tratamientos alternativos, el beneficio parece provenir del hecho de sentirse escuchados por un profesional, de poder encontrar explicaciones a su enfermedad y a sus síntomas, de reducir el estrés, mejorar el estado de ánimo y sentir que llevando una vida más sana y con mayor autocuidado pueden tener mayor vitalidad.
Baja adherencia y rechazo al tratamiento farmacológicoLos pacientes que en algún momento han suspendido su tratamiento farmacológico lo han hecho por efectos secundarios, principalmente los relativos a los antimaláricos a nivel gastrointestinal y a los glucocorticoides como sobrepeso, acné, Cushing iatrogénico, problemas gastrointestinales y, en otros casos, por manifestaciones clínicas que no son del medicamento pero ellos se las atribuyen. Otros pacientes han suspendido su medicación porque sienten que al estar en inactividad de la enfermedad ya no la necesitan más.
Fallas identificadas por los pacientes en la atención en saludLas principales quejas de los pacientes son respecto a la oportunidad de citas con reumatología, la entrega de medicamentos, la disponibilidad de recursos para la realización de exámenes de laboratorio y la tramitología, en general, a la que se ven sometidos luego de ser vistos en consulta. Por último, otra queja de unos pocos pacientes es la actitud indiferente de algunos médicos y de las empresas prestadoras de servicios de salud.
Conciencia de la enfermedad: necesidad de autocuidado, el lupus una enfermedad mortalLos pacientes a medida que conocen más su enfermedad son conscientes de la importancia del autocuidado, de velar por su propio bienestar, de tomar medidas encaminadas a su protección para evitar recaídas y posibles consecuencias negativas e incluso la muerte.
El lupus eritematoso sistémico, una enfermedad mortalTodos los pacientes vistos en los grupos focales consideran que el LES es una enfermedad mortal y que será la causa de su deceso. En cierta medida manifiestan una desesperanza sobre el futuro lejano.
DiscusiónA pesar del reconocimiento del LES como una enfermedad grave con un importante impacto en la vida de los pacientes, en quienes el trastorno depresivo puede encontrarse hasta en el 39% y la ansiedad como reacción al diagnóstico en el 24% de los pacientes13, pocos estudios han evaluado el funcionamiento psicológico de los enfermos. Existen solo pocos estudios que evalúan la percepción de la enfermedad, los cuales no son comparables entre sí dadas sus diferencias metodológicas6,14–17.
Este estudio fue llevado a cabo en una población diversa de pacientes con LES, enfermos de ambos sexos, distintas edades, diferente tiempo de evolución y manifestaciones clínicas heterogéneas.
La representación de la enfermedad y su percepción son consistentes con el modelo de autorregulación de Leventhal. Dentro de las categorías seleccionadas pueden identificarse componentes como el de identidad en la primera categoría, donde los pacientes con solo el nombre «lupus» tienen reacciones emocionales importantes, o cuando se refieren a los síntomas de la enfermedad o los efectos adversos causados por el tratamiento. Respecto a las causas, previamente se mencionó la autoculpa, también es de resaltar que muchos de los pacientes identifican el estrés en todo nivel (familiar, laboral, social) como una causa importante de la enfermedad. Este mismo factor fue encontrado en un estudio cualitativo sobre las representaciones emocionales de los pacientes con LES, donde estos manifestaron que el estrés era el principal causante de su enfermedad14 y en otro más reciente que exploró la percepción de la enfermedad en los pacientes con nefritis lúpica6.
Las respuestas de los participantes a las preguntas sobre las consecuencias del LES en sus vidas, las vidas de otras personas significativas y el futuro fueron muy detalladas. La gran mayoría manifestó consecuencias negativas en todos los aspectos de sus vidas y solo unos pocos pacientes encontraron algo positivo por tener LES. Uno de los aspectos negativos interesantes es la autopercepción estética, la cual fue más llamativa en las pacientes mujeres, especialmente en aquellas en las que la enfermedad empezó en la adolescencia. Respecto a esto la literatura en LES es escasa, sin embargo, algunos autores coinciden con lo encontrado por nosotros, al evidenciar que la imagen corporal en las pacientes con LES está deteriorada y es inferior a la de las personas que no padecen la enfermedad, especialmente en aquellas con compromiso cutáneo y depresión18.
Todos los participantes de nuestro estudio coincidieron en que no se les da suficiente información sobre la enfermedad al momento del diagnóstico y quisieran que el personal de salud estuviese más involucrado en la educación de los pacientes. Estos hallazgos concuerdan con un estudio publicado recientemente, donde realizaron grupos focales en 28 mujeres con LES con el fin de diseñar una intervención para mejorar la atención en salud y la calidad de vida de estos pacientes; al igual que nuestros pacientes, señalaron la necesidad de educación al paciente y su familia. En este artículo se plantea incluso la creación de «pasaportes» (tarjetas informativas) y «orientadores», personas que les eduquen y les acompañen en su enfermedad19.
Finalmente, las debilidades actuales del sistema de salud colombiano se ven reflejadas en las dificultades de acceso oportuno a valoraciones médicas por reumatología, estudios diagnósticos y tratamientos apropiados. Toda esta problemática es corroborada por estudios nacionales como el realizado por la Defensoría del Pueblo en 2009, sobre el índice de satisfacción de usuarios, el cual demuestra que en algún momento el 22,9% de los usuarios ha tenido problemas con la dispensación de medicamentos (entrega parcial o nunca hecha). En cuanto a la oportunidad de citas médicas especializadas, este estudio reporta un promedio de 18,6 días lo cual está en contraposición con lo experimentado por nuestros pacientes, aunque el estudio no discrimina entre las diferentes especialidades. Lo mismo ocurre en la realización de exámenes de laboratorio e imágenes diagnósticas para lo cual la Defensoría del Pueblo reporta 3,7 y 8,4 días, respectivamente20.
ConclusionesEl LES como enfermedad íntimamente relacionada con la muerte requiere manejo interdisciplinario y apoyo psicológico al paciente y a su familia, desde el momento del diagnóstico y durante el curso de la misma, donde se acompañe al paciente y se le explique a él y a sus más allegados todo lo concerniente a la enfermedad, con el fin de generar una adecuada relación médico-paciente, una compresión completa y correcta de la enfermedad, y así promover una buena adherencia al tratamiento, lo que podrá impactar en los desenlaces. La toma de decisiones en el sector salud debería tener en cuenta la percepción de los pacientes, apoyada en una base científica, que considere, además de los indicadores clásicos cuantitativos (mortalidad, morbilidad, expectativa de vida) y los costos, los indicadores cualitativos, como la percepción de la enfermedad que expresa el impacto sobre la calidad de vida y la satisfacción del paciente.
Si bien se tiene poca evidencia de si la percepción de la enfermedad puede cambiar con el tratamiento, específicamente con la terapia cognitiva conductual como han sugerido algunos15, se requiere de la incorporación de herramientas de evaluación de percepción de la enfermedad en todos los pacientes con LES. Es necesario explorar si las representaciones de la enfermedad pueden predecir la respuesta a las intervenciones, y de ser así, generar políticas en salud para los pacientes, sus familias y médicos tratantes, que vayan encaminadas a una compresión total del ser biopsicosocial para evitar complicaciones en ocasiones mortales, disminuir costos en salud y generar una óptima calidad de vida relacionada con la salud.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores no declaran ningún conflicto de interés