La púrpura de Schönlein-Henoch es una vasculitis sistémica de pequeño vaso mediada por depósito de IgA en órganos como la piel, el riñón y el tracto gastrointestinal. Se ha descrito principalmente en niños, grupo de población en el que tiene un pronóstico favorable. Si bien en la edad adulta es mucho menos frecuente, se asocia con un mayor riesgo de compromiso renal severo, complicaciones gastrointestinales y estancia hospitalaria prolongada. Las opciones terapéuticas son amplias y varían según el grado de compromiso del paciente y el órgano más afectado.
Schönlein-Henoch purpura is a systemic small vessel vasculitis mediated by IgA-1 deposition in organs such as the skin, kidney, and gastrointestinal tract; it has been mainly described in children where it has a favourable prognosis. Although much rarer in adulthood it is associated with an increased risk of severe kidney involvement, gastrointestinal complications, and prolonged hospital stay. The therapeutic options are wide and vary according to the degree of involvement of the patient and the organ mainly affected.
La púrpura de Schönlein-Henoch es una vasculitis de pequeño vaso, mediada por depósitos de inmunoglobulina A (IgA), con afectación multisistémica, que compromete principalmente la piel, el sistema gastrointestinal, los riñones y las articulaciones1. El compromiso cutáneo, que es frecuente y suele ser la primera manifestación de la enfermedad, se caracteriza por la presencia de púrpura palpable con representación histopatológica de vasculitis leucocitoclástica2.
Aunque se trata de una condición frecuente en niños, su desarrollo en la edad adulta usualmente se asocia con mayores tasas de lesión renal, complicaciones gastrointestinales, recurrencia de las lesiones después del primer episodio y tiempo de hospitalización3.
A continuación se describe una serie de cuatro casos de púrpura de Schönlein-Henoch en pacientes adultos con diversos grados de compromiso sistémico, manejados en un centro de referencia de alta complejidad.
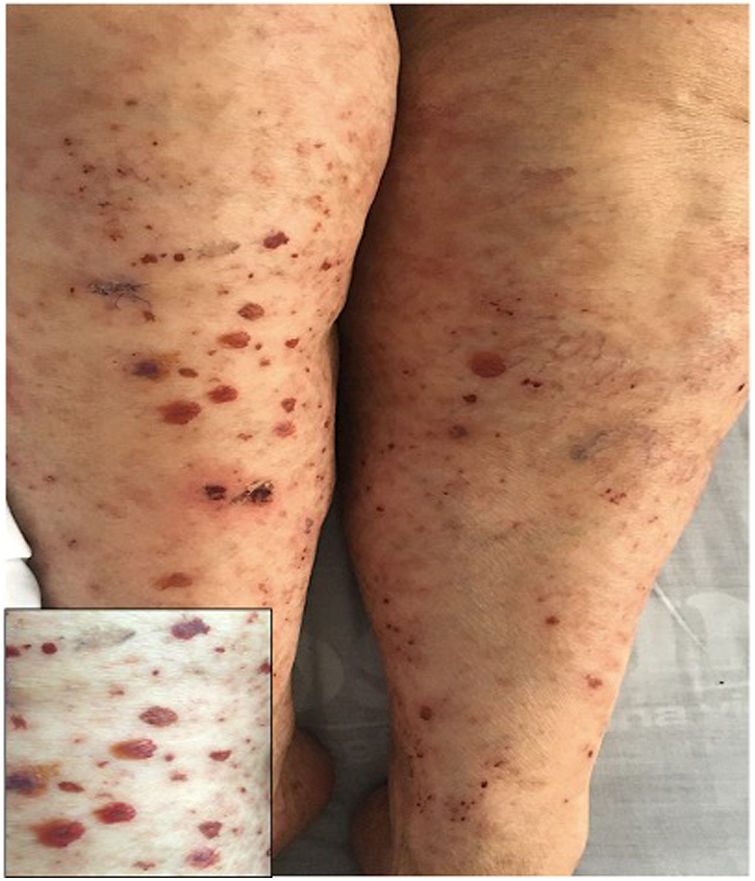
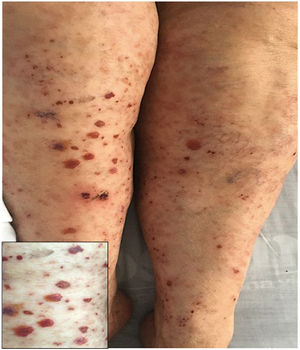
Caso 1Paciente masculino de 39 años con antecedente de hipertensión arterial (HTA) desde los 18 años, en manejo con enalapril, sin estudio previo de causas secundarias. Consultó por cuadro clínico de tres semanas de dolor abdominal asociado con deposiciones líquidas sin moco ni sangre, con posterior aparición de lesiones violáceas en miembros inferiores que luego se extendieron al abdomen y el tórax, cursaba asimismo con edema de miembros inferiores y poliartralgias de pequeñas articulaciones en manos. Al examen físico se evidenció púrpura palpable (fig. 1) y artritis con derrame articular. Los paraclínicos mostraron leucocitosis con neutrofilia, función hepática y renal normales, perfil infeccioso negativo. Se realizó biopsia de piel compatible con vasculitis leucocitoclástica e inmunofluorescencia directa con depósitos de IgA. El paciente evoluciona de forma satisfactoria tras el inicio de esteroide oral, sin evidencia de compromiso renal durante su estancia hospitalaria.
A, B) Múltiples máculas y pápulas purpúricas que no desaparecen a la digitopresión en miembros inferiores, glúteos y tronco posterior, algunas con costra hemática en su superficie. C) Biopsia de piel con evidencia de vasculitis leucocitoclástica y necrosis fibrinoide en vasos dérmicos superficiales y profundos. H&E 10X. D) Extravasación de eritrocitos con necrosis fibrinoide de pequeños vasos dérmicos. H&E 40X.
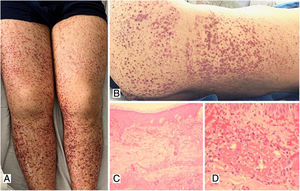
Paciente femenina de 74 años previamente sana, con cuadro clínico de un día de evolución de aparición de lesiones purpúricas en miembros inferiores que se extendieron de forma ascendente hasta la región infraumbilical y los miembros superiores, asociado con ello, presentaba orina espumosa, coluria y artralgias de predominio en rodillas. Al examen físico cursaba con púrpura palpable en miembros inferiores (fig. 2). Los paraclínicos evidenciaron perfil infeccioso y autoinmune negativos, función renal conservada, pero sedimento activo en el uroanálisis y proteinuria en rango nefrótico.
Se realizó biopsia renal con evidencia de nefritis/vasculitis por IgA- púrpura de Schönlein-Henoch, sin hallazgos de podocitopatía superpuesta. La biopsia de piel reportó vasculitis leucocitoclástica. Con estos hallazgos se decidió inicio de metilprednisolona en bolos y posteriormente esteroide oral, con evolución clínica satisfactoria.
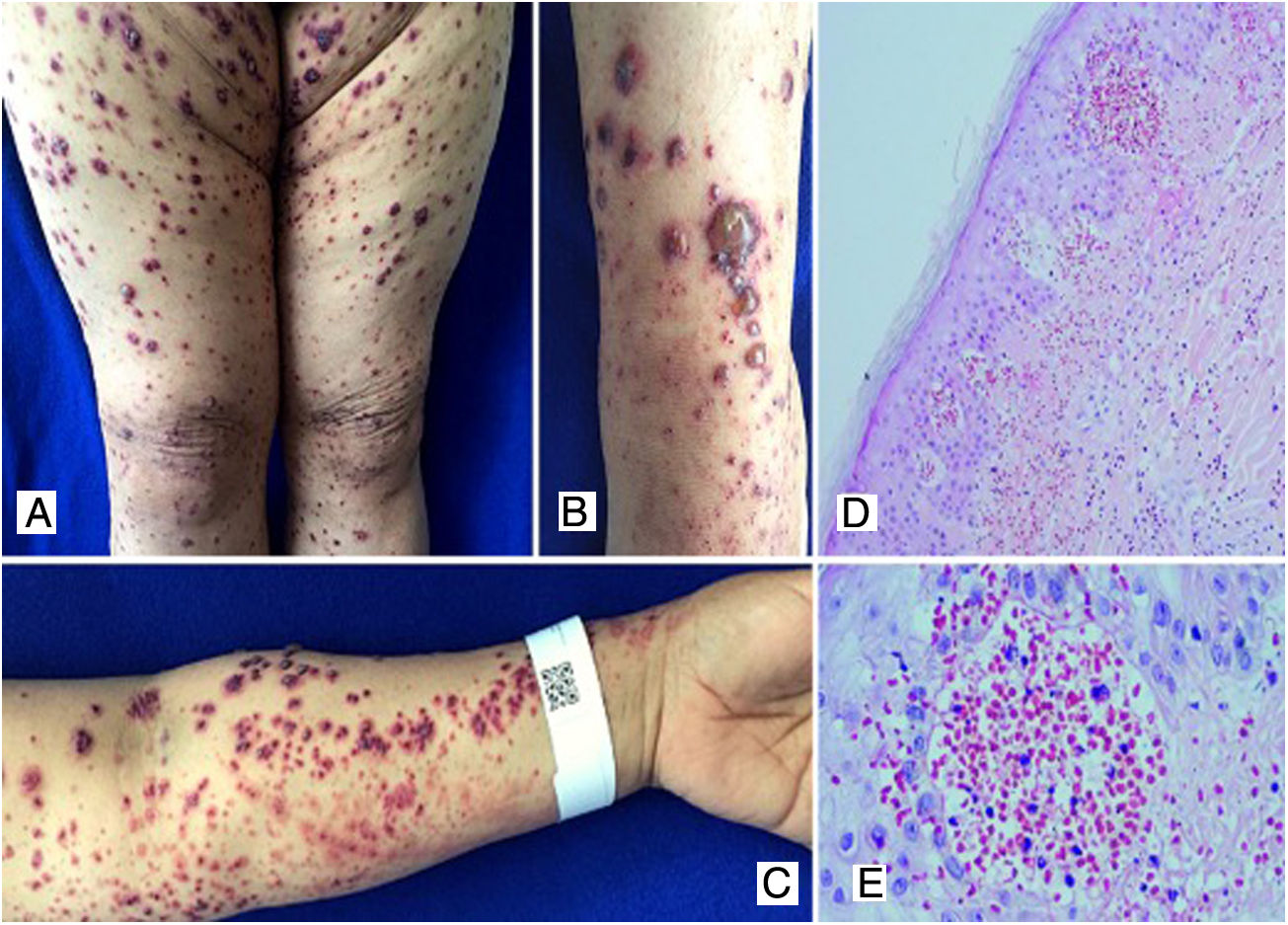
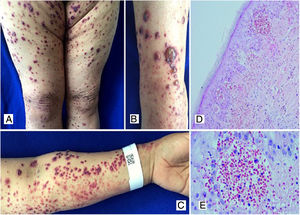
Caso 3Paciente femenina de 50 años que consulta por una semana de evolución de lesiones cutáneas en piernas, brazos, abdomen y cara, asociadas con dolor epigástrico intenso. En los días previos presentó artralgias e inflamación en muñecas, codos y rodillas. Al ingreso presenta púrpura palpable en extremidades, abdomen, glúteos y cara (fig. 3). Los laboratorios reportaron velocidad de sedimentación globular (VSG) elevada y sedimento urinario sin actividad. Fue llevada a endoscopia digestiva superior que reportó duodenitis isquémica. Se tomó biopsia de piel con reporte de vasculitis leucocitoclástica e inmunofluorescencia directa positiva para IgA. El perfil inmunológico fue negativo.
A, B, C) Múltiples maculoplacas purpúricas y ampollas de contenido hemorrágico localizadas en miembros inferiores y superiores, escasas pústulas.
D) Biopsia de piel con infiltrado inflamatorio polimorfonuclear perivascular, extravasación de eritrocitos intraepidérmica y escasa necrosis fibrinoide de los vasos dérmicos superficiales. H&E 10X. E) Extravasación de eritrocitos. H&E 40X.
Se diagnosticó púrpura de Schönlein-Henoch con compromiso cutáneo extenso, articular y gastrointestinal, la paciente fue tratada con corticoides sistémicos, inicialmente pulsos de metilprednisolona, seguidos de prednisolona a dosis de 1 mg/kg/día, con buena respuesta clínica y sin necesidad de otras terapias.
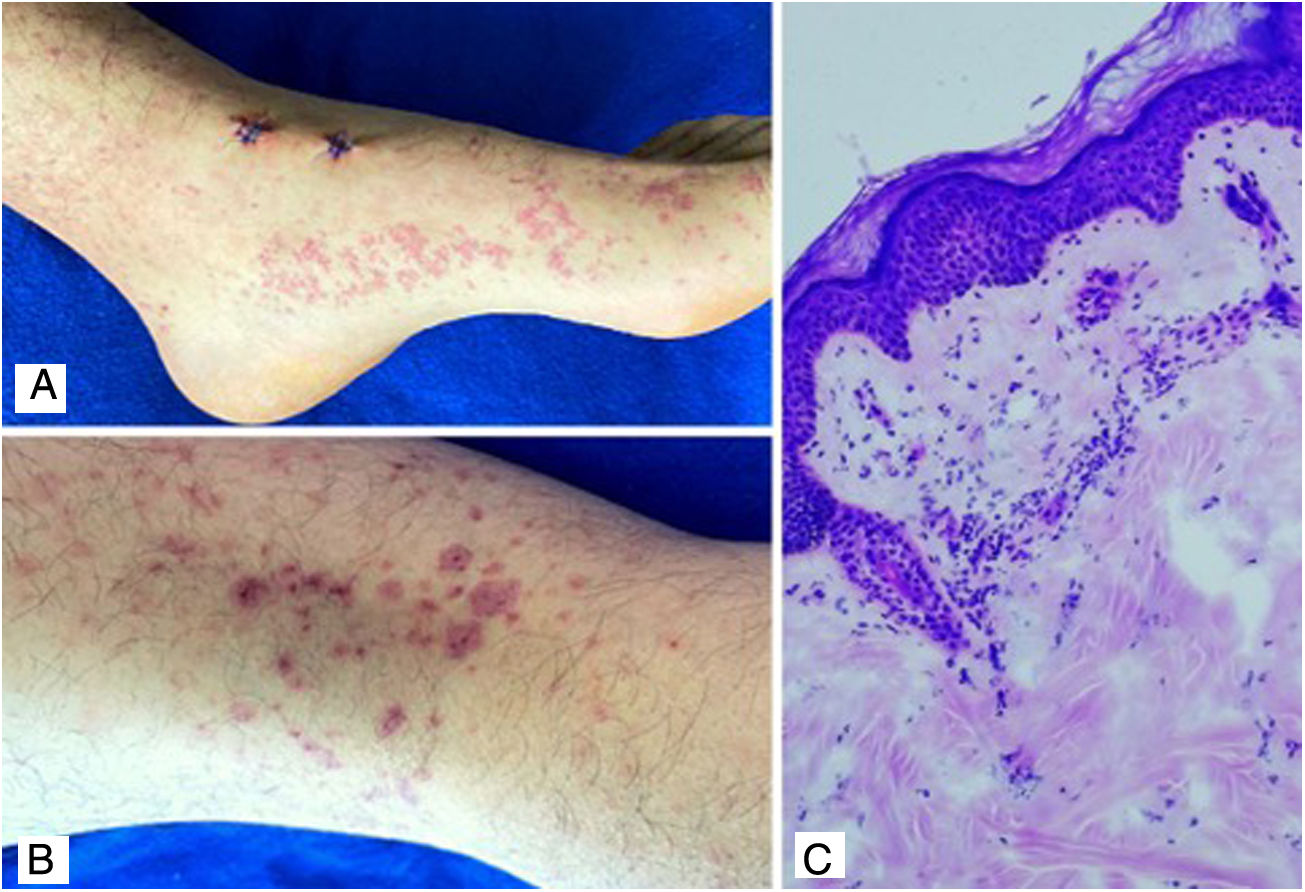
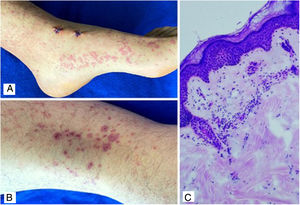
Caso 4Paciente masculino de 24 años que consulta por dos días de evolución de aparición de lesiones violáceas en miembros inferiores, glúteos, región genital y extremidades superiores, asociadas con dolor abdominal tipo cólico, orina espumosa y dolor articular en manos y rodillas. En el examen físico se encuentran lesiones compatibles con púrpura palpable (fig. 4), abdomen doloroso a la palpación difusa, sin signos de irritación peritoneal. Los laboratorios reportaron proteinuria nefrótica, azoados en rango de normalidad, virus hepatotropos y perfil autoinmune negativo. La biopsia de piel reportó vasculitis leucocitoclástica, con hallazgos de inmunofluorescencia directa sin depósitos de IgA, sin embargo, la biopsia renal reportó proliferación extracapilar menor al 25%, proliferación mesangial moderada, proliferación endocapilar y esclerosis segmentaria, con inmunofluorescencia con depósitos de IgA. Se confirma diagnóstico de vasculitis IgA sistémica y, teniendo en cuenta resultados de biopsia renal, se decide manejo con corticosteroide sistémico a dosis de 1 mg/kg/día, sin asociación de otro inmunomodulador, con adecuada respuesta terapéutica.
DiscusiónLa púrpura de Schönlein-Henoch es una vasculitis sistémica de pequeño vaso ocasionada por depósito de complejos inmunes e inmunoglobulina A-1 en las paredes de arteriolas, vénulas y capilares, se caracteriza por su compromiso multiorgánico, con la combinación de compromiso cutáneo, articular, gastrointestinal y renal, siendo las dos últimas las principales causas de morbimortalidad en adultos4.
Esta enfermedad presenta una incidencia anual que varía entre tres y 26 casos por cada 100.000 personas y es más frecuente entre los cuatro y los siete años. Se la considera la vasculitis cutánea más frecuente en la edad pediátrica5, por el contrario, en adultos se presenta con una incidencia anual aproximada de 0,1 a 1,8 casos/100.000 individuos6.
Su causa exacta es desconocida, se ha propuesto un defecto en el aclaramiento de IgA1 o una glicosilación aberrante de esta7, asimismo se ha planteado la participación de ciertos subtipos de antígenos leucocitarios humanos (HLA), como el HLA-DRB1*01, en los cuales ciertos agentes infecciosos (bacterias, virus o parásitos) pueden actuar como desencadenantes, lo que explicaría que hasta un 40% de los pacientes manifieste antecedente de infección respiratoria superior previo al desarrollo de la vasculitis4,7. Se plantea que los procesos infecciosos desencadenan la formación de complejos antígeno-anticuerpo, los cuales se depositan en la pared de los pequeños vasos y de esta manera activan la vía alterna del complemento, lo que genera activación y acúmulo de neutrófilos sin reacción granulomatosa5.
Las manifestaciones clínicas son amplias y heterogéneas, la enfermedad se caracteriza por la tétrada clásica de púrpura palpable no trombocitopénica, artritis o artralgias y compromiso renal y gastrointestinal8. De forma infrecuente, pueden comprometerse otros órganos y sistemas como los pulmones, el tracto genitourinario y el sistema nervioso central5.
El compromiso cutáneo suele ser la primera manifestación de la enfermedad y se presenta como púrpura palpable simétrica, localizada en zonas de presión y en miembros inferiores, lo que puede confluir hasta formar grandes placas, en adultos, hasta un 35% de los casos cursa con lesiones necróticas o hemorrágicas3. La biopsia de piel evidencia vasculitis leucocitoclástica, sin embargo, los hallazgos no diferencian de otras causas de vasculitis de pequeño vaso. El depósito de IgA en la inmunofluorescencia directa es altamente sugestivo, con una especificidad que varía entre el 89 y el 100% y con un valor predictivo positivo del 84%, se recomienda su realización ante toda sospecha diagnóstica.
Se ha observado que una inmunofluorescencia positiva impacta en el pronóstico de los pacientes, asociándose con manifestaciones cutáneas más severas y crónicas y mayor riesgo de compromiso gastrointestinal y renal6.
La presencia de artralgias se encuentra en dos tercios de los pacientes y afecta principalmente los tobillos y las rodillas, aunque puede haber edema y derrame articular asociados3.
El compromiso gastrointestinal es secundario a isquemia y edema intestinal y se presenta como dolor abdominal tipo cólico en el 100% de los casos, náuseas y vómitos en el 14%, y melenas y rectorragia en el 12,9% de los casos. Las principales complicaciones incluyen intususcepción, infarto y perforación intestinal7.
En el 50 al 85% de los pacientes se evidencia compromiso renal manifestado como hematuria microscópica, que es el signo más temprano y sensible. Puede coexistir con proteinuria, hematuria macroscópica, hipertensión arterial y falla renal hasta en el 30% de los casos, esta última excepcional en los niños, con reportes de menos del 2% de los casos4.
Otras manifestaciones menos reportadas incluyen miocarditis, orquitis, epiescleritis, hemorragia alveolar, convulsiones, pancreatitis, parotiditis y miositis3.
El pronóstico en adultos es impredecible, se ha evidenciado que hasta un 13% evoluciona a enfermedad renal severa con necesidad de terapia de reemplazo renal, incluso en pacientes oligosintomáticos, y hasta un 20% de los pacientes presenta recaídas de la enfermedad con reaparición de lesiones en piel y manifestaciones gastrointestinales o renales4,6. Como condiciones predictoras de mal pronóstico se han descrito la edad mayor de ocho años, el número de recaídas, la elevación de la creatinina al inicio del cuadro clínico, proteinuria mayor de 1 g/día, hipertensión arterial, púrpura por encima de la cintura, compromiso cutáneo persistente, VSG aumentada y aumento en concentración sérica de IgA, con concentración de IgM reducida al momento del diagnóstico5,6.
Con respecto a los criterios clasificatorios y diagnósticos, los primeros fueron planteados en 1990 por la Academia Americana de Reumatología (ACR), con una especificidad del 87,1% y sensibilidad del 87,9%9, posteriormente, en 1992, fueron revisados en el consenso de Chapell Hill2, y en el 2010 se publicaron los criterios de la EULAR/PRINTO/PRES (Liga Europea contra el Reumatismo/Organización Internacional de Ensayos Clínicos en Reumatología Pediátrica/Sociedad Europea de Reumatología Pediátrica), con sensibilidad del 100% y especificidad del 87%. Estos criterios son los más actuales hasta la fecha, pero es importante aclarar que solo se han validado en población pediátrica1, se resumen en la tabla 1.
Criterios EULAR/PRINTO/PRES para diagnóstico de púrpura de Schönlein-Henoch
| Criterios EULAR/PRINTO/PRES | |||
|---|---|---|---|
| Criterio | Definición | Sensibilidad (%) | Especificidad (%) |
| Púrpura (criterio obligatorio) | Púrpura (comúnmente palpable) o petequias, con predominio en miembros inferiores, no asociada con trombocitopenia- Para púrpura atípica se requiere biopsia de piel con presencia de depósitos de IgA | 89 | 87,5 |
| Dolor abdominal | Dolor abdominal difuso, tipo cólico, de inicio agudo, documentado por historia clínica o por examen físico. Puede asociarse con intususcepción y sangrado gastrointestinal | 61 | 64 |
| Artritis o artralgias | Artritis de inicio agudo definida como derrame articular o dolor articular con limitación para el movimiento. Artralgia de inicio agudo definida como dolor articular sin derrame articular o sin limitación para el movimiento | 78 | 42 |
| Compromiso renal | - Proteinuria > 0,3 g/24 h o ratio albumina/Cr > 30 mmol/mg en muestra de orina aislada-Hematuria, definida como > 5 glóbulos rojos por CAP, o cilindros eritrocitarios 2 o más | 33 | 70 |
| Histopatología | Vasculitis leucocitoclástica con predominio de depósitos IgA, o glomerulonefritis proliferativa con predominio de depósitos IgA | 93 | 89 |
| Criterios EULAR/PRINTO/PRES | Lesiones cutáneas ya descritas como criterio obligatorio y al menos uno de los otros cuatro criterios ya mencionados | 100 | 87 |
Fuente: Adaptado de: Ozen et al.1.
La enfermedad tiende a ser autolimitada, muchos pacientes resuelven síntomas de forma espontánea y solo requieren manejo sintomático para el rash y las artralgias10, no obstante, se ha reportado que en adultos la enfermedad es más agresiva, con mayor riesgo de compromiso renal, además, es difícil predecir el curso de la patología. Se da el caso de pacientes que con enfermedad severa remiten espontáneamente y otros que con cursos iniciales aparentemente benignos progresan a enfermedad renal agresiva6,11.
En pacientes con manifestaciones severas, el manejo de primera línea son los corticosteroides sistémicos, con dosis iniciales de 1-2 mg/kg/día. Los pulsos con metilprednisolona están indicados en situaciones graves y potencialmente mortales como el compromiso renal con glomerulonefritis rápidamente progresiva, compromiso del sistema nervioso central y riesgo de complicaciones gastrointestinales como el sangrado gastrointestinal, la isquemia mesentérica y la intususcepción5,12.
El manejo con otras terapias inmunosupresoras como ciclofosfamida, ciclosporina, micofenolato mofetil y azatioprina se ha descrito en casos refractarios a uso de corticoides5. La tabla 2 resume las opciones terapéuticas disponibles.
Tratamiento de la vasculitis IgA
| Tratamiento vasculitis IGA | ||
|---|---|---|
| Medicamento | Indicación | Observaciones |
| Rash leve, artritis | ||
| Corticoides orales | Rash severo, edema cutáneo, dolor abdominal, compromiso escrotal o testicular | Manejo sintomático, menor duración de síntomas al comparar con placebo. No previenen el compromiso sistémico |
| Corticoides IV | Iguales indicaciones que corticoide oral, en pacientes que no toleren estos últimos | |
| Altas dosis de corticoides IV | Proteinuria en rango nefrótico | Disminuye progresión a enfermedad renal terminal en algunas series de casos |
| Altas dosis corticoides IV e inmunosupresión | Glomerulonefritis rápidamente progresiva, hemorragia alveolar difusa, compromiso SNC | Recomendación grado D |
| Plasmaféresis o inmunoglobulina IV | Enfermedad refractaria a terapia combinada de corticoide e inmunosupresión, hemorragia masiva gastrointestinal u otros órganos | Recomendación grado D |
Fuente: Adaptado de: Audemard-Verger et al.6.
Aunque no hay evidencia sólida hasta el momento, en ciertos casos asociados con hemorragia alveolar, compromiso renal severo y del sistema nervioso central se ha propuesto el uso de plasmaféresis e inmunoglobulina IV, con resultados contradictorios6.
ConclusionesLa púrpura de Schönlein-Henoch es una vasculitis de pequeño vaso que comúnmente afecta a la población pediátrica y se caracteriza por la tétrada de púrpura palpable, artritis, síntomas gastrointestinales y compromiso renal. A pesar de su baja frecuencia en adultos, debe sospecharse en todo paciente que curse con estos síntomas, siendo el compromiso cutáneo generalmente el primero en aparecer y el más severo, como lo reportado en nuestros pacientes, el riesgo de complicaciones y desenlaces fatales en este grupo etario hace imperativo un diagnóstico y un tratamiento oportunos. Los esteroides sistémicos siguen siendo la primera línea terapéutica con adecuada respuesta, como se evidencia en los casos anteriores, en los cuales no hubo necesidad de escalar a otras terapias inmunosupresoras.
Consideraciones éticasEl proyecto de investigación fue aprobado por parte del Comité de Ética de la Investigación del Hospital Universitario Nacional de Colombia (CEI-HUN). Los autores del trabajo declaran que cuentan con el consentimiento firmado de los pacientes.
FinanciaciónNo se reportan fuentes de financiación.
Conflicto de interesesNo se reportan conflictos de interés.