Se realizó un estudio en Tabasco (México) con el objetivo de conocer los motivos que conducen a los estudiantes de medicina a elegir el servicio social en las clínicas del primer nivel de atención médica así como su experiencia en las mismas. Participaron 140 estudiantes que cumplieron su servicio social en el 2012-2013. Para obtener la información se usaron técnicas cuantitativas y cualitativas. Los estudiantes entrevistados consideran que el servicio social en el primer nivel de atención médica es importante en su formación profesional; sin embargo, manifestaron su inconformidad por las actividades administrativas que les asigna la institución receptora. En las conclusiones, se sugiere la vinculación sociedad-universidades-instituciones de salud para recuperar los objetivos asistencial y académico del servicio social.
A study was conducted in Tabasco, Mexico, in order to explore the reasons why medical students choose to undergo their social service at the primary care level, as well as to learn about their experiences in the field. The study was applied to 140 students who fulfilled their social service requirement in 2012-2013. Both quantitative and qualitative techniques were employed. Participants in the study said that social service in primary care was an important part of their professional formation. However, they expressed dissatisfaction with the administrative duties they were assigned by the sponsoring medical institutions. The findings suggest the need to improve coordination between society, universities and healthcare institutions, in order to fulfill the social welfare and academic goals of social service programs.
En México, el servicio social de medicina es un requisito indispensable para obtener el título de Médico Cirujano. El antecedente histórico que marcó su inicio ocurrió en 1936, cuando los titulares del Departamento de Salubridad Pública y la Escuela Nacional de Medicina firmaron un convenio para brindar atención médica asistencial a los habitantes de las localidades rurales marginadas. Fue así que, de acuerdo con Mazón et al. (s/f:3), en agosto de ese año, 248 pasantes de la carrera de médico cirujano eligieron diversas localidades de una lista previamente elaborada y permanecieron en ellas brindando su servicio social por un periodo de cuatro a cinco meses, con el goce de una beca mensual de noventa pesos. En la actualidad, después de aproximadamente ocho décadas y de acuerdo con la Ley Reglamentaria vigente, todos los estudiantes de medicina, que no tengan alguna enfermedad grave que se los impida, deberán realizar el servicio social para completar su formación curricular, con actividades asistenciales y académicas bajo la investigación y la supervisión adecuadas (Secretaría de Educación Pública, s/f; Secretaría de Salud/Secretaría de Educación Pública, 1983; Secretaría de Salud, 2006).
Las condiciones sociodemográficas y políticas que existían en México hace aproximadamente 80 años distan del contexto social y económico del siglo xxi. Es importante recordar que las sociedades no son estáticas; desde 1936 a la fecha existen en el país hechos históricos que se reflejan en la organización, en las relaciones sociales y económicas que los habitantes de las áreas rurales y urbanas establecen con las instituciones. La reforma agraria, los flujos migratorios, el avance del uso de la tecnología como internet, el acceso a la educación formal escolarizada y el desarrollo de las vías de comunicación, son algunos ejemplos de estos cambios. En el sistema de salud deben mencionarse como acontecimientos de relevancia la descentralización de los servicios (Secretaría de Salud, 1996), las reformas de las instituciones de seguridad social como un derecho laboral (UNAM, s/f) y, en la última década, el Sistema de Protección Social en Salud (Secretaría de Salud, 2003).
Al presente, también se observa un aumento de las instituciones públicas y privadas que ofertan la carrera de médico cirujano (Fernández, 1996), y a diferencia del requisito inicial de realizar el servicio social en áreas rurales marginadas, los estudiantes pueden elegir otras opciones para practicarlo como los centros de investigación, la misma Universidad o bien las clínicas de salud urbanas y suburbanas, además de las rurales. Con respecto a esta última opción, y de particular interés en el presente artículo, se ha estudiado el impacto diferencial que tiene el cumplimiento de los objetivos del servicio social según el lugar de adscripción. Un estudio en México (López, González y Velasco, 2004) expuso que la ubicación de los pasantes en localidades de difícil acceso geográfico reduce las posibilidades de asesoría, de evaluación y de supervisión por parte de la institución educativa y de la institución receptora.
Existen también diferencias para cumplir con las expectativas iniciales del servicio social. Por ejemplo, Varela y otros colaboradores (2012) realizaron un estudio con la participación de pasantes de la Universidad Nacional Autónoma de México, y refieren que las expectativas iniciales se plasmaron, en mayor medida, en quienes cumplieron su servicio social en áreas urbanas, comparados con quienes se ubicaron en otras rurales (75.5% vs 65.3%, respectivamente). Además, la autora y colaboradores encontraron que aproximadamente una tercera parte de los médicos pasantes reportaron problemas tanto de motivación como de oportunidades de formación académica, relacionados con el tipo de localidad rural o urbana donde realizaron su servicio.
Con estos antecedentes surgieron las siguientes preguntas: ¿Cuál es la experiencia del servicio social en una clínica del primer nivel de atención médica? ¿Cuál es la relación que establecen los médicos pasantes con la universidad de origen y con la institución receptora? ¿Se cumplen los objetivos asistenciales y académicos que establece el Reglamento vigente? Para dar respuesta a estas interrogantes se diseñó un estudio con la participación de estudiantes de la licenciatura de Médico Cirujano de la División Académica de Ciencias de la Salud de la Universidad Juárez Autónoma de Tabasco (DACS/UJAT).
Contexto del área de estudioEl estado de Tabasco se localiza en el sureste de la República Mexicana, cuenta con 2 238 603 habitantes distribuidos en 17 municipios (INEGI, 2010), y se incluye entre las diez entidades federativas con un alto grado de marginación (CONAPO, 2010). Con respecto al acceso a los servicios de salud, cifras oficiales (INEGI, 2010) muestran que 73.5% de la población es derechohabiente; sin embargo, más de la mitad de ellos (60.8%) está afiliada al Seguro Popular de Salud y el resto a alguna institución de seguridad social, o bien cuenta con un seguro médico privado. Conviene recordar que el Seguro Popular surgió en el sexenio 2000-2006 con el objetivo de asegurar la cobertura universal de salud y brindar atención, principalmente, a las personas que no son derechohabientes en las instituciones de seguridad social. Aun cuando las normas operativas (Secretaría de Salud, 2005) contemplan un presupuesto para contratar al personal que atienda a la población afiliada, en forma general es el personal adscrito a la Secretaría de Salud el que brinda este servicio. En el caso de las clínicas ubicadas en las localidades rurales de Tabasco, son los médicos pasantes quienes tienen esta responsabilidad, tal y como sucede en el resto del territorio mexicano. De acuerdo con Graue-Wiechers (2011), en el área rural 11 000 médicos pasantes atienden anualmente a la población más desprotegida en México, de la cual constituyen su única fuente de atención médica.
En Tabasco, los principales motivos de consulta en el 2012 se debieron a enfermedades respiratorias agudas, infecciones intestinales y parasitarias, la diabetes mellitus y la hipertensión arterial (Secretaría de Salud, 2012). Las causas de mortalidad derivan de enfermedades crónicas no transmisibles, entre ellas, la diabetes mellitus, las enfermedades cardiovasculares y los tumores malignos. La tuberculosis pulmonar, la neumonía, la influenza, y la desnutrición también se incluyen entre las veinte causas de mortalidad más frecuentes (INEGI, Estadísticas de Mortalidad Tabasco 2011, en línea).
En la DACS/UJAT se imparten cinco licenciaturas: Médico Cirujano, Enfermería, Nutrición, Odontología y Psicología. La licenciatura de Médico Cirujano tiene dos sedes: una en la ciudad de Villahermosa y otra en Comalcalco, esta última de reciente creación y de la cual aún no egresa la primera generación. El servicio social forma parte del plan de estudios de la licenciatura de Médico Cirujano, en cuanto es un requisito indispensable para completar la formación curricular y obtener el título; se realiza cuando el estudiante cubre el total de créditos de la licenciatura y después de haber concluido el internado de pregrado; el número de horas a cubrir es de 960 durante un lapso de doce meses. De acuerdo con el reglamento vigente (Reglamento de Servicio Social, UJAT, 2011: 5), los estudiantes de medicina pueden optar por realizar el servicio social en diferentes modalidades: 1) intramuros en la universidad con actividades de apoyo en las áreas académica e investigación, entre otras; 2) extramuros, en el sector público o privado y en instituciones educativas; 3) comunitaria, en comunidades rurales y suburbanas del estado, la región y el resto del país.
El proceso que se sigue para la elección de las plazas, en la modalidad comunitaria, toma en cuenta el promedio que obtuvo cada alumno durante los estudios de la licenciatura, de esta forma, quienes tienen los promedios más altos tendrán una mayor oportunidad para elegir la localidad de su preferencia. Una vez que cubre todos los créditos curriculares –incluido el servicio social–, el estudiante tiene diversas opciones de titulación, entre ellas, el examen general de conocimientos (a elegir en dos modalidades: evaluación general sobre conceptos fundamentales de la carrera y Examen de Egreso de la Licenciatura del Centro Nacional de Evaluación para la Educación Superior [EGEL]), el Diplomado de titulación con examen práctico, la tesis, o bien la titulación por promedio (DACS/UJAT, 2012a).
MetodologíaPara seleccionar a los médicos pasantes que participaron en el estudio, se revisaron los archivos estadísticos de la DACS/UJAT y se obtuvo la lista de los 252 estudiantes que solicitaron una plaza para realizar su servicio social en las promociones de febrero y de agosto del 2012. De ellos, 218 (86.5%) eligieron una clínica del primer nivel de atención médica en la Secretaría de Salud (SESA) en el estado de Tabasco; 10 (4.0%), una Unidad Médica Familiar del Instituto Mexicano del Seguro Social (IMSS); 18 (7.1%), la modalidad intramuros en la ujat, y el resto optó por una institución fuera del estado de Tabasco (DACS/UJAT, 2012b).
Conviene aclarar que la SESA tiene la responsabilidad de otorgar el servicio del primer nivel de atención médica a la población de las áreas rurales de Tabasco, pues dispone de 17 Jurisdicciones Sanitarias, una por municipio. El municipio de Centro, que incluye a la ciudad de Villahermosa, se organiza por microredes coordinadas por el director de un Centro de Salud con Servicios Ampliados (CESSAS). No existen actualmente clínicas rurales del IMSS-Oportunidades.
En vista de que el objetivo del estudio se centró en quienes prefirieron la modalidad comunitaria para su servicio social, se decidió adoptar las siguientes pautas: 1) incluir a los 218 estudiantes asignados en el primer nivel de atención médica de la SESA; 2) que acudieran al lugar y la fecha programados para las entrevistas; 3) que aceptaran participar en el estudio.
El contacto con los médicos pasantes se hizo a través de los Coordinado res de Calidad y Enseñanza, y se acordó que las investigadoras acudirían a las oficinas administrativas de cada Jurisdicción Sanitaria y a los CESSAS –en el caso del municipio de Centro– para solicitar a los Médicos Pasantes en Servicio Social (MPSS) su participación en la investigación. Se estableció también que las fechas de estas visitas coincidirían con los días programados por la SESA para que los pasantes acudieran por alguna actividad de capacitación, o bien para entregar sus informes semanales. En total 140 MPSS cumplieron con los tres criterios de inclusión en quince de las 17 Jurisdicciones Sanitarias, y no se encontró rechazo de alguno de ellos después de haber expuesto los objetivos del estudio. No fue posible agendar una cita en dos de los municipios, Paraíso y Jonuta (con 10 y 2 MPSS, respectivamente). El resto (66 MPSS) no acudió el día programado al lugar donde se realizaron las entrevistas por estar de vacaciones, por contar con algún permiso o por incapacidad médica, entre otras razones.
Recolección de informaciónEl trabajo de campo se realizó durante los meses de octubre a diciembre del 2012 y enero del 2013; durante este periodo se usaron técnicas cuantitativas y cualitativas para recabar la información. Las dos investigadoras, autoras del presente artículo, efectuaron entrevistas individuales a MPSS por medio de un cuestionario que se diseñó con base en los objetivos de la investigación. Antes, hubo una prueba piloto con seis médicos pasantes que no formaban parte de la población en estudio; se hicieron las modificaciones necesarias al documento y se obtuvo el instrumento final que consta de dos apartados, el primero con preguntas cerradas precodificadas y el segundo con otras abiertas.
Con las preguntas cerradas se consiguió información cuantitativa acerca de: 1) identificación personal, edad, sexo, promedio obtenido en la licenciatura, opciones de titulación y planes de cursar una especialidad; 2) ubicación de la plaza y motivos para elegirla; 3) supervisión y capacitación por parte de los servicios institucionales de salud y de la universidad de origen. Posteriormente, se realizaron las preguntas abiertas que incluyeron los siguientes temas: 1) expectativas al iniciar el servicio social; 2) razones para percibir, o no, la utilidad del servicio para su práctica profesional futura; sugerencias de temas para los cursos de introducción al servicio social y de educación médica continua; 4) actividades diarias en su servicio social.
El conjunto de interrogantes permitió que los informantes expresaran su punto de vista y condujo a profundizar en la interrelación que establecen éstos con los habitantes de las localidades, con la institución receptora y con la Universidad. Al momento de hacer cada pregunta, se tomó nota de las respuestas en las hojas que se anexaron al cuestionario para su análisis posterior. Cada entrevista, con duración de 20 a 45 minutos, se realizó en forma individual y privada en el espacio físico que proporcionaron los Coordinadores de Calidad y Enseñanza. Como parte de la ética de la investigación, bajo información previa, el consentimiento de los participantes se consiguió de forma verbal antes de cada entrevista; se les notificó de la participación voluntaria, la independencia de la investigación con la Coordinación de Servicio Social de la universidad y la SESA, así como de la garantía del anonimato y del uso estrictamente académico de los datos.
Se capturó la información proveniente de las preguntas cerradas del cuestionario en una base de datos en Excel, se realizó el análisis con el programa SPSS para Windows y se sistematizó usando estadísticas descriptivas. La información vertida de las preguntas abiertas se examinó mediante la técnica de análisis de contenido (Bardin, 1996); se hizo una primera lectura para identificar las frases que se repetían en los relatos de los estudiantes y que tenían relación con los temas de las interrogantes; posteriormente éstas se subdividieron en categorías –con base en su variabilidad– y se realizó la interpretación de los testimonios. A partir del escrutinio de las respuestas recabadas, se identificaron los siguientes temas que merecían discutirse en forma grupal: 1) factores que se toman en cuenta para escoger una localidad; sugerencias de estrategias para educación médica continua; 3) sugerencias para vincular a las Jurisdicciones Sanitarias y a la Universidad.
En el mes de mayo del 2013, previa solicitud por escrito a los Coordinadores de Enseñanza e Investigación, se convocó a los MPSS a una reunión en las instalaciones de la DACS/UJAT. Esta reunión tuvo dos objetivos: presentar los principales resultados de la investigación a los informantes y discutir en forma grupal los tres temas identificados. Atendieron a la convocatoria 40 de los MPSS que participaron en la primera etapa de la investigación. La dinámica que se siguió en esta reunión fue la siguiente: la moderadora presentó los resultados cuantitativos más relevantes, y a continuación planteó los tópicos a discutirse, hasta que los comentarios y la participación en cada uno de ellos se agotó. La duración de esta reunión fue de una hora con 20 minutos; una colaboradora hizo la minuta de la reunión, tomando nota detallada de todas las participaciones.
En agosto del 2013 se presentaron y discutieron los resultados de la investigación ante las autoridades universitarias de la DACS/UJAT. Esta reunión permitió verificar que, en efecto, las investigadoras realizaron una correcta interpretación de los datos obtenidos en las entrevistas.
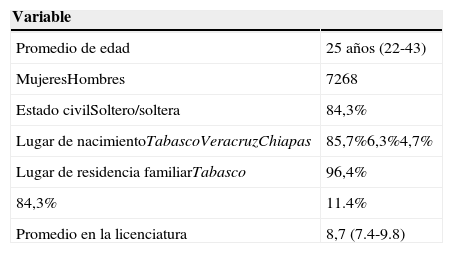
ResultadosCaracterísticas sociales de los estudiantesSe entrevistó a 140 MPSS, 68 (48.6%) hombres y 72 (51.4%) mujeres. El promedio de edad fue de 25 años (22-43). En el cuadro 1 se presentan las características sociodemográficas de los MPSS que participaron en el estudio. De acuerdo con su lugar de origen, 85.7% nació en el estado de Tabasco, y el resto en los estados cercanos como Veracruz, Chiapas, Campeche y Yucatán. Al momento de las entrevistas, 96.4% tenía su hogar en el estado de Tabasco, y 55.0% de ellos, en el municipio Centro (especialmente en Villahermosa, capital del estado).
Características sociodemográficas de los médicos pasantes entrevistados
| Variable | |
|---|---|
| Promedio de edad | 25 años (22-43) |
| MujeresHombres | 7268 |
| Estado civilSoltero/soltera | 84,3% |
| Lugar de nacimientoTabascoVeracruzChiapas | 85,7%6,3%4,7% |
| Lugar de residencia familiarTabasco | 96,4% |
| 84,3% | 11.4% |
| Promedio en la licenciatura | 8,7 (7.4-9.8) |
Fuente: Entrevista a médicos pasantes en servicio social, dacs/ujat 2012-2013.
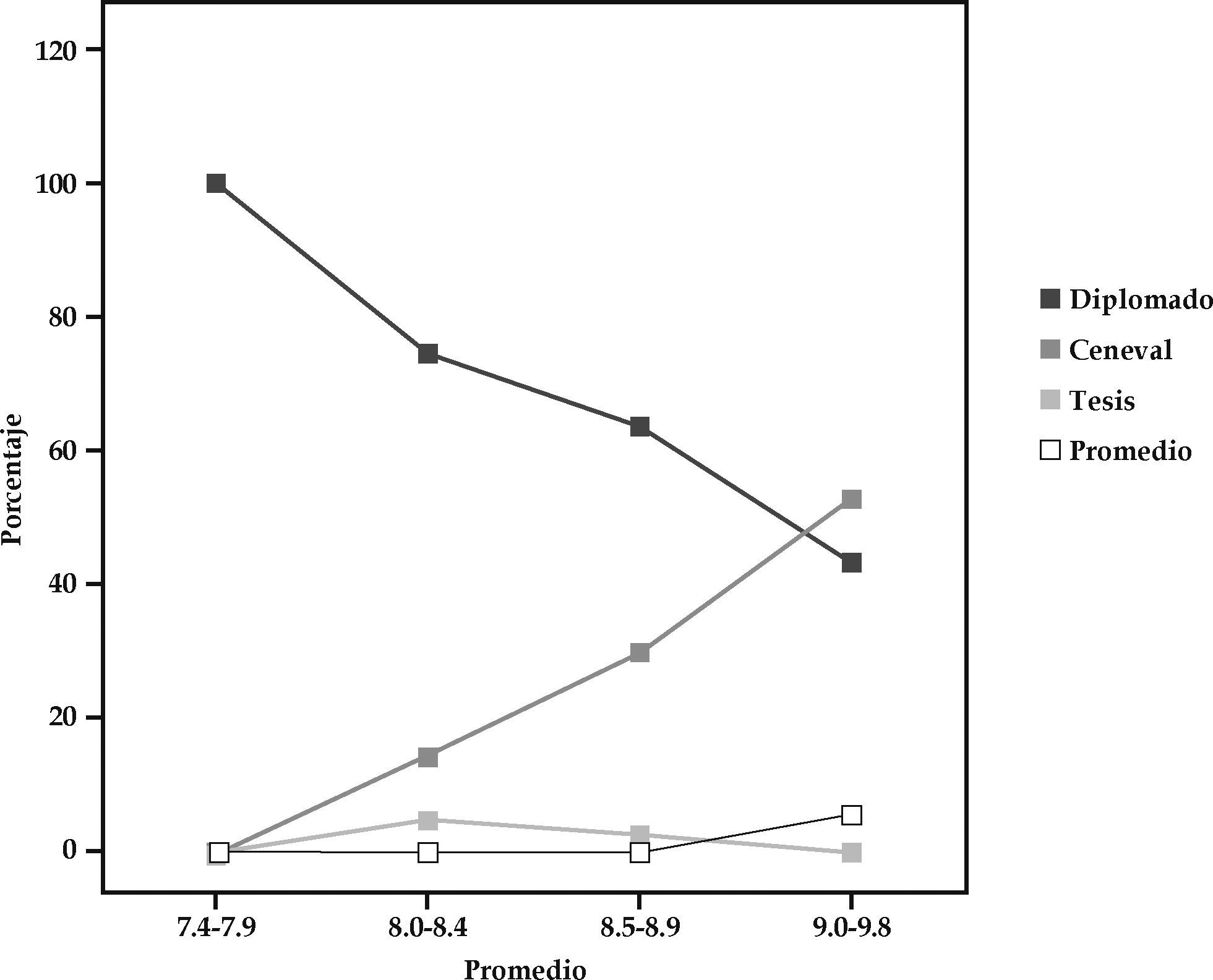
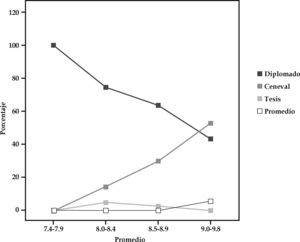
Como se mencionó en párrafos anteriores, en la DACS/UJAT existen diferentes opciones de titulación. Entre los estudiantes entrevistados, 60.7% planeaba titularse mediante el Diplomado con examen práctico; 31.4% presentaría el EGEL; únicamente 2.9% mencionó aspirar a titularse por medio de una tesis dentro de un proyecto de investigación. Como se observa en la gráfica 1, la relación que existe entre el promedio y la opción para obtener el título de licenciatura es significativa: quienes aspiran a titularse a través del examen EGEL y por tesis tienen un promedio de 8.0, o incluso más.
Más allá de la opción que seleccionarán para titularse, entre las razones para decidirse por las preferencias citadas está la de obtener el grado lo más rápidamente posible y presentar el Examen Nacional de Aspirantes a Residencias Médicas (ENARM); se trata de un plan en el futuro mediato para 98.6% de los MPSS. De acuerdo con su percepción, el Diplomado con examen práctico les permite actualizarse, mientras que quienes planean titularse con el EGEL se sienten capacitados para presentarlo y con ello evaluar sus conocimientos. En el mismo sentido, destaca el número reducido de estudiantes que realizarán una tesis para titularse, misma que les requiere un tiempo promedio de doce meses.
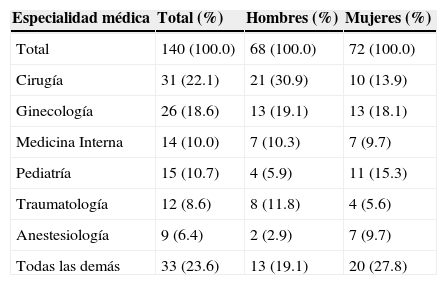
Respecto a la especialidad a la que aspiran, los MPSS prefieren aquélla cuya práctica clínica se realiza en hospitales del segundo y del tercer niveles de atención médica. Únicamente dos de los entrevistados pretendían la especialidad en Medicina Familiar; mientras que las disciplinas en Salud Pública, Epidemiología y Medicina del Trabajo no se contemplaban por alguno de los MPSS entrevistados.
Las especialidades en Cirugía y Ginecología son las primeras opciones en ambos sexos. Se encontró una razón hombre-mujer de 2.2-1 en aspirantes a Cirugía, y otra de 3.6 mujeres por cada hombre en Pediatría (cuadro 2).
Especialidad médica a la que se aspira
| Especialidad médica | Total (%) | Hombres (%) | Mujeres (%) |
|---|---|---|---|
| Total | 140 (100.0) | 68 (100.0) | 72 (100.0) |
| Cirugía | 31 (22.1) | 21 (30.9) | 10 (13.9) |
| Ginecología | 26 (18.6) | 13 (19.1) | 13 (18.1) |
| Medicina Interna | 14 (10.0) | 7 (10.3) | 7 (9.7) |
| Pediatría | 15 (10.7) | 4 (5.9) | 11 (15.3) |
| Traumatología | 12 (8.6) | 8 (11.8) | 4 (5.6) |
| Anestesiología | 9 (6.4) | 2 (2.9) | 7 (9.7) |
| Todas las demás | 33 (23.6) | 13 (19.1) | 20 (27.8) |
Fuente: Entrevista a médicos pasantes en servicio social, dacs/ujat 2012-2013.
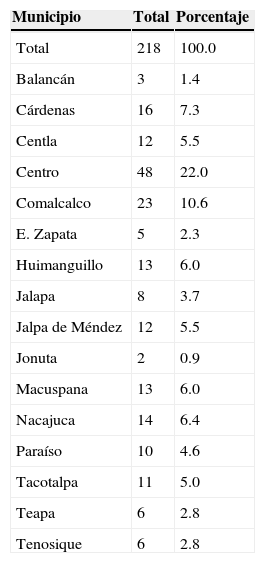
De acuerdo con la ubicación de las plazas, el mayor número de MPSS se concentra en el municipio de Centro (22.0%), Comalcalco (10.6%), Cárdenas y Cunduacán con 7.3%, respectivamente, estos últimos cercanos también al municipio de Centro (cuadro 3).
Médicos pasantes según municipio
| Municipio | Total | Porcentaje |
|---|---|---|
| Total | 218 | 100.0 |
| Balancán | 3 | 1.4 |
| Cárdenas | 16 | 7.3 |
| Centla | 12 | 5.5 |
| Centro | 48 | 22.0 |
| Comalcalco | 23 | 10.6 |
| E. Zapata | 5 | 2.3 |
| Huimanguillo | 13 | 6.0 |
| Jalapa | 8 | 3.7 |
| Jalpa de Méndez | 12 | 5.5 |
| Jonuta | 2 | 0.9 |
| Macuspana | 13 | 6.0 |
| Nacajuca | 14 | 6.4 |
| Paraíso | 10 | 4.6 |
| Tacotalpa | 11 | 5.0 |
| Teapa | 6 | 2.8 |
| Tenosique | 6 | 2.8 |
Fuente: Archivos dacs/ujat 2012.
Esta concentración se debe a que, de acuerdo con la información obtenida, y al momento de elegir el lugar para llevar a cabo el servicio social, 66.0% de ellos lo hizo para estar cerca de su lugar de residencia y no alejarse del grupo familiar. Para el resto fue la opción que les quedó, de acuerdo con su promedio en la licenciatura. Los municipios más alejados de Centro, como Balancán, Emiliano Zapata, Tenosique y Jonuta, tienen el menor número de MPSS, y son precisamente sus localidades las que cuentan con los índices más altos de marginación en el estado de Tabasco (Conapo, 2010).
Los MPSS mencionaron que es muy difícil que la población tabasqueña emigre y se aleje de su lugar de nacimiento y de residencia: “Para los chocos [término con el que se conoce en la región a las personas que nacieron en Tabasco] si es posible estar en casa con la familia es mucho mejor, por eso no optamos por buscar plazas fuera”. La segunda razón es económica, “[…] Porque para poder estar en otro lado necesito dinero y la beca que nos dan no alcanza para nada”. Al momento del trabajo de campo, el monto de esta beca era de 1 500 pesos mensuales (aproximadamente 115 dólares).
Se preguntó también si les hubiera gustado realizar el servicio social en otro lugar: 78 (55.7%) contestaron en forma afirmativa. En este grupo de jóvenes, los lugares de preferencia son: 44 (56.4%) en una localidad cercana a su municipio de residencia o en la ciudad de Villahermosa; 15 (19.2%) en un hospital regional del segundo o del tercer nivel de atención en la ciudad de Villahermosa (trece de ellos), o en el Distrito Federal (uno en el Instituto Nacional de Enfermedades Respiratorias y el segundo en el Hospital de Perinatología); 12 (15.4%) en un centro de salud urbano, y el resto en una clínica fuera de Tabasco.
Un aspecto a resaltar es que 19.2% de los MPSS expresó su deseo de realizar el servicio social en un hospital. De acuerdo con sus respuestas, en estos espacios tendrían mayor oportunidad de ver “casos” [se refieren a personas con alguna enfermedad] más interesantes que les llevarían a compartir sus experiencias con otros médicos especialistas y a leer más, y además no tendrían que llenar tantos formatos. Todo lo anterior se reflejaría en los resultados del ENARM.
Servicio social en la formación del profesionista médico: la prácticaAl preguntar acerca de cuáles eran sus expectativas al inicio del servicio social, la respuesta en 72.1% de los MPSS entrevistados coincidió en que deseaban realizar actividades clínicas y preventivas, así como estudiar y continuar con su capacitación profesional. Además, 20.7% mencionó que llegaron a las localidades con la idea de ayudar y de brindar un buen servicio a los habitantes de la comunidad, a convivir con la gente. Destaca que 26.4% refirió que tenía temor de enfrentar el reto de la responsabilidad para hacer un diagnóstico y dar un tratamiento médico. Hasta ese momento de su formación profesional, los estudiantes universitarios se mantuvieron en cierta medida como espectadores en la práctica hospitalaria, o bien participaron en diversas actividades clínicas y de cirugía menor, pero bajo la supervisión de un médico titulado adscrito a la institución. La responsabilidad de tomar decisiones clínicas, preventivas e incluso administrativas, se va aceptando poco a poco durante el servicio social, conforme los pasantes van familiarizándose con la práctica en el primer nivel de atención médica, al tiempo que adquieren las habilidades personales para establecer empatía con la población que acude a solicitar los servicios de salud.
A pesar de los temores iniciales, 135 (96.4%) de los entrevistados afirmaron que el servicio social es una experiencia invaluable en su formación como profesionistas médicos. El año que pasan en el primer nivel de atención médica les ayuda no únicamente a iniciarse en la práctica clínica, sino también les permite brindar un servicio a los habitantes de las localidades donde trabajan. De acuerdo con su experiencia, la convivencia con las personas –escucharlas, visitar sus casas, observar la vida cotidiana– les posibilita sensibilizarse con las condiciones de vida de los habitantes de las zonas rurales de Tabasco. En el cuadro 4 se resumen aspectos relacionados con la localidad del servicio social y la institución receptora.
Relación con habitantes de la localidad y la institución receptora
| Relación con: | Absolutos (%) |
|---|---|
| Habitantes de la localidad | |
| Conocía de antemano la localidad | 33 (23.6) |
| Se presentó con las autoridades locales al inicio de su servicio | 103 (73,6) |
| Se presentó con los habitantes de la localidad | 95 (67.9) |
| Le hubiera gustado realizar el servicio en otro lugar | 78 (55.7) |
| Institución receptora | |
| Curso de introducción al servicio social | 140 (100.0) |
| El curso brindó los elementos necesarios para sus actividades | 84 (60.0) |
| Se siente con las mismas responsabilidades que el personal adscrito | 117 (83.6) |
| Es útil el servicio social | 135 (96.4) |
| Frecuencia de las supervisiones | |
| No lo supervisan | 23 (16.4) |
| Cada mes | 39 (27.9) |
| 2-3 meses | 48 (34.3) |
| 4 y más | 30 (21.4) |
| Horario de trabajo | |
| 8-16 | 49 (35.0) |
| 8-14 y 16-18 | 66 (47.1) |
| 24 hrs. | 25 (17.9) |
Fuente: Entrevista a médicos pasantes en servicio social, dacs/ujat 2012-2013.
Es necesario mencionar en este espacio que los MPSS no son trabajadores de la institución, pero les asignan actividades y responsabilidades como si lo fueran, tal y como quedó evidenciado en las entrevistas: 117 (83.6%) expresaron que se sentían con las mismas responsabilidades que un médico adscrito. En la voz de ellos: “[…] Hago todo el trabajo de un adscrito. Es de utilidad el servicio porque te da más seguridad para iniciar la práctica médica. Sin embargo, hay mucha papelería que llenar…” (Masculino, 26 años, entrevista 21). “[…] Prácticamente son las mismas obligaciones, incluso más porque te exigen quedarte a cargo de la clínica; los adscritos no se quedan en la noche. Es útil el servicio, pues no es lo mismo verlo en un libro que tratar a la persona, ver que puedes vivir lo que tiene el paciente…” (Femenina, 24 años, entrevista 63).
Si bien existe satisfacción con la experiencia profesional en el servicio social, los MPSS tienen que cumplir con las metas institucionales programadas e interactuar con otras personas en un ambiente laboral. Con respecto a la primera, el cumplimiento de las metas institucionales es precisamente en lo que enfatiza el supervisor cuando llega a las clínicas de salud, cuya frecuencia, como se observa en el cuadro 4, es variable.
Otro aspecto importante es que, aun cuando en forma general la relación que establecen los pasantes con el personal adscrito a las clínicas de salud es buena, existen situaciones delicadas que merecen la atención de las autoridades universitarias, y que deben platicarse con los representantes de la institución receptora. En la entrevista a nivel individual y en la discusión grupal fue posible captar los testimonios de pasantes, del sexo masculino y femenino, que enfrentaron conflictos con el personal de salud adscrito a la institución receptora en distintos municipios del estado. Por ejemplo, uno de los MPSS mencionó: “[…] Cuando me presionan siento que tengo la misma responsabilidad que un adscrito, te amenazan que si no lo haces, no te liberan…” (Masculino 24, años; entrevista 62). Estos conflictos se derivan de las relaciones desiguales de poder con el personal sindicalizado, y que al dialogar con representantes de la institución receptora, en el mejor de los casos se resolvió con un cambio de clínica para el pasante. Cuando este cambio no fue posible, se continuó trabajando bajo un clima de tensión, con el temor de perder el año de servicio social, de modo que evitaban –en lo posible– más conflictos, en espera de concluir su estancia en la institución.
Seguridad personal en las unidades de adscripciónActualmente en el estado de Tabasco se vive una situación de violencia, la misma que existe en todo el territorio mexicano; esta circunstancia lleva a la SESA a adaptar los horarios de permanencia en la unidad de adscripción. El horario de trabajo en la mayoría de las clínicas (82.1%) oscila en un promedio de ocho horas de lunes a viernes, y los sábados de cuatro. Únicamente 25 MPSS (17.9%) reportaron quedarse a dormir en la clínica de salud. Aun así, durante las entrevistas, tres de ellos mencionaron que en el transcurso del día han sido agredidos de forma verbal por personas que se han introducido en los centros de salud.
Relación con la universidad durante el servicio socialCurso de introducción al servicio socialEn la DACS/UJAT no se imparte un curso formal a los MPSS antes de iniciar su servicio social; se proporcionan pláticas que, de manera general, les orientan acerca de los derechos y obligaciones. De acuerdo con las entrevistas, 12.9% relató que estas pláticas brindaron los elementos necesarios para tener un panorama de lo que sería el servicio social; para el resto sólo fue una breve información del reglamento y estuvo muy distante de las condiciones que se encontraron cuando llegaron a la localidad asignada. Los MPSS sugieren programar un curso formal que incluya temas que, desde su perspectiva y su experiencia, merecen retomarse por parte de la universidad antes de iniciar el servicio social. Se presentan a continuación estas sugerencias respetando el orden de frecuencia con que mencionaron.
- a
Manejo de papelería. Nunca les dijeron que tendrían que llenar tantos for- matos.
- b
Invitar a Jefes Jurisdiccionales y Coordinadores de Enseñanza y Calidad para que platiquen con ellos y les den un panorama de la organización en las Jurisdicciones Sanitarias.
- c
Asesoría para enfrentar las difi laborales durante el servicio social.
- d
Bioética, derechos humanos.
- e
Relación médico-paciente
- f
Derechos y obligaciones de MPSS
- g
Principales programas que maneja la Secretaría de Salud
- h
Programa Oportunidades [Programa social gubernamental que a partir de septiembre, 2014, cambia de nombre a “Prospera”]
Al llegar a los servicios institucionales de salud, el 100% aseveró que les dieron un curso de introducción al servicio social, en el cual se incluyó la revisión normativa de los principales programas de salud que maneja la SESA y el llenado de formatos. En opinión del 60.0%, este curso les brindó los elementos necesarios, o al menos una parte, para iniciar sus actividades en la clínica; después, el equipo de supervisión, o bien la coordinadora de Calidad y Enseñanza, aclaró las dudas que surgieron sobre la marcha, en particular con el llenado de formatos que requiere cada institución.
Educación médica continuaEl Programa Académico de Servicio Social en la DACS/UJAT contempla temas básicos de educación continua destinados a pasantes en servicio social y que, de acuerdo con el calendario programado, se impartirían el último sábado de cada mes en el foro de la plataforma virtual (DACS/UJAT, 2012c). Los MPSS entrevistados aseguraron que durante las pláticas previas al inicio de su servicio social, se les indicó acerca de esta actividad. Sin embargo, al llegar a las localidades notaron que su horario de actividades incluye los sábados y, además, no cuentan con internet en las clínicas; únicamente cuatro de los 140 entrevistados mencionaron haber accedido en una ocasión a la plataforma universitaria.
La sugerencia de los MPSS, para que se lleve a la práctica el programa de educación médica establecido, es que se realice un convenio con la Secretaría de Salud para que cada mes, un sábado por ejemplo, los MPSS acudan a la universidad para discutir temas clínicos con médicos actualizados. Enfatizaron la necesidad de alcanzar este convenio debido a que se les ve como trabajadores adscritos a la institución receptora y es difícil que les concedan permisos para ausentarse de la institución, aun por actividades de tipo académico. Los temas que sugieren son los mismos que se encuentran calendarizados en el programa 2012 de la dacs, y son las principales causas de consulta médica en las clínicas del primer nivel de atención.
- •
Prevención, control y tratamiento actualizado de diabetes mellitus e hipertensión arterial.
- •
Control del embarazo
- •
Manejo de sangrado uterino disfuncional
- •
Prevención, control y manejo de enfermedades diarreicas agudas e infecciones respiratorias agudas
- •
Desnutrición
- •
Urgencias médicas
Los resultados del presente estudio evidencian que, al preferir la modalidad comunitaria para realizar el servicio social, 72.1% de los MPSS entrevistados tenían la expectativa de brindar atención médica, poner en práctica lo aprendido en la universidad y contar con el tiempo suficiente para estudiar. La mayoría de los pasantes entrevistados (96.4%) consideran que el servicio social es necesario en su formación profesional. Hasta ahí no existe mayor problema, sin embargo, más de la mitad (55.7%) reportó que si tuvieran oportunidad de elegir les gustaría estar en otro lugar, principalmente en el área urbana, y 19.2% de ellos en un hospital, pues las funciones administrativas les dejan escaso tiempo para estudiar y participar en actividades de educación médica continua.
Es cierto que, en las últimas décadas, el personal de las clínicas institucionales –incluidos los MPSS– ha visto un aumento de formatos y metas a llenar, convirtiéndose en un aspecto secundario de los programas gubernamentales. Por ejemplo, uno de estos programas –el Seguro Popular de Salud– tiene el objetivo de garantizar la cobertura universal de este servicio a la población mexicana, en especial a quienes no cuentan con seguridad social. Estos resultados coinciden con diversos autores (López, González y Velasco, 2004, Graue-Weichers, 2011) en el sentido de que desafortunadamente, en la actualidad, los servicios de salud tienen como prioridad asegurar la cobertura a través de los estudiantes de medicina que hacen su servicio social y se olvidan del principio fundamental de completar la formación curricular del estudiante para el ejercicio profesional. Todos estos factores contribuyen a que se pierda la oportunidad de que los médicos –que se integrarán en un futuro mediato al mercado laboral– valoren el trabajo comunitario y el de medicina familiar a través de su experiencia en el servicio. Como quedó expuesto al preguntarles acerca de sus planes mediatos al concluirlo, las respuestas de los MPSS apuntan al deseo de realizar una especialidad para incorporarse en los centros hospitalarios; únicamente dos de ellos contemplaban hacerlo en Medicina Familiar, cuya práctica clínica se lleva a cabo en el primer nivel de atención médica.
Esta situación ha sido un tema de reflexión de otros autores desde décadas anteriores. Por ejemplo, García (1969: 286) menciona que al momento de elegir la carrera de medicina se hace por factores ajenos a las necesidades reales de la sociedad, lo que se refleja en una falta de conciencia de la función social de las carreras universitarias. Otros autores (Cano, 2004; Escobar, 2010; García de Berríos, Berríos y Montilla, 2011) afirman que las universidades tienen el compromiso social de brindar una educación técnica y humanista. Sin embargo, y de acuerdo con Rivero (1977), se ha insistido mucho en el tipo de profesional que necesita el país, como si fuera únicamente responsabilidad de las universidades. Un médico en formación, con cualquier plan de estudios, será un reflejo del patrón que existe en las instituciones y en la sociedad en la que se desenvuelve. De esta forma, mientras el médico especialista tenga un mayor rango que el médico familiar o aquel que se dedica a la medicina preventiva, los estudiantes mostrarán la misma tendencia a expresar el deseo de seguir una especialidad con práctica hospitalaria.
En otro orden de ideas y con respecto a la relación que se establece entre los MPSS, la universidad de origen y la institución receptora, es necesario dialogar y establecer que los estudiantes poseen una matrícula universitaria, de modo que no son trabajadores de la institución receptora. El servicio social tiene un componente asistencial, pero también debe completar la formación del profesional médico; sin embargo, no se está cumpliendo con lo normado. Esta situación se reporta también en otros países latinoamericanos, Ugalde y Roldán (2000) exponen que en Costa Rica los propósitos del servicio social –interdisciplinariedad, arraigo del médico en zonas rurales y aspectos académicos que indica la ley– no se cumplen.
Respecto al cumplimiento de los objetivos académicos, de acuerdo con los resultados del presente estudio, existen dificultades para que los estudiantes establezcan un espacio de tiempo y acudan a la universidad a reuniones periódicas, pues la lógica de las instituciones receptoras consiste en asignarles obligaciones similares a las del personal adscrito y no les permiten ausentarse de las clínicas, incluso cuando se trate de una actividad relacionada con su formación académica. Es importante recordar que 98.0% de los estudiantes de la DACS/UJAT realizan el servicio social en el mismo estado de Tabasco, por lo que en teoría no deberían existir dificultades para que se cumpliera con el programa de educación médica continua.
Otro aspecto importante son los problemas en la relación médicos pasantes-personal adscrito. Los MPSS aún no están dentro de un sistema laboral y, de pronto, se ven integrados a un sistema donde existen normas reguladas para el personal adscrito y que aplican también para ellos. Las universidades deben garantizar a los médicos pasantes, en el curso de introducción al servicio social, que se les brindará la asesoría y el apoyo necesarios en el caso de que se llegaran a presentar conflictos en las instituciones receptoras. Además, se debe dejar claro que, por ley, es la institución educativa la que extiende la liberación del servicio social.
La sugerencia de las autoras es que la Universidad y las instituciones receptoras escuchen a los médicos pasantes y recuperen la base que fundamenta el servicio social para beneficio de las próximas generaciones. Es necesario resaltar que, de acuerdo con quienes participaron en el estudio, el servicio social es una etapa básica en la formación profesional de los alumnos y que de ninguna forma se sugiere sustituirlos por médicos adscritos. En cambio, sí es necesario que se contrate este personal en las clínicas rurales del primer nivel de atención médica y que asuman la responsabilidad de cumplir con las actividades clínicas, administrativas y los compromisos gubernamentales de la institución receptora.
Con esta última reflexión queda pendiente responder si existe la disposición por parte de las instituciones de salud para contratar médicos con la especialidad en Medicina Familiar, creando un plan de salarios y prestaciones que hagan atractiva la posibilidad de trabajar en las clínicas del primer nivel de atención del área rural. Médicos que realicen el acompañamiento de los médicos pasantes.
Título en inglés: Social service in medicine and primary level medical attention: from choice to practice.