Test whether the development of abnormal venous-to arterial CO2 difference (ΔPCO2) during the early phases of postoperative care after a liver transplantation (LT) is related to multi-organ dysfunction and outcomes.
Materials and methodsProspective cohort study accomplished in a mixed intensive care unit (ICU) at a university hospital. We included 150 eligible patients after a LT between 2015 and 2018.
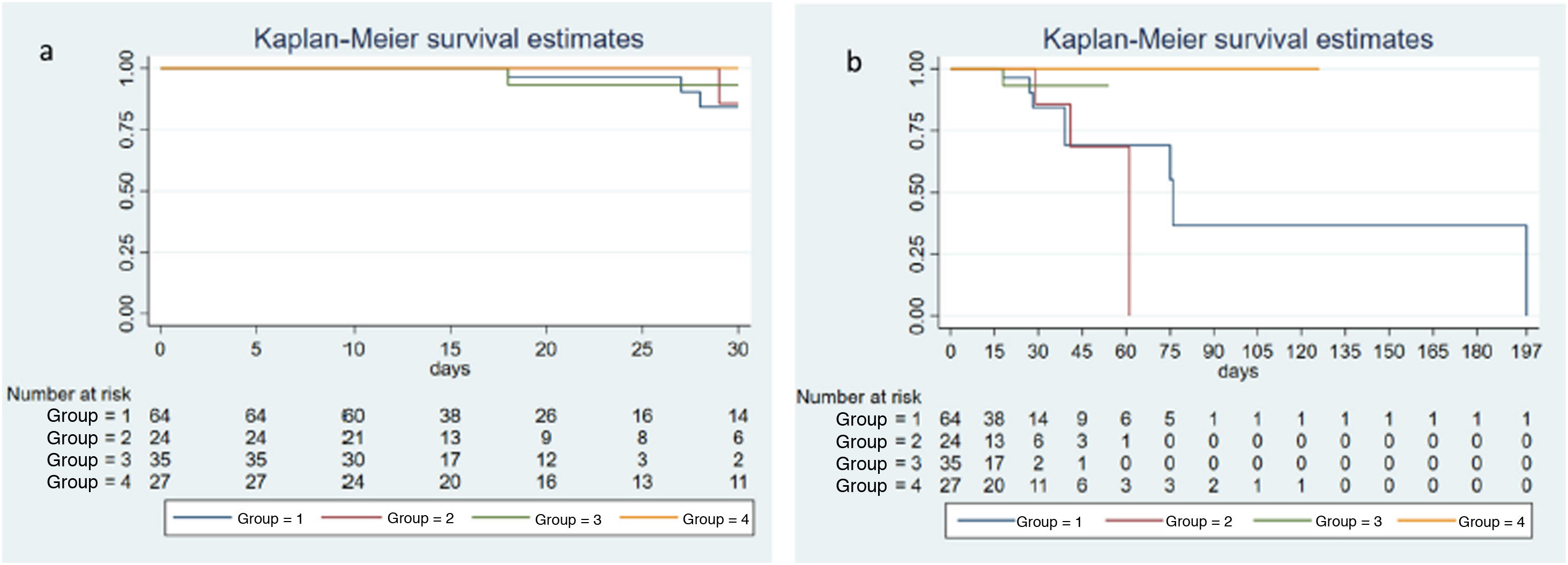
Patients were classified in four predefined groups according to the ΔPCO2 evolution during the first 6 h of resuscitation: (1) persistently normal ΔPCO2 (normal at T0 and T6); (2) decreasing ΔPCO2 (high at T0, normal at T6); (3) increasing ΔPCO2 (normal at T0, high at T6); and (4) persistently high ΔPCO2 (high at T0 and T6). Multiorgan dysfunction at day-3 was compared for predefined groups and a Kaplan Meier curve was constructed to show the survival probabilities using a log-rank test to evaluate differences between groups. A Spearman-Rho was used to test the agreement between cardiac output and ΔPCO2.
ResultsThere were no significant differences between the study groups regarding higher SOFA scores at day-3 (P = .86), Δ-SOFA (P = .088), as well as global mortality rates (χ² = 5.72; P = .126) and mortality rates at day-30 (χ² = 2.23; P = .5252).
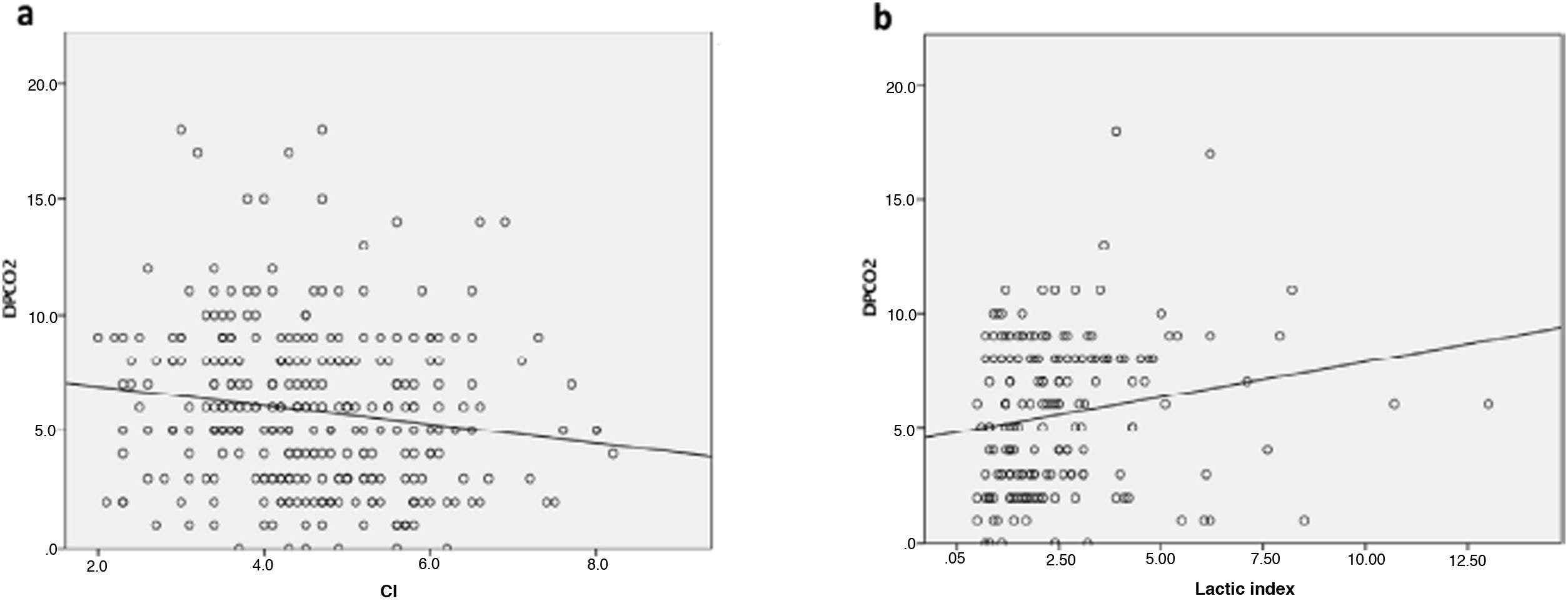
A significantly poor inverse agreement between cardiac output and ΔPCO2 was observed (r2 −0,17; P = ,002) at different points of resuscitation.
ConclusionsAfter a LT, central venous-to-arterial CO2 difference was not associated with survival or postoperative adverse outcomes in a critical care patients population.
Evaluar la relación de la diferencia venoarterial de PCO2 (ΔPCO2) con la aparición de complicaciones en el manejo postoperatorio precoz del trasplante hepático (TH).
Materiales y métodosEstudio observacional y prospectivo realizado en una Unidad de cuidados intensivos (UCI) médico-quirúrgica de un hospital universitario.
Se incluyeron 150 pacientes adultos que recibieron un trasplante de hígado ortotópico entre enero 2015 a noviembre 2018.
Los pacientes fueron clasificados en cuatro grupos predefinidos de acuerdo a la evolución de la ΔPCO2 durante las primeras 6 horas de postoperatorio en UCI, al considerar ese periodo como el de mayor riesgo de alteraciones hemodinámicas: (1) ΔPCO2 persistentemente normal (normal en T0 y T6); (2) ΔPCO2 descendente (alta en T0, normal en T6); (3) ΔPCO2 ascendente (normal en T0, alta en T6); (4) ΔPCO2 persistentemente alta (alta en T0 y T6).
Se comparó la relación de dichos grupos con la aparición de disfunción multiorgánica a las 72 horas y las probabilidades de supervivencia globales y en el día 30 se describieron mediante curvas de Kaplan–Meier, calculándose las diferencias mediante un test log-rank. Para el estudio de la correlación entre índice cardiaco y ΔPCO2 se ha utilizado el coeficiente de correlación de Spearman.
ResultadosLa disfunción multiorgánica representada mediante el SOFA a las 72 horas (p = 0,86) y el Δ-SOFA (p = 0,088) no presentó diferencias significativas entre los cuatro grupos a estudio, de la misma forma que ocurrió con la mortalidad hospitalaria (χ² = 5,72; p = 0,126) y a los 30 días (χ² = 2,23; p = 0,5252).
Con respecto a la relación entre IC y ΔPCO2 se demostró una correlación inversa estadísticamente significativa, de valor bajo (Rho de Spearman: −0,17; p = 0,002).
ConclusionesEn pacientes críticos admitidos tras un TH, la diferencia venoarterial de pCO2 no predice la mortalidad ni la incidencia de complicaciones en el periodo postoperatorio inmediato.