Realizar una revisión de roturas del subescapular (SBE) de origen degenerativo tras su reparación por artroscopia y evaluar si los resultados son equiparables en términos de dolor y función a los de pacientes más jóvenes con roturas traumáticas.
Material y métodoSe han revisado de forma retrospectiva los datos de 80 roturas de SBE de las 660 roturas de manguito rotador intervenidas por el mismo equipo de cirujanos desde junio de 2008 hasta junio de 2018. Se recogieron los datos clínicos de los pacientes intervenidos: edad, género, lateralidad, demora de intervención, patologías asociadas, localización del dolor, valor de la escala visual analógica (EVA) y del test de Constant-Murley (TCM); se han recogido también los datos quirúrgicos: tipo y tamaño de lesión, lesión asociada del bíceps y gesto quirúrgico asociado, estenosis coracoidea y gesto quirúrgico asociado y número y tipo de anclajes empleados. Se realizó estudio estadístico con prueba de regresión lineal múltiple, pruebas paramétricas (t de Student o ANOVA) y pruebas no paramétricas.
ResultadosDe 80 pacientes, 36 fueron mujeres (45%) y 44, hombres (55%); media de edad de 61años (rango 47 a 81); demora media de la cirugía de 3,5meses (rango 1 a 6); hombro derecho afecto en 46 casos (57,5%), el izquierdo en 34 (42,5%); 22 (27,5%) fueron lesiones aisladas, 58 (72,5%), asociadas a rotura del supraespinoso (SPE). La mejoría media fue de 5,0 puntos en términos de la EVA y de 39,9 puntos de media en el TCM. Índice de nueva rotura, 1,25%. Factores adversos: tamaño de la rotura, demora de intervención, mujeres. Los pacientes con rotura tipo I-B tienen mejor resultado total en el TCM que los tipos I-A y III. A mayor demora se observan peores resultados, tanto de la EVA como del TCM. Las mujeres presentan resultados peores y estadísticamente significativos tanto en la EVA (p=0,00) como en el TCM (p=0,01).
ConclusionesSe han obtenido excelentes y buenos resultados en este grupo de pacientes con patología degenerativa del SBE, de forma equiparable a las series con casos traumáticos. Existen factores adversos como el tamaño de la rotura, la demora de la cirugía y la asociación de otras patologías, especialmente en mujeres.
To carry out a review of degenerative subscapularis ruptures (SSC) after their arthroscopic repair and to evaluate whether the results are comparable in terms of pain and function to those of younger patients with traumatic ruptures.
MethodsThe data of 80 SSC tears of the 660 rotator cuff tears operated on by the same team of surgeons from June 2008 to June 2018 were retrospectively reviewed. The clinical data of the surgical indications were collected: age, gender, laterality, intervention delay, associated pathologies, location of pain, value of the Visual Analogue Scale (VAS) and the Constant-Murley test (CMT); surgical data were also collected: type and size of lesion, associated biceps injury and associated surgical procedure, coracoid stenosis and associated surgical procedure, number and type of anchors used. A statistical study was performed with multiple linear regression test, parametric tests (Student's t or ANOVA) and non-parametric tests.
ResultsOf 80 patients, 36 were women (45%) and 44, men (55%); mean age 61years (range 47 to 81); mean delay of surgery 3.5months (range 1 to 6); right shoulder affected in 46 cases (57.5%), left in 34 (42.5%); 22 (27.5%) were isolated lesions, 58 (72.5%) were associated with supraspinatus rupture (SE). The mean improvement was 5.0 points in terms of the VAS and 39.9 points on average in the CMT. New breakage rate, 1.25%. Adverse factors: size of the tear, delay in intervention, women. Patients with type I-B rupture have a better overall result in the CMT than types I-A and III. The longer the delay, the worse results are observed, both for the VAS and the CMT. Women present worse and statistically significant results both in the VAS (P=.00) and in the CMT (P=.01).
ConclusionsExcellent and good results have been obtained in this group of patients, but there are adverse factors such as the size of the tear, the duration of the symptoms and the association of other pathologies, especially in women.
La lesión del subescapular (SBE) produce una alteración del equilibrio de los pares de fuerzas que actúan sobre el hombro estabilizándolo en el plano transverso. Ello se traduce en una tendencia a la migración superior de la cabeza del húmero durante el movimiento, más importante cuanto mayor sea la lesión. La reparación del SBE es, por tanto, esencial para restablecer este balance1. La lesión se puede producir2-4: 1)por traumatismos de caídas con el brazo extendido y rotado hacia fuera, o por fuerzas que actúen en hiperextensión; 2)en asociación a luxación anterior del hombro; o 3)asociadas a procesos degenerativos en actividades laborales o deportivas con el brazo a la altura o por encima del hombro5.
Clásicamente, se ha considerado la dificultad para el diagnóstico de las lesiones del SBE, especialmente por la frecuencia para presentar lesiones parciales o incompletas. Estas lesiones incompletas pueden pasar desapercibidas al examen de resonancia nuclear magnética (RNM). Por ello han sido descritas como «hidden lesions» (lesiones ocultas) o de difícil diagnóstico6-8. Esta dificultad señalada para el diagnóstico, unida a la complejidad técnica de la reparación por medio de artroscopia, ha retrasado poder abordar con fiabilidad estas lesiones, y aunque existen descripciones previas, hasta 1991 no se reportan los primeros resultados del tratamiento quirúrgico2,3. Los primeros resultados por artroscopia no se publican antes de 20021,8-10. La clasificación de estas lesiones y su frecuente asociación con las lesiones de la corredera del bíceps tampoco se describen hasta fechas recientes6,8,11,12. A la progresión en el diagnóstico y tratamiento de estas lesiones han contribuido hechos como la descripción de fiabilidad de las diferentes pruebas de examen clínico13, la descripción de signos específicos de los estudios de imagen por RNM14-16 y la consolidación de las técnicas quirúrgicas de artroscopia de hombro1,7,10.
La mayor parte de los trabajos que tratan sobre las roturas del SBE señalan que, en términos de etiología, el porcentaje de lesiones provocadas por traumatismo se sitúa entre el 40 y el 80% y que la asociación de roturas entre el supraespinoso (SPE) y el SBE se sitúa en el 18% de todas las roturas del manguito rotador17,18. También se ha señalado que las roturas aisladas del subescapular, que más frecuentemente se producen en pacientes jóvenes menores de 40años y asociadas a traumatismo, constituyen una entidad diferente a la de las de personas de mayor edad, asociadas a una etiología sobre todo degenerativa19.
El objetivo de este estudio es realizar una revisión de resultados de casos de rotura del SBE tras la reparación por artroscopia y evaluar si son equiparables en términos de dolor y función a los de las series de pacientes más jóvenes con roturas traumáticas. Nuestra hipótesis es que se pueden obtener excelentes y buenos resultados en estos pacientes, pero que existen factores adversos que pueden influir en ellos.
Material y métodosSe han revisado de forma retrospectiva los datos recogidos de 80 roturas (79 casos) de SBE seleccionados de entre las 660 roturas de manguito rotador intervenidas por el mismo equipo de cirujanos desde junio de 2008 hasta junio de 2018. De estos casos, en 280 (40%) se diagnosticó una lesión aislada o asociada del SBE, pero solo 80 lesiones cumplían los criterios de inclusión (tabla 1).
Descripción de los criterios de inclusión-exclusión
| Criterios de inclusión | Criterios de exclusión |
|---|---|
| Lesión diagnosticada y tratada del SBE | Rotura completa del SPE |
| Componente degenerativo en su origen | Lesión que afecta más de dos tendones |
| Diagnóstico artroscópico de certeza | Origen predominantemente traumático |
| Cumplir criterios de seguimiento evolutivo | Resultado de fracaso de reparación previa |
| Ausencia de diagnóstico de certeza | |
| Ausencia de criterios de seguimiento |
Criterios de inclusión: se incluyeron los casos en los que se realizó una reconstrucción de la lesión del tendón SBE; presentaban un carácter degenerativo y cumplían los criterios de diagnóstico artroscópico y seguimiento evolutivo. Criterios de exclusión: se excluyeron todos los casos en que la rotura del supraespinoso era completa, la lesión afectaba a más de dos tendones, tenían un origen predominantemente traumático, eran el resultado de un fracaso de reparaciones previas, no cumplían los criterios de diagnóstico al no estar bien descrita la lesión durante la artroscopia o no cumplían los criterios de seguimiento evolutivo.
En la base de datos creada para el estudio se incluyeron variables como el tipo de rotura, la edad, el sexo, el lado afectado, el mecanismo de producción, la demora de cirugía, la presencia de otras patologías y el número de anclajes empleados en la reparación. El estudio fue aprobado por el Comité de Investigación Ética del Grupo Hospitalario Quirón-Salud con el código de registro 2020/124-COT-PGQ.
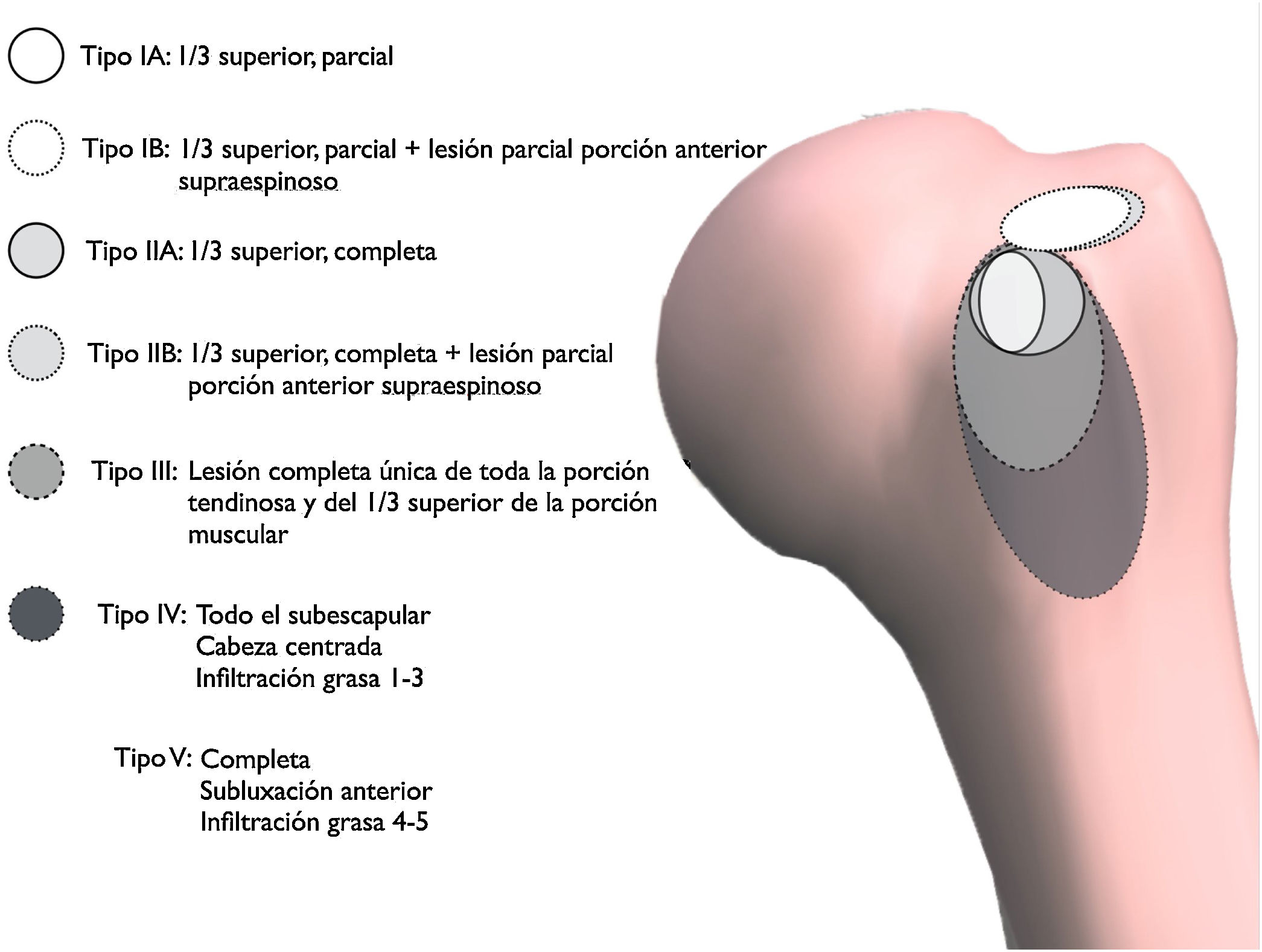
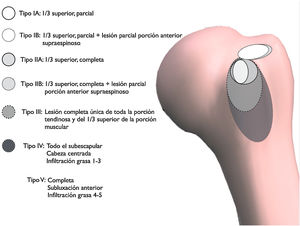
En este trabajo se ha empleado la clasificación de la escuela francesa que atiende, con sus 5 tipos, los aspectos anatómicos relacionados con la reparación de las lesiones11,12. Subclasificamos la frecuente asociación de las lesiones tipo I y tipo II a las lesiones, también parciales de espesor completo, de la porción más anterior del SPE, como tipos I-B y II-B (fig. 1). En estos se halla comprometida en una forma u otra a la porción larga del bíceps (PLB) en casi todos los casos20,21.
La historia clínica recogió datos significativos como: localización del dolor, presencia de dolor nocturno, tiempo de demora de la cirugía, mecanismo de producción, presencia de otra patología articular, actividad deportiva y laboral. Para el diagnóstico en consulta se han empleado de forma conjunta, según se aconseja13, las pruebas de «lift-off test», prueba de Napoleón y «belly-press test». Se realizaron también pruebas de provocación para valorar la posible lesión de la PLB22,23. Para diagnosticar un posible compromiso del espacio coracohumeral se ha realizado la maniobra descrita de provocación del dolor en la cara anterior del hombro mediante un movimiento combinado de antepulsión, rotación interna y aducción23. Los pacientes fueron evaluados mediante la aplicación de la escala visual analógica (EVA) y del test de Constant-Murley (TCM), validado en un anterior trabajo24 y realizados preoperatoriamente, a los 6meses de la intervención y al cabo de 1 y de 2años.
Además de realizar el estudio radiográfico con las tres proyecciones más habituales (AP, oblicua axilar y proyección L escapular en Y), se completó el diagnóstico de la lesión mediante estudio de RNM y se evaluó la dimensión del espacio coracohumeral en la proyección axial del mismo estudio RNM25. El estudio de RNM sirvió igualmente para valorar signos de atrofia muscular e infiltración grasa26.
Los casos que presentaban un componente traumático como desencadenante de la sintomatología, este (caída en senderistas) se consideró de baja intensidad y no determinante. A ello contribuyó además la existencia de una historia de dolor previo, la realización de una actividad (laboral o deportiva) con carácter de sobreuso o, especialmente, la presencia de hallazgos de carácter degenerativo y la ausencia de signos agudos en el estudio de RNM.
Procedimiento quirúrgicoTodas las intervenciones fueron realizadas de forma artroscópica por el mismo equipo quirúrgico, con amplia experiencia en la cirugía por artroscopia. Los pacientes fueron intervenidos en posición de decúbito lateral bajo anestesia combinada general y de bloqueo interescalénico. Se emplea la maniobra de palanca posterior del brazo, descrita por Burkhart1,8, para mejorar el espacio anterior de acceso a la lesión. La lesión se explora mejor desbridando inicialmente el intervalo rotador, como describe Lafosse11; ello permite evaluar mejor la frecuente lesión de las paredes de la corredera de la PLB, la estabilidad de la PLB y el tamaño de la rotura del SBE y del SPE.
Las roturas pequeñas se repararon desde el espacio glenohumeral mediante un portal de visión posterior y un portal anterosuperior. Estas roturas se repararon mediante el empleo de un único anclaje. En las roturas que asociaban lesión del SPE, la de este se completó desde el espacio subacromial utilizando un tercer portal anterolateral y el empleo de entre uno a tres anclajes, según su tamaño27. Las roturas de tipo III se suturaron desde el espacio subacromial y requirieron un cuarto portal anteroinferior para permitir una mejor liberación del tendón retraído, según se ha descrito9-12. Estas roturas requirieron el uso de dos a cuatro anclajes en disposición de «doble hilera».
Protocolo postoperatorioLa inmovilización postoperatoria se mantuvo habitualmente durante 4 a 6semanas, permitiendo durante este tiempo ejercicios de tipo «pendular», flexo-extensión activa del codo, pronación activa del antebrazo y movilidad activa de mano y muñeca. La supinación activa se permitió a partir de las 4semanas en los pacientes con tenodesis del bíceps. Las rotaciones se comenzaron a trabajar a las 8semanas y el fortalecimiento muscular de 9 a 12semanas después de la intervención. Las actividades deportivas de tipo raqueta o natación no se permitieron antes de los 6meses o, en general, hasta haber alcanzado un buen balance funcional y muscular.
Estudio estadísticoPara el análisis estadístico se utilizó el programa SPSS v.22. Se consideran variables principales de resultados la intensidad del dolor y la función. La intensidad del dolor se midió mediante EVA de 10cm de longitud con los extremos marcados como «sin dolor» y «mayor dolor imaginable», sin marcas intermedias. La función se midió mediante el TCM validado24, tanto en resultado global como en resultado de cada una de sus cuatro subescalas: dolor, actividades de la vida diaria, movilidad y fuerza. Se consideran variables secundarias del estudio: el tipo de rotura (expresado en grados I-A, I-B, II-A, I-B, II-B y III), el género (hombre, mujer), el desencadenante de la patología (torsión, sobreuso, laboral, paulatino), la demora de la cirugía hasta el momento de la intervención (expresado en meses), el número de anclajes empleado en la intervención, el tipo de actuación realizado sobre la PLB (no tratamiento; tendón ausente; tenotomía; tenodesis bien de apoyo a la reconstrucción, mediante anclajes, o mediante tornillo), la presencia de factores agravantes (otra patología inflamatoria poliarticular) y el porcentaje de nuevas roturas sintomáticas.
Para las variables de tipo cuantitativo se analizó si sus datos seguían una distribución normal mediante el test de Kolmogorov-Smirnov. Para analizar la influencia de las variables cuantitativas (dolor y tiempo de demora en la cirugía) en los resultados se utilizó la prueba de regresión lineal múltiple, y en las variables de tipo cualitativo se utilizaron pruebas paramétricas (t de Student para muestras independientes o ANOVA con la corrección de Bonferroni) si los valores seguían una distribución normal, y pruebas no paramétricas (U de Mann-Whitney o Kuskal-Wallis) en caso contrario. El nivel de significación se establece en p<0,05.
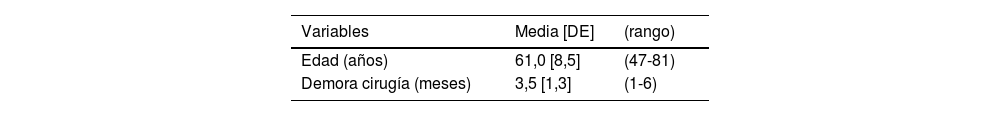
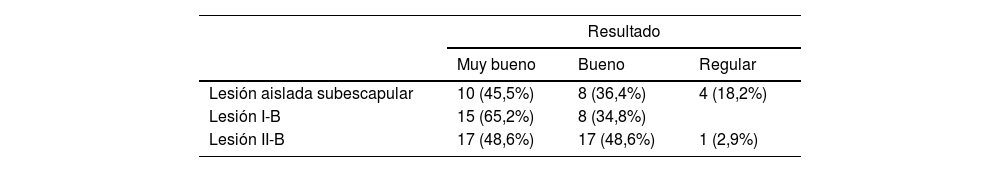
ResultadosLa muestra se compone de 35 mujeres, y una de ellas fue intervenida de ambos hombros en el periodo a estudio. Por ello se computan 36 casos en mujeres (45%) y 44 en hombres (55%), con una media de edad en el momento de la cirugía de 61años (rango 47 a 81) y una demora media en la realización de la cirugía de 3,5meses desde que se indica la cirugía (rango 1 a 6). El hombro derecho se vio afecto en 46 casos (57,5%) y el izquierdo en 34 (42,5%). La localización característica del dolor fue mayormente en la cara anterior del hombro e irradiada por la cara anterior del brazo siguiendo el recorrido del bíceps hasta la flexura del codo. Solo en los casos con roturas mayores de los tipos II-B y III eran más evidentes las pruebas de exploración del subescapular. Los datos clínico-demográficos de la muestra se presentan en la tabla 2.
Variables clínico/demográficas de la muestra
| Variables | Media [DE] | (rango) |
|---|---|---|
| Edad (años) | 61,0 [8,5] | (47-81) |
| Demora cirugía (meses) | 3,5 [1,3] | (1-6) |
| Variables | n | (%) |
|---|---|---|
| Tipo de rotura | ||
| I-A | 10 | (12,5) |
| II-A | 7 | (8,8) |
| III | 5 | (6,3) |
| I-B | 23 | (28,7) |
| II-B | 35 | (43,8) |
| Género | ||
| Hombre | 44 | (55) |
| Mujer | 36 | (45) |
| Origen de la patología | ||
| Deportivo (caída en el monte) | 9 | (11,3) |
| Laboral (sobreuso) | 11 | (13,8) |
| Movimientos de torsión repetidos | 7 | (8,8) |
| Paulatino | 53 | (66,3) |
| Lateralidad | ||
| Derecha | 46 | (57,5) |
| Izquierda | 34 | (42,5) |
| Número de anclajes | ||
| 1 | 17 | (21,3) |
| 2 | 27 | (33,8) |
| 3 | 28 | (35,0) |
| 4 | 8 | (10,0) |
| Tipo actuación sobre PLB | ||
| No tratamiento | 10 | (12,5) |
| Reinserción SLAP | 2 | (2,5) |
| Ausente | 5 | (6,3) |
| Tenotomía | 23 | (28,7) |
| Tenodesis mediante anclajes | 8 | (10,0) |
| Tenodesis mediante tornillo | 5 | (6,3) |
| Tenodesis de apoyo a la reconstrucción | 27 | (33,8) |
| Otros factores agravantes | ||
| DSA previa | 4 | (5,0) |
| Otra patología inflamatoria poliarticular | 15 | (18,8) |
| Nueva rotura | 1 | (1,3) |
El diagnóstico de certeza del tipo de lesión se estableció en todos los casos tras el examen artroscópico. Así, la distribución de casos por cada tipo de lesión fue la siguiente (tabla 2):
- 1)
Lesión aislada del SBE, 22 casos. De ellos: 10 eran tipoI, que denominamos I-A; 7, tipoII, que denominamos II-A; 5 más presentaban una rotura tipoIII; no hemos tratado en este período ninguna lesión de tipoIV. Diecisiete de los 22 presentaban lesión de la PLB y, o su corredera.
- 2)
Veintitrés presentaban una lesión pequeña con patrón anterosuperior (lesión del SBE tipoI junto con lesión incompleta anterior del SPE), que denominamos tipoI-B. Veinte de los 23 presentaban lesión de la PLB.
- 3)
Treintaicinco presentaban lesión anterosuperior, pero con rotura del SBE tipoII junto con lesión incompleta anterior del SPE, que denominamos tipoII-B. Todos estos casos presentaban lesión de la PLB.
En 17 de los 22 hombros intervenidos con lesión aislada parcial o proximal del SBE (tiposI y II) se consiguió la reparación de toda la lesión mediante uno o dos anclajes, mientras que en los 5 casos con una rotura completa (tipoIII) se precisaron tres o cuatro anclajes para la reconstrucción del SBE. Las lesiones del tipoI-B y II-B precisaron de dos a tres anclajes para ello. Los gestos complementarios de la cirugía (actuación sobre la PLB, coracoidoplastia) se detallan en la tabla 2.
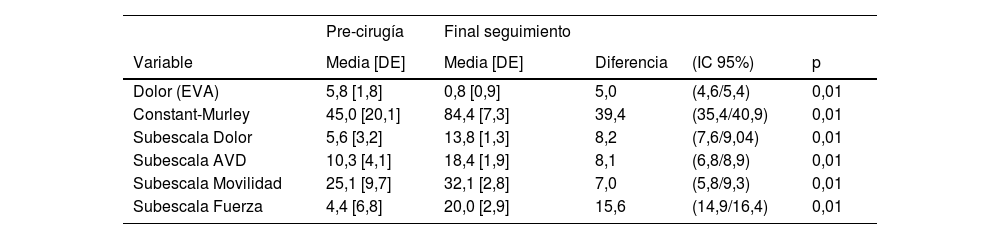
El valor preoperatorio medio en términos de dolor de la EVA fue de 5,8±1,8, y de 45,0±20,1 en relación con el TCM, siendo los valores medios de las subescalas de 5,6±3,2, 10,3±4,1, 25,1±9,7 y 4,4±6,8, respectivamente, para dolor, actividades de la vida diaria (AVD), movilidad y fuerza. Al finalizar el periodo de seguimiento todos los casos muestran una mejoría estadísticamente significativa, siendo la media de dolor expresado por los pacientes al finalizar el periodo de seguimiento de 0,8±0,9 (rango de 0 a 4, moda 0, mediana 1). La funcionalidad media según el TCM era de 84,4 puntos, siendo los valores de las subescalas 13,8±1,3, 18,4±1,9, 32,1±2,8 y 20,0±2,9, respectivamente. La mejoría media fue de 5,0 puntos en términos de la EVA y de 39,9 puntos de media en el TCM. Todos estos valores se muestran en la tabla 3.
Valores de las variables de resultados
| Pre-cirugía | Final seguimiento | ||||
|---|---|---|---|---|---|
| Variable | Media [DE] | Media [DE] | Diferencia | (IC 95%) | p |
| Dolor (EVA) | 5,8 [1,8] | 0,8 [0,9] | 5,0 | (4,6/5,4) | 0,01 |
| Constant-Murley | 45,0 [20,1] | 84,4 [7,3] | 39,4 | (35,4/40,9) | 0,01 |
| Subescala Dolor | 5,6 [3,2] | 13,8 [1,3] | 8,2 | (7,6/9,04) | 0,01 |
| Subescala AVD | 10,3 [4,1] | 18,4 [1,9] | 8,1 | (6,8/8,9) | 0,01 |
| Subescala Movilidad | 25,1 [9,7] | 32,1 [2,8] | 7,0 | (5,8/9,3) | 0,01 |
| Subescala Fuerza | 4,4 [6,8] | 20,0 [2,9] | 15,6 | (14,9/16,4) | 0,01 |
AVD: actividades de la vida diaria; DE: desviación estándar; IC: intervalo de confianza.
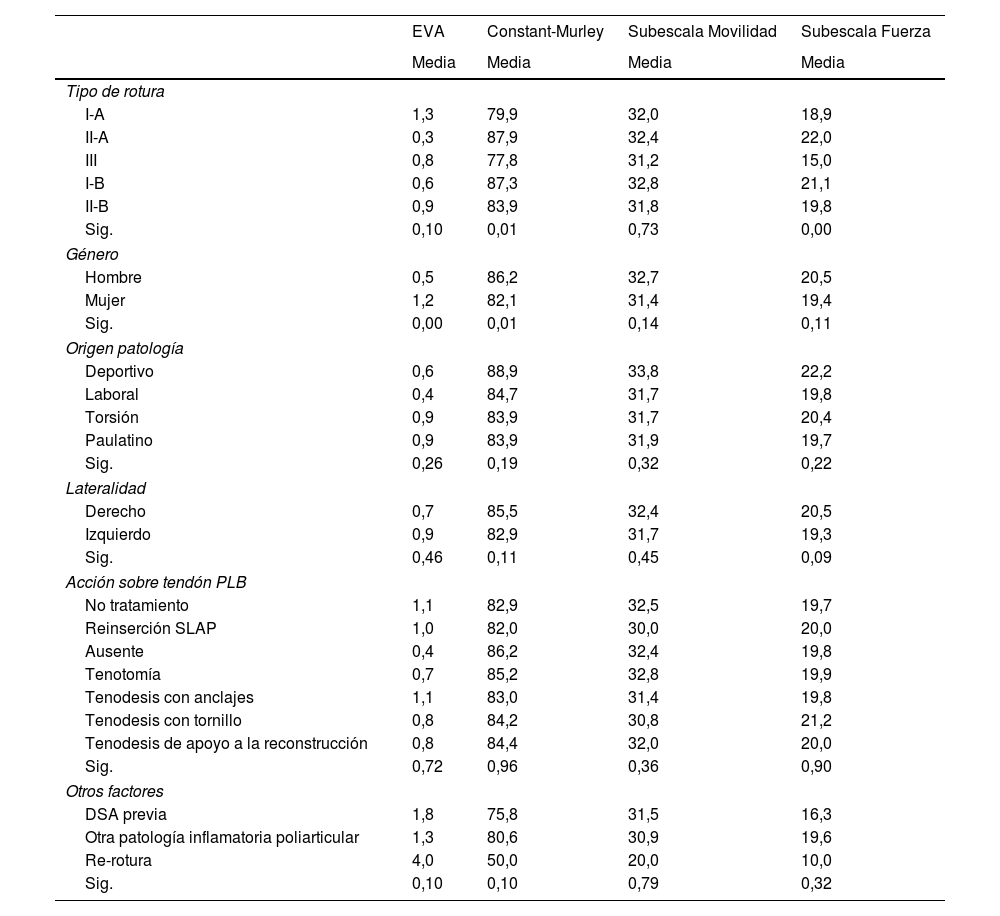
Los resultados del análisis de regresión lineal múltiple se muestran en la tabla 4. En relación con la edad de los pacientes, no se aprecia relación estadística con los resultados de la EVA (p=0,99) ni del TCM (p=0,60), mientras que el tiempo de demora en la cirugía sí muestra relación estadística lineal con el resultado de la EVA (p=0,03) y del TCM (p=0,04). Se observan peores resultados en los casos con mayor tiempo de espera. La EVA oscila entre 0,56 puntos de media para las personas que esperaron 1mes a 1,33 para las personas que esperaron 6meses. El TCM oscila de 88,9 puntos para personas que esperaron 1mes a 80,7 para las que esperaron 6meses.
Resultados en dolor y función, según características iniciales de la muestra
| EVA | Constant-Murley | Subescala Movilidad | Subescala Fuerza | |
|---|---|---|---|---|
| Media | Media | Media | Media | |
| Tipo de rotura | ||||
| I-A | 1,3 | 79,9 | 32,0 | 18,9 |
| II-A | 0,3 | 87,9 | 32,4 | 22,0 |
| III | 0,8 | 77,8 | 31,2 | 15,0 |
| I-B | 0,6 | 87,3 | 32,8 | 21,1 |
| II-B | 0,9 | 83,9 | 31,8 | 19,8 |
| Sig. | 0,10 | 0,01 | 0,73 | 0,00 |
| Género | ||||
| Hombre | 0,5 | 86,2 | 32,7 | 20,5 |
| Mujer | 1,2 | 82,1 | 31,4 | 19,4 |
| Sig. | 0,00 | 0,01 | 0,14 | 0,11 |
| Origen patología | ||||
| Deportivo | 0,6 | 88,9 | 33,8 | 22,2 |
| Laboral | 0,4 | 84,7 | 31,7 | 19,8 |
| Torsión | 0,9 | 83,9 | 31,7 | 20,4 |
| Paulatino | 0,9 | 83,9 | 31,9 | 19,7 |
| Sig. | 0,26 | 0,19 | 0,32 | 0,22 |
| Lateralidad | ||||
| Derecho | 0,7 | 85,5 | 32,4 | 20,5 |
| Izquierdo | 0,9 | 82,9 | 31,7 | 19,3 |
| Sig. | 0,46 | 0,11 | 0,45 | 0,09 |
| Acción sobre tendón PLB | ||||
| No tratamiento | 1,1 | 82,9 | 32,5 | 19,7 |
| Reinserción SLAP | 1,0 | 82,0 | 30,0 | 20,0 |
| Ausente | 0,4 | 86,2 | 32,4 | 19,8 |
| Tenotomía | 0,7 | 85,2 | 32,8 | 19,9 |
| Tenodesis con anclajes | 1,1 | 83,0 | 31,4 | 19,8 |
| Tenodesis con tornillo | 0,8 | 84,2 | 30,8 | 21,2 |
| Tenodesis de apoyo a la reconstrucción | 0,8 | 84,4 | 32,0 | 20,0 |
| Sig. | 0,72 | 0,96 | 0,36 | 0,90 |
| Otros factores | ||||
| DSA previa | 1,8 | 75,8 | 31,5 | 16,3 |
| Otra patología inflamatoria poliarticular | 1,3 | 80,6 | 30,9 | 19,6 |
| Re-rotura | 4,0 | 50,0 | 20,0 | 10,0 |
| Sig. | 0,10 | 0,10 | 0,79 | 0,32 |
El tipo de rotura (tabla 4) no muestra relación estadísticamente significativa con el resultado en la EVA (p=0,10) pero sí con el resultado total en el TCM (p=0,01). El análisis post hoc de la ANOVA aplicando la corrección de Bonferroni muestra mejoría estadísticamente significativa de los pacientes con rotura tipoI-B respecto a los pacientes con rotura tipoI-A (p=0,05). Por lo que respecta al género, las mujeres presentan resultados peores y estadísticamente significativos tanto en la EVA (p=0,00) como en el TCM (p=0,01). Las variables: origen de la patología, lateralidad, acción sobre el tendón de la porción larga del bíceps y otros factores registrados no muestran relación estadísticamente significativa ni con el resultado en la EVA (p de 0,10 a 0,87) ni con el resultado en el TCM (p de 0,10 a 0,96).
La subescala de movilidad del TCM (tabla 4) no muestra diferencias estadísticamente significativas por ninguna de las variables estudiadas (p de 0,14 a 0,79), pero la subescala de fuerza sí muestra diferencias estadísticamente significativas según lateralidad (p=0,09), siendo menor la fuerza en el lado izquierdo, y según tipo de rotura (p=0,00), siendo estadísticamente menor la fuerza en los pacientes con rotura tipoIII respecto a los pacientes con roturas I-A (p=0,04), II-A (p=0,00), I-B (p=0,00) y II-B (p=0,00). Se ha analizado también la influencia del tratamiento dado al tendón de la porción larga del bíceps en cuanto a la subescala dolor del TCM, encontrando valores que oscilan entre 13,3 puntos (no tratamiento) y 14,4 puntos (ausente), pero sin diferencia estadísticamente significativa entre estos valores (p=0,67).
Los resultados se consideran en su conjunto como muy bueno o excelente con una valoración en el TCM igual o superior a 85 puntos; estos pacientes pudieron reanudar su actividad laboral y deportiva de ocio sin menoscabo significativo y sin dolor. El resultado se consideró como bueno con valoración del TCM de 75 a 85 puntos por pérdidas de la rotación interna por detrás del cuerpo o por algún dolor residual; regular (70 a 75 puntos) por mayor pérdida de movilidad o fuerza que restringía la función diaria, y malo (inferior a 70 puntos) que conllevaba nueva rotura con persistencia de sintomatología dolorosa y menoscabo de la función. Así, en 42 (52,5%) se obtuvo un resultado muy bueno o excelente, bueno en 33 pacientes (41,25%), regular en 4 (5,0%) y malo, en uno (1,25%) con 50 puntos por nueva rotura (ante sospecha clínica, confirmada por RNM) dentro de los 6 primeros meses de seguimiento. La distribución de resultados por tipo de lesión se detalla en la tabla 5.
DiscusiónEl presente estudio ayuda a mostrar que se pueden obtener también buenos resultados con la reparación artroscópica de las roturas del subescapular en pacientes con patología degenerativa, de forma análoga a los resultados obtenidos con la reparación en pacientes jóvenes con roturas de carácter traumático4,17-19,28,29. Hemos comprobado así mismo que en los resultados de este grupo influyen factores adversos, como el tamaño de la rotura, la demora de la cirugía y o la asociación de otras patologías de índole articular.
En cuanto a las características del grupo, se presenta una serie homogénea no solamente en relación con el carácter degenerativo sino también en cuanto al tamaño y las características de la rotura sin signos de degeneración grasa y o atrofia muscular significativos, lo que explicaría también el bajo índice de nueva rotura. Así, en este grupo se produce también una equiparación en la proporción entre varones y mujeres, mucho más elevada para aquellos en las series de casos de origen traumático17-19. Ello ha permitido extraer ciertas conclusiones válidas, como la influencia adversa de ciertos factores como el tamaño de la rotura, la demora en la cirugía en relación con la aparición de los síntomas y el género, obteniendo las mujeres peores resultados. Sí bien los dos primeros son previsibles y coinciden con los de otras series4,17,18, especulamos que los peores resultados obtenidos en el grupo de mujeres podrían ser debidos a la mayor frecuencia de coexistencia en ellas de otras patologías, como poliartritis.
También resulta evidente que, a pesar del buen resultado clínico, la recuperación de fuerza de estos casos es menor a los casos de origen traumático, como se ha descrito29. Y es especialmente significativo en relación con la lateralidad (brazo izquierdo) y con el tamaño de la lesión, como se muestra en los resultados de la subescala de fuerza del TCM.
Por el tipo de lesiones halladas, subclasificamos las de tipoI y II como (fig. 1): tipos I-A y II-A con lesión única del SBE y tipos I-B y II-B las lesiones incompletas del SBE asociadas a rotura incompleta de la porción más anterior del SPE, en lugar de basarla únicamente en la rotura del subescapular30. Estas lesiones comprometen además con gran frecuencia a la porción larga del bíceps (PLB) o a su corredera20,21.
Se establece una vez más la importancia sobre la detección de estas lesiones incompletas del SBE. Aunque su diagnóstico ha mejorado gracias a la mayor fiabilidad de las diferentes pruebas de examen clínico13, la descripción de signos específicos de RNM14-16 y de artroscopia0,7,10, las lesiones del SBE siguen teniendo que ser sospechadas en muchos casos, especialmente las de carácter parcial (longitudinal y transversa)31. Deberemos ser, por ello, cuidadosos en su búsqueda para que dejen definitivamente de ser consideradas difíciles de diagnosticar o «lesiones ocultas»32, como las definieron Bennett6 y Lyons y Green7.
Los resultados alcanzados en nuestra serie son acordes con otros publicados. Así, Gerber, en un trabajo ya clásico de 19964, analiza los resultados de una serie de 13 pacientes intervenidos por artroscopia por una lesión aislada del SBE; la edad media de estos pacientes era de 50años con un resultado del TCM de 82. Cabe destacar también dos artículos de revisión: Mall17 revisa 9 estudios sobre un total de 511 pacientes con una media de edad de 54años y la presencia asociada de rotura del SPE en un 84% de ellos, alcanzando el TCM un valor de 76,6. A su vez Lazarides19 realiza una revisión sobre 12 estudios con un total de 336 pacientes, todos ellos menores de 40años, en la que sobre todo se analiza el retorno al deporte en lanzadores, encontrando una pérdida de nivel o abandono entre el 25 y el 97%. Meshram18 analiza una serie de 140 pacientes subdivididos en un grupo joven con lesión de origen traumático de edad media 59,3 y un grupo mayor con lesión de origen paulatino y edad media de 62,5; alcanzan un resultado en el TCM de 69,9 (±5,2) y 68,2 (±5,4), respectivamente. En un trabajo más similar al nuestro, pero de menor edad media (55,7), Gerhardt analiza un grupo de 68 pacientes que presenta un 69,1% de lesiones asociadas del SBE y el SPE y un resultado en el TCM de 79,9 (±9,1)28. Valores similares tiene la serie de también de 68 pacientes de Jeong29, con una asociación a lesión del SPE del 86,8% y un resultado del TCM de 75,7 (±16,6).
Evaluamos únicamente los datos clínicos y no consideramos necesario realizar estudios sistemáticos de imagen para evaluar el porcentaje de nuevas roturas, ya que estos índices son conocidos y habitualmente más significativos cuando se trata de lesiones grandes de los tiposIII y IV con infiltración grasa superior a grado218.
La detección más precoz de la patología permitió que, de la misma forma que no tuvimos que tratar roturas de gradoIV durante el período del estudio, tampoco tratamos casos con amiotrofia significativa o degeneración grasa superior a grado1 de la clasificación de Goutalier26. Ello hace que los resultados sean mejores y menor el índice de nueva rotura (1,25%) que en otras series que han tratado roturas más grandes y con mayor grado de atrofia muscular y/o degeneración grasa, como el 8,8% de la serie de Jeong18 o el 33% de la de Nove-Josserand33. Así son, también en este caso, factores que empeoran el pronóstico: el mayor tamaño de la rotura; el mayor tiempo transcurrido entre la lesión y la reparación, así como el género femenino. Sin embargo, en nuestra serie la edad no parece ser un factor determinante, como lo es en la de Rhee34. Tampoco parece determinante, en relación con los resultados de otras series, el hecho de reparar lesiones combinadas frente a lesiones aisladas35. Sí parece determinante el hecho de realizar la cirugía lo antes posible, como apuntó en su momento Gerber4 y señala en su revisión Sppel36.
El presente trabajo tiene algunas limitaciones. Así, aunque se basa en una recopilación prospectiva de datos, el estudio es realmente una revisión de tipo retrospectivo, con lo que la diferente consideración de algunos aspectos podría suponer de fuente de sesgo. Pero al tratarse de un estudio descriptivo nos brinda información para describir el tipo de pacientes que presentaría mejores resultados y evaluar la incidencia de determinados factores pronósticos. Si bien existen estudios como este, la mayoría de los trabajos revisados proporcionan una visión más general sin establecer un grupo homogéneo, como el de este de carácter degenerativo.
ConclusionesSe han obtenido excelentes y buenos resultados en este grupo de pacientes con patología degenerativa del SBE, de forma equiparable a las series con casos traumáticos. Existen factores adversos como el tamaño de la rotura, la demora de la cirugía y la asociación de otras patologías, especialmente en mujeres.
Nivel de evidenciaNivel de evidencia IV, serie de casos.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
FinanciaciónLos autores declaran que el presente artículo no se halla parcial ni totalmente subvencionado por entidad alguna. Los autores Ad.C., R.S. y R.C. son consultores remunerados ocasionalmente por Smith&Nephew.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.