El tobillo forma, junto con la articulación subastragalina, lo que podemos denominar articulación universal y que nos permite mantener la pierna en posición vertical por debajo del cuerpo independientemente de las irregularidades del terreno que pisamos. Por ella la lesión o rigidez de una de ellas influye en el funcionamiento de la otra produciendo con el tiempo su degeneración. La correcta movilidad de la articulación universal junto con el resto de las articulaciones del pie permite el realizar una marcha plantígrada.
La artroplastia de tobillo reaparece como una excelente opción para el tratamiento de la artrosis, después de haber tenido muchos fracasos con los modelos de primera generación implantados durante los años setenta y ochenta. Los nuevos modelos de prótesis totales han mejorado los diseños, incrementando notablemente los resultados, equiparándolos a los obtenidos con las artroplastias de cadera y rodilla. También se ha aumentado el conocimiento de las distintas patologías que afectan al pie, ya que a diferencia de otras artroplastias, el implante de la prótesis suele ir acompañado de la corrección del alineamiento del pie, así como la restauración de la funcionalidad de los músculos que actúan sobre éste. La artrodesis tibioperoneaastragalina se ha considerado como el tratamiento estándar en los estadios finales de la artrosis de tobillo. Pero es cierto que tiene una elevada morbilidad, es frecuente la pseudoartrosis, la incorrecta posición del pie con respecto a la pierna y que muchos pacientes en menos de 10 años presentan dolor por degeneración de las articulaciones subastragalina, astrágalo-escafoidea e incluso en la rodilla.
Por tanto en este artículo pretendemos desterrar la idea muy generalizada del fracaso de las artroplastias de tobillo e iniciar una nueva andadura que muestre sus excelentes resultados, muy superiores funcionalmente a la artrodesis, siempre que se siga un correcto protocolo antes y después de la operación.
CONSIDERACIONES BASICAS
La artrosis de tobillo, a diferencia de otras articulaciones de los miembros inferiores, tiene su origen de forma mayoritaria en la degeneración postraumática o en la inestabilidad crónica articular, mientras que en articulaciones como la rodilla y caderas, ésta suele producirse por el envejecimiento articular o por mal alineamiento. Estas articulaciones son anatómica y biomecánicamente muy diferentes a la articulación tibioperoneaastragalina, por lo que hace que la sustitución protésica de ésta sea más difícil. Las prótesis de cadera y rodilla tienen una superficie grande de contacto entre el hueso y los componentes, mientras que en las de tobillo el componente astragalino tiene una superficie de contacto pequeña, lo que hace que las fuerzas de cizallamiento y la presión entre aquellos sea mayor, por lo que la integración de prótesis-hueso puede verse comprometida y producirse un aflojamiento aséptico. La artrodesis ha sido hasta hace pocos años la única opción de tratamiento de los problemas degenerativos del tobillo, de hecho se sigue realizando en la mayoría de los hospitales como la indicación estándar, mientras que en otras articulaciones como cadera y rodilla la artrodesis apenas se utiliza.
FINES DEL TRATAMIENTO
El tobillo y el pie requieren básicamente dos cosas: un buen alineamiento1 y una correcta función muscular, por lo que en una articulación tibioperoneaastragalina que esté degenerada, la artroplastia deberá conducir a la disminución del dolor, recuperar un correcto alineamiento de la pierna y el pie e incrementar la función. Con esto se transmitirá correctamente la carga del peso corporal sobre el pie produciendo una marcha progresiva e indolora. La prótesis de tobillo promoverá asimismo el correcto funcionamiento de la pierna contralateral, incluso en los casos en que existan lesiones bilaterales asociadas a lesiones de la subastragalina ayudará a mantener la movilidad en vez de tener un paciente con una fusión de retropié bilateral, o incluso una fusión doble de tobillo y subastragalina que produce claramente una marcha con infinidad de limitaciones.
INDICACIONES Y CONTRAINDICACIONES
La principal indicación para realizar una artroplastia es la degeneración o artrosis de la articulación. Ésta se produce básicamente después de traumatismos óseos como fractura de pilón tibial, tobillo y astrágalo. Las secuelas de la inestabilidad crónica por rotura de los ligamentos de la parte externa del tobillo es también una de las causas principales de producción de artrosis, ya que se lesiona el cartílago articular del astrágalo. Artrosis primaria, enfermedades inflamatorias como artritis reumatoide y hemocromatosis también son indicaciones de la operación. Se puede utilizar la artroplastia en transformar un retropié con una fusión tibioperoneaastragalina o una pantalar y devolverle la movilidad al tobillo, o en los casos en los que exista una artrosis subastragalina asociada ipsi y/o contralateral.
Las contraindicaciones absolutas se presentan en los pacientes con neuropatía como en los diabéticos, necrosis completa (no parcial) del astrágalo, infección activa, con fístulas abiertas en la proximidad del tobillo y en aquéllos que no colaboren adecuadamente en el proceso de recuperación o que no acepten las limitaciones que se recomiendan después de implantar la prótesis, como evitar correr o saltar.
TIPOS DE PRÓTESIS
Existen varios modelos de prótesis en la actualidad como son la Star, Agility, Buechel-Pappas y otros modelos con un uso menos extendido. Las dos primeras tienen una mínima extensión en la tibia, no se cementan habitualmente y son parcialmente o mínimamente constreñidas. Tratan de reproducir el contorno de un tobillo normal y como la Agility®, tienen su propio maléolo y estabilizan el componente tibial al fusionar la sindésmosis, de tal forma que actúan como una pinza para sujetar este componente, pero quitan más cantidad de astrágalo, y relativamente tienen un componente talar pequeño. Hablaremos de la que normalmente implantamos, la Agility®, autorizada por la Food and Drug Administration (FDA) y de la que hay series de 700 pacientes operados por su diseñador, Frank Alvine, en Sioux Falls, o la serie de 400 prótesis en el Harborview Medical Center en Seattle (EE.UU.).
La prótesis tipo Agility® es semiconstreñida, y permite una movilidad en dorsiflexión y flexión plantar con un pequeño movimiento de lateralización en el plano transversal. Consta de dos componentes, uno tibial que asienta en la pinza creada por la fusión de la sindésmosis entre tibia y peroné, estando en contacto por sus bordes laterales con los cortes hechos en estos huesos. El componente astragalino asienta sobre el hueso apoyado en su cortical posterior y en el tejido esponjoso compacto característico del astrágalo, sobre todo en el centro. Por término medio se conseguirá un rango de movilidad total entre 25° a 35°.
Este tipo de artroplastias exige una técnica elevada, por lo que muchos cirujanos ortopédicos estadounidenses especializados solamente en realizar artroplastias en las distintas articulaciones del cuerpo, consideran mucho más difícil de colocar una prótesis de tobillo que las de cadera o rodilla, debido a la dificultad de conseguir un buen alineamiento. Por otro lado, a diferencia de la prótesis de rodilla no existe una guía intramedular que introducida en la tibia nos facilite una correcta alineación de la prótesis, lo que resultaría en una mejor y más fácil colocación aumentando la vida media de la misma.
Por esta razón, en EE.UU. los cirujanos ortopédicos que hacen artroplastias de tobillo no son cirujanos ortopédicos generalistas, o que sólo hagan artroplastias. Más bien son colocadas por cirujanos con buenos conocimientos en pie y tobillo, debido a la complejidad de las lesiones asociadas que puedan concurrir en esta parte del cuerpo.
VALORACIÓN PREOPERATORIA DEL ALINEAMIENTO
Muchos de los fracasos de los implantes realizados hace años y actualmente son debidos a la falta de corrección del mal alineamiento del pie. El efecto directo sobre el tobillo de la deformidad en varo o valgo se produce a través de la articulación subastragalina, siendo el varo la más dañina para el tobillo, por lo que a diferencia de otras articulaciones, particularmente la rodilla en la que se puede corregir la deformidad articular a través de la prótesis, en el tobillo no se puede corregir el mal alineamiento a través del implante.
Menos obvio para muchos cirujanos ortopédicos, y bastante más para los que nos denominados cirujanos funcionales de pie y tobillo (functional foot & ankle surgeons), es el efecto que sobre el tobillo tiene una mala posición del ante y mediopié: por ejemplo un primer metatarsiano en flexión plantar va a producir un retropié en varo, o también una primera articulación tarsometatarsiana hipermóvil que colapsa el arco plantar produciendo un retropié en valgo. Será necesaria su corrección de tal forma que estemos seguros de que tanto el antepié como retropié estén bien alineados por debajo del tobillo, ya que si esto no sucede se producirá el fracaso de la artroplastia. Por eso el mismo mal alineamiento en el tobillo o en la tibia es parte o la causa principal del inicio de la artrosis de tobillo: la presencia de lesiones en las articulaciones del pie próximas al tobillo pueden influir en el funcionamiento de éste, por lo que conseguir un buen alineamiento es quizá lo más difícil de este tipo de operación.
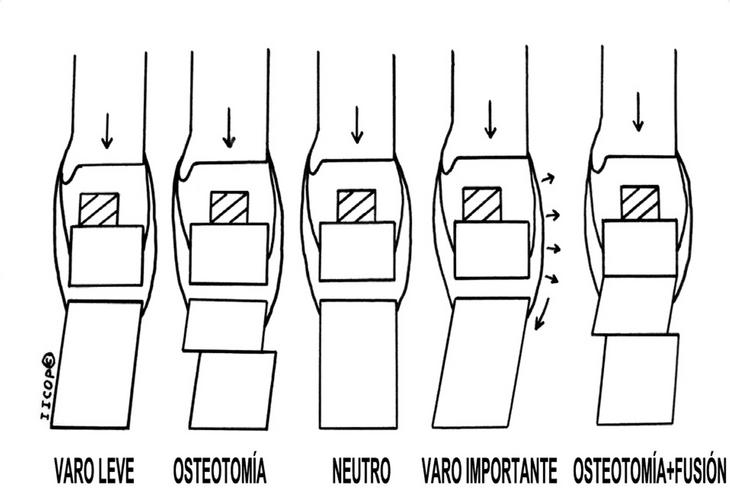
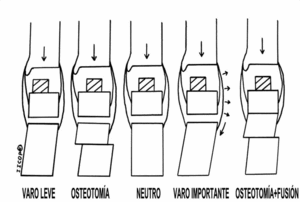
La artrosis asociada a una deformidad en varo se suele encontrar con mucha frecuencia en aquellos pacientes con antecedentes de inestabilidad crónica de tobillo, y también en aquellos que presentan un varo inducido por una excesiva flexión plantar del primer metatarsiano, como se señalaba antes, siendo necesario realizar en la exploración preoperatoria una prueba de Coleman para ver si corrige al levantar el borde externo del pie. En la deformidad en varo se debe colocar medialmente el componente astragalino, pero teniendo presente que en el componente tibial, si se desplaza mucho medialmente, se puede producir una rotura del maléolo medial. En muchos casos se añadirá una osteotomía de lateralización o bien artrodesis subastragalina con desplazamiento lateral de todo el calcáneo por debajo del astrágalo y osteotomía de lateralización2 (fig. 1). Cuando existe más valgo que el fisiológico, éste es mejor tolerado que el varo, ya que el ligamento deltoideo es mucho más potente que los ligamentos externos; un aumento del valgo puede estar producido por un importante acortamiento del gemelo en conjunción con una inestabilidad de la primera articulación tarsometatarsiana que provoca la dorsiflexión del primer metatarsiano y el desplazamiento del eje de estabilidad del pie medialmente, con el consiguiente mal alineamiento del antepié, por lo que será necesario reparar estas alteraciones cuando hagamos la artroplastia y añadir, en algunos casos, una osteotomía de medialización del calcáneo.
Figura 1. En este gráfico puede verse cómo se comporta una desviación en varo con respecto a la posición neutra (dibujo central). La deformidad en varo leve hace que los ligamentos laterales del tobillo estén sometidos a mayor tensión, estando el centro de gravedad lateral al componente astragalino; la solución pasará por realizar después de la artroplastia una osteotomía de lateralización de la tuberosidad posterior del calcáneo, haciendo que la carga se distribuya sobre el centro del retropié. En los casos de un varo importante hay una medialización del calcáneo, de forma que la tensión mantenida sobre los ligamentos laterales hará que éstos estén laxos; en estos casos además de la artroplastia habrá que realizar una fusión subastragalina, habiendo previamente movilizado el calcáneo lateralmente por debajo del astrágalo y añadiendo una osteotomía de lateralización de la tuberosidad posterior.
Estos problemas deben ser valorados antes de intentar implantar una prótesis, por lo que cuando hay que realizar una corrección del alineamiento de la pierna o del pie mediante osteotomías de tibia o del retropié y fusiones de articulaciones del retro y/o de la parte media del pie, cuando están degeneradas. En algunos pacientes es necesario realizar estos procedimientos en un primer estadio y a los 3 a 4 meses implantar la prótesis, siempre por este orden.
VALORACIÓN RADIOGRÁFICA
La exploración rutinaria consiste en realizar radiografías del tobillo en carga en dos proyecciones, además de una tercera proyección de la mortaja astragalina, también en carga, que nos servirá para valorar la existencia de una inclinación del astrágalo dentro de ésta y su necesidad de corrección. La existencia de una anormalidad en el alineamiento de los miembros inferiores, en la exploración clínica del paciente, hará necesaria la petición de una telerradiografía de medición, sobre todo cuando haya desviaciones secundarias, por ejemplo a una fractura de tibia. Se completará el estudio en los casos que sea necesario con la exploración radiográfica de ambos pies en carga. La tomografía axial computarizada (TAC) se indicará para confirmar la existencia de lesiones degenerativas de la subastragalina y la resonancia magnética (RM) se indica de forma muy esporádica.
VALORACIÓN MUSCULAR PREOPERATORIA
En nuestro ámbito se tiende a no valorar la influencia de los músculos extrínsecos (que son de los más potentes del cuerpo) en la producción de alteraciones en el pie excepto cuando se trata de un paciente neurológico. En pacientes normales los músculos flexores plantares del tobillo y los que invierten el pie son mucho más potentes que los dorsiflexores y evertores, siendo los primeros músculos antigravitatorios. Su contracción o acortamiento pueden dar lugar a problemas en el pie; por ejemplo, es frecuente encontrar alteraciones como el acortamiento del gemelo, la hiperactividad del peroneo longus, etc., que tienen una incidencia directa en la producción de deformidades o en la transferencia inadecuada de la carga del peso corporal. Por esto es necesario en los pacientes que se les implanta una prótesis de tobillo, tanto antes como durante la cirugía, valorar la situación de los músculos para obtener un buen resultado, por lo que no es infrecuente realizar un alargamiento percútaneo mediante dos incisiones del tendón de Aquiles, o bien un alargamiento del gemelo cuando la pérdida de flexión plantar se debe a la retracción de éste.
TÉCNICA
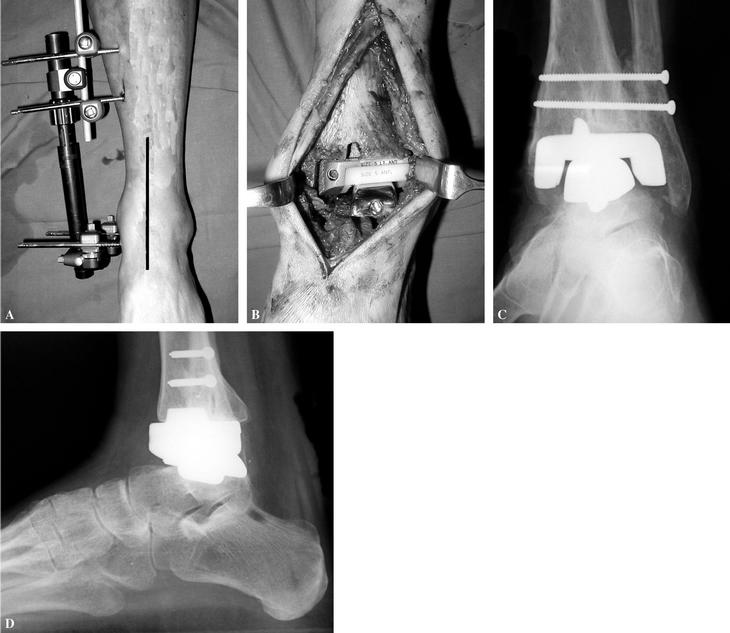
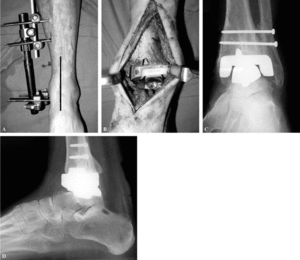
Se coloca al paciente en decúbito supino y se le pone una almohada en la nalga ipsilateral; a continuación se implanta un distractor tipo EBI o Hoffman II, colocado en el lado medial de la tibia y el pie sirviendo para dar la tensión adecuada a los ligamentos, así como corregir los pequeños defectos de alineamiento del tobillo, no valiendo para las medianas y grandes deformidades. Se realiza un abordaje anterior en línea recta centrado entre tuberosidad anterior de la tibia y segundo metatarsiano (fig. 2), avanzando entre los tendones del tibial anterior y extensor hallucis longus, teniendo cuidado con la arteria pedia y el nervio peroneo profundo. Se abre la cápsula articular y se retiran los osteofitos existentes y se desbridan las correderas laterales. Los cortes en la articulación para hacer el hueco a la prótesis se realizan mediante una plantilla de corte centrada sobre la tuberosidad tibial anterior y el segundo metatarsiano. En la actualidad la plantilla no la utilizamos en ningún caso, realizando los cortes a ojo, ya que son más seguros y permiten ahorrar tiempo al no tener que colocar la plantilla. También, en algunos casos, no utilizamos el distractor, aunque para hacer los cortes sin plantilla y no usar el distractor se recomienda tener experiencia, debiendo realizarse los primeros 30 casos con ayuda de los dos instrumentos. Posteriormente se retira una pequeña cantidad de los bordes lateral y medial del astrágalo para que no exista roce contra los maléolos.
Figura 2. Técnica de la artroplastia de tobillo. (A) Colocación de un distractor en la cara medial del tobillo e incisión longitudinal anterior para abordaje de la articulación; (B) fotografía de la prótesis tipo Agility® una vez implantada; el componente tibial aparece con el recubrimiento de polietileno y el componente astragalino colocado sobre una ranura realizada en el astrágalo; (C) proyección de mortaja en la que se puede ver una perfecta artrodesis tibioperonea distal, con buena situación de los componentes; obsérvese el espacio que existe entre ambos bordes del astrágalo y maléolos mediante la retirada de hueso del primero, evitando el roce de ambos huesos; (D) imagen lateral del tobillo en la que se ve el correcto asentamiento de la prótesis en la tibia distal y el astrágalo.
Una vez hechos los cortes se implanta la prótesis de prueba que siempre debe ser la mayor que se pueda de los 6 tamaños que existen, debiendo distinguir entre derecho e izquierdo. Si la posición es correcta, se colocan los componentes definitivos teniendo presente que el componente tibial apoye adecuadamente en el borde anterior de la tibia. El componente astragalino se implanta en el centro del hueso mediante una ranura realizada en 20° de rotación externa con respecto al implante tibial, cerciorándonos de que se apoya en la cortical posterior del astrágalo. Es importante que el eje de carga quede siempre lateral al componente astragalino, porque sino significaría que el tobillo está en varo, que es la peor situación que soporta una prótesis.
Por último se retira de la sindésmosis el ligamento anterior, y previa decorticación se introduce injerto de hueso y se fijan con dos tornillos de cortical 3,5 mm o los nuevos tornillos de 4 mm (Lisfranc), sujetando fuertemente la tibia y el peroné (estos tornillos pueden colocarse haciendo compresión). En algunos pacientes en los que se observe un peroné débil porque haya sido necesario ampliar la resección de éste, se puede reforzar mediante la colocación de una placa de osteosíntesis sobre la que se colocarán los dos tornillos que fijan las sindésmosis.
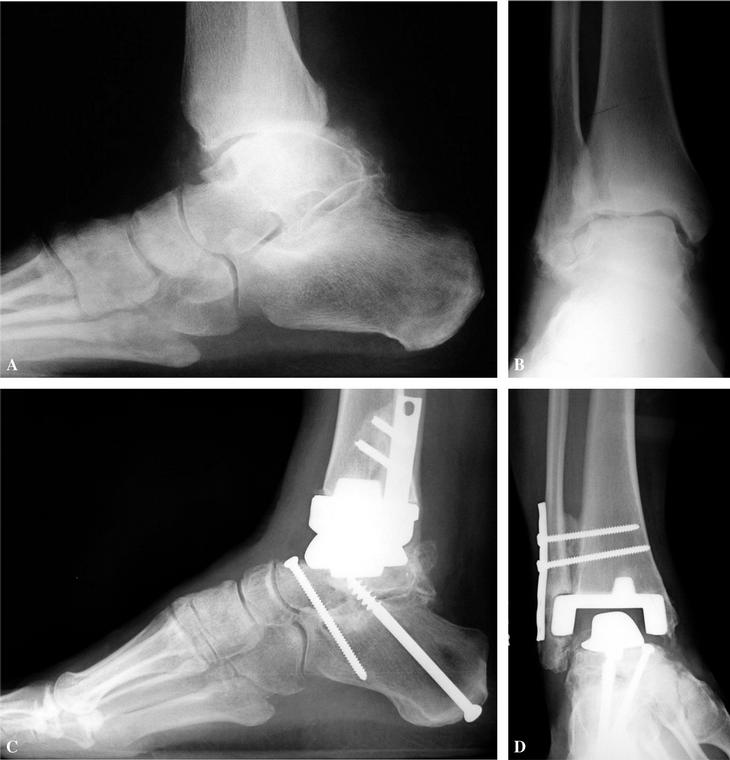
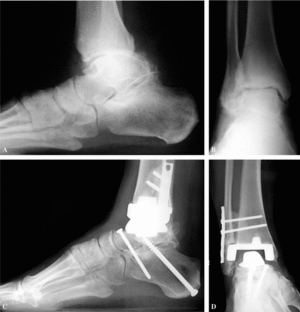
Una vez descrita la técnica básica para realizar la artroplastia de tobillo, en más de la mitad de los pacientes es necesario asociar otros procedimientos para tratar las alteraciones que presente el pie y que puedan alterar la supervivencia de la artroplastia, entre éstos están los siguientes: artrodesis subastragalina (fig. 3), fusión de la articulación astragaloescafoidea, osteotomía o artrodesis a nivel de la primera articulación tarsometatarsiana en casos de mal posición o inestabilidad a este nivel, osteotomía de lateralización del calcáneo y osteotomía de tibia proximal medial de apertura en los casos de coexistencia de tibia vara. Entre los procedimientos musculotendinosos figuran el alargamiento percútaneo del tendón de Aquiles o el alargamiento del gemelo, el trasplante del tendón del tibial posterior al peroneo brevis en casos de deformidad en varo del pie, la trasposición de los tendones del flexor hallucis longus y el flexor digitorum communis al tibial posterior en casos de insuficiencia o trasplante del tibial posterior (fig. 4), reconstrucción del ligamento peroneoastragalino anterior con un injerto libre de tendón del extensor digitorum communis pasado de peroné a cuello del astrágalo, y por último el trasplante del peroneo brevis al longus en casos de subluxación peritalar dorsolateral.
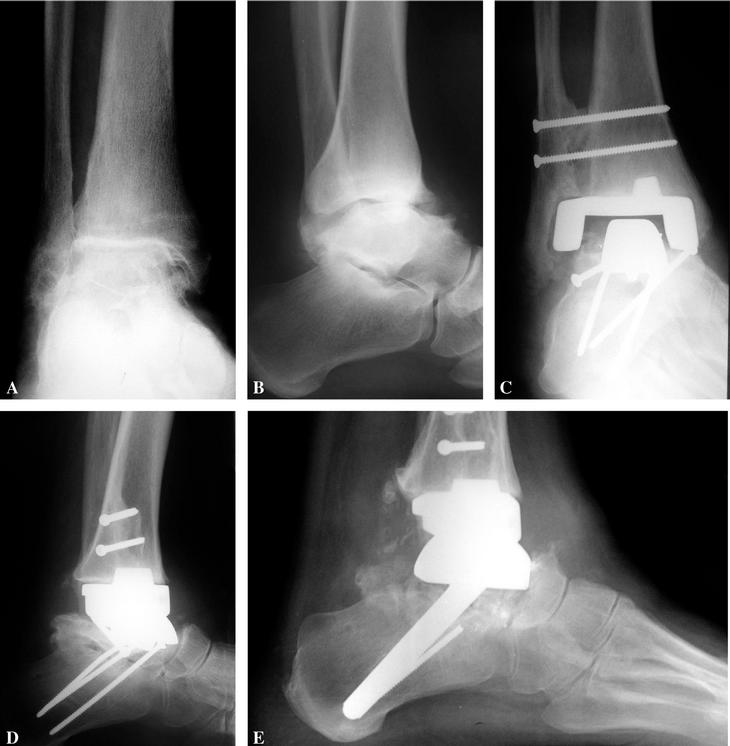
Figura 3. Imágenes de un paciente con una lesión degenerativa de tobillo por un traumatismo antiguo con afectación de la parte lateral de la articulación y de la subastragalina. (A) Radiografía lateral del tobillo con cambios degenerativos y subluxación anterior; también se observa la existencia de una lesión de la subastragalina; (B) proyección anteroposterior con una importante lesión lateral en la cúpula astragalina; (C) imagen lateral con una buena situación de los componentes y fusión de la subastragalina con dos tornillos de osteosíntesis; (D) imagen en proyección de mortaja astragalina con una correcta colocación de los componentes, fusión tibioperonea distal y colocación de una placa en peroné para reforzar éste; obsérvese el espacio suficiente entre el componente tibial, los maléolos y el astrágalo.
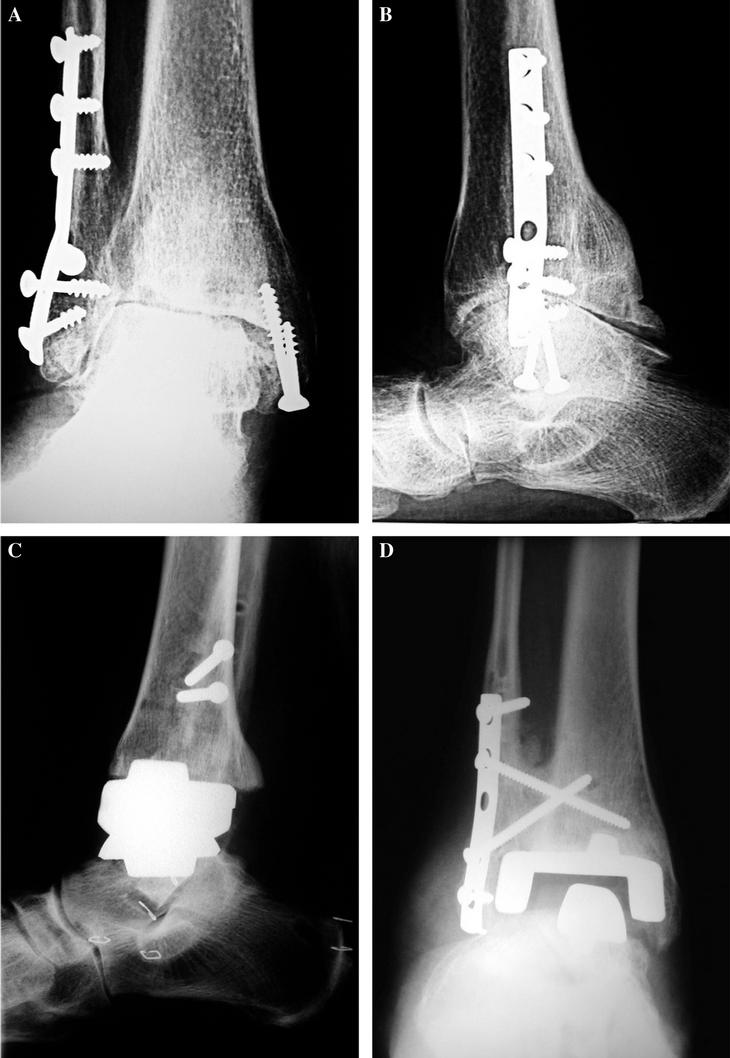
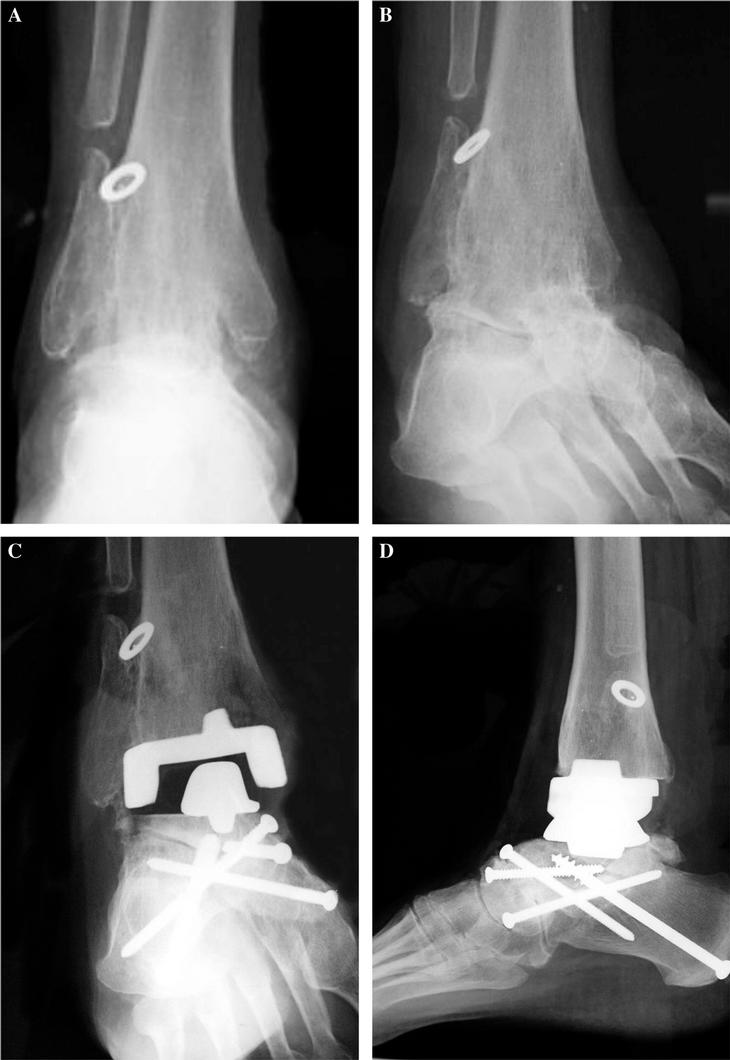
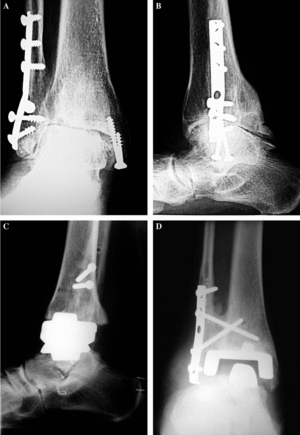
Figura 4. Paciente con lesión degenerativa como consecuencia de una fractura de tobillo. (A) Radiografía anteroposterior; (B) proyección lateral; (C) imagen lateral postoperatoria con buena posición de la prótesis; (D) la paciente sufrió una fractura de peroné a las dos semanas de la operación de artroplastia por una caída casual, siendo necesario realizar una osteosíntesis con una placa y tornillos, curando sin problemas.
En el postoperatorio el paciente permanece 48 horas en el hospital, siendo dado de alta posteriormente, permaneciendo inmovilizado con una escayola durante 14 días, y a continuación se le retira colocándole una bota de plástico para que empiece a movilizar activamente el tobillo en todos sus arcos de movimiento, intentando alcanzar de 5°-10° de dorsiflexión y de 15° a 20° de flexión plantar. Se permite hacer apoyo estático sobre ambos pies cargando los dos por igual; la carga completa del pie operado se permitirá entre la segunda y sexta semana postoperatoria dependiendo de los procedimientos secundarios que se hayan realizado. Al final de la sexta semana se podrá retirar por completo la inmovilización y posteriormente deberá seguir un completo protocolo de rehabilitación para la artroplastia de tobillo. Según la evolución puede ser dado de alta entre la 12 a 13 semana, debiendo volver a revisión en dos a tres meses.
Como recomendaciones generales se aconseja a los pacientes no aumentar de peso corporal, debiendo evitar realizar ejercicios intensos como correr, saltar, practicar deportes de contacto o levantamiento de pesos. Por el contrario, pueden montar en bicicleta (preferiblemente estática), nadar, andar sobre terrenos llanos, etc.
COMPLICACIONES
Como en las artroplastias de otras articulaciones, las de tobillo no están exentas de la aparición de complicaciones. Podemos distinguir entre las complicaciones que pueden ocurrir durante el procedimiento quirúrgico o aquellas que se producen en el postoperatorio. Entre las primeras las más frecuentes son la fractura del maléolo tibial o del peroneo que necesitarán, si hay desplazamiento, la reducción y osteosíntesis utilizando tornillos o placas, roturas de los tendones del compartimento posteromedial del tobillo como son el tibial posterior, flexor digitorum communis; tendones peroneos que se deberán suturar para no perder la funcionalidad de dichas estructuras.
Entre las postoperatorias la más frecuente suele ser la pseudoartrosis de la sindésmosis; aquí hay que hacer una mención especial al efecto nocivo que el tabaco puede tener en la producción de pseudoartrosis de la sindésmosis con la posibilidad del desplazamiento del componente tibial, habiendo un porcentaje aproximado de un 20% de este tipo de complicación en fumadores con respecto a los no fumadores3. En general, la falta de consolidación no suele dar problemas clínicos si el componente tibial está cubierto por la tibia en un 80% a 90%4. En los casos en los que produzca dolor por encima del tobillo la solución será realizar un nuevo injerto de hueso colocando tornillos a compresión entre tibia y peroné.
En las radiografías postoperatorias pueden verse en un 20% de los casos operados la aparición de líneas radiolúcidas alrededor del componente tibial en las radiografías en proyección de mortaja astragalina, que no progresan después del segundo año postoperatorio y que no requerirá ningún tipo de tratamiento. Cuando la radiolucencia aparece en la radiografía lateral de forma circunferencial suele ir unida a una pseudoartrosis de la sindésmosis, por lo que en muchos casos es necesario realizar una revisión e injerto de la fusión de la misma.
Las infecciones de la incisión quirúrgica curan sin problemas con el sistema húmedo a seco. Las infecciones profundas deberán ser tratadas mediante la retirada del implante, colocando posteriormente un espaciador de cemento impregnado con antibiótico, seguido de artrodesis. Cuando se haya producido una importante infección con imposibilidad de realizar una artrodesis puede ser necesario llegar a una amputación por debajo de la rodilla5. La pérdida de movilidad en dorsiflexión del tobillo será tratada mediante un incremento de la fisioterapia para recuperar la movilidad. Estudios realizados dicen que para andar sobre una superficie plana sin cojera se necesita un rango de movimiento de al menos 20° a 25°, considerando límites fisiológicos 5° de dorsiflexión y 15° a 20° de flexión plantar. La experiencia de algunos autores sugiere que el paciente operado de artroplastia obtiene aproximadamente la misma movilidad después de la cirugía que tenía antes de ésta6, aunque es normal que se alcancen de 25° a 35°.
ARTROPLASTIA DE RECAMBIO
Los casos de revisiones más frecuentes se deben al implante de una prótesis de tobillo tipo Agility® de un tamaño inferior de lo que requiere el paciente, por miedo a que se rompan los maléolos. Al no estar asentado correctamente el componente tibial sobre la cortical anterior de la tibia distal puede producir el hundimiento de éste dentro de la metáfisis. Como ha señalado el propio Alvine7 al retirar 1 cm de hueso subcondral de la tibia la resistencia a la compresión del hueso disminuye entre un 30% a 50%, por lo que la falta de apoyo en hueso cortical produce el hundimiento. El procedimiento será sencillo, ya que consistirá en realizar una cirugía de revisión sustituyendo el componente implantado por otro más grande, teniendo en cuenta que siempre se debe implantar el de mayor tamaño que se pueda. Otra causa de posible revisión sería el caso en el que los ligamentos, sobre todo el deltoideo, queden poco tensos, o bien que se haya hecho una resección excesiva como ocurre en el caso de la transformación de una artrodesis en una artroplastia; esto se puede solucionar fácilmente mediante la sustitución del polietileno del componente tibial por otro más grueso o dos más.
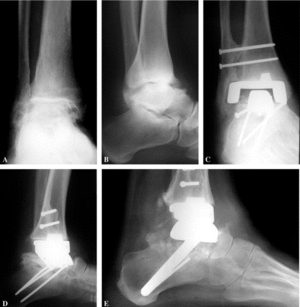
El aflojamiento aséptico de los componentes, entre los cuales el astragalino es el más frecuente, puede evitarse mediante el apoyo parcial precoz de tal forma que se produzca el crecimiento del hueso dentro de la parte porosa del implante. Como tratamiento de esta complicación está la sustitución por otro componente de revisión. Aquélla se puede realizar también en el caso de un insuficiente apoyo en la cortical posterior o una esponjosa débil, lo que facilitaría el hundimiento de esta parte de la prótesis, en cuyo caso se sustituiría por un denominado componente astragalino aumentado que presenta una mayor superficie de contacto con el hueso. En la actualidad se está colocando el componente talar aumentado como prótesis primaria, dado que da más seguridad en cuanto a la integración de hueso e implante. En los casos de necrosis parcial de astrágalo o fractura de éste como consecuencia de una caída después de la artroplastia se puede sustituir el componente astragalino por otro diseñado con un vástago que se inserta mediante un orificio labrado en el calcáneo, y que bien apoyado sobre la articulación posterior de este hueso y sobre un lecho de hueso esponjoso articularía con el componente tibial y con el escafoides tarsiano (fig. 5). En el caso de fracaso absoluto de la artroplastia se puede recurrir a la artrodesis utilizando injerto estructurado de cresta ilíaca, bien autoinjerto, bien de banco de hueso.
Figura 5. Paciente con cambios degenerativos a nivel de tobillo y subastragalina. (A) Imagen anteroposterior; (B) proyección lateral; (C) imagen de mortaja postoperatoria con buena colocación de los componentes de la artroplastia; (D) imagen lateral a los 4 meses de la operación con desplazamiento del componente astragalino que se hunde en el cuello del astrágalo; (E) imagen lateral después del recambio en la que se realizó una fusión subastragalina con injerto de tibia proximal y colocación de un componente con vástago de revisión que articula con el escafoides tarsiano.
TRANSFORMACIÓN DE ARTRODESIS EN ARTROPLASTIA
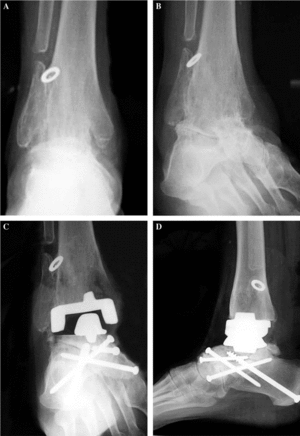
Existe la posibilidad de transformar una artrodesis previa de tobillo en una artroplastia que devuelva la movilidad de aquél y restaure la funcionalidad del pie y del resto de la pierna mejorando la capacidad de caminar. Es frecuente encontrar artrodesis de tobillo que han fusionado en mala posición, generalmente con un equino excesivo o con una mala alineación en valgo o varo. Es condición sine quanon para realizar este procedimiento que al hacer la artrodesis se hayan respetado los dos fascículos del ligamento deltoideo, ya que el tobillo debe trabajar contra el valgo del talón8, por lo que sin ligamento deltoideo la artroplastia fracasaría. También es importante la existencia del maléolo peroneo, que junto con la tibia formarán la pinza que sujeta el componente tibial. Una vez cortada la zona de artrodesis y separados los dos extremos será necesario desbridar completamente la cápsula posterior, hacer un alargamiento del gemelo o percutáneo del tendón de Aquiles para que el paciente pueda recuperar la flexión dorsal y plantar una vez implantada la prótesis, así como realizar un completo programa de rehabilitación para recuperar la movilidad en el postoperatorio (fig. 6). Los resultados de los pacientes operados son muy buenos, aumentando el número de pacientes que optan por la transformación de artrodesis a artroplastia.
Figura 6. Paciente al que se realizó una artrodesis de tobillo 7 años antes, que se ha transformado en una artroplastia. (A) Imagen anteroposterior; (B) proyección de mortaja astragalina en la que se observa la fusión de tobillo y una articulación subastragalina con cambios degenerativos; (C) imagen de la artroplastia colocada con realización de fusión subastragalina y astragaloescafoidea; (D) Imagen lateral de la reconstrucción.
CONCLUSIONES
Después de esta exposición se puede considerar a la artroplastia de tobillo como un procedimiento no sólo para el tratamiento de las lesiones degenerativas de esta articulación, sino para resolver otros problemas que afectan al resto del pie y mejorar el funcionamiento de todo el miembro inferior. Gran parte de los buenos resultados obtenidos por este procedimiento está en evitar la aparición de complicaciones, corrigiendo además las deformidades que existan alrededor del tobillo en el que se ha realizado la artroplastia; ésta debe tener un diseño apropiado que permita eliminar las fuerzas de rotación mientras mantiene la estabilidad de la articulación9. La prótesis debe ser colocada por cirujanos con experiencia en el tratamiento de lesiones de tobillo y pie y que hayan recibido un adecuado entrenamiento por parte de otros cirujanos más experimentados. Los resultados de las grandes series son claramente satisfactorios, consiguiendo un porcentaje de supervivencia del 93%10 a los 5 años, muy asimilables a las artroplastias de otras articulaciones.
Evidentemente presenta problemas como otros tipos de artroplastias, pero igual que solventamos los problemas que pueden surgir en la cadera o la rodilla, en el tobillo tendremos diversas salidas para solucionar las posibles complicaciones que puedan surgir. Se puede considerar que las prótesis que se están implantando tienen un adecuado desarrollo, no quedando limitadas a personas mayores, ya que se han implantado en pacientes jóvenes con una media de 46 años, teniendo el implante una tasa del 75% de supervivencia. Como ha ocurrido con otro tipo de artroplastias, su implantación en un número elevado de pacientes ha perfeccionado su diseño, haciendo que mejore el funcionamiento y aumentando su vida media.
AGRADECIMIENTOS
A Ramón Noriega, Carlos Fernández Galván, Ester López, Itxaso Martínez, Rebeca Gutiérrez y al Departamento de Cirugía Ortopédica del Harborview Medical Center por su inestimable ayuda.
Conflicto de intereses. El autor no ha recibido ayuda económica alguna para la realización de este trabajo. Tampoco ha firmado ningún acuerdo por el que vaya a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que esté afiliado.