REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 43, pp 53-66
TEMA DE ACTUALIZACIÓN
Artroplastia total de cadera primaria en adultos jóvenes
Primary total hip arthroplasty in young adults
SÁNCHEZ SOTELO, J., y MUNUERA MARTÍNEZ, L.
Departamento de Traumatología y Cirugía Ortopédica. Hospital La Paz. Madrid.
Correspondencia:
Dr. J. SÁNCHEZ SOTELO.
Melchor Fernández Almagro, 19, 12 D.
28029 Madrid.
Recibido: Septiembre de 1998.
Aceptado: Octubre de 1998.
RESUMEN: Los resultados de la artroplastia total de cadera son menos satisfactorios en pacientes de menor edad, especialmente en los muy jóvenes y con mayor actividad física. Además, estos pacientes presentan con frecuencia alteraciones en la morfología de su cadera que requieren gestos quirúrgicos añadidos y dificultan la intervención. En las artropatías inflamatorias crónicas la artroplastia cementada ofrece buenos resultados a largo plazo. El desgaste y aflojamiento del componente acetabular son los principales problemas en pacientes con otros diagnósticos. En el paciente joven la artroplastia total de cadera debe considerarse sólo si no existen alternativas (osteotomía, injerto, etc.) disponibles. En ausencia de éstas, en los pacientes de bajo riesgo puede realizarse una artroplastia, pero en los de alto riesgo la artrodesis continúa siendo una intervención adecuada si no existen contraindicaciones específicas. Si finalmente se opta por una artroplastia, los componentes no cementados y las superficies de fricción alternativas al polietileno pretenden mejorar las expectativas en este grupo etario, si bien la corta experiencia con este tipo de implantes exige prudencia en su uso.
PALABRAS CLAVE: Cadera. Artroplastia total. Joven. Adolescente.
ABSTRACT: The results of total hip arthroplasty are less satisfactory in younger patients, particularly very young, physically active patients. Moreover, these patients often have abnormalities of the hip morphology that require additional surgical measures and make the intervention more difficult. In chronic inflammatory arthropathy, cemented arthroplasty produces good long-term results. Wear and loosening of the acetabular component are the main problems in patients who have other types of arthropathy. In young patients, total hip arthroplasty should be considered only if no other alternatives (osteotomy, graft, etc.) are available. In the absence of other alternatives, arthroplasty can be carried out in low-risk patients, but arthrodesis continues to be appropriate for high-risk patients if no specific contraindications exist. If arthroplasty is decided on, the use of uncemented components and non-polyethylene articular surfaces improve the prospects for this age group. However, little experience has accrued with this type of implant, so prudence is advised.
KEY WORDS: Hip. Total arthroplasty. Young person. Adolescent.
Durante la primera década después de su introducción, la artroplastia total de cadera (PTC) se reservó para el tratamiento de artrosis o artritis reumatoide en pacientes de más de 60 años. La buena experiencia con esta intervención en pacientes de edad avanzada condujo a la expansión de sus indicaciones en pacientes más jóvenes. Aunque se ha mejorado considerablemente así la calidad de vida de este grupo de edad, se han ido apreciando las limitaciones de esta técnica a largo plazo en pacientes muy jóvenes por la aparición de desgaste, aflojamiento y osteolisis.7,70 Por todo ello, el principal reto para la artroplastia total de cadera sigue siendo el paciente joven y activo.34
Ya hace tiempo Sir John Charnley predijo los problemas de esta técnica en este grupo de edad: «El reto surge cuando se considera la artroplastia para pacientes entre 45 y 50, porque en tal caso deben usarse cada uno de los avances técnicos para que exista una probabilidad razonable de actividad libre de problemas durante 20 años o más».17 El tiempo le ha dado la razón. De acuerdo con los datos del registro noruego, si en el paciente anciano la actual tecnología de cementación se combina con un implante de eficacia probada, más de un 95% de estos pacientes fallecerán con su prótesis in situ. Sin embargo, en pacientes más jóvenes y activos los resultados son significativamente inferiores, especialmente si se trata de varones con artrosis postraumática.34
Cuando se considera la posibilidad de realizar una artroplastia de cadera en un paciente joven se plantean estas cuestiones: ¿Debe considerarse la edad una contraindicación absoluta o relativa para la realización de una artroplastia?, y si es así, ¿cuál es la edad límite?, ¿qué tipo de diseño, materiales y fijación se deben emplear en el paciente joven?, ¿qué detalles técnicos específicos se deben tener en cuenta?, ¿qué información se le puede dar al paciente en términos de probabilidad de supervivencia del implante?
En este tema de actualización se pretende exponer la evidencia disponible sobre los resultados de la PTC en pacientes jóvenes para ayudar a contestar las preguntas que se acaban de formular. Pero antes es preciso definir qué se entiende por paciente joven en referencia a la PTC y analizar las razones por las que esta intervención se comporta de forma diferente en este grupo con respecto a los pacientes de mayor edad.
Características del grupo
Por tanto, la primera pregunta a responder es: ¿qué es joven? Actualmente, la esperanza de vida en nuestro medio es de 80 años para las mujeres y 76 para los hombres. Las diferentes series de artroplastia de cadera «en adultos jóvenes» han incluido rangos de edad variable bajo este calificativo: menores de 50 años,4,5,12-14,19,25,64,66 menores de 45 años,26-28 menores de 40 años,38,62 menores de 30 años,18,32,33,63 menores de 21 años,54,56,61,67,70 etc. Para comparar las series publicadas es necesario delimitar el número de pacientes en cada década de la vida incluidos en el estudio; variaciones de 10-15 años en los grupos de edad de las diferentes series afectan significativamente a los resultados obtenidos.12
En esta revisión, arbitrariamente, se considerarán pacientes jóvenes los menores de 50 años. Atendiendo tanto al tipo de patología de cadera como a la respuesta biológica frente a la artroplastia conviene
distinguir en este grupo de edad dos subpoblaciones de pacientes: los de 20-25 años a 50 años (adultos jóvenes) y los menores de 20-25 años (muy jóvenes). Existen varias diferencias importantes entre estos dos grupos de pacientes.70 En primer lugar, la maduración esquelética continúa después del cierre fisario hasta alrededor de los 25 años. En segundo lugar, el remodelamiento óseo es más rápido en los pacientes más jóvenes, lo que influye considerablemente en las interacciones hueso-implante, especialmente en el fémur. En tercer lugar, los pacientes muy jóvenes son menos disciplinados en el control de su actividad física; tras el período de incapacidad, a veces grave, que conduce a la intervención y la justifica, la ausencia de dolor y la recuperación de función y movilidad son tentaciones irresistibles incluso para el más cumplidor de los pacientes. Finalmente, en los pacientes muy jóvenes la estructura ósea es a menudo precaria por los efectos de la enfermedad asociada: osteoporosis marcada y erosión ósea en los reumatismos inflamatorios, defectos óseos en las displasias congénitas o las artrosis postraumáticas, alteraciones mecánicas y biológicas por corticoterapia o quimioterapia, etc.
En efecto, sea cual sea el dintel de edad elegido, en este grupo se da una mayor heterogeneidad etiológica. Algunas de las patologías subyacentes afectan tanto a las condiciones locales de la articulación como a las condiciones generales del paciente. Determinadas enfermedades, como la displasia congénita de cadera, presentan alteraciones de la morfología local que dificultan la correcta implantación de los componentes y pueden requerir la realización de gestos reconstructivos especiales. Por otra parte, enfermedades multisistémicas como la artritis reumatoide juvenil restringen gravemente la actividad del paciente y pueden condicionar una menor esperanza de vida por afectación de otros aparatos.
Atendiendo a su nivel de actividad y esperanza de vida se pueden distinguir pacientes de bajo y alto riesgo. En este contexto, el término riesgo se refiere a la probabilidad de vida útil de la artroplastia. Son pacientes de bajo riesgo los que presentan afectación poliarticular (o al menos de ambas caderas) que limiten la actividad, aquellos de vida predominantemente sedentaria y sin sobrepeso; básicamente se trata de pacientes con enfermedades inflamatorias crónicas (artritis reumatoide, artritis reumatoide juvenil, espondilitis anquilosante, etc.), con displasia epifisaria múltiple, con necrosis avascular asociada a trasplante de órganos o portadores de enfermedades hematológicas graves. Son pacientes de alto riesgo los que presentan un elevado nivel de actividad, sobrepeso o no están dispuestos a aceptar una restricción de la actividad postoperatoria, especialmente la relacionada con impactos repetidos sobre el terreno; en este grupo se incluyen los pacientes con necrosis avascular idiopática, asociada a ingesta de alcohol o corticoterapia, secuelas de patología de la cadera infantil (displasia de cadera, Perthes, epifisiolisis, artritis séptica) o artrosis postraumática. En uno u otro grupo pueden además influir en el riesgo de complicaciones una estructura ósea insuficiente y una función muscular limitada por la propia enfermedad subyacente o resultantes de procedimientos quirúrgicos previos.
Problemas técnicos
Las enfermedades que conducen a la artroplastia de cadera en pacientes muy jóvenes surgen cuando el esqueleto está aún en desarrollo y por consiguiente producen en ocasiones variaciones anatómicas y patológicas que deben reconocerse y tenerse en cuenta en la planificación preoperatoria. A continuación se describen las principales alteraciones secundarias en diferentes patologías. Cuando la cabeza femoral y el cotilo son de pequeño tamaño, para asegurar que el grosor del polietileno a implantar sea de al menos 8 mm es necesario a veces usar cabezas del menor diámetro posible (22 ó 28 mm) e implantar componentes acetabulares sin bandeja metálica, cuya fijación ha de ser cementada.70
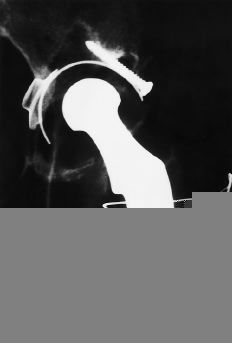
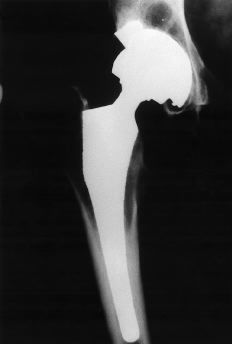
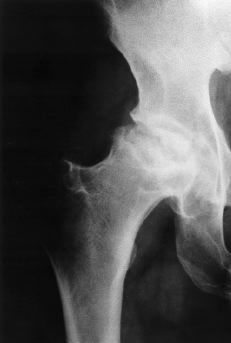
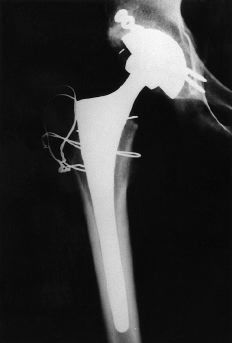
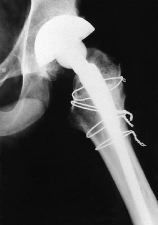
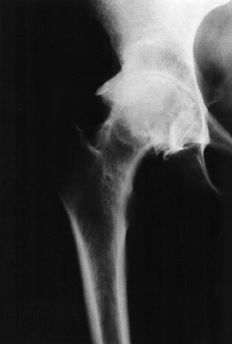
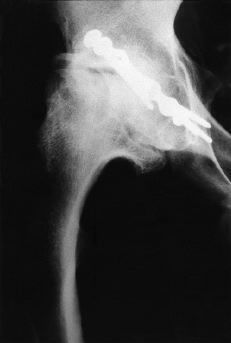
Las dimensiones de la extremidad proximal del fémur se alejan de las convencionales (Fig. 1). En primer lugar, el tamaño general es menor. En segundo lugar, no se mantiene la relación normal entre los diámetros metafisario y diafisario. Finalmente, la dimensión anteroposterior del canal medular es mayor que la mediolateral. En estas condiciones es más difícil conseguir los requisitos de fill and fit (relleno y ajuste) para asegurar la estabilidad primaria y la fijación secundaria con implantes convencionales no cementados. La adecuada valoración de la morfología femoral proximal puede requerir estudios de tomografía axial computadorizada (TAC). La solución puede ser utilizar componentes cementados convencionales o especiales, o bien componentes no cementados a medida. En ocasiones el fémur presenta asimismo un exceso de anteversión que puede valorarse también con TAC y obligar a la realización de una osteotomía en el mismo tiempo quirúrgico o en uno previo o bien recurrir a componentes modulares. Intervenciones anteriores como las osteotomías correctoras en la displasia congénita o en la epifisiolisis pueden modificar significativamente la morfología de la extremidad proximal del fémur (Fig. 2).
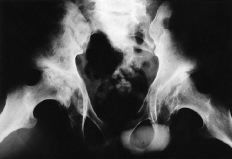
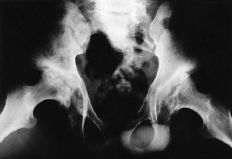
Figura 1. Rx AP de pelvis de un paciente de 20 años con necrosis isquémica de la cabeza femoral bilateral secundaria a mucopolisacaridosis. La cavidad medular femoral es de pequeño tamaño y existe una importante alteración de la morfología acetabular.
A
B
C
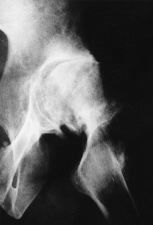
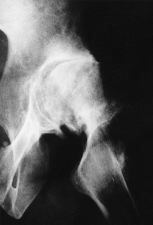
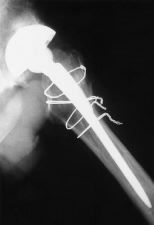
Figura 2. A: Rx axial de cadera de un paciente de 33 años con coxartrosis secundaria a epifisiolisis que fue sometido previamente a osteotomía femoral. B: La distorsión de la morfología femoral proximal facilitó la producción de una fractura intraoperatoria durante la artroplastia de cadera. C: Consolidación de la fractura sin afectar la estabilidad del implante ni el resultado clínico.
Asimismo, pueden existir alteraciones de la morfología acetabular por displasia, traumatismos u osteotomías previas que dificulten la implantación del componente acetabular o requieran la utilización de componentes especiales o injerto óseo. Con frecuencia existen contracturas musculares asociadas que pueden complicar el abordaje y requerir la realización de tenotomías en diferentes grupos musculares (aproximadores, rotadores externos, psoas, etc.). El grado de osteoporosis existente y la elevada remodelación pueden condicionar una mayor facilidad para el desarrollo de fracturas periprotésicas o de erosión de la cortical diafisaria si el implante se coloca en varo.
Con respecto al tratamiento general del paciente es frecuente, especialmente en los pacientes con artritis reumatoide juvenil, la afectación de otras partes de la economía (aparato respiratorio, corazón, etc.) por la enfermedad que pueden requerir medidas específicas. Debe prestarse especial atención a la medicación que esté consumiendo el paciente, que puede requerir ajustes peroperatorios. La afectación de la columna cervical en los reumatismos inflamatorios puede además complicar la intubación.
Resultados
La mayor parte de los trabajos sobre PTC en pacientes jóvenes hacen referencia a diseños cementados clásicos como la prótesis de Charnley. El análisis de este conjunto de trabajos pone de manifiesto que los principales factores implicados en la vida útil de este procedimiento son el aflojamiento y la revisión del componente acetabular, factores asociados a un mayor desgaste de la superficie acetabular.63 Para mejorar los resultados obtenidos y preservar mejor la estructura ósea para una eventual cirugía de revisión se han explorado varias alternativas: fijación no cementada, superficies de fricción alternativas al par polietileno-metal y diseños más conservadores que suponen una menor agresión de la estructura ósea.
Resultados de la artroplastia cementada de primera generación
La Tabla 1 recoge los resultados obtenidos en las principales series publicadas sobre PTC cementada en adultos jóvenes. Los primeros estudios fueron realizados por el grupo de Charnley32 y por el Hospital for Special Surgery8 de Nueva York. Aunque Charnley inicialmente restringió la indicación de artroplastia a pacientes de más de 60 años, él mismo expandió más tarde esta indicación y publicó los resultados obtenidos en 68 pacientes menores de 30 años, la mayor parte con artritis reumatoide o espondilitis anquilopoyética.32 Con un seguimiento de entre 6 meses y 8 años sólo había sido necesario revisar un componente femoral por fractura del mismo. Un año después se publicó un trabajo del Hospital for Special Surgery8 sobre 67 pacientes menores de 30 años seguidos entre 1 y 7 años, con un 93% de resultados buenos o excelentes y ningún caso de aflojamiento aséptico.
| Tabla 1. Principales series publicadas de artroplastia total de cadera cementada en pacientes jóvenes. | ||||||||||
Autor | Casos (n) | Segui- miento en años (mín.-máx.) | Edad (años) | Cadera infla- matoria (%) | Aflojamiento (%) | Revisión (%) | ||||
| Global | Compo- nente aceta- bular | Compo- nente femoral | Global | Compo- nente acetabular | Compo- nente gfemoral | |||||
| Arden y cols. (1972)2 | 66 | -- (< 1-4) | 28,8 (15-49) | 100 | 3 | 3 | 0 | 0 | 0 | 0 |
| Halley y Charnley (1975)32 | 68 | 3,3 (0,5-8,3) | 25,9 (17-30) | 82 | 1,5 | 1,5 | 0 | 2,9 | 0 | 2,9 |
| Bisla y cols. (1976)8 | 67 | 2,7 (1-7) | 24,8 (12-29) | 87 | 1,5 | -- | -- | 0 | 0 | 0 |
| Singsen y cols. (1978)61 | 29 | 2,2 (1-4) | -- (12-18) | 100 | 6,7 | 6,7 | 0 | 0 | 0 | 0 |
| Colville y Raunio (1979)21 | 59 | 2,5 (1-4,5) | 30,5 (18-47) | 100 | 0 | 0 | 0 | 0 | 0 | 0 |
| Klassen y cols. (1979)41 | 60 | -- (1-5) | 15 (12-19) | 38 | 0 | 0 | 0 | 1,6 | 1,6 | 1,6 |
| Chandler y cols. (1981)16 | 33 | 5,6 (4,8-7) | 28 (14-36) | 18 | 58 | 45 | 21 | 21,2 | 15,2 | 12,1 |
| Dorr y cols. (1983)28 | 108 | 4,5 (2-9,8) | 30,5 (14-45) | 33 | 33,3 | 14,8 | 24,1 | 17,6 | 13,9 | 12,9 |
| Kunec (1983)43 | 16 | 5,2 (2,8-10,5) | 22 (17-33) | 100 | 19 | 6,3 | 19 | 25 | 19 | 25 |
| Collis (1984)19 | 45 | 7,3 (5-11) | 40,7 (23-49) | 18 | -- | 8,9 | 8,9 | 8,9 | 2,2 | 6,6 |
| Roach y Paradies (1984)54 | 10 | 7,9 (6-8) | 13,2 (9-16) | 100 | 33 | 33 | 0 | 33 | 33 | 0 |
| Scott y cols. (1984)58 | 64 | 5 (--) | -- (> 10) | 100 | 9,4 | 6,3 | 6,3 | 6,3 | 6,3 | 3,1 |
| Sharp y Porter (1985)60 | 73 | 6,6 (5-12) | 32,7 (16-40) | 38 | 19,2 | 16,4 | 5,5 | 19,2 | 17,8 | 9,6 |
| Cornell y Ranawat (1986)22 | 78 | 7 (4-13) | 48,6 (--) | 0 | 5,1 | 3,8 | 1,2 | 3,8 | 3,8 | 1,2 |
| Lachiewicz y cols. (1986)44 | 83 | 6 (2-11) | 26 (--) | 100 | -- | 26 | 8 | 3,2 | 3,2 | 1,6 |
| Ruddlesdin y cols. (1986)55 | 75 | 5,4 (1-12) | 14 (11-17) | 100 | 2,7 | 1,3 | 1,3 | 1,3 | 0 | 1,3 |
| Halley y Wroblewski (1986)33 | 49 | 9,5 (5-15,5) | 26 (17-30) | 74 | 16,3 | 14,3 | 4 | 20 | 18,4 | 10,2 |
| White (1988)71 | 44 | 7,5 (5-10) | 38 (24-44) | 39 | 45 | 34 | 25 | 14 | 11,4 | 9,1 |
| Learmonth y cols. (1989)45 | 14 | 8,5 (4-11) | 16 (12-22) | 100 | 57 | 57 | 35,7 | 0 | 0 | 0 |
| Gudmundsson y cols. (1989)31 | 27 | 5,3 (3-10) | 18 (13-26) | 100 | 3,7 | 0 | 3,7 | 11,1 | 11,1 | 11,1 |
| Dorr y cols. (1990)27 | 81 | 9,2 (5-16,5) | 30 (--) | 33 | 63,6 | -- | -- | 40,9 | 33 | 33 |
| Witt y cols. (1991)73 | 96 | 11,5 (5,3-18,3) | 16,7 (11-26) | 100 | -- | 29 | 21,5 | 25 | 22 | 20 |
| Klassen y Bianco (1991)40 | 65 | 8 (5-11) | 16,8 (12-19) | 34 | -- | 26,2 | -- | 15 | 10,8 | 6,2 |
| Collis (1991)20 | 51 | -- (3-18) | 40,7 (23-49) | 18 | -- | 34,1 | 25 | 30 | 30 | 23 |
| Cage y cols. (1992)11 | 29 | 10,6 (--) | 18,4 (15-21) | 94 | 32 | 23 | 27 | 3,4 | -- | -- |
| Barrack y cols. (1992)5 | 50 | 12 (10-14,8) | 40,9 (18-50) | 4 | 46 | 44 | 2 | 22 | 22 | 6 |
| Solomon y cols. (1992)64 | 130 | 7,3 (3-16) | 38 (10-50) | 37 | 19,2 | 9,2 | 11,5 | 10,8 | 4,6 | 8,5 |
| Wroblewski y Siney (1992)74 | 1.342 | 10 (1-23) | 41 (12,5-50,9) | 27,4 | -- | -- | -- | 10,5 | -- | -- |
| Williams y McCullough (1993)71 | 57 | 4,7 (1-7,9) | 16,4 (13,4-24) | 100 | 24,6 | 24,6 | 7 | 4 | 4 | 2 |
| Maric y Haynes (1993)47 | 13 | 11 (--) | 18 (14-20) | 100 | -- | 18 | 29 | 7,7 | 0 | 7,7 |
| Joshi y cols. (1993)38 | 218 | -- (< 1-24) | 32 (16-40) | 53 | -- | 8 | 20 | 25 | 16 | 14 |
| Sullivan y cols. (1994)66 | 89 | 18 (16-22) | 42 (18-49) | 9 | 58 | 50 | 8 | 20 | 13 | 2 |
| Dorr y cols. (1994)26 | 49 | 16,2 (13-20) | 31,1 (16-45) | 33 | -- | -- | -- | 67 | 67 | 49 |
| Torchia y cols. (1996)66 | 63 | 11 (0,3-18,6) | 17 (11-19) | 32 | 69,2 | 67,3 | 19,2 | 42,9 | 38,1 | 25,4 |
| Neuman y cols. (1996)51 | 52 | 17 (15-20,6) | 51 (34-55) | 0 | 6 | -- | -- | 10 | -- | -- |
| Devitt y cols. (1997)25 | 132 | -- (16-25) | 42,2 (16-49) | 37 | 45,4 | 29,9 | 29 | 20,4 | 12,8 | 15,8 |
| Sochart y Porter (1997)62 | 226 | 19,7 (2-30) | 31,7 (17-39) | 44 | -- | 25 | 15 | -- | 19 | 16 |
| Sochart y Porter (1998)63 | 83 | 20 (5,2-30) | 24,9 (17-29) | 71 | -- | 33 | -- | -- | 30 | 23 |
| Callaghan y cols. (1998)14 | 93 | -- (20-25) | 42 (18-49) | 9 | -- | 34 | 13 | 29 | 19 | 5 |
Estas dos publicaciones animaron a la realización de artroplastias cementadas en pacientes jóvenes. Sin embargo, los resultados publicados por otros autores con mayor seguimiento no fueron tan alentadores. Chandler y cols.16comunicaron una tasa de aflojamiento del 58% y revisión del 21% en pacientes menores de 40 años con un seguimiento medio de 5,6 años. Los estudios de Dorr y cols. en pacientes menores de 45 años revelan una tasa de resultados satisfactorios del 78% a los 4,5 años, 58% a los 9 años y 27% a los 16 años.26-28 Los resultados de estas dos series corresponden a pacientes operados por varios cirujanos y con técnicas de cementación de primera generación.
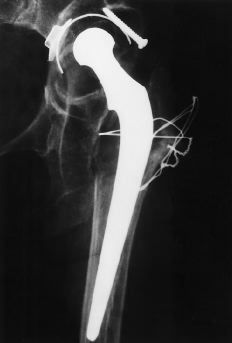
Actualmente se conocen los resultados obtenidos a largo plazo en series de pacientes operados por un solo cirujano con cementación de primera generación. Neumann y cols.51 publicaron los resultados obtenidos en 52 artroplastias de Charnley implantadas en pacientes de 34 a 55 años comparándolos con los resultados en 188 casos de más de 55 años con un seguimiento de entre 15 y 21 años. En esta serie no se encontraron diferencias significativas en cuanto a aflojamiento aséptico, revisión o estado funcional entre los dos grupos etarios. La probabilidad de revisión a los 20 años fue del 11,7% en pacientes jóvenes y del 10,7% en pacientes mayores. Por todo ello estos autores recomiendan seguir empleando la prótesis de Charnley en pacientes jóvenes (Fig. 3). Devitt y cols.25 han estudiado los resultados obtenidos con 132 prótesis de Charnley en pacientes de 16 a 49 años con un seguimiento de 16 a 25 años. La tasa de revisión fue del 20,4%, si bien un 45,4% de los casos presentaron aflojamiento de uno o los dos componentes. La probabilidad de supervivencia a los 20 años fue del 75%. Los principales factores de riesgo para el aflojamiento aséptico identificados en esta serie fueron artrosis, sexo femenino, desgaste acelerado y colocación en varo del componente femoral. Sochart y Porter63 señalan los resultados obtenidos con 83 prótesis de Charnley en pacientes de 17 a 29 años con un seguimiento medio de 20 años. Las tasas de aflojamiento y revisión fueron del 30 y 34% para el componente acetabular y del 23 y 29% para el componente femoral. La tasa de supervivencia a 25 años fue del 68% para el componente acetabular y del 73% para el componente femoral. Callaghan y cols.14 revisaron los resultados obtenidos con 93 prótesis de Charnley en pacientes menores de 50 años con un seguimiento de 20 a 25 años. Un 30% de los casos requirieron revisión o extracción de los componentes. La tasa de aflojamiento aséptico fue del 34% para el componente acetabular y del 13% para el femoral.
A
B
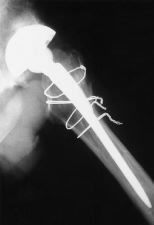
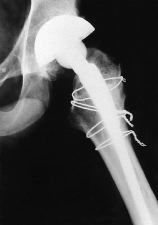
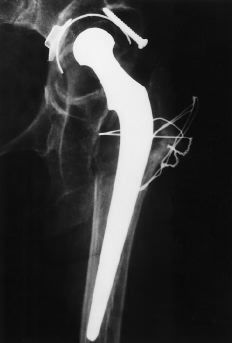
Figura 3. A: Rx AP de cadera de una paciente de 28 años con displasia de cadera un año después de la implantación de una próteis de Charnley con cementación de primera generación. B: A los 18 años de la intervención la paciente mantiene un buen resultado clínico y no se aprecian signos radiológicos de aflojamiento del componente femoral, si bien se ha producido un ascenso significativo del componente acetabular.
Algunos estudios se han dirigido específicamente a los pacientes que se han denominado muy jóvenes. En este sentido, Torchia y cols.67analizan los resultados a largo plazo con varios diseños cementados en pacientes menores de 20 años. Su serie incluye 63 artroplastias con un seguimiento mínimo de 10 años. A los 15 años la probabilidad de revisión o aflojamiento sintomático fue del 45% y la de aflojamiento radiológico fue del 60% para el componente acetabular y del 20% para el femoral. Los principales factores asociados con un peor comportamiento del implante fueron cirugía previa, artroplastia unilateral, antecedente traumático, actividad elevada, sobrepeso y desgaste del componente acetabular. Éste y otros trabajos recomiendan extremada cautela en el momento de realizar una artroplastia de cadera en pacientes de menos de 20 años.
En cuanto a la influencia del diagnóstico son varios los trabajos que demuestran que las tasas de aflojamiento y revisión son inferiores en los pacientes con enfermedades inflamatorias crónicas que en el resto.15,62Sochart y Portel62 señalan en su trabajo sobre PTC en pacientes menores de 40 años los resultados en función del diagnóstico inicial del paciente (artrosis, artritis reumatoide o displasia). La serie incluye 226 artroplastias implantadas a una edad media de 31,7 años y con un seguimiento medio de 20 años. Las tasas de aflojamiento y revisión del componente acetabular en la serie completa fueron, respectivamente, del 25 y 27%. Se obtuvieron cifras mayores en pacientes con displasia (37%) y menores en pacientes con AR (15 y 17%), presentando los pacientes con artrosis cifras intermedias. Las tasas de aflojamiento y revisión del componente femoral fueron menores (15 y 16%), con una incidencia significativamente superior en los pacientes con artrosis (26 y 27%). La supervivencia media a 10 y 25 años fue del 93 y 68% para el componente acetabular, del 95 y 81% para el componente femoral y del 91 y 65% para ambos componentes. En opinión de estos autores la PTC cementada sigue ofreciendo los mejores resultados a largo plazo en pacientes jóvenes y activos.
Por tanto, la literatura existente permite extraer una serie de conclusiones sobre el comportamiento de la PTC con cementación de primera generación en pacientes jóvenes: a) las tasas de aflojamiento y revisión aumentan a medida que aumenta el seguimiento. Esto es especialmente llamativo cuando se revisan los trabajos publicados por diferentes instituciones sobre el mismo grupo de pacientes con seguimientos periódicos, como las series del Wexham Park Hospital,2,55,73 Dorr,26-28 Halley32,33 o la Clínica Mayo;40,41,67 b) cuanto más joven sea el paciente en el momento de la artroplastia de cadera menor es la probabilidad de supervivencia del implante a largo plazo; los estudios que contienen una gran cantidad de pacientes de edades en torno a los 40 ó 50 años comunican resultados sensiblemente mejores que aquellos sobre pacientes de 20 ó 30;16,19,20,26-28 c) la supervivencia del implante es mejor en pacientes con
artropatías inflamatorias crónicas y afectación poliar-ticular que en el resto de diagnósticos, como se aprecia en el estudio de Sochart y Porter61 entre otros, y d) el componente acetabular sufre en la mayor parte de las series una incidencia más elevada de aflojamiento que el componente femoral.26,66,67
Mejoras en la técnica de cementación
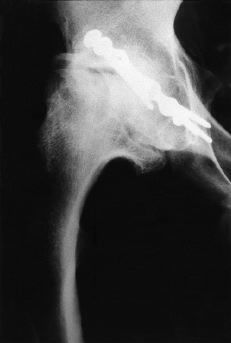
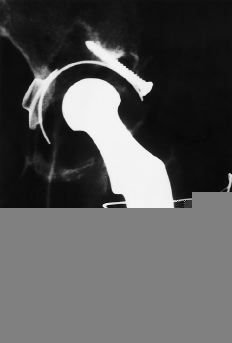
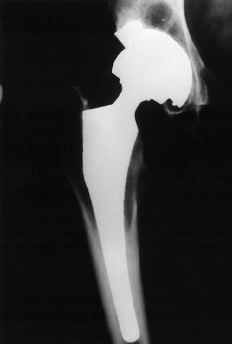
Una de las alternativas estudiadas para tratar de mejorar los resultados de la PTC en pacientes jóvenes es mejorar la calidad de la cementación. El taponamiento distal de la medular femoral, el uso de lavado a presión, la cementación con pistola y la presurización representan la llamada cementación de segunda generación. Las técnicas de mezclado en vacío del cemento y centrifugado para reducir su porosidad completan la cementación de tercera generación (Fig. 4).
Figura 4. Las técnicas actuales de cementación proporcionan una mayor homogeneidad y penetración en el hueso del cemento. En la región femoral cortical de esta radiografía no es posible distinguir la transición entre cemento y hueso.
Diversos estudios han analizado la repercusión de la cementación de segunda generación sobre el resultado de la artroplastia en pacientes jóvenes. El estudio de Barrack y cols,5 que incluye 50 casos en menores de 50 años, con un seguimiento medio de 12 años (mínimo: 10 y máximo: 14,8 años), no han revisado ningún componente femoral y sólo uno (2%) presenta aflojamiento radiológico; el componente acetabular, sin embargo, presentó una tasa de revisión del 22% y de aflojamiento del 44%. Ballard y cols.4 han estudiado 42 artroplastias en pacientes menores de 50 años utilizando cementación de segunda generación. Tras un seguimiento medio de 11 años (mínimo: 10 y máximo: 15 años) la tasa de revisión del componente femoral fue del 5% y la del componente acetabular del 24%, con un 10% adicional de aflojamiento radiológico. De acuerdo con los datos de estos dos estudios la cementación de segunda generación mejora los resultados del componente femoral, pero no resuelve el problema del componente acetabular.
Artroplastias no cementadas
Aunque los pacientes jóvenes constituyen, en opinión de la mayor parte de la comunidad ortopédica, la indicación de elección para la artroplastia no cementada, existe relativamente poca información publicada sobre sus resultados.
Los primeros estudios corresponden a una primera generación de diseños con recubrimiento poroso en la región metafisaria. Mont y cols.50estudiaron 44 artroplastias PCA en caderas artrósicas con un seguimiento medio de 4,5 años (mínimo: 3 y máximo: 7 años). La tasa de revisión fue del 5% (un componente femoral y otro acetabular) y un 5% adicional presentó aflojamiento radiológico del componente acetabular. Berry y cols.7 analizaron los resultados de 87 artroplastias no cementadas PCA, HG-I y Osteonics en menores de 40 años (23% con artropatías inflamatorias) con un seguimiento medio de 6 años. La tasa de revisión por aflojamiento aséptico fue del 19% (11% para el componente acetabular y 13% para el femoral), apreciándose en un 6% de los casos osteolisis subsidiaria de tratamiento quirúrgico (Fig. 5). Dowdy y cols.29 estudiaron una serie de 41 casos con una edad media de 42 años (mínimo: 19 y máximo: 50 años) y un seguimiento medio de 5,3 años (mínimo: 4 y máximo: 7 años); si bien el comportamiento del componente femoral fue excelente, la incidencia de aflojamiento (12%) y desgaste significativo (49%) del componente acetabular condujo a la retirada del diseño empleado por estos autores.
A
B
Figura 5. A: Rx AP de cadera de una paciente de 30 años con artritis reumatoide juvenil en la que se ha implantado una artroplastia total de cadera PCA. B: Buen resultado clínico a los 5 años de la intervención, aunque se aprecian ya áreas de osteolisis periacetabular.
Algunos investigadores han valorado la posibilidad de emplear componentes recubiertos con hidroxiapatita (HA) en pacientes jóvenes. D''Antonio y cols.23 revisaron 142 pacientes menores de 50 años a los que se les implantó una prótesis no cementada con vástago Omnifit recubierto de HA en todos los casos y varias modalidades de componente acetabular (33% porosos, 54% con HA, 11% roscados y 2% bipolares). La edad media de los pacientes fue de 38,4 años (mínimo: 16 y máximo: 49 años) y el seguimiento medio de 6,8 años. Un 46% fueron diagnosticados de artrosis y un 10% de artritis reumatoide. Cinco componentes femorales fueron revisados (dos por fractura, dos por dolor en el muslo y uno por infección), pero en ninguno de los componentes femorales se evidenció aflojamiento aséptico ni osteolisis. Sin embargo, se revisaron 31 componentes acetabulares (siete porosos, 23 con HA y uno roscado), siendo la tasa de fracaso mecánico (aflojamiento séptico u osteolisis) del 10% para los componentes porosos y del 26,5% para los componentes con HA, con una tasa global de osteolisis periacetabular del 12%. Los peores resultados se obtuvieron con los componentes acetabulares lisos recubiertos de hidroxiapatita.
También se han empleado componentes femorales con recubrimiento poroso de mayor extensión. Kronick y cols.42 han revisado 174 artroplastias no cementadas con componente femoral de recubrimiento poroso extenso en pacientes menores de 50 años. La edad media de los pacientes fue de 38 años y el seguimiento medio de 8,3 años (mínimo: 2 y máximo: 13 años). Un 7,5% de los componentes acetabulares requirieron revisión por fracaso mecánico, cifra que baja al 3,4% si se excluyen los componentes roscados y las artroplastias bipolares; la tasa de aflojamiento aséptico de los componentes acetabulares porosos fue del 1,4%. Las tasas de revisión y aflojamiento del componente femoral fueron del 1,1 y 0,6%. Se apreció osteolisis significativa en un 4% y pérdida de masa ósea proximal por protección frente a las tensiones (stress shielding) en un 9% de los casos.
Por tanto, mientras que los componentes femorales no cementados ofrecen resultados superponibles a los cementados, especialmente si se emplean técnicas modernas de cementación, los componentes acetabulares hemiesféricos porosos ofrecen resultados prometedores en el paciente joven, aunque los seguimientos de los que se dispone son más cortos que para los componentes cementados. Berger y cols.6han analizado los resultados de 79 componentes acetabulares no cementados Harris-Galante I en pacientes de 20 a 49 años con un seguimiento medio de 8,5 y mínimo de 6,5 años, no observando ningún caso de aflojamiento aséptico, si bien fue necesario cambiar el componente de polietileno en dos casos por desgaste excesivo. La tasa de osteolisis acetabular fue del 7,4%, requiriendo en un caso desbridamiento e injerto.
Fijación híbrida
Cada vez se utiliza con más frecuencia la combinación de componentes femorales cementados y acetabulares no cementados. Callaghan y cols.13compararon 93 prótesis de Charnley con 45 artroplastias híbridas en pacientes menores de 50 años con un seguimiento medio de 20 y 8 años, respectivamente. El comportamiento del componente femoral cementado del grupo híbrido fue decepcionante, probablemente en relación con el diseño y los materiales inapropiados de la prótesis utilizada. Sin embargo, el componente acetabular no cementado presentó en esta serie un 0% de aflojamiento o revisión en comparación con un 34% de aflojamiento y 19% de revisión del componente acetabular cementado en la serie de más seguimiento.
Alternativas al par metal-polietileno
El polietileno de la PTC se considera actualmente la principal fuente de partículas responsables de la osteolisis y del aflojamiento por mecanismo biológico. Por tanto, algunos autores consideran aconsejable ensayar implantes con superficies de fricción alternativas que dé mayor resistencia al desgaste, especialmente en el paciente joven. Las principales opciones parecen ser los pares de fricción metal-metal,1 cerámica-polietileno75 y cerámica-cerámica.59
Las artroplastias metal-metal se empezaron a utilizar antes que el polietileno,1 pero la aparición de este último junto a la elevada tasa de fracaso de los implantes metal-metal clásicos (McKee-Farrar, Ring, Stanmore) condujo a su abandono. La primera generación de artroplastias de McKee presentó una tasa de fracaso del 50% a los 8 años.48 La segunda generación de este implante tuvo una tasa de supervivencia a 15 años del 76%, con un 50% de aflojamiento radiológico.3Sin embargo, la supervivencia de algunos de los primeros implantes después de 25 años de función y con una llamativa ausencia de osteolisis ha renovado el interés por las artroplastias metal-metal.69 Por otra parte, la responsabilidad de estos malos resultados se atribuyó al defectuoso diseño de estos intentos iniciales. En opinión de algunos autores muchos de los implantes iniciales metal-metal fracasaron por defectos de manufacturación de las superficies,69 aunque su comportamiento, en términos de desgaste, es muy superior al del par metal-polietileno (que se desgasta de 50 a 100 veces más rápido), lo cual hace que la combinación metal-metal sea especialmente atractiva en pacientes jóvenes, lo que ha llevado al diseño de sistemas más modernos.49,68,69 Los resultados de estos nuevos diseños son prometedores, pero su seguimiento es aún escaso y no existen series restringidas a pacientes jóvenes,35,45,57,59,69 aunque tiene algunas objeciones como el desarrollo de efectos secundarios nocivos a largo plazo (metabólicos, cancerígenos) de las partículas desprendidas.9
Con respecto a la cerámica, existe la posibilidad de combinar una cabeza de cerámica con un cotilo de polietileno o utilizar un par cerámica-cerámica. El desgaste del par cerámica-polietileno es significativamente inferior al del metal-polietileno. Zichner y Willert76 compararon la penetración radiológica de cabezas femorales de metal y cerámica, encontrando una penetración dos veces menor con la segunda. Wrobleswski y cols.75estudiaron 19 artroplastias con cabeza de cerámica enfrentada a polietileno con puentes cruzados, encontrando tasas de penetración elevadas durante el primer año y medio (0,29 mm/año), pero a partir de entonces fueron menores (0,022 mm/año) que con la prótesis de Charnley (0,07 mm/año).
El desgaste del par cerámica-cerámica parece ser aún menor,76 si bien esta combinación presenta asimismo sus problemas.30 Algunos modelos clásicos cerámica-cerámica, como la prótesis de Mittelmeier, han proporcionado resultados no satisfactorios más por un diseño defectuoso que por los materiales empleados, como demuestran los datos de nuestro propio centro.30 Sedel y cols.59 han estudiado el par cerámica-cerámica específicamente en pacientes jóvenes; su serie incluye 131 artroplastias en menores de 50 años, 99 cementadas y 32 híbridas. La edad media de los pacientes fue de 41 años (mínimo: 19 y máximo: 50 años) y el seguimiento medio de 5 años. Un 15% presentaban secuelas de displasia congénita de cadera y un 12% algún tipo de enfermedad reumática. Se empleó injerto acetabular en un 26% de los casos y el 24% fueron artroplastias de revisión. La tasa de supervivencia a 11 años fue del 86%. La mayor parte de las revisiones fueron por aflojamiento de un componente acetabular cementado. En un caso se produjo una ruptura de la cabeza femoral. Por su parte, Huo y cols.37 estudiaron 27 artroplastias no cementadas cerámica-cerámica en pacientes jóvenes (edad media de 36,5 años) con un seguimiento mínimo de 5 años. Sólo se ha revisado un caso por fractura del componente acetabular, si bien otros tres casos presentan aflojamiento de uno o ambos componentes. El hallazgo más importante de esta serie es la ausencia total de osteolisis. A esta observación pueden contribuir tanto el menor número de partículas generadas como la menor reactividad de los materiales en cuestión para desencadenar una respuesta inflamatoria agresiva.
En conclusión, el empleo de diseños modernos con pares de fricción diferentes al metal-polietileno resultan atractivos para pacientes jóvenes por su menor desgaste. No obstante, la preocupación existente sobre la posible toxicidad sistémica y carcinogénesis del metal liberado,9,59,69 el aún corto seguimiento y la presentación en algunos casos de complicaciones específicas (como la ruptura de componentes en el caso de la cerámica) no permite recomendar su uso sistemático.
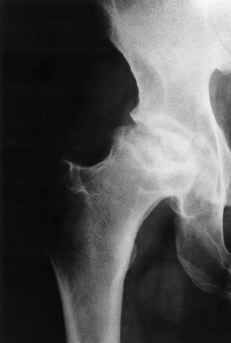
Artroplastias «conservadoras»
Dado que los pacientes jóvenes a los que se les implanta una PTC necesitarán muy probablemente a lo largo de su vida una o varias intervenciones de revisión, algunos autores proponen utilizar la primera vez un componente femoral lo menos invasivo posible que deje buen remanente óseo cuando se realice su revisión. Son las llamadas prótesis conservadoras, ahorrativas o de resuperficialización (Fig. 6) como las de Amstutz (THARIES o Total Hip Articular Replacement with Internal Eccentric Shells),39 Wagner68 o McMinn.49 Los resultados de los primeros modelos no han sido especialmente alentadores. Kim y cols.39 compararon los resultados de la prótesis de resuperficialización THARIES y la artroplastia convencional en menores de 40 años. Su serie incluye 106 THARIES y 98 prótesis convencionales cementadas. La tasa de supervivencia a 5 años fue significativamente inferior para el primer grupo en pacientes menores de 30 años sin artritis reumatoide o reumatoide juvenil. Ritter y Gioe53estudiaron prospectivamente una serie de pacientes con artroplastia de resuperficialización en un lado y convencional en el otro, encontrando peores resultados con la primera a medio plazo. Howie y cols.36 publicaron un estudio prospectivo sobre 100 artroplastias de resuperficialización de Wagner con una supervivencia de tan sólo el 40% a los 8 años. Algunos autores han propuesto que la elevada incidencia de aflojamiento de las artroplastias de resuperficialización se debe no a las características mecánicas de la prótesis, sino a un desgaste elevado.46 Ésta ha sido la razón que ha conducido a la introducción de artroplastias de resuperficialización metal-metal ya expuestas en el apartado previo;57,68 como se ha dicho, sus resultados a corto plazo son prometedores, pero será preciso esperar a los resultados a más largo plazo.
A
B
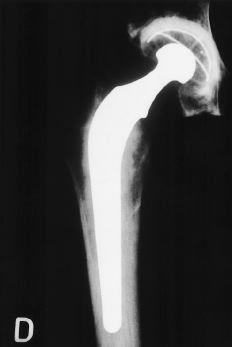
Figura 6. A: Rx AP de cadera de un paciente de 33 años con necrosis isquémica de la cabeza femoral idiopática. B: Fue tratada con uno de los diseños existentes de artroplastia «ahorrativa».
Recomendaciones actuales
La PTC en el paciente joven es extremadamente eficaz a corto y medio plazo, pero es una vía de una sola dirección con pérdida irreversible de hueso y una elevada posibilidad de cirugía de revisión cuando el paciente es todavía joven, independientemente de lo cuidadosa que sea la cirugía.52 Para sentar la indicación de artroplastia total de cadera en un paciente de menos de 50 años deben analizarse varios factores. Si existen otras intervenciones quirúrgicas que preserven la movilidad de la cadera, mejoren clínicamente al paciente durante un período aceptable y no comprometan su posterior conversión a una artroplastia total deben realizarse dichas alternativas. Las más habituales son procedimientos de partes blandas en las enfermedades inflamatorias crónicas, osteotomías en la displasia congénita de cadera y osteotomías, perforaciones o injerto en la necrosis avascular. Son pacientes de bajo riesgo los sedentarios y sin sobrepeso, con enfermedades inflamatorias crónicas, displasia epifisaria múltiple o necrosis avascular asociada a trasplante de órganos o enfermedades hematológicas graves, ya que la patología pluriarticular o multisistémica reduce forzosamente la actividad y requisitos funcionales. Son pacientes de alto riesgo los de mayor nivel de actividad, con sobrepeso y los que presentan necrosis avascular idiopática, inducida por alcohol o esteroides, secuelas de patología de la cadera infantil o artrosis postraumática. Cuanto más joven es el paciente y peor su estructura ósea y su función muscular, mayor es el riesgo de desgaste y aflojamiento precoces. Los pacientes con afectación de ambas caderas o problemas asociados en la columna, la rodilla o el resto de la extremidad inferior tienen menor probabilidad de buen resultado con los procedimientos alternativos a la artroplastia de cadera.
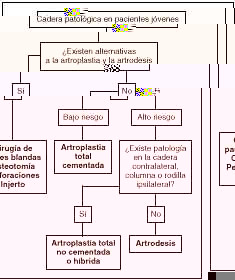
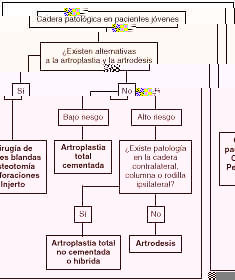
Estos factores pueden ayudar a decidir cómo tratar a un paciente concreto (Fig. 7). Si existen alternativas que preserven la movilidad de la cadera deben ofrecerse éstas. En caso contrario, en el paciente de bajo riesgo la mejor alternativa probablemente es la artroplastia. Si el riesgo es elevado y no existe afectación de la otra cadera, la columna o la rodilla, el tratamiento de elección es la artrodesis. Existe la posibilidad de, en el futuro, convertir una artrodesis en una artroplastia, si bien este procedimiento se acompaña de grandes dificultades técnicas y los resultados no son equiparables a los de la artroplastia primaria.10,56
Figura 7. Algoritmo para el tratamiento quirúrgico de la patología de cadera en el paciente joven.
Algunos autores7 consideran que en casos dudosos el test de la resección cervicocefálica (pseudoarthrosis test) propuesto por Charnley hace más de 20 años32 aún tiene vigencia en el paciente joven. El test consiste en considerar si en caso de que la artroplastia fracasase y no fuese posible una cirugía de revisión, la artroplastia de resección de Girdlestone no dejaría al paciente peor de lo que está con su afección inicial de la cadera.
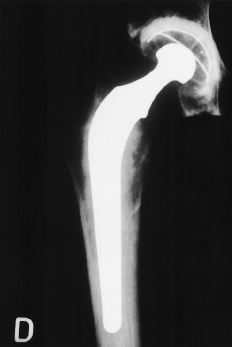
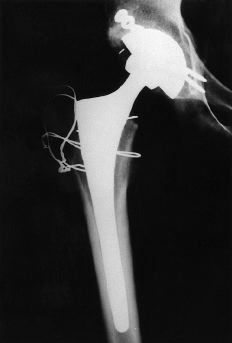
Si se opta por la realización de una artroplastia total en el paciente de bajo riesgo el implante de elección probablemente sea una artroplastia cementada como la de Charnley, cuyos resultados a largo plazo son satisfactorios y han sido suficientemente comprobados. En el paciente de alto riesgo lo recomendable en la actualidad para la reconstrucción acetabular probablemente sea un componente no cementado hemiesférico. Si el diámetro del acetábulo óseo lo exige será necesaria la cementación de un componente de sólo polietileno para asegurar un grosor adecuado del mismo. En el fémur existe evidencia suficiente para aconsejar un componente cementado usando técnicas modernas de cementación o un componente no cementado siempre que la morfología del fémur permita una adecuada estabilidad primaria (Fig. 8). No existe por ahora un número adecuado de observaciones que justifique el uso generalizado de prótesis de resuperficialización ni el empleo de pares de fricción metal-metal. El uso de cerámica a uno o ambos lados de la articulación parece contar con mayor y más prolongado seguimiento y sus resultados con los diseños actuales se han mostrado alentadores.
A
B
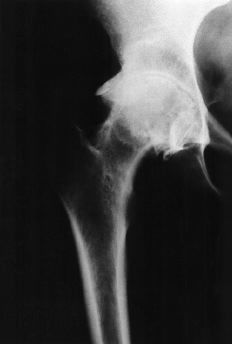
Figura 8. A: Rx AP de cadera de un paciente de 36 años con coxartrosis postraumática. B: Fue tratada mediante PTC no cementada.
En cualquier caso, si la técnica quirúrgica debe ser siempre minuciosa, todavía lo debe ser más en el paciente joven, empezando por una meticulosa planificación preoperatoria. Cada paso de la intervención puede suponer una garantía o una amenaza para la supervivencia del implante según se realice bien o mal. Son especialmente importantes la posición y estabilidad primaria de los componentes, la preservación o reconstrucción del soporte óseo y el grosor del polietileno si se usa. Igualmente importante es concienciar al paciente de la necesidad de limitar su actividad física, especialmente todo aquello que suponga impactos repetidos sobre el terreno y de no aumentar su peso corporal.
Como conclusión puede decirse que la artroplastia debe ser la última y no la primera alternativa en el tratamiento de la patología de cadera en el paciente joven. En pacientes de bajo riesgo la artroplastia cementada ofrece resultados satisfactorios; en el paciente de alto riesgo se han introducido las artroplastias no cementadas e híbridas. En todo caso, la elección del implante, la técnica quirúrgica y la educación del paciente son condiciones obligadas para que el desgaste sea el menor posible, ya que este factor es el que principalmente condiciona la supervivencia del implante a largo plazo.
Bibliografía
1. Amstutz, HA, y Grigoris, P: Metal on metal bearings in hip arthroplasty. Clin Orthop, 329: 11-34, 1996.
2. Arden, GP; Ansell, BM, y Hunter, MJ: Total hip replacement in juvenile chronic polyarthritis and ankylosing spondylitis. Clin Orthop, 84: 130-136, 1972.
3. August, AC; Aldam, CH, y Pynsent, PB: The McKee-Farrar hip arthroplasty. J Bone Joint Surg, 68B: 520-527, 1986.
4. Ballard, WT; Callaghan, JJ; Sullivan, PM, y Johnston, RC: The results of improved cementing techniques for total hip arthroplasty in patients less than fifty years old. A ten-year follow-up study. J Bone Joint Surg, 76A: 959-964, 1994.
5. Barrack, RL; Mulroy, RD, Jr, y Harris, WH: Improved cementing techniques and femoral component loosening in young patients with hip arthroplasty. A 12-year radiographic review. J Bone Joint Surg, 74B: 385-389, 1992.
6. Berger, RA; Jacobs, JJ; Quigley, LR; Rosenberg, AG, y Galante, JO: Primary cementless acetabular reconstruction in patients younger than 50 years old. 7 to 11-year results. Clin Orthop, 344: 216-226, 1997.
7. Berry, DJ; Torchia ME, y Klassen, RA: The young patients. En: Morrey, BF (Ed): Reconstructive Surgeryof the Joints. New York. Churchill-Livingstone, 1996, 1027-1037.
8. Bisla, RS; Inglis, AE, y Ranawat, CS: Joint replacement surgery in patients under thirty. J Bone Joint Surg, 58A: 1098-1104, 1976.
9. Black, J: Metal on metal bearings. A practical alternative to metal on polyethylene total joints? Clin Orthop, 329S: S244-S255, 1996.
10. Bueno Lozano, AL; Toni, A; Sudanese, A; Calista, F; Zanotti Russo MC, y Giunti, A: Artroplastia total de cadera en anquilosis y
artrodesis. Rev Ortop Traumatol, 42: 277-282, 1998.
11. Cage, DJN; Granberry, WM, y Tullos, HS: Long-term results of total arthroplasty in adolescents with debilitating polyarthropaty. Clin Orthop, 283: 156-162, 1992.
12. Callaghan, JJ. Results of primary total hip arthroplasty in young patients. J Bone Joint Surg, 75A: 1728-1734, 1993.
13. Callaghan, JJ; Forest, EE; Sporer, SM; Goetz, DD, y Johnston, RC: Total hip arthroplasty in the young adult. Clin Orthop, 344: 257-262, 1997.
14. Callaghan, JJ; Forest, EE; Olejniczak, JP; Goetz, DD, y Johnston, RC: Charnley total hip arthroplasty in patients less than fifty years old. A twenty to twenty-five year follow-up note. J Bone Joint Surg, 80A: 704-714, 1998.
15. Calmet García, J; Fernández-Sabaté, A; Cabo Cabo, J, y Ey Batlle, A: La prótesis total de cadera en la espondilitis anquilosante. Rev Ortop Traumatol, 37: 147-150, 1993.
16. Chandler, HP; Reineck, FT; Wilson, LR, y McCarthy, JC: Total hip replacement in patients younger than thirty years old. A five year follow-up study. J Bone Joint Surg, 63A: 1426-1434, 1981.
17. Charnley, J (Ed): Low Friction Arthroplasty of the Hip. Theory and Practice. New York. Springer, 1979, 1.
18. Chmell, MJ; Scott, RD; Thomas, WH, y Sledge, CB: Total hip arthroplasty with cement for juvenile rheumatoid arthritis. Results to a minimum of ten years in patients less than thirty years old. J Bone Joint Surg, 79A: 44-52, 1997.
19. Collis, DK: Cemented total hip replacement in patients who are less than fifty years old. J Bone Joint Surg, 66A: 353-359, 1984.
20. Collins, DK: Long-term (twelve to eighteen-year) follow-up of cemented total hip replacements in patients that were less than fifty years old. A follow-up note. J Bone Joint Surg, 73A: 593-597, 1991.
21. Colville, J, y Raunio, P: Total hip replacement in juvenile rheumatoid arthritis. Analysis of 59 hips. Acta Orthop Scand, 50: 197-203, 1979.
22. Cornell, CN, y Ranawat, CS: Survivorship analysis of total hip replacements. Results in a series of active patients who were less than fifty-five years old. J Bone Joint Surg, 68A: 1430-1434, 1986.
23. D''Antonio, JA; Capello, WN; Manley, MT, y Feinberg, J: Hydroxyapatite coated implants. Total hip arthroplasty in the young patient and patients with avascular necrosis. Clin Orthop, 344: 124-138, 1997.
24. Davlin, LB; Amstutz, HC; Tooke, SM; Dorey, FJ, y Nasser, S: Treatment of osteoarthrosis secondary to congenital dislocation of the hip. Primary cemented surface replacement compared to conventional total hip replacement. J Bone Joint Surg, 72A: 1035-1042, 1990.
25. Devitt, A; O''Sullivan, T, y Quinlan W: 16 to 25-year follow-up study of cemented artrhoplasty of the hip in patients aged 50 years or younger. J Arthroplasty, 12: 479-489, 1997.
26. Dorr, LD; Kane, TJ, III, y Conaty, JP: Long-term results of cemented total hip arthroplasty in patients 45 years old or younger. A 16-year follow-up study. J Arthroplasty, 9: 453-456, 1994.
27. Dorr, LD; Luckett, M, y Conaty, JP: Total hip arthroplasties in patients younger than 45 years. A nine to ten-year follow-up study. Clin Orthop, 260: 215-219, 1990.
28. Dorr, LD; Takei, GK, y Conaty, JP: Total hip arthroplasties in patients less than forty-five years old. J Bone Joint Surg, 65A: 474-479, 1983.
29. Dowdy, PA; Rorabeck, CH, y Bourne, RB: Uncemented total hip arthroplasty in patients 50 years of age or younger. J Arthroplasty, 12: 853-862, 1997.
30. García-Cimbrelo, E; Martínez-Sayanes, JM; Minuesa, A, y Munuera, L: Mittelmeier ceramic-ceramic prosthesis after 10 years.
J Arthroplasty, 11: 773-781, 1996.
31. Gudmundsson, GH; Harving, S, y Pilgaard, S: The Charnley total hip arthroplasty in juvenile rheumatoid arthritis patients. Orthopaedics, 12: 358-388, 1989.
32. Halley, DK, y Charnley, J: Results of low friction arthroplasty in patients thirty years of age or younger. Clin Orthop, 112: 180-191, 1975.
33. Halley, DK, y Wroblewsky, BM: Long-term results of low-friction arthroplasty in patients 30 years of age or younger. Clin Orthop, 211: 43-50, 1986.
34. Herberts, P, y Malchau, H: How outcome studies have changed total hip arthroplasty practices in Sweden. Clin Orthop, 344: 44-60, 1997.
35. Hilton, KR; Dorr, LD; Wan, Z, y McPherson, EJ: Contemporary total hip replacement with metal on metal articulation. Clin Orthop, 329S: S99-S105, 1996.
36. Howie, DW; Campbell, D; McGee, M, y Cornish, BL: Wagner resurfacing hip arthroplasty. The results of one hundred consercutive arthroplasties after eight to ten years. J Bone Joint Surg, 72A: 708-714, 1990.
37. Huo, MH; Martin, RP; Zatorsk, LE, y Keggi, KJ: Cementless total hip arthroplasties using ceramic-on-ceramic articulation in young patients. A minimum 5-year follow-up study. J Artrhoplasty, 11: 673-678, 1996.
38. Joshi, AB; Porter, ML; Trail, IA; Hunt, LP; Murphy, JC, y Hardinge, K: Long-term results of Charnley low-friction arthroplasty in young patients. J Bone Joint Surg, 75B: 616-623, 1993.
39. Kim, WC; Grogan, T; Amstutz, HC, y Dorey, F: Survivorship comparison of THARIES and conventional hip arthroplasty in patients younger than 40 years old. Clin Orthop, 214: 269-277, 1987.
40. Klassen, RA, y Bianco, AJ, Jr: The young patient. En: Morrey, BF (ED): Joint Replacement Arhtroplasty. New York. Churchill-Livingstone, 1991, 673-683.
41. Klassen, RA; Parlasca, RJ, y Bianco, AJ, Jr: Total joint artrhoplasty. Applications in children and adolescents. Mayo Clinic Proc, 54: 579-582, 1979.
42. Kronick, JL; Barba, ML, y Paprosky, WG: Extensively coated femoral components in young patients. Clin Orthop, 344: 263-274, 1997.
43. Kunec, JR: Total hip replacement in patients under thirty-five years of age. Orthopedics, 6: 1432-1434, 1983.
44. Lachiewicz, PF; McCaskill, B; Inglis, A; Ranawat, CS, y Rosenstein, BD: Total hip arthroplasty in juvenile rheumatoid arhtritis. Two to eleven-year results. J Bone Joint Surg, 68A: 502-508, 1986.
45. Learmonth, ID; Heywood, AWB; Kaye, J, y Dall, D: Radiological loosening after cemented hip replacement for juvenile chronic arthritis. J Bone Joint Surg, 71B: 209-212, 1989.
46. Mai, MT; Schmalzried, TP; Dorey, FJ; Campbell, PA, y Amstutz, HC: The contribution of frictional torque to loosening at the cement-bone interface in THARIES hip replacements. J Bone Joint Surg, 78A: 505-511, 1996.
47. Maric, Z, y Haines, RJ: Total hip arthroplasty in juvenile rheumatoid arthritis. Clin Orthop, 290: 197-199, 1993.
48. McKee, GK: Total hip replacement. Present and future. Biomaterials, 3: 130-135, 1982.
49. McMinn, D; Treacy, R; Lin, K, y Pynsent, P: Metal on metal surface replacement of the hip. Clin Orthop, 329S: S89-S98, 1996.
50. Mont, MA; Maar, DC; Krackow, KA; Jacobs, MA; Jones, LC, y Hungerford, DS: Total hip replacement without cement for non-inflamatory osteoarthrosis in patients who are less than forty-five years old. J Bone Joint Surg, 75A: 740-751, 1994.
51. Neumann, L; Freund, KG, y Sorensen, KH: Total hip arthroplasty with the Charnley prosthesis in patients fifty-five years old and less. J Bone Joint Surg, 78A: 73-79, 1996.
52. Northmore-Ball, MD: Young adults with arthritic hips (editorial). Br Med J, 315: 265-266, 1997.
53. Rittler, MA, y Gioe, TJ: Conventional versus resurfacing total hip artrhoplasty. A long-term prospective study of concomitant bilateral implantation of prosthesis. J Bone Joint Surg, 68A: 216-225, 1986.
54. Roach, JW, y Paradies, LH: Total hip artrhoplasty performed during adolescence. J Pediatr Orthop, 4: 418-421, 1984.
55. Ruddlesdin, C; Ansell, BM; Arden, GP, y Swann, M: Total hip replacement in children with juvenile chronic arthritis. J Bone Joint Surg, 68B: 218-222, 1986.
56. Ruiz Valdivieso, T; García Flórez, L; Vega Castrillo, A; De Miguel Vielba, A; Pareja Corzo, L; Hurtado Acebes, P, y Sánchez Martín, MM: Artroplastia total sobre anquilosis de cadera. Rev Ortop Traumatol, 37: 352-355, 1993.
57. Schmalzried, TP; Fowble, VA; Ure, KJ, y Amstutz, HC: Metal on metal surface replacement of the hip: Technique, fixation and early results. Clin Orthop, 329S: S106-S114, 1996.
58. Scott, RD; Sarokhan, AJ, y Daziel, R: Total hip and total knee arthroplasty in juvenile rheumatoid arthritis. Clin Orthop, 182: 90-98, 1984.
59. Sedel, L; Nizard, RS; Kerboull, L, y Witvoet, J: Alumina-alumina hip replacement in patients younger than 50 years old. Clin Orthop, 298: 175-183, 1993.
60. Sharp, DJ, y Porter, KM: The Charnley total hip arthroplasty in patients under age 40. Clin Orthop, 201: 51-56, 1985.
61. Singsen, BH; Isaacson, AS; Bernstein, BH; Patzakis, MJ; Kornreich, KH; King, KK, y Hanson, V: Total hip replacement in children with arthritis. Arthritis Rheum, 21: 401-406, 1978.
62. Sochart, DH, y Porter, ML: The long-term results of Charnley low-friction arthroplasty in young patients who have congenital dislocation, degenerative osteoarthrosis or rheumatoid arthritis. J Bone Joint Surg, 79A: 1599-1617, 1997.
63. Sochart, DH, y Porter, ML: Long-term results of cemented Charnley low-friction arthroplasty in patients aged less than 30 years. J Arthroplasty, 13: 123-131, 1998.
64. Solomon, MI; Dall, DM; Learmonth, ID, y Davenport, JM: Survivorship of cemented total hip arthroplasty in patients 50 years of age or younger. J Arthroplasty, 7 (suppl): 347-352, 1992.
65. Sponseller, PD; McBeath, AA, y Perpich, M: Hip arthrodesis in young patients. A long term follow-up study. J Bone Joint Surg, 66A: 853-859, 1984.
66. Sullivan, PM; MacKenzie, JR; Callaghan, JJ, y Johnston, RC: Total hip arthroplasty with cement in patients who are less than fifty years old. A sixteen to twenty-two year follow-up study. J Bone Joint Surg, 76A: 863-869, 1994.
67. Torchia, ME; Klassen, RA, y Bianco, AJ: Total hip artrhoplasty with cement in patientsles than twenty years old. Long term results. J Bone Joint Surg, 78A: 995-1003, 1996.
68. Wagner, M, y Wagner, H: Preliminary results of uncemented metal on metal stemmed and resurfacing hip replacement arthroplasty. Clin Orthop, 329S: S78-S88, 1996.
69. Weber, BG: Experience with the Metasul total hip bearing system. Clin Orthop, 329: 69-77, 1996.
70. Wedge, JH, y Cummiskey, D: Primary arthroplasty of the hip in patients younger than 21 years of age. AAOS Instr Course Lect, 44: 275-280, 1995.
71. White, SH: The fate of cemented total hip arthroplasty in young patients. Clin Orthop, 231: 29-34, 1988.
72. Williams, WW, y McCullough, CJ: Results of cemented total hip replacement in juvenile chronic arthritis. A radiological review. J Bone Joint Surg, 75B: 872-874, 1993.
73. Witt, JD; Swann, M, y Ansell, BM: Total hip replacement for juvenile chronic arthritis. J Bone Joint Surg, 73B: 770-773, 1991.
74. Wroblewski, BM, y Siney, PD: Charnley low friction arthroplasty in the young patient. Clin Orthop, 185: 45-55, 1992.
75. Wroblewski, BM; Siney, PD; Dowson, D, y Collins, SN: Prospective clinical and joint simulator studies of a new total hip arthroplasty using alumina ceramic heads and cross-linked polyethylene cups. J Bone Joint Surg, 78B: 280-285, 1996.
76. Zichner, LP, y Willert, HG: Comparison of alumin-polyethylene and metal-polyethylene in clinical trials. Clin Orthop, 282: 86-94, 1992.