Reportar los resultados clínico-radiológicos del tratamiento de las fracturas del húmero distal (FHD) con prótesis total de codo.
Material y métodosEste trabajo retrospectivo fue realizado en 2 centros quirúrgicos. Se incluyeron: pacientes con FHD, operados con prótesis total de Coonrad-Morrey y con seguimiento >1año. Se incluyeron 23pacientes. Veintiuno de los pacientes eran mujeres con una edad promedio de 79años.
Según la clasificación AO, las fracturas eran: 15 del tipo C3, 7 del tipo C2 y una A2.
Todos los pacientes fueron operados sin desinserción del aparato extensor.
El seguimiento promedio fue de 40meses.
ResultadosLa flexoextensión fue de 123-17°, con un arco de movilidad de 106° (un 80% con respecto al lado sano). El dolor según EVA fue de un punto. El SCM promedio fue de 83puntos: 8pacientes tuvieron resultados excelentes, 13buenos, uno regular y otro malo. El DASH promedio fue de 24puntos.
No se evidenciaron aflojamientos en 15pacientes. Se observaron 10complicaciones: 2desgastes del polietileno, un desensamble protésico, 3parestesias postoperatorias del nervio cubital, una necrosis de piel que necesitó un colgajo braquial, 2aflojamientos protésicos, y una falsa vía intraoperatoria.
ConclusionesEl tratamiento de FHD con prótesis total de codo puede ofrecer una opción razonable de tratamiento, pero las indicaciones deben estar limitadas a fracturas complejas donde la fijación interna puede ser precaria, en pacientes con osteoporosis y con baja demanda funcional. En pacientes jóvenes la utilización está limitada a casos graves donde no exista otra opción de tratamiento.
Nivel de evidenciaNivel de evidencia IV.
To report the clinical-functional outcomes of the treatment of humeral distal fractures with a total elbow prosthesis.
Material and methodsThis retrospective study was performed in two surgical centres. A total of 23patients were included, with a mean age of 79years, and of which 21 were women. The inclusion criteria were: patients with humeral distal fractures, operated on using a Coonrad-Morrey prosthesis, and with a follow-up of more than one year.
According to AO classification, 15fractures were type C3, 7 C2 and 1 A2.
All patients were operated on without de-insertion of the extensor mechanism.
The mean follow-up was 40 months.
ResultsFlexor-extension was 123-17°, with a total mobility arc of 106° (80% of the contralateral side). Pain, according to a visual analogue scale was 1. The Mayo Elbow Performance Index (MEPI) was 83 points. Excellent results were obtained in 8 patients, good in 13, medium in 1, and poor in 1. The mean DASH (disability) score was 24 points.
ConclusionTreatment of humeral distal fractures with total elbow arthroplasty could be a good treatment option, but indications must be limited to patients with complex fractures, poor bone quality, with osteoporosis and low functional demands. In younger patients, the use is limited to serious cases where there is no other treatment option.
Level of EvidenceLevel of Evidence IV
Las fracturas del húmero distal (FHD) son lesiones infrecuentes1,2 que se presentan generalmente en mujeres de edad avanzada3,4. Su número se ha incrementado en las últimas décadas. Palvanen et al. reportaron un aumento de las mismas de 11/10.000 en 1970 a 30/10.000 en 1995, sobre todo en pacientes mayores de 80años, y con una tendencia creciente5.
En este grupo etario la mala calidad ósea juega un papel importante en el momento de decidir el mejor tratamiento. Los resultados de la osteosíntesis son variables, pero con un alto número de complicaciones2,6. En pacientes jóvenes la indicación de una prótesis se limita solamente a aquellos casos donde no exista otra opción de tratamiento.
Varios autores han reportado buenos resultados con la artroplastia total de codo7-16.
El objetivo de este trabajo es reportar los resultados clínico-radiológicos de una serie de pacientes con FHD tratados con una artroplastia total de codo.
Material y métodoSe realizó un trabajo retrospectivo en 2 centros quirúrgicos. Los criterios de inclusión fueron: pacientes con FHD operados con prótesis total de Coonrad-Morrey (Zimmer®, Warsaw, IN, EE.UU.), con un tiempo entre el trauma y la cirugía <2meses y con un seguimiento >1año. Se excluyeron fracturas patológicas.
Ningún paciente fue perdido en el seguimiento. Dos pacientes fallecieron en el transcurso del año de su cirugía y fueron excluidos. Se incluyeron 23pacientes, de los cuales 21 eran mujeres y 2 hombres, con una edad promedio en el momento del trauma de 76años (rango 43 a 87años). El brazo derecho fue afectado en 12 de los casos y el izquierdo en 11, correspondiendo al miembro dominante en 12 de estos.
Todos los pacientes fueron estudiados con radiografías de frente y perfil, y en el caso de fracturas intraarticulares, con tomografía axial computarizada. Según la clasificación AO17, 15 fracturas eran del tipo C3, 7 del tipo C2 y una A2. El tiempo transcurrido entre el trauma y la cirugía fue de 14días (rango 5 a 60días) (tabla 1).
Tabla de datos demográficos
| Paciente | Edad | Sex | M. Af | M. Dom | Días Trau-Cx | AO | Seg. (meses) |
|---|---|---|---|---|---|---|---|
| 1 | 70 | F | I | No | 5 | C3 | 96 |
| 2 | 75 | F | D | Sí | 9 | C3 | 86 |
| 3 | 81 | F | D | Sí | 7 | C3 | 74 |
| 4 | 78 | F | I | No | 14 | C3 | 62 |
| 5 | 74 | F | D | Sí | 60 | A2 | 64 |
| 6 | 87 | F | D | Sí | 24 | C3 | 36 |
| 7 | 86 | F | I | No | 10 | C3 | 18 |
| 8 | 83 | F | I | No | 27 | C3 | 36 |
| 9 | 80 | F | D | Sí | 8 | C2 | 24 |
| 10 | 81 | F | I | No | 7 | C3 | 16 |
| 11 | 82 | F | I | No | 21 | C2 | 26 |
| 12 | 74 | F | D | Sí | 5 | C2 | 16 |
| 13 | 87 | F | D | Sí | 17 | C2 | 14 |
| 14 | 65 | F | I | No | 7 | C3 | 16 |
| 15 | 73 | F | I | No | 9 | C3 | 14 |
| 16 | 74 | F | I | No | 12 | C2 | 13 |
| 17 | 75 | F | D | Sí | 9 | C3 | 15 |
| 18 | 82 | F | D | Sí | 6 | C3 | 88 |
| 19 | 80 | F | D | Sí | 8 | C3 | 65 |
| 20 | 85 | F | I | No | 17 | C2 | 33 |
| 21 | 83 | M | D | Sí | 12 | C2 | 24 |
| 22 | 43 | M | D | Sí | 10 | C3 | 40 |
| 23 | 60 | F | I | No | 8 | C3 | 36 |
AO: clasificación de AO; M. Af: miembro afectado; M. Do: miembro dominante; Seg.: seguimiento; Trau-Cx: trauma-cirugía.
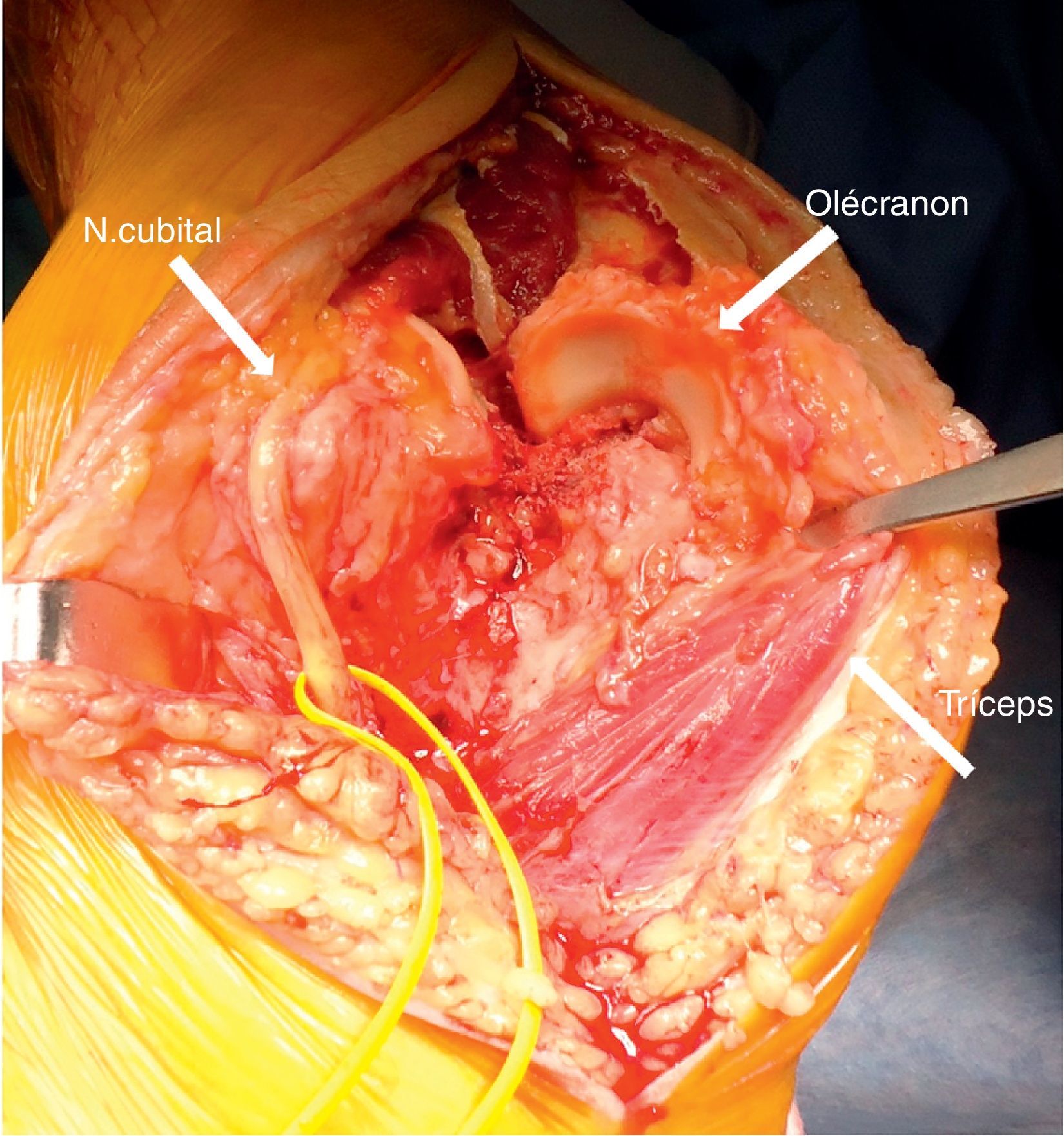
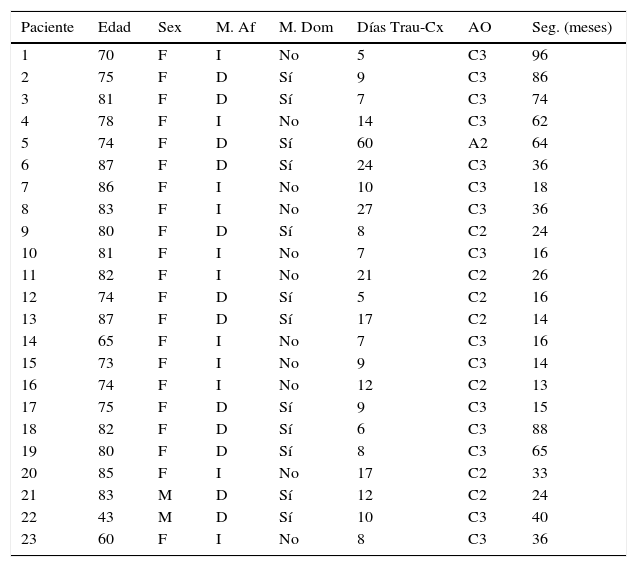
Bajo anestesia regional y en decúbito dorsal, se coloca el brazo afectado por sobre el tórax del paciente y se agrega una compresa por debajo de la escápula. Se realiza una incisión posterior en el codo de aproximadamente 15cm centrado en la punta del olécranon. Se identifica el borde medial del tríceps y el nervio cubital que se lo protege durante todo el procedimiento. La exposición de la articulación es a través de un abordaje posterior luxando el olécranon hacia el lateral y exponiendo la fractura. (fig. 1) Los fragmentos óseos del húmero distal se resecan en su totalidad.
Para la preparación del componente cubital se ingresa en el canal a nivel de la base de la apófisis coronoides con una mecha de 4,5mm a 45° en relación con la diáfisis cubital. Luego se reseca la punta del olécranon para poder ingresar con las fresas y raspas de manera paralela al canal medular del cúbito hasta lograr el ingreso del componente de prueba. El mismo debe introducirse hasta que su extremo proximal quede a una distancia equidistante entre la punta del olécranon resecado y la punta de la apófisis coronoides.
Luego se procede a la preparación del canal medular del húmero. Se ingresa con una mecha a nivel del techo de la fosa olecraneana y se fresa hasta lograr el ingreso del componente de prueba. No es necesaria la utilización de la plantilla de corte debido a la ausencia de la epífisis humeral.
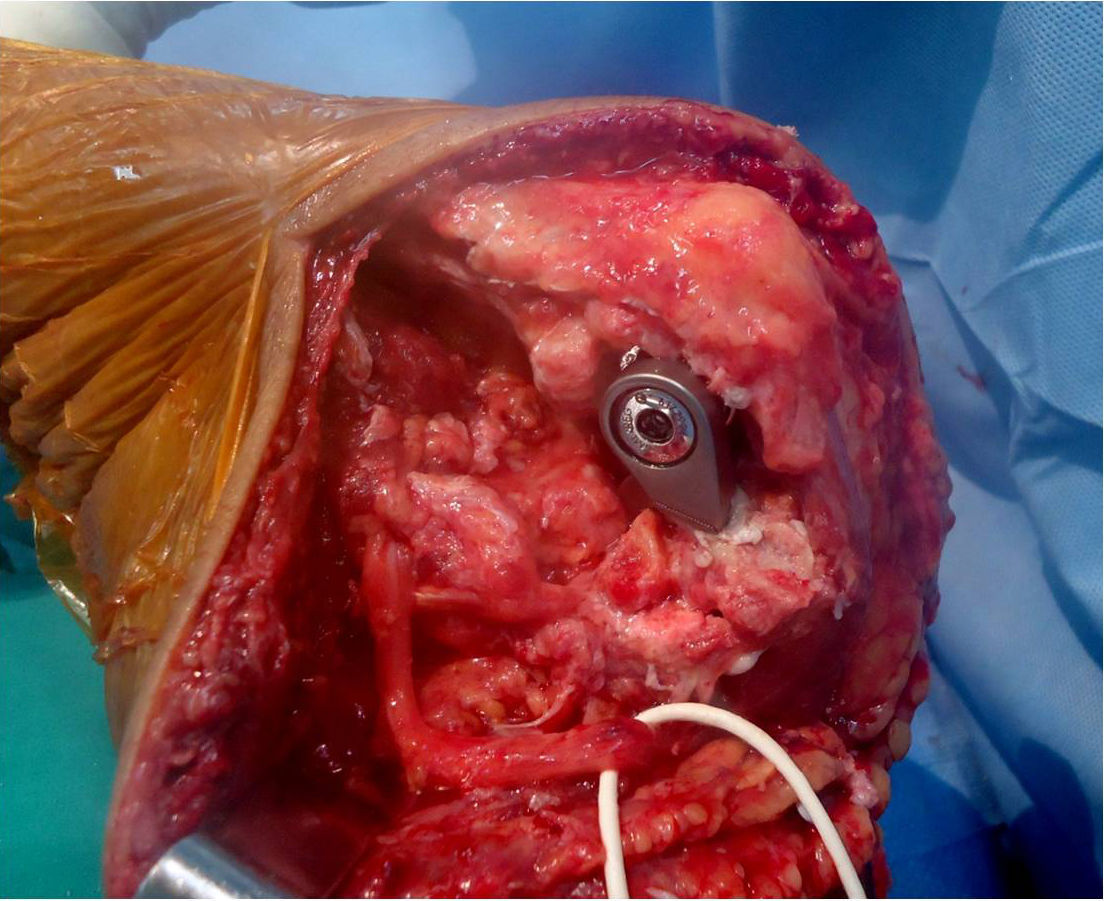
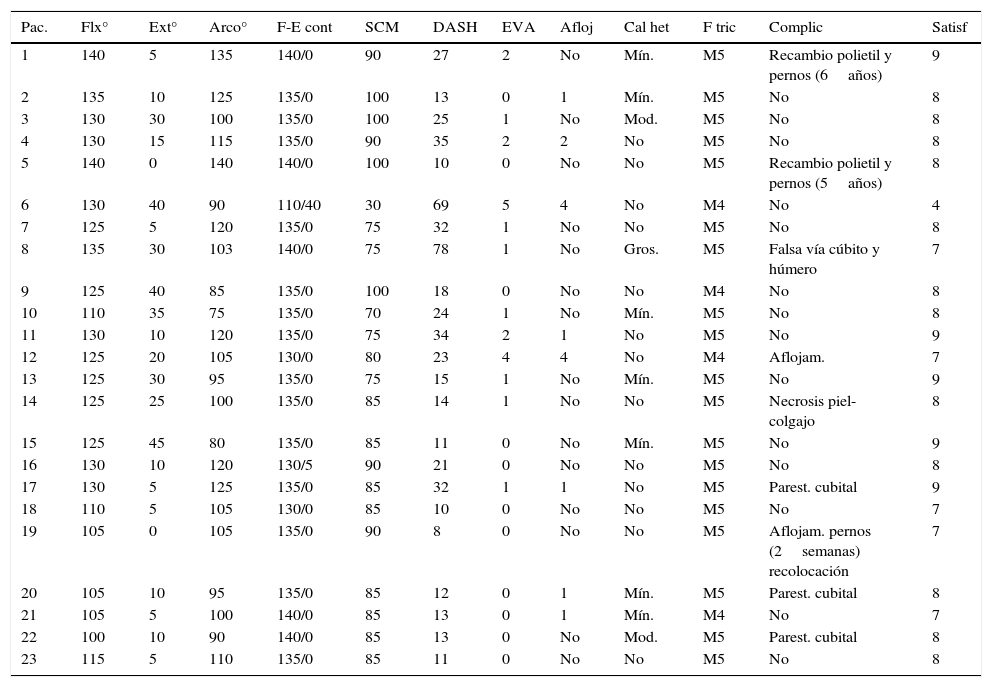
Luego del lavado de los canales medulares, se coloca un tapón medular en el húmero y se cementan los componentes humeral y cubital con pistola. Los componentes pueden cementarse por separado y luego unirse con el pin y perno correspondiente, o colocarse ya articulados entre sí. Una vez insertados ambos componentes se ubica el codo en extensión máxima hasta el fraguado del cemento (fig. 2).
Con un fragmento de injerto óseo tomado de la tróclea resecada, se talla una tabla ósea que se ubica entre la pestaña anterior del componente humeral y la diáfisis, para aumentar la estabilidad rotacional del implante.
Se prueba la movilidad lograda y se evalúan 3 aspectos: la extensión obtenida, que en el caso de estar limitada debe realizarse una capsulectomía anterior; si existe algún tope entre la apófisis coronoides y la aleta anterior protésica, en cuyo caso se reseca parcialmente la coronoides, y si existe algún roce de la prótesis con la cúpula radial, y en este caso se realiza una cupulectomía.
Se cierra por planos y se suturan músculos epicondíleos y epitrocleares a los bordes lateral y medial del tríceps. El nervio cubital se transpone anteriormente. Se coloca un drenaje aspirativo y se inmoviliza el codo en 90°, con una valva de yeso durante 72h.
La evaluación clínica postoperatoria objetiva se realizó mediante la medición de la movilidad con goniómetro y de la fuerza de extensión del codo según la escala de M0 a M5.
La evaluación subjetiva se realizó mediante el score de la Clínica Mayo (SCM)18 y el disabilities of the arm, shoulder and hand (DASH)19 con un rango de 0 a 100 puntos, en el que 0 es el mejor puntaje posible y 100 el peor. El dolor y la satisfacción con el procedimiento fueron evaluados mediante la escala visual analógica (EVA) con un rango de 0 a 10.
La evaluación radiológica se efectuó mediante radiografías de frente y perfil en el postoperatorio inmediato, al mes, a los 3, 6 y 12 meses de cada año, y al final del seguimiento.
Se evaluó la presencia de aflojamientos según la escala de Morrey et al.7, que las clasifica en: a) grado 0: línea radiolúcida <1mm y que envuelve <50% de la interfaz; b) grado 1: línea radiolúcida de 1mm y que envuelve <50% de la interfaz; c) grado 2: línea radiolúcida >1mm y que envuelve >50% de la interfaz; d) grado 3: línea radiolúcida >2mm y que envuelve toda la interfaz; e) grado 4: aflojamiento grosero. Se evaluó la presencia de calcificaciones heterotópicas y se las clasificó en mínimas, moderadas y graves.
El seguimiento promedio fue de 40 meses (rango 13 a 96 meses).
ResultadosLa flexión promedio fue de 123° (rango 100 a 140°) y la extensión promedio de 17° (rango 0 a 45°), que corresponde a un arco promedio de movilidad de 106° (rango 140 a 75°). El lado contralateral presentaba un arco promedio de movilidad de 133° (rango 70 a 140°), lo que representa una movilidad del 80% con respecto al lado sano.
La fuerza de extensión fue de M4 en 4 pacientes y M5 en 19.
El dolor promedio según la EVA fue de 1 punto (rango 0 a 5), y 11 pacientes presentaron dolor 0 en esta evaluación.
El SCM promedio fue de 83 puntos (rango 30 a 100); 8 pacientes tuvieron resultados excelentes, 13 buenos, uno regular y uno malo. El DASH promedio fue de 24 puntos (rango 8 a 78) (tabla 2).
Tabla de resultados
| Pac. | Flx° | Ext° | Arco° | F-E cont | SCM | DASH | EVA | Afloj | Cal het | F tric | Complic | Satisf |
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 1 | 140 | 5 | 135 | 140/0 | 90 | 27 | 2 | No | Mín. | M5 | Recambio polietil y pernos (6años) | 9 |
| 2 | 135 | 10 | 125 | 135/0 | 100 | 13 | 0 | 1 | Mín. | M5 | No | 8 |
| 3 | 130 | 30 | 100 | 135/0 | 100 | 25 | 1 | No | Mod. | M5 | No | 8 |
| 4 | 130 | 15 | 115 | 135/0 | 90 | 35 | 2 | 2 | No | M5 | No | 8 |
| 5 | 140 | 0 | 140 | 140/0 | 100 | 10 | 0 | No | No | M5 | Recambio polietil y pernos (5años) | 8 |
| 6 | 130 | 40 | 90 | 110/40 | 30 | 69 | 5 | 4 | No | M4 | No | 4 |
| 7 | 125 | 5 | 120 | 135/0 | 75 | 32 | 1 | No | No | M5 | No | 8 |
| 8 | 135 | 30 | 103 | 140/0 | 75 | 78 | 1 | No | Gros. | M5 | Falsa vía cúbito y húmero | 7 |
| 9 | 125 | 40 | 85 | 135/0 | 100 | 18 | 0 | No | No | M4 | No | 8 |
| 10 | 110 | 35 | 75 | 135/0 | 70 | 24 | 1 | No | Mín. | M5 | No | 8 |
| 11 | 130 | 10 | 120 | 135/0 | 75 | 34 | 2 | 1 | No | M5 | No | 9 |
| 12 | 125 | 20 | 105 | 130/0 | 80 | 23 | 4 | 4 | No | M4 | Aflojam. | 7 |
| 13 | 125 | 30 | 95 | 135/0 | 75 | 15 | 1 | No | Mín. | M5 | No | 9 |
| 14 | 125 | 25 | 100 | 135/0 | 85 | 14 | 1 | No | No | M5 | Necrosis piel-colgajo | 8 |
| 15 | 125 | 45 | 80 | 135/0 | 85 | 11 | 0 | No | Mín. | M5 | No | 9 |
| 16 | 130 | 10 | 120 | 130/5 | 90 | 21 | 0 | No | No | M5 | No | 8 |
| 17 | 130 | 5 | 125 | 135/0 | 85 | 32 | 1 | 1 | No | M5 | Parest. cubital | 9 |
| 18 | 110 | 5 | 105 | 130/0 | 85 | 10 | 0 | No | No | M5 | No | 7 |
| 19 | 105 | 0 | 105 | 135/0 | 90 | 8 | 0 | No | No | M5 | Aflojam. pernos (2semanas) recolocación | 7 |
| 20 | 105 | 10 | 95 | 135/0 | 85 | 12 | 0 | 1 | Mín. | M5 | Parest. cubital | 8 |
| 21 | 105 | 5 | 100 | 140/0 | 85 | 13 | 0 | 1 | Mín. | M4 | No | 7 |
| 22 | 100 | 10 | 90 | 140/0 | 85 | 13 | 0 | No | Mod. | M5 | Parest. cubital | 8 |
| 23 | 115 | 5 | 110 | 135/0 | 85 | 11 | 0 | No | No | M5 | No | 8 |
Cal het: calcificaciones heterotópicas; DASH: disabilities of the arm, shoulder and hand; EVA: escala visual analógica; F-E cont: flexión extensión; F tric: fuerza del tríceps; SCM: score de la Clínica Mayo.
El aflojamiento protésico fue clasificado como grado 1 en 5 pacientes, grado 2 en uno y grado 4 en 2. No se evidenciaron aflojamientos en 15 pacientes.
En un paciente se observaron calcificaciones heterotópicas groseras, en 2 moderadas, en 7 mínimas y en 13 no se evidenciaron.
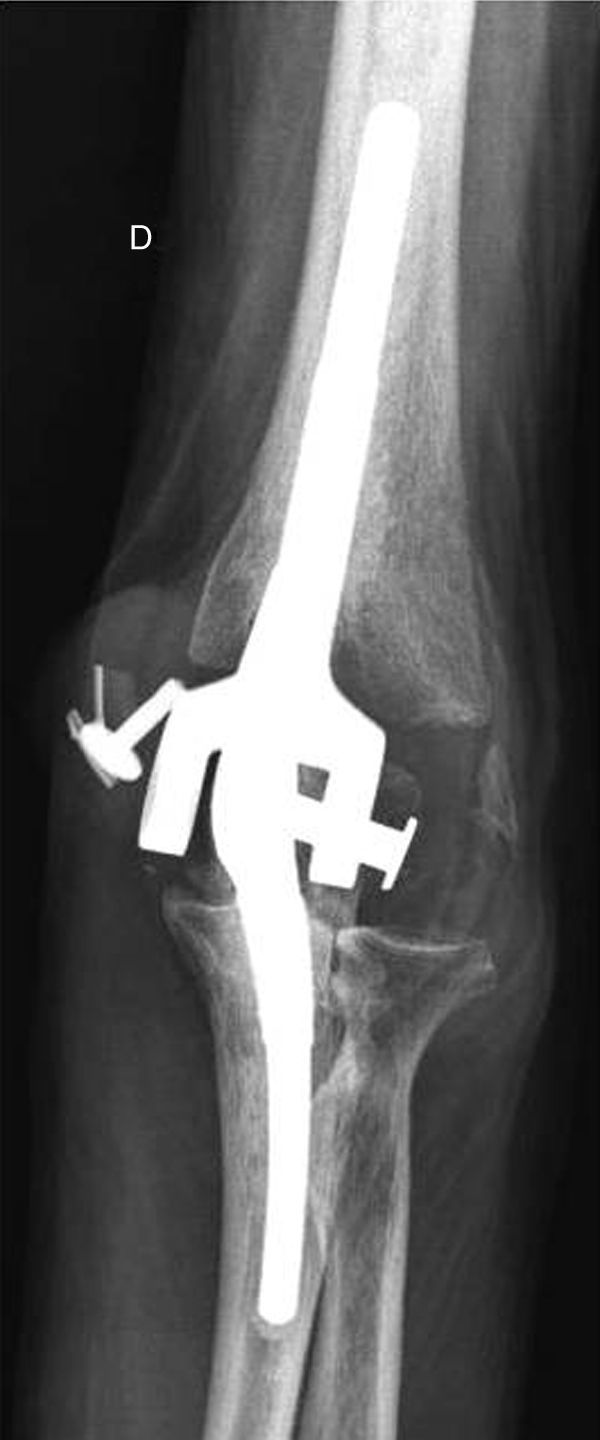
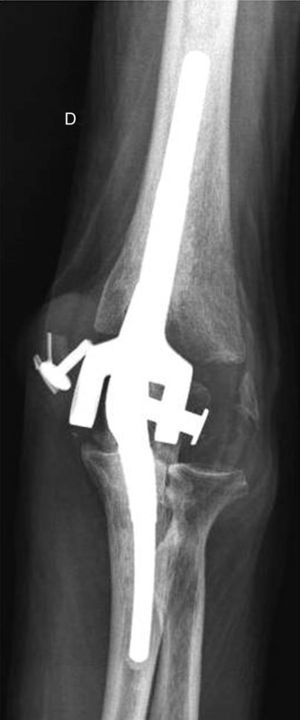
Se presentaron 10 complicaciones: 2 pacientes fueron reoperados por desgaste del polietileno (se les realizó el recambio del mismo y los pernos de ensamble) (fig. 3); un paciente fue reoperado a las 2 semanas de la cirugía para la recolocación del perno de ensamble por un error técnico en la colocación del mismo; 3 pacientes presentaron parestesias en territorio del nervio cubital; un paciente presentó una necrosis de la piel y tejido celular por un hematoma, y necesitó de un colgajo lateral de brazo pediculado para su cobertura; 2 pacientes presentaron aflojamientos del componente humeral pero no quisieron ser reoperados, y un paciente presentó una falsa vía del cúbito y del húmero durante la cirugía que necesitó de un cerclaje de alambre a nivel humeral, y una inmovilización postoperatoria con una férula durante un mes.
La satisfacción con el procedimiento promedio fue de 8 (rango 4 a 9).
No se presentaron infecciones.
DiscusiónEl tratamiento clásico para una FHD es la reducción y osteosíntesis. En pacientes jóvenes es el tratamiento de elección, y la buena calidad ósea facilita en muchos casos la fijación20,21. No ocurre lo mismo en pacientes mayores, donde generalmente las fracturas son complejas y con cierto o importante grado de conminución y osteoporosis. La osteosíntesis suele ser más dificultosa y a menudo debe asociarse con largas inmovilizaciones, lo que aumenta el riesgo de complicaciones y malos resultados. Es en estos casos donde el reemplazo protésico puede jugar un rol importante en el tratamiento.
Las primeras indicaciones de artroplastias en relación con un episodio traumático fueron para el tratamiento de secuelas de fracturas o pseudoartrosis22-24, y posteriormente se publicaron los resultados en lesiones agudas.
En el año 2004, Kamineni y Morrey25 publicaron los resultados de 43 pacientes operados por FHD con un promedio de 7años. El 93% de los pacientes obtuvieron excelentes y buenos resultados, con una recuperación de un arco de flexoextensión de 131-24°. Las radiografías evidenciaron líneas radiolúcidas en 9pacientes, y reportaron complicaciones en cerca del 50% de los casos, incluyendo 11infecciones, 3fracturas del cúbito y 3casos de aflojamiento que necesitaron de una revisión protésica. Otros 5 estudios posteriores confirmaron estos resultados preliminares26-30.
Frankle et al.12 fueron los primeros en reportar mejores resultados con las artroplastias que con la fijación interna en pacientes >65años, con un menor número de complicaciones (14% en el grupo de las artroplastias y 26% en el de la fijación interna).
En 2014, Mansat et al.31 reportaron los resultados de un estudio multicéntrico sobre 87 pacientes >65años, con FHD y tratadas con una artroplastia de Coonrad-Morrey. La gran mayoría eran mujeres con una edad promedio de 79años. A los 37meses de seguimiento, el SCM fue de 86 puntos, el Quick-DASH de 24, y el 64% de los pacientes se presentaron sin dolor. Un 48% de los pacientes obtuvieron un arco de movilidad de 100°, las complicaciones se presentaron en el 23% de los casos (20/87) y la cirugía de revisión en el 9% (8 casos).
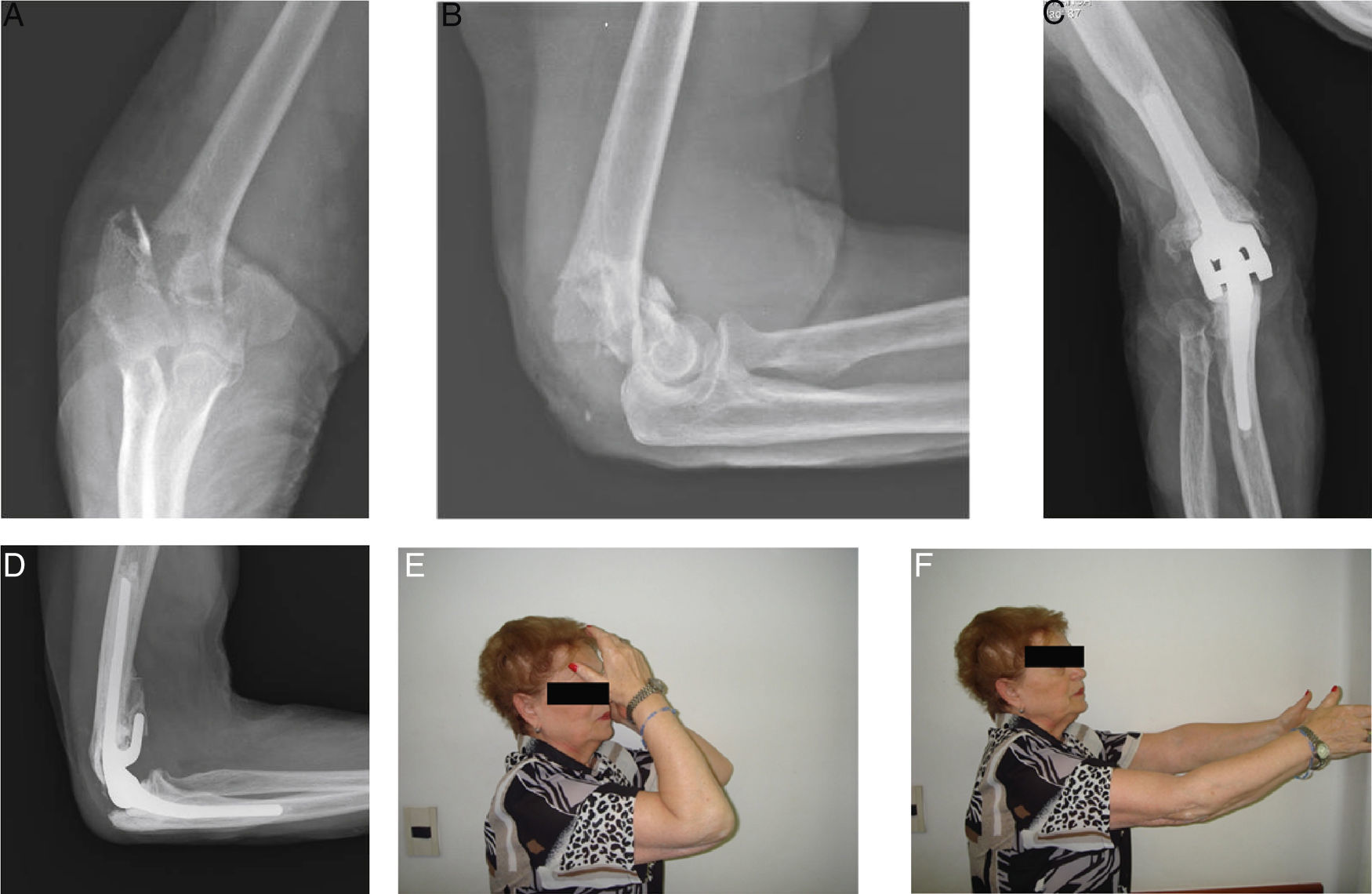
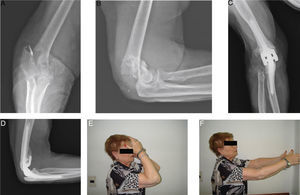
En general, los reportes con reemplazos protésicos demuestran un arco funcional de movilidad, con limitación de los últimos grados de extensión, que en nuestra casuística fue de 17° (un poco menor a la reportada por otros autores). Este déficit de extensión no ha sido considerado como un problema mayor por los pacientes de nuestra serie (fig. 4A-F).
La conservación del tríceps nos permitió comenzar con una rehabilitación precoz, lo que puede explicar la recuperación de un arco de movilidad de 106°; por otro lado, ayudó a que no se nos presentaran complicaciones a nivel del aparato extensor. No creemos necesaria en estos casos realizar una osteotomía del olécranon para la elevación del tríceps, como ha sido descrito por algunos autores32, ni la desinserción del mismo como en la mayoría de los casos publicados por Mansat et al31.
El mantenimiento de una buena fuerza de extensión en el codo ha sido importante en nuestra serie, teniendo en cuenta que la mayoría de los pacientes son mayores y a menudo necesitan bastones para su desplazamiento.
Hemos tenido 2 aflojamientos groseros del componente humeral, ambos asociados a un defecto en la cementación del mismo. Este número es comparable a otras series. La decisión de no reoperarlos fue debida a la avanzada edad de los pacientes y a la negativa de ellos para volver a someterse a otro procedimiento quirúrgico. Pero seguramente en pacientes de menor edad hubiera sido necesaria su revisión.
Otro aspecto importante en las complicaciones han sido las parestesias permanentes del nervio cubital. Es fundamental el cuidadoso manejo intraoperatorio del mismo, ya que es frecuente la no recuperación del cuadro neurológico, sobre todo en pacientes de edad avanzada.
El desgaste del polietileno es una complicación que se presenta en bajos porcentajes según distintos autores (1,3% sobre 919 implantes según Lee et al.33). Este inconveniente se nos ha presentado en 2/23 pacientes. Creemos que podría estar asociado a una mala alineación de los componentes, principalmente del humeral. La resección completa de la paleta humeral puede crear un ambiente propicio para el posicionamiento incorrecto del implante, y esto podría conllevar a una sobrecarga entre ambos componentes. En los 2 casos se evidenció un implante protésico correctamente cementado con consolidación del injerto anterior, y la evolución de los pacientes fue satisfactoria con el recambio de los mismos.
La hemiartroplastia ha sido recientemente publicada, pero solo existen series limitadas y con seguimientos cortos. Este implante está indicado cuando las columnas están preservadas, para asegurar la estabilidad, o si las mismas pueden ser fijadas. Si bien se han recogido complicaciones, puede ser una opción válida especialmente en pacientes más jóvenes34,35.
Solo 2 pacientes en nuestra serie han sido menores de 65años. Con relación a la utilización de una artroplastia en pacientes jóvenes, Celli y Morrey36 presentaron 49 pacientes (30 por causa inflamatoria y 19 postraumática) con una edad promedio de 33años, y un 93% de resultados buenos o excelentes a los 91meses de seguimiento. Pero el índice de revisión fue de un 22%.
En nuestra serie, a pesar del alto número de complicaciones y reoperaciones en algunos casos, 19/23 pacientes presentaron buenos y excelentes resultados en la evaluación final.
Este trabajo presenta ciertas limitaciones. Se trata de una serie retrospectiva, el número de pacientes es escaso, operados por distintos cirujanos en distintos centros y evaluados por diferentes profesionales. Sin embargo, se trata de un procedimiento con pocas referencias en la literatura, y de una serie consecutiva de pacientes que no presentan pérdidas en el seguimiento.
El tratamiento de FHD con artroplastia total de codo puede ofrecer una opción razonable de tratamiento, pero las indicaciones deben estar limitadas a fracturas complejas donde la fijación interna puede ser precaria, en pacientes con osteoporosis y con baja demanda funcional. En pacientes jóvenes la utilización de la misma tiene indicación en casos graves donde no exista otra opción de tratamiento.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.