TEMA DE ACTUALIZACIÓN
REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 42, pp 141-155
© 1996 EDITORIAL GARSI
Componente acetabular no cementado hemiesférico
en artroplastia de cadera primaria
J. SÁNCHEZ SOTELO* y M. E. CABANELA**
*.Departamento de Cirugía Ortopédica y Traumatología. Hospital La Paz. Madrid.
**.Department of Orthopedic Surgery. Mayo Clinic. Rochester, MN. USA.
Correspondencia:
Dr. J. SÁNCHEZ SOTELO.
Melchor Fernández Almagro, 19, 12 D.
28029 Madrid.
RESUMEN: Los modelos actuales de componentes acetabulares hemiesféricos no cementados proporcionan resultados excelentes en términos de aflojamiento y revisión. No obstante, el empleo de este tipo de componentes se acompaña en ocasiones de desgaste significativo, osteolisis, disociación del polietileno, atrapamiento de partes blandas y lesiones neurovasculares. Además, todavía no existe consenso en la literatura sobre el significado de líneas radiotransparentes periprotésicas no progresivas, frecuentemente descritas en las diferentes series. En cualquier caso, la adecuada inserción de este tipo de componentes requiere prestar atención a múltiples detalles técnicos. Probablemente, la técnica quirúrgica es, además de las características del componente, el principal factor involucrado en el resultado final y la aparición de complicaciones.
PALABRAS CLAVE: Cadera. Artroplastia total.
UNCEMENTED HEMISPHERIC ACETABULAR COMPONENT IN PRIMARY HIP ARTHROPLASTY
ABSTRACT: Contemporary uncemented hemispheric acetabular components provide excellent results in terms of loosening and revision rates. However, the use of this type of sockets sometimes leads to significant wear, osteolysis, polyethylene dissociation, soft tissue impingement, and neurovascular lesions. The significance of non-progressive periprosthetic radiolucent lines that are often reported with the use of uncemented cups is not completely understood. In any case, the correct implantation of this type of component requires attention to a host of technical details. Aside from prosthesis design, surgical technique is probably the main factor related with the complications and outcome of uncemented acetabular components.
KEY WORDS: Hip prosthesis.
Actualmente, la principal causa de fracaso a medio y largo plazo de la prótesis total de cadera en cirugía primaria es el fallo del componente acetabu-
lar. 9,13,15,16,22,27,35,39,42,70,83,86 Los componentes acetabulares cementados fracasan por desgaste y aflojamiento, especialmente en pacientes jóvenes y activos. La fijación sin cemento del componente acetabular pretende mejorar los resultados obtenidos con componentes cementados a la vez que proporciona una mayor versatilidad intraoperatoria y facilidad técnica. 27,83,86
La supervivencia de determinados diseños de componentes no cementados en pacientes jóvenes es prometedora.14,68 Sin embargo, el tiempo de seguimiento es menor de 10 años en la mayor parte de los casos y no todos los diseños se han comportado de la misma forma. Determinados diseños se han acompañado de desgaste importante, osteolisis extensa y determinadas complicaciones específicas (fallo del mecanismo de captura del polietileno, pérdida parcial de la cubierta porosa, etc.), obligando en ocasiones a la reintervención del paciente. Estos hechos, sumados al mayor coste económico de los componentes no cementados, mantienen la controversia sobre el modo ideal de fijación del componente acetabular.27,86
Atendiendo a su diseño podemos distinguir básicamente tres tipos de componentes acetabulares no cementados: roscados, de expansión y hemiesféricos.104 Los componentes roscados han proporcionado malos resultados clínicos en la mayoría de las series28,32,39,96,113 y la experiencia clínica publicada con componentes de expansión es escasa.38 El objetivo de esta revisión es, por tanto, presentar los principios básicos, resultados clínicos, complicaciones y técnica quirúrgica de los componentes acetabulares no cementados hemiesféricos en cirugía primaria.
Principios básicos
La estabilidad definitiva de los componentes acetabulares no cementados se basa en la aposición de tejido óseo sobre parte de la superficie del componente. Para que la fijación del componente sea duradera es necesario, por tanto, en primer lugar, que el tejido óseo se interdigite con la superficie del implante y, en segundo lugar, que se reduzcan tanto la producción de residuos como el acceso de partículas a la interfaz y al tejido óseo, factores íntimamente relacionados con el desarrollo de osteolisis periprotésica y aflojamiento secundario.90 Aparentemente no es necesario que toda la superficie del componente esté recubierta de tejido óseo para que se obtenga un buen resultado clínico. De hecho, diversos estudios sobre componentes acetabulares no cementados recuperados en autopsias de pacientes con artroplastias de cadera asintomáticas en el momento del fallecimiento demuestran que sólo un porcentaje de su superficie presenta aposición ósea.5,84
Existen tres parámetros que influyen en el proceso de penetración ósea sobre un implante: la distancia entre la superficie del implante y la superficie ósea en la que asiente, el tipo de superficie del implante y el movimiento relativo entre implante y hueso.13,104
Distancia implante-superficie ósea
Lo ideal es conseguir un contacto lo más estrecho posible entre el implante y el hueso receptor. Sandborn y cols.89 han demostrado que la estabilidad de los implantes no cementados es óptima cuando el espacio existente en la interfaz inmediatamente después de la implantación es menor de 0,5 mm, si bien estos autores observaron penetración ósea con espacios de hasta 2 mm. El empleo de autoinjerto óseo fragmentado para rellenar el espacio residual entre el implante y la superficie ósea ha demostrado acelerar la penetración ósea,51 lo cual hace recomendable su uso en la práctica diaria.
Superficie del implante
La aposición ósea es menor sobre superficies lisas que sobre superficies con recubrimiento poroso y varía en función del tamaño de poro que se use. Bobyn y cols.7-9 estudiaron la fijación de superficies con recubrimiento poroso en un modelo canino obteniendo una fijación de mejor calidad con un tamaño de poro de 50 a 400 micras que con un tamaño de 400 a 800 micras. Probablemente el tamaño ideal oscile entre las 100 y 400 micras. El tamaño de poro de la mayor parte de los componentes actuales oscila entre 200 y 500 micras42 (Fig. 1). La utilidad de los recubrimientos con sales de calcio como la hidroxiapatita es más controvertida en los componentes acetabulares que en los femorales.97
Figura 1. Componente acetabular Harris-Galante I; el respaldo metálico
está recubierto por una malla de fibras, ambos de titanio.
Micromovimiento del implante
Experimentalmente se ha demostrado que la intensidad de dicho micromovimiento sobre la superficie ósea en la que asiente determina el tipo de tejido que se genera en la interfaz.79,80,97 Si el micromovimiento supera las 140 micras se desarrolla una membrana fibrosa, mientras que cuando es menor de 50 micras se genera tejido óseo interdigitado con la superficie del implante.42,85 Por tanto, la estabilidad inicial o primaria de un implante no cementado debe limitar al máximo el micromovimiento existente.
Conceptualmente existen dos mecanismos no excluyentes para proporcionar estabilidad primaria a un implante hemiesférico: a) implantar un componente de dimensiones similares a las de la cavidad acetabular y suplementar su fijación con elementos adicionales (como tornillos, tetones o espículas), o b) introducirlo a presión en una cavidad de menores dimensiones que las del propio componente (encaje a presión o press-fit). La Tabla 1 recoge las ventajas e inconvenientes de estas dos modalidades. La principal ventaja de los implantes cuyo diámetro coincide con el de la cavidad acetabular fresada (técnica de fresado línea a línea) es el estrecho contacto que mantienen con la superficie ósea, más en la zona polar que en la periferia, y la facilidad con la que se introducen. La estabilidad primaria de estos implantes requiere el empleo de tornillos, cuyo principal atractivo es que mejoran el encaje y estabilidad del componente, reduciendo su micromovilidad y aumentando la aposición de hueso.84 Sin embargo, los tornillos no están exentos de inconvenientes;84,92 además de prolongar discretamente el tiempo quirúrgico, tienen la posibilidad de producir lesiones neurovasculares o viscerales, aumentar la producción de partículas al interaccionar con el polietileno y el respaldo metálico y facilitar el acceso de dichas partículas a través de los orificios del componente.5,50,57,84,92,105
| Tabla 1. Encaje a presión o fresado línea a línea suplementado con tornillos: Ventajas e inconvenientes. | ||
| Encaje a presión | Fresado línea a línea | |
| Contacto | Buen contacto periférico. | Buen contacto polar. |
| Inserción | Requiere grandes impactos;riesgo de fractura. | Se introduce fácilmente. |
| Tornillos | Permite evitar tornillos y orificios. | Requiere tornillos. |
| Estabilidad | Menos reproducible. | Reproducible. |
En el caso de los implantes press-fit el encaje a presión puede proporcionarlo el diseño del componente o la técnica de implantación. En el primer caso, el componente presenta un anillo periférico sobredimensionado con respecto a la cúpula [su máximo exponente lo constituyen los implantes de doble radio (Fig. 2)]. En el segundo caso, el acetábulo se fresa hasta conseguir un diámetro menor que el del componente, cuyas dimensiones son homogéneas (técnica de subfresado). La primera alternativa presenta mayores dificultades técnicas.104 El encaje a presión tiene fundamentalmente dos ventajas: permite evitar el uso de tornillos y la existencia de orificios para los mismos y proporciona un mayor contacto periférico, lo cual proporciona estabilidad, facilita la penetración ósea a dicho nivel y consigue un sellado periférico más efectivo de la interfaz hueso-implante. Sus principales inconvenientes son menor contacto polar (lo cual teóricamente reduce el potencial de penetración ósea a dicho nivel), posibilidad de producción de fracturas acetabulares (sobre todo con la técnica de subfresado) y menor reproducibilidad de la estabilidad primaria conseguida.52 La existencia de dudas razonables sobre la estabilidad obtenida obligaría a suplementar la fijación con tornillos, desapareciendo una de sus principales ventajas.23
Figura 2. Componente de doble radio, cuya implantación requiere fresar
en dos fases.
Diferentes autores han estudiado experimentalmente la estabilidad que proporcionan las diferentes técnicas de estabilización primaria descritas.1,23,56,59,62,65,99,108 En opinión de Adler y cols. la estabilidad del componente es óptima con 1 ó 2 mm de subfresado.1 Según Curtis y cols. se obtiene más estabilidad con 2-3 mm que con 1 mm de subfresado.23 Los datos de Won y cols. también demuestran mayor estabilidad con componentes a presión.108 No obstante, la discrepancia entre cavidad fresada y componente no debe sobrepasar ciertos límites; cuando se fresa 4 mm menos que el diámetro del componente acetabular el riesgo de fractura aumenta significativamente.23,56 Kwong y cols.59 han estudiado el contacto y estabilidad de componentes Harris-Galante con 1 y 2 mm de subfresado y con fresado línea a línea asociado a tornillos. Según los datos de este estudio, la estabilidad conseguida empleando encaje a presión con 1 y 2 mm de subfresado es superior que la conseguida con componentes insertados línea a línea suplementados con dos, tres o cuatro tornillos (la estabilidad conseguida con un solo tornillo es todavía menor). El contacto obtenido entre hueso e implante se reduce con 2 mm de subfresado, pero es similar fresando línea a línea y con 1 mm de subfresado. Por tanto, experimentalmente los componentes encajados a presión con 1 mm de subfresado parecen ofrecer la mejor combinación de estabilidad y contacto con la superficie ósea.
Sin embargo, en la práctica diaria no se reproducen las condiciones obtenidas en los modelos experimentales52,59 debido tanto a variaciones en la morfología y consistencia del hueso acetabular como a imprecisiones técnicas y de instrumental, lo cual reduce la fiabilidad con la que se asegura el encaje a presión. En este sentido, Kim y cols.52 han demostrado que la cavidad que se consigue con el fresado se parece más a una elipse que a una hemiesfera, especialmente en cotilos de pequeño tamaño, y que el tamaño final de la cavidad es sistemáticamente mayor que el de la fresa usada. El desgaste de las fresas con el uso cotidiano probablemente reduce todavía más la reproducibilidad de la técnica.59
Por todas estas razones probablemente la técnica más recomendable para asegurar la estabilidad primaria del componente acetabular es fresar la cavidad acetabular a un tamaño discretamente menor (1-2 mm) que el diámetro del componente y reforzar la fijación con un mínimo de dos tornillos tetones o espículas,63 adecuando ambos parámetros a las características del implante empleado, la calidad del hueso y la sensación intraoperatoria de estabilidad.
Resultados clínicos
Existen varias razones que hacen difícil tener una idea global sobre cuál es el comportamiento clínico de los componentes acetabulares hemiesféricos no cementados. En primer lugar, los resultados publicados han variado significativamente dependiendo del diseño y la técnicas de manufacturación; los resultados obtenidos con un diseño concreto no pueden extrapolarse a otros.66,83 En segundo lugar, en el resultado final han influido variables independientes de la fijación del componente en sí (diámetro de la cabeza femoral, calidad del polietileno, etc.).83 En tercer lugar, la aparición de líneas radiotransparentes no progresivas adyacentes al componente acetabular se considera un hallazgo preocupante que parece estar inversamente correlacionado con la extensión de penetración ósea, pero su significado real no se ha establecido y es posible que difiera del significado de dichas líneas en torno a componentes cementados.83,84 Determinadas situaciones clínicas, como el antecedente de irradiación pélvica, modifican además notablemente los resultados con componentes no cementados.46
La tendencia natural a comparar los resultados de los componentes no cementados con su contrapartida, los cementados, se ve asimismo complicada por varios hechos: diferentes tiempos de seguimiento, diferente población de pacientes, aparición de complicaciones asociadas a los componentes no cementados (como disociación o desgaste catastrófico del polietileno), etc. No obstante, los resultados de los componentes cementados son el único patrón de comparación disponible. El componente acetabular es claramente el factor limitante de la superviviencia de las prótesis cementadas, incluso con diseños de excelente comportamiento como la prótesis de Charnley.33,48,76,94,111 Utilizando este implante, en la serie del Hospital La Paz con un seguimiento medio de 12,7 años, las tasas de revisión y aflojamiento del componente acetabular fueron del 4,3 y 9%, respectivamente.33 En la serie de la Clínica Mayo, la probabilidad de revisión del componente acetabular fue del 10,9% a los 15 años y del 17% a los 20 años, si bien alcanzados los 20 años de seguimiento hasta un 48% de los componentes se consideraron posiblemente aflojados.48 La mejora en las técnicas de cementación no ha modificado ostensiblemente estos resultados.73,74,88
La edad del paciente en el momento de la intervención altera notablemente los resultados obtenidos con componentes cementados. Volviendo a la serie de la Clínica Mayo, la probabilidad de revisión del componente acetabular a los 20 años aumentó hasta el 27% cuando la edad del paciente en el momento de la intervención fue menor de 60 años.48 La Tabla 2 recoge los resultados obtenidos en varias series de componentes acetabulares cementados en pacientes jóvenes. Salvo excepciones, los datos de estos trabajos parecen justificar el uso de componentes no cementados en esta población.
| Tabla 2. Resultados de componentes acetabulares cementados en pacientes jóvenes. | |||||
| Casos | Edad | Seguimiento (años) | Revisión (%) | Aflojamiento (%) | |
| Chandler y cols. (1981)19 | 33 | 23,1 | 5,6 | 15,2 | 45,1 |
| Halley y Wrobleski (1986)36 | 49 | 26,1 | 9,5 | 18,4 | 14,3 |
| White (1988)106 | 44 | 38,1 | 7,5 | 11,4 | 34,1 |
| Dorr y cols. (1990)26 | 81 | 30,1 | 9,2 | 33,1 | -- |
| Collis (1991)20 | 51 | 40,7 | 3-18 | 30,1 | 34,1 |
| Solomon y cols. (1992)98 | 130 | 38,1 | 7,3 | 14,6 | 19,2 |
| Sullivan y cols. (1994)101 | 89 | 42,1 | 18 | 13,1 | 50,1 |
| Neumann y cols. (1996)77 | 52 | Menor de 55 | 15-21 | -- | 9, |
| Hartofilakidis y cols. (1997)37 | 84 | 46,1 | 12-24 | 14,3 | 30,7 |
A continuación se revisan las principales series publicadas sobre componentes acetabulares hemiesféricos no cementados.
Cotilo PCA
El componente acetabular PCA fue uno de los diseños que se empleó con más profusión durante los primeros años del auge de la fijación no cementada y sus resultados a corto plazo resultaron prometedores.12,25,49 Así, Callaghan y cols.,12 en un estudio prospectivo sobre 50 prótesis PCA, encontraron un solo caso de aflojamiento acetabular después de 2 años de seguimiento. Sin embargo, estudios con seguimientos más prolongados no han confirmado las esperanzas depositadas en este componente (Tabla 3). El mismo grupo de Callaghan publicó con posterioridad los resultados obtenidos con un seguimiento de entre 5 y 7 años, comunicando una tasa de revisión y migración del componente acetabular del 2 y 6%, respectivamente; se identificaron líneas radiotransparentes progresivas en un 3% de los casos y liberación de bolitas metálicas de la superficie del componente en un 23% de los casos, con tendencia pregresiva en un 10%.40 En pacientes jóvenes, Callaghan y cols.14 han encontrado un 2% de migración acetabular con un seguimiento de entre 4 y 6 años.
| Tabla 3. Resultados del componente acetabular PCA. | |||||
| Casos | Edad | Seguimiento (años) | Revisión (%) | Aflojamiento (%) | |
| Heekin y cols. (1993)40 | 100 | 58,1 | 5-7 | 2,1 | 6 |
| Kim y Kim (1993)54 | 116 | 48,4 | Mayor de 6 | 2,6 | 3,5 |
| Cordero y cols. (1994)21 | 113 | 51,1 | 5,1 | 8,1 | 40,2 |
| Owen y cols. (1994)81 | 241 | 47,1 | 5,1 | -- | 10,8 |
| Astion y cols. (1996)2 | 119 | 58,1 | 4,8 | 6,5 | 12 |
| Malchau y cols. (1997)66 | 539 | 50,1 | 7,1 | 5,8 | 29,5 |
La mayor parte de las series publicadas han demostrado que, en general, los resultados del cotilo PCA se deterioran significativamente cuando el seguimiento supera los 5 años. Kim y Kim54 encontraron una tasa de revisión y aflojamiento del 2,6 y 3,5%, respectivamente, en 116 casos, con un seguimiento superior a 6 años; 20 componentes presentaron un desgaste significativo y la incidencia de osteolisis fue del 33%. Cordero y cols.21 sobre un total de 113 componentes, con un seguimiento medio de
5 años (mínimo, 4 y máximo, 8 años), han constatado una tasa de revisión cercana al 8%, considerando como radiológicamente inestables un 50% de los componentes. Según los datos de Owen y cols.81 la superviviencia de este implante es del 91% a los 6 años, del 73% a los 7 años y del 57% a los 8 años de seguimiento. Astion y cols.2 han encontrado también un elevado porcentaje de fracaso del componente acetabular PCA; de un total de 199 casos, 13 componentes han sido revisados (cinco por migración y ocho por osteolisis), lo cual supone un 12% de revisión por fracaso del componente acetabular, y otros 10 componentes están pendientes de revisión.
La serie más amplia y con mayor seguimiento del componente acetabular PCA ha sido publicada recientemente por Malchau y cols.66 En este estudio multicéntrico prospectivo sobre un total de 539 prótesis totales PCA, con un seguimiento de entre 7 y 10 años, la tasa de superviviencia a 7 años del componente acetabular ha sido del 94% si sólo se consideran los cotilos revisados, pero desciende al 75% si se incluyen los cotilos con migración superior a 5 mm y al 60% si se incluyen los casos con osteolisis significativa.
El análisis conjunto de las diferentes series publicadas permite, por tanto, concluir que el cotilo PCA no ha proporcionado los resultados clínicos esperados, motivo por el cual se han dejado de usar en la mayor parte de los centros, incluidos los de los autores. Evidentemente, tanto el diseño como los materiales del componente han sido los principales factores implicados en sus decepcionantes resultados. La mayor parte de los autores insisten en la conveniencia de vigilar estrechamente a los pacientes portadores de una prótesis PCA para detectar precozmente sus posibles complicaciones.
Cotilo Harris-Galante
Los resultados obtenidos con este diseño parecen superar claramente los proporcionados por el cotilo PCA, tanto fresando línea a línea y utilizando tornillos como utilizando un componente a presión sin tornillos. La Tabla 4 resume las principales series publicadas con el uso de este componente. Los resultados iniciales de este componente fueron, como en el caso de la PCA, prometedores.61,68 Lachiewicz publicó sus resultados iniciales en un estudio prospectivo sobre 100 cotilos Harris-Galante suplementados con tornillos con un seguimiento de entre 2 y 5 años (seguimiento medio: 37 meses), no detectando ningún aflojamiento. Se identificaron líneas radiotransparentes menores de 1 mm completas en dos casos y hubo un caso de fractura del sistema de anclaje polietileno/respaldo metálica.61
| Tabla 4. Resultados del componente acetabular Harris-Galante. | |||||
| Casos | Edad | Seguimiento (años) | Revisión (%) | Aflojamiento (%) | |
| Schmalzried y Harris (1992)93 | 83 | 59,2 | Mayor de 5 | 2,4* | 0 |
| Kim y Kim (1992)53 | 82 | 52,2 | 5,1 | 0 | 0 |
| Schmalzried y cols. (1994)92 | 122 | 67,2 | 4,5 | 0 | 0 |
| Trousdale y Cabanela (1994)104 | 116 | -- | 5,8 | 0,9 | 2,6 |
| Incavo y cols. (1996)44 | 46 | 58,3 | 5,3 | 2* | 0 |
| Callaghan y cols. (1996)17 | 131 | 68,2 | Mayor de 5 | 0 | 0 |
| Woolson y Haber (1996)109 | 121 | 67,2 | 6,1 | 0,8* | 0 |
| Lewallen y Cabanela (1996)64 | 78 | 67,2 | 5-9 | 0 | 1,3 |
| Latimer y Lachiewicz (1996)63 | 136 | 18-78 | 7,1 | 0** | 0 |
| Goldberg y cols. (1996)34 | 123 | 71,2 | 8,6 | 0 | 0 |
| Tompkins y cols. (1997)102 | 165 | 52,2 | 8,6 | 0*** | 5 |
| *.Disociación del componente acetabular. **.Dos reintervenciones por osteolisis. ***.Dos reintervenciones por desgaste de polietileno y una por osteolisis. | |||||
Los trabajos publicados posteriormente, con un seguimiento superior a 5 años, confirmaron el buen comportamiento de este componente. Schmalzried y Harris93 publicaron los resultados obtenidos con 83 cotilos Harris-Galante fresados línea a línea y suplementados con tornillos tras un seguimiento mínimo de 5 años. En esta serie ninguno de los componentes se consideró aflojado, si bien en 22 casos (26,5%) se identificaron líneas radiotransparentes incompletas progresivas. El principal factor relacionado con la aparición de líneas radiotransparentes en esta serie fue la existencia en la radiografía postoperatoria de un espacio radiotransparente entre el lecho óseo acetabular y el respaldo metálico: se detectaron líneas radiotransparentes progresivas en sólo seis (14%) de los 42 componentes sin dicho espacio y en 16 (39%) de los 41 componentes con dicho espacio. Las dos únicas revisiones del componente acetabular fueron motivadas por disociación del polietileno (Fig. 3). Este mismo grupo publicó con posterioridad los resultados obtenidos con 122 cotilos Harris-Galante a presión sin tornillos, con un seguimiento medio de 4 años y 8 meses (mínimo, 4 y máximo, 5,5 años).92 En la mayor parte de los casos la diferencia entre los diámetros de fresa y componente fue de 2 mm (1 mm en casos con hueso poco distensible y 3 ó 4 mm en casos con hueso de escasa consistencia). De nuevo ninguno de los componentes se aflojó, pero se detectaron líneas radiotransparentes progresivas en 31 casos (25%), existiendo la misma correlación que en el trabajo previo con la presencia de espacios radiotransparentes postoperatorios. No se detectaron fracturas acetabulares en ningún caso.
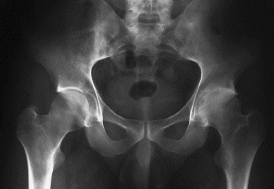
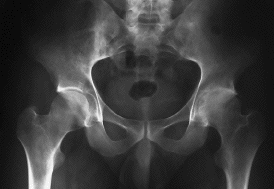
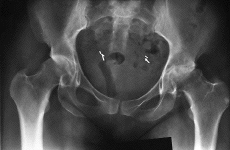
Figura 3. A: Varón de 52 años con coxartrosis secundaria avanzada. B: El mismo paciente 11,5 años después de realizarse una artroplastia total de cadera con un componente acetabular Harris-Galante I; el resultado clínico es excelente.
Es interesante comparar estas dos series para valorar la fijación con tornillos o a presión del componente acetabular. Tanto la persistencia de espacios radiotansparentes postoperatorios como la incidencia y progresividad de líneas radiotransparentes ha sido más favorable en la serie de cotilos a presión. El porcentaje de cotilos sin espacios radiotransparentes en el postoperatorio inmediato fue similar en ambas series (51/64%). Sin embargo, el porcetaje de cotilos sin espacios radiotransparentes al final del seguimiento fue significativamente superior en el grupo de cotilos a presión (52%) que en el grupo de cotilos atornillados (18%). El grupo de cotilos a presión presentó asímismo un porcentaje significativamente menor de líneas radiotransparentes nuevas a los 2 años de seguimiento, líneas progresivas y líneas completas. Cabe destacar, no obstante, que los pacientes de la serie de cotilos atornillados fueron 8 años más jóvenes, el porcentaje de varones fue superior (63/41%) y el seguimiento fue también superior (68/56 meses), lo cual puede justificar en parte las diferencias encontradas.
Kim y Kim53 han encontrado excelentes resultados en 82 casos, con un seguimiento medio de 5 años. Otros grupos han obtenido resultados discretamente inferiores, especialmente en cuanto a incidencia de líneas radiotransparentes y osteolisis. Incavo y cols.,44,45empleando componentes fresados línea a línea y suplementados con tornillos, tampoco han encontrado ningún caso de aflojamiento o migración con un seguimiento de entre 4 y 8 años, si bien la incidencia de líneas radiotransparentes no progresivas tanto completas (11%) como parciales (70%) es elevada. En esta serie uno de los componentes requirió revisión por rotura del mecanismo de bloqueo. Actualmente estos autores recomiendan fijar los componentes a presión sin tornillos.
La experiencia de la Clínica Mayo con el cotilo Harris-Galante104 incluye un total de 116 componentes con un seguimiento medio de 5-8 años (mínimo, 5 y máximo, 8,7 años). El componente se implantó línea a línea en 105 casos y a presión en el resto, usando dos o más tornillos en todos los casos. En 9 casos de displasia se empleó autoinjerto estructural para mejorar la cobertura superolateral. Un componente acetabular requirió revisión por aflojamiento y otros dos se consideraron radiológicamente aflojados, siendo la incidencia de osteolisis periacetabular del 11%, en seis casos en torno a los tornillos. Se identificaron líneas radiotransparentes progresivas menores de 1 mm en 37 casos.
En el último año y medio han comenzado a aparecer publicaciones sobre los resultados del cotilo Harris-Galante con seguimientos superiores a los
7 años y en algunos casos cercanos a los 10, generalmente combinados con componentes femorales cementados (artroplastias híbridas). En este sentido, Latimer y Lachiewicz63 han publicado los resultados de 136 componentes acetabulares Harris-Galante con un seguimiento medio de 7 años (mínimo, 5 y máximo, 10 años) fijados a presión y suplementados con una media de cuatro tornillos (tres a seis). En esta serie ningún componente acetabular ha sido revisado por aflojamiento o se ha considerado aflojado, no se han presentado complicaciones relacionadas con el uso de tornillos y ningún tornillo se ha doblado o roto. Dos de los casos (1%) presentaron osteolisis asintomática que requirió desbridamiento e injerto. Se apreciaron líneas radiotransparentes en una zona acetabular en un 25% de los casos y en dos zonas acetabulares en un 4% de los casos, pero en ningún caso se ha observado una línea radiotransparente completa. Tampoco hubo ningún caso de disociación del polietileno.
Por su parte, Tompkins y cols.102 han publicado recientemente los resultados de 173 componentes acetabulares Harris-Galante con un seguimiento medio de 8,6 años (mínimo, 78 y máximo, 126 meses). Ninguno de estos componentes ha sido revisado por aflojamiento, si bien en dos casos fue necesario cambiar el polietileno por desgaste y en un tercer caso se realizó desbridamiento e injerto de un área de osteolisis retroacetabular masiva. En esta serie, 165 componentes, con un seguimiento medio de 104 meses (mínimo, 78 y máximo, 126 meses), fueron analizados radiológicamente, clasificándose como estables un 95%. Ocho componentes (5%) se consideraron posiblemente inestables por la presencia de una línea radiotransparente en al menos cuatro zonas. La incidencia de osteolisis fue del 4%. De acuerdo con los datos de este estudio, la probabilidad de supervivencia del componente acetabular a 10 años es del 99% si el punto final es revisión o aflojamiento y del 97% si el punto final es aflojamiento, revisión o reintervención por algún problema relacionado con el componente acetabular.
Con respecto a los resultados obtenidos en el contexto de la artroplastia híbrida, Callaghan y cols.17 han estudiado el resultado de 131 artroplastias híbridas empleando el componente acetabular de Harris-Galante fresando línea a línea y suplementando la fijación con dos o tres tornillos. Tras un seguimiento mínimo de 5 y máximo de 9 años no ha sido necesaria la revisión de ningún componente acetabular y ninguno ha migrado. En esta serie se han apreciado líneas radiotransparentes menores de 1 mm en un 38% y mayores de 1 mm en un 1% de los casos y la incidencia de osteolisis ha sido del 4,1%. Woolson y cols.109 no han encontrado ningún caso de aflojamiento en 121 casos, con un seguimiento medio de 6 años, si bien fue necesario reintervenir un paciente por disociación del componente acetabular. Goldberg y cols.34 tampoco han encontrado ningún caso de aflojamiento del componente acetabular Harris-Galante en 123 casos, con un seguimiento medio de 8,6 años, si bien se apreció osteolisis en un 4% de los casos. Lewallen y Cabanela64 han publicado los resultados obtenidos con 78 cotilos Harris-Galante (18 tipo I y 60 tipo II), con un seguimiento de 5 a
9 años, encontrando un solo caso de aflojamiento.
La artritis reumatoide es para muchos autores indicación de emplear componentes cementados por los aceptables resultados obtenidos, la reducida actividad del paciente y la posibilidad de que la osteointegración se vea amenazada por los fármacos empleados para el tratamiento de la artritis reumatoide. No obstante, existen datos que indican que los componentes no cementados pueden proporcionar resultados satisfactorios en esta enfermedad. Así, Lachiewicz60 ha publicado los resultados con cotilos Harris-Galante línea a línea suplementados con tornillos en
15 pacientes con artritis reumatoide y 10 con artritis crónica juvenil; tras un seguimiento medio de 4,5 años (mínimo, 3 y máximo, 6,5 años) ninguno de los componentes se ha aflojado y sólo un componente presenta una línea radiotransparente completa no progresiva menor de 1 mm. Es necesario un mayor seguimiento para comprobar si estos buenos resultados se mantienen.
Según los datos que acabamos de presentar, el cotilo de Harris-Galante ofrece por el momento muy buenos resultados en cuanto a revisión o aflojamiento, si bien la incidencia de osteolisis y líneas radiotransparentes sigue siendo un hallazgo preocupante. Aunque los datos de Schmalzried y Harris sin empleo de tornillos son prometedores, la mayor parte de los autores suplementan la fijación con tornillos, muchas veces sobre cotilos discretamente hiperdimensionados.
Resultados con otros implantes
Los resultados del componente acetabular AML no han sido homogéneos. Engh y cols.29,30 han estudiado 227 componentes AML con un seguimiento medio de 8,2 años. En esta serie se revisaron cuatro componentes por luxación y uno por aflojamiento, existiendo dos casos más de aflojamiento, lo cual proporciona una tasa de revisión y fracaso del componente acetabular del 2,2 y 3,1%, respectivamente. La incidencia de osteolisis fue del 6.6%. Los resultados publicados por Kim y Kim con 51 cotilos no cementados AML han sido menos satisfactorios: tras un seguimiento medio de 84 meses un 31% de los casos presentaron aflojamiento u osteolisis periacetabular y un 23% presentaron desgaste significativo.55
La experiencia con componentes Osteonics ha demostrado una elevada incidencia de desgaste del componente de polietileno y osteolisis, si bien la fijación del componente acetabular ha resultado excelente.104 Lewallen y Cabanela han encontrado un solo caso de revisión en una serie de 77 componentes con un seguimiento de 5 a 9 años64 (Fig. 4).
A
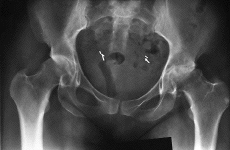
BFigura 4. A: Varón de 39 años con espondilitis anquilosante y afectación grave de la cadera izquierda. B: El mismo paciente 8,5 años después de realizarle una artroplastia total de cadera no cementada con un componente acetabular de doble radio.
Existen publicaciones aisladas con componentes de menor difusión. Incavo y cols.44 no han encontrado ningún caso de aflojamiento o migración del componente Optifix fresado línea a línea y suplementado con tornillos con un seguimiento de entre 4 y 8 años, si bien este componente también presenta una incidencia elevada de líneas radiotransparentes no progresivas tanto completas (8%) como parciales (64%). Petersen y cols.82 no han encontrado ningún caso de aflojamiento u osteolisis con 36 componentes TiBac tras un seguimiento de 5 a 6 años.
Complicaciones
Si bien es cierto que determinados componentes acetabulares parecen mejorar los resultados de los componentes cementados, especialmente en pacientes jóvenes, su uso ha introducido algunas complicaciones específicas y no ha eliminado por completo el problema del aflojamiento (Fig. 5). Algunos autores se preguntan si no se estará intercambiando el elevado porcentaje de aflojamiento radiológico de los componentes cementados por determinadas complicaciones que pueden requerir, asimismo, la reintervención del paciente (desgaste catastrófico, osteolisis, disociación del polietileno y el respaldo metálico, atrapamiento de partes blandas, etc.). La mayor parte de estas complicaciones están relacionadas con la modularidad de los componentes acetabulares no cementados.104
A
BC
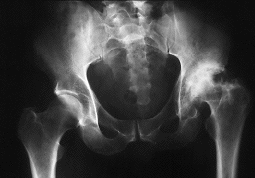
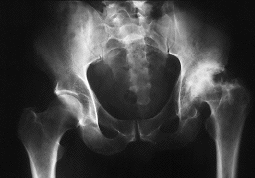
DFigura 5. A: Mujer de 40 años con coxartrosis avanzada secundaria a displasia acetabular. B: Radiografía del mismo caso 1 año después de la realización de una artroplastia total de cadera empleando componentes acetabulares fijados por encaje a presión sin tornillos; probablemente nunca se produjo una fijación biológica. C: La misma paciente 5 años después de la intervención, con aflojamiento de ambos componentes, pequeñas fracturas en la pared medial y osteolisis. D: Radiografía del mismo caso tras la revisión del componente acetabular en el lado derecho con aloinjerto intracetabular y un componente de gran tamaño fijado con tornillos.
La modularidad presenta principalmente dos ventajas. En primer lugar, si se usan polietilenos con borde elevado se puede modificar la posición del mismo hasta encontrar la que proporcione mayor estabilidad, si bien esto no suple la correcta orientación del respaldo metálico. En segundo lugar, en caso de desgaste es posible cambiar sólo el polietileno, no todo el componente. Sin embargo, los componentes modulares tienen también sus inconvenientes. A un mismo diámetro de componente, el grosor del polietileno es necesariamente menor, lo cual puede conducir a casos de desgaste catastrófico del polietileno;3,4 para mantener un grosor mínimo de polietileno se recomienda emplear cabezas femorales de 22 mm si el diámetro del componente acetabular que se va a implantar es menor de 50 mm. Por otra parte, la superficie de contacto entre respaldo metálico y politileno es una fuente adicional de partículas de desgaste, especialmente si los mecanismos de captura son de mala calidad o existe baja conformidad entre el polietileno y el respaldo metálico.2,43,107 Los diseños actuales emplean superficies interiores pulidas para reducir dicho desgaste (Fig. 6).
A
BFigura 6. A: Un componente acetabular de diseño moderno: Respaldo metálico de titanio con borde hiperdimensionado y tres orificios para la fijación con tornillos. B: Aspecto del interior del respaldo metálico, cuya superficie pulida pretende minimizar el desgaste de la cara convexa del polietileno.
Determinados componentes acetabulares han presentado una incidencia muy elevada de desgaste.41 Los componentes acetabulares PCA han presentado un gran desgaste en la mayor parte de las series con suficiente seguimiento.2,21,54,66 Bono y cols.6 han comunicado un 21% de revisiones por desgaste, con un seguimiento medio de 43 meses, empleando componentes AML y cabezas femorales de 32 mm. En la serie de 155 componentes acetabulares (78 Haris-Galante y 77 Osteonics) en artroplastias híbridas publicada por Lewallen y Cabanela se apreció desgaste
menor de 1 mm en un 14%, entre 1 y 2 mm en un 48% y mayor de 2 mm en un 7% de los casos.64 Por su parte, Woolson y Murphy han estudiado el desgaste de componentes Harris-Galante, encontrando una tasa de desgaste de 0,14 ± 0,09 mm/año; las cifras de desgaste de componentes cementados en la literatura oscila entre 0,07 y 0,21 mm/año con cabeza de 22 mm y entre 0,08 y 0.,23 mm/año con cabeza de 28 mm, lo cual indica que el cotilo de Harris-Galante está en el mismo rango.110 En determinados casos el desgaste ha sido de tal magnitud que ha erosionado el polietileno por completo, generalmente con polietilenos de grosor limitado. Así, Berry y cols.4 han publicado una serie de 10 casos que sufrieron desgaste catastrófico del polietileno con tres diseños diferentes (PCA, DePuy y Osteonics) tras un seguimiento medio postoperatorio de tan sólo 4,6 años (mínimo, 2 y máxi-mo, 7,6 años). En todos los casos el grosor mínimo del polietileno fue menor de 5 mm y en cinco casos el componente acetabular se había implantado con una orientación excesivamente vertical.
Una de las complicaciones asociadas al empleo de componentes no cementados es el desarrollo de osteolisis.47,67,75,112,114 Aparentemente, la incidencia de osteolisis es mayor con los componentes no cementados, incluso cuando todas las demás características del diseño son las mismas.24,71 Las partículas originadas en el proceso de desgaste están claramente implicadas en el desarrollo de osteolisis periprotésica22y acceden con mayor facilidad a la interfaz en ausencia de cemento.90,91 Los factores que aumentan el desgaste del polietileno aumentan, por tanto, la incidencia de osteolisis, que es especialmente evidente a partir de los 5-7 años de superviviencia del implante.2 La incidencia de osteolisis ha superado en algunas series el 30%.54,81 Los componentes acetabulares actuales presentan un menor número de orificios para reducir el acceso de las partículas a la interfaz (Fig. 6).
Otras complicaciones asociadas con los componentes acetabulares no cementados han sido la disociación del polietileno y el respaldo metálico,10,11,18,31,58,78,87 generalmente por fallo del mecanismo de anclaje del polietileno, y el pinzamiento del tendón del psoas por excesiva retroversión del componente acetabular o por un diámetro excesivo del componente con falta de cobertura anterior,103 que se manifiesta por dolor inguinal mecánico reproducible mediante rotación externa e hiperextensión y de nuevo subsidiario de revisión del componente. La fijación con tornillos introduce además la posibilidad de lesionar estructuras neurovasculares en el interior de la pelvis como se discute a continuación.
Aspectos técnicos
La obtención de resultados óptimos con componentes acetabulares hemiesféricos no cementados requiere indiscutiblemente una minuciosa técnica quirúrgica. Los aspectos técnicos que requieren especial atención son la posición del paciente y orientación espacial del componente, resección de osteofitos medial y periféricos, fresado y consecución de una adecuada estabilización primaria.16
Colocación del paciente
Para orientar adecuadamente el componente acetabular es necesario en primer lugar conocer la orientación de la pelvis con respecto a nuestros planos de referencia. Con el paciente en decúbito lateral debe asegurarse una posición totalmente perpendicular de la pelvis con respecto al plano de la mesa quirúrgica. Los soportes pélvicos deben estar suficientemente ajustados para evitar que la tracción anterior o posterior sobre el fémur con los separadores durante la preparación acetabular modifique la posición de la pelvis; de lo contrario puede colocarse el componente acetabular con demasiada anteversión si se emplea una vía anterolateral o lateral o con demasiada retroversión si se emplea una vía posterolateral. Independientemente de la vía de abordaje empleada, el cirujano debe situarse siempre en el lado anterior de la pelvis durante la preparación del cotilo e inserción del componente acetabular.
Resección del osteofito medial
Una vez expuesto por completo el reborde cotiloideo y eliminado el cartílago articular remanente, el primer paso de la preparación acetabular debe ser la resección del osteofito medial situado sobre la escotadura cotiloidea, cuya localización y tamaño conviene evaluar en las radiografías preoperatorias. Dicha resección puede realizarse con un escoplo curvo o utilizando la fresa más pequeña en dirección medial. La visualización de la grasa pulvinar indica que se ha eliminado la mayor parte del osteofito medial. Los osteofitos periféricos pueden eliminarse antes de iniciar el fresado, pero nuestra preferencia es hacerlo después de insertar el componente.
Fresado e introducción del componente
A continuación se inicia el fresado acetabular en aproximadamente 40° de abducción, valorados con respecto a la horizontal, y 20° de anteversión, valorados con respecto a la posición del hombro ipsilateral. El objetivo del fresado es modelar el cotilo para conseguir un ajuste adecuado del componente, sobre todo en el plano anteroposterior, pero a la vez preservando el máximo hueso acetabular posible; no es necesario alcanzar la cortical medial de la escotadura cotiloidea. Nuestra preferencia es fresar hasta un diámetro 1-2 mm menor que el del componente definitivo. Es importante sujetar con firmeza la fresa para evitar movimientos de traslación que conduzcan al labrado de una cavidad irregular. La última fresa debe emplearse para evaluar la cobertura superolateral que tendrá el implante. El reborde óseo superolateral no tiene necesariamente que cubrir toda la fresa, pero tampoco debe dejar al descubierto más de un 15-20% de su superficie. Si la dimensión vertical o la abducción del cotilo no lo permiten, las dos alternativas recomendadas son colocar el componente en mayor abducción y emplear un polietileno con elevación lateral o ascender verticalmente el cotilo, idealmente no más de 1 cm, permitiendo un centro de rotación de la cadera alto, en cuyo caso es necesario resecar menos cuello femoral para que la longitud de las extremidades inferiores sea similar. El empleo de cotilos no cementados en una posición elevada no parece acompañarse de mayor incidencia de aflojamiento.95 En cotilos muy displásicos puede ser necesario el empleo de autoinjerto estructural superolateral.
El material obtenido mediante el fresado debe preservarse para ser usado como autoinjerto troceado antes de la inserción del componente definitivo. Si existen quistes acetabulares deben vaciarse de material fibroso y rellenarse con dicho injerto. Para conseguir un adecuado relleno polar es recomendable además colocar injerto en el fondo del cotilo y utilizar la última fresa haciéndola girar en sentido inverso, con lo cual el injerto se distribuye homogéneamente en la superficie ósea acetabular expuesta. Como se analizó antes, el injerto rellena los potenciales espacios entre hueso y componente acelerando la penetración ósea.
A continuación se procede a la inserción del componente definitivo. El componente se orienta en la posición deseada y se introduce con impactos suficientemente enérgicos. Kim y cols.56 han demostrado que la completa inserción de componentes sobredimensionados con respecto a la cavidad fresada requiere impactos de gran fuerza, del orden de 2.000 Nw. El sonido producido con cada impacto cambia discretamente cuando se alcanza el fondo del cotilo. Se puede comprobar el contacto existente introduciendo la punta de un mosquito por alguno de los orificios del componente. Si la posición obtenida no es del todo correcta se puede variar mediante pequeños impactos sobre el anillo del componente en la zona que convenga (inferior para disminuir la abducción, anterior para aumentar la anteversión, etc.). Una vez finalizada la introducción se debe valorar la estabilidad obtenida.
Introducción de tornillos
Desde nuestro punto de vista, la estabilidad adicional que proporcionan los tornillos (u otro medio de fijación adicional, como espículas o tetones) hace recomendable su empleo sistemático. Se deben insertar al menos dos tornillos, no dudando en aumentar el número si la estabilidad del componente lo justifica. La elección de la posición en la que se van a introducir los tornillos es crítica, tanto para asegurar una buena estabilidad como para, sobre todo, evitar lesionar estructuras neurovasculares del interior de la pelvis. Diversos trabajos coinciden en señalar la proximidad de los vasos ilíacos y el paquete obturador en la zona anterior del acetábulo.50,57,105
Para la segura introducción de tornillos acetabulares es, por tanto, fundamental conocer la relación de estructuras vasculonerviosas con el cotilo. Siguiendo las recomendaciones de Wasielewski y cols.,105 el acetábulo puede dividirse en cuatro cuadrantes trazando dos líneas que pasen por el centro del acetábulo, una desde la espina ilíaca anterosuperior hasta el isquion y otra perpendicular a la primera. Cada cuadrante se relaciona con un grupo de estructuras: vasos ilíacos externos en el cuadrante anterosuperior, paquete obturador en el anteroinferior y la zona polar, nervio ciático y paquete vasculonervioso glúteo superior en el cuadrante posterosuperior y paquetes vasculonerviosos glúteo inferior y pudendo en el posteroinferior. La probabilidad de lesionar estas estructuras es mayor en los cuadrantes anteriores, la zona polar y la línea divisoria entre cuadrantes debido al menor grosor óseo y la escasez de partes blandas interpuestas. Sin embargo, desde las porciones centrales del cuadrante posterosuperior se pueden introducir hacia la columna posterior tornillos de 25 mm o mayores con escaso riesgo de lesión vasculonerviosa, especialmente si el cirujano protege el accesible nervio ciático. El cuadrante posterosuperior se considera de elección para la introducción de tornillos acetabulares no sólo por su escaso riesgo de lesionar estructuras pélvicas, sino también por el buen comportamiento mecánico de los tornillos introducidos a este nivel, especialmente si el anclaje del tornillo es bicortical.100
Para labrar el orificio del tornillo se emplean brocas flexibles de varios tamaños, comenzando siempre con la broca más corta. La broca debe avanzarse con precaución para detectar el momento en el que se alcanza la cortical interna de la pelvis. A continuación se mide la profundidad del orificio introduciendo con delicadeza el medidor, que también puede ocasionar lesiones vasculonerviosas, y se introduce el tornillo correspondiente.
Resección de osteofitos periféricos
Finalizada la inserción del componente y colocación de tornillos deben resecarse con escoplo o gubia los osteofitos anterior y posterior si no se hizo antes; si no se resecan pueden ser causa de atrapamiento y favorecer la luxación de la prótesis al comportarse como un tope sobre el que puede apalancarse el componente femoral.
Bibliografía
1. Adler, E; Stuchin, SA, y Kummer, FJ: Stability of press-fit acetabular cups. J Arthroplasty, 7: 295-301, 1992.
2. Astion, DJ; Saluan, P; Stulberg, BN; Rimnac, CM, y Li, S: The porous-coated anatomic total hip prosthesis: Failure of the metal-backed acetabular component. J Bone Joint Surg, 78A: 755-766, 1996.
3. Bartel, DL; Bicknell, MS, y Wright, TM: The effect of conformity, thickness and material on stresses in ultra-high molecular weight components for total joint replacement. J Bone Joint Surg, 68A: 1041-1051, 1986.
4. Berry, DJ; Barnes, CL; Scott, RD; Cabanela, ME, y Poss, R: Catastrophic failure of the polyethylene liner of uncemented acetabular components. J Bone Joint Surg, 76B: 575-578, 1994.
5. Bloebaum, RD; Mihalopoulos, NL; Jensen, JW, y Dorr, LD: Postmortem analysis of bone growth into porous-coated acetabular components. J Bone Joint Surg, 79A: 1013, 1997.
6. Bono, JV; Sanford, L, y Toussaint, JJ: Severe polyethylene wear in total hip arthroplasty. J Arthroplasty, 2: 119-125, 1994.
7. Bobyn, JD; Pilliar, RM; Cameron, HU, y Weatherly, GC: The optimum pore size for the fixation of porous-surfaced metal implants by the ingrowth of bone. Clin Orthop, 150: 263-270, 1980.
8. Bobyn, JD; Pilliar, RM; Cameron, HU; Weatherly, GC, y Kent GM: The effect of porous surface configuration on the tensile strength of fixation of implants by bone ingrowth. Clin Orthop, 149: 291-298, 1980.
9. Bobyn, JD; Tanzer, M, yBrooks, CE: Noncemented total hip arthroplasty in the young patient: Considerations for optimizing long-term implant survival. AAOS Instr Course Lect, 43: 299-313, 1994.
10. Brien, WW; Salvati, EA; Wright, HW; Nelson, CL; Hungerford, DS, y Gilliam, DL: Dissociation of acetabular components after total hip arthroplasty. J Bone Joint Surg, 72A: 1548-1550, 1990.
11. Buecke, MJ; Herzenberg, JE, y Stubbs, BT: Dissociation of a metal backed polyethylene acetabular component: A case report.
J Arthroplasty, 4: 39-41, 1989.
12. Callaghan, JJ; Dysart, SH, y Savory, CG: The uncemented porous-coated anatomic total hip prosthesis. Two-year results of a prospective consecutive series. J Bone Joint Surg, 70A: 337-346, 1988.
13. Callaghan, JJ: Current concepts review. The clinical results and basic science of total hip arthroplasty with porous-coated prostheses.
J Bone Joint Surg, 75A: 299-310, 1993.
14. Callaghan, JJ: Results of primary total hip arthroplasty in young patients. J Bone Joint Surg, 75A: 1728-1734, 1993.
15. Callaghan, JJ; Kim, YS; Brown, TD; Pedersen, DR, y Jonhston, RC: Concenrs and improvements with cementless metal-backed acetabular components. Clin Orthop, 311: 76-84, 1995.
16. Callaghan, JJ; Kim, YS; Pedersen, DR, y Brown, TD: Acetabular preparation and insertion of cementless acetabular components. Op Tech Orthop, 5: 325-330, 1995.
17. Callaghan, JJ; Tooma, GS; Olejniczak, JP; Goetz, DD, y Johnston, RC: Primary hibrid total hip arthroplasty: An interim follow-up. Clin Orthop, 333: 118-125, 1996.
18. Cameron, HU: Dissociation of a polyethylene liner from an acetabular cup. Orthop Rev, 22: 1160-1161, 1993.
19. Chandler, HP; Reineck, FT; Wixson, RL, y McCarthy, JC: Total hip replacement in patients younger than 30 years old. J Bone Joint Surg, 63A: 1426-1434, 1981.
20. Collis, DK: Long-term (twelve-to eighteen-year) follow-up of cemented total hip arthroplasty in patients who were less than fifty years old: A follow-up note. J Bone Joint Surg, 73A: 593-597, 1991.
21. Cordero-Ampuero, J; García-Cimbrelo, E, y Munuera, L: Fixation of cementless acetabular cups. A radiographic 4-8 year study of 102 porous-coated components. Acta Orthop Scand, 65: 263-266, 1994.
22. Cooper, RA; McAllister, CM; Borden, LS, y Bauer, TW: Polyethylene debris induced osteolysis and loosening in uncemented total hip arthroplasty: A cause of late failure. J Arthroplasty, 7: 285-290, 1992.
23. Curtis, MJ; Jinnah, RH; Wilson, VD, y Hungerford, DS: The initial stability of uncemented acetabular components. J Bone Joint Surg, 74B: 372-376, 1992.
24. Devane, PA; Robinson, EJ; Bourne, RB; Rorabeck, CH; Nayak, NN, y Horne, JG: Measurement of polyethylene wear in acetabular components inserted with and without cement. A randomized trial. J Bone Joint Surg, 79A: 682-689, 1997.
25. Dodge, BM; Fitzrandolph, R, y Collins, DN: Non cemented porous-coated anatomic total hip arthroplasty. Clin Orthop, 269: 16-24, 1991.
26. Dorr, LD; Luckett, M, y Conaty, JP: Total hip arthroplasties in patients younger than 45 years: A nine to ten-year follow-up study. Clin Orthop, 260: 215-219, 1990.
27. Dorr, LD: Fixation of the acetabular component: The case for cementless bone ingrowth modular sockets. J Arthroplasty, 11: 3-6, 1996.
28. Engh, CA; Griffin, WL, y Marx, CL: Cementless acetabular components. J Bone Joint Surg, 72B: 53-59, 1990.
29. Engh, CA; Bugbee, WD, y Culpepper, WJ: Cementless acetabular components: Optimums and outcomes. Orthopedics, 18: 813-815, 1995.
30. Engh, CA; Hooten, JP; Zettl-Schaffer, KF; Ghaffarpour, M; McGovern, TF; Macalino, GE, y Zicat, BA: Porous-coated total hip replacement. Clin Orthop, 298: 89-96, 1994.
31. Ferenz, CC: Polyethylene insert dislocation in a screw-in acetabular cup. J Arthroplasty, 3: 201-204, 1988.
32. Fox, GM; McBeath, AA, y Heiner, JP: Hip replacement with a threaded acetabular cup. A follow-up study. J Bone Joint Surg, 76A: 195-201, 1994.
33. García-Cimbrelo, E, yMunuera, L: Early and late loosening of the acetabular cup after low-friction arthroplasty. J Bone Joint Surg, 74A: 1119-1129, 1992.
34. Goldberg, VM; Ninomiya, J; Kelly, G, y Kraay, M: Hybrid total hip arthroplasty. A seven-to eleven-year folow-up. Clin Orthop, 333: 147-154, 1996.
35. Harris, WH: The problem is osteolysis. Clin Orthop, 311: 46-53, 1995.
36. Halley, DK, y Wrobleski, BM: Long-term results of low-friction arthroplasty in patients thirty years of age or younger. Clin Orthop, 211: 43-50, 1986.
37. Hartofilakidis, G; Karachalios, T, y Zacharakis, N: Charnley low-friction arthroplasty in young patients with osteoarthritis: A 12-to 24-year clinical and radiographic follow-up study of 84 cases. Clin Orthop, 341: 51-54, 1997.
38. Hauser, R; Jaoc, HA, ySchreiber, A: The Balgrist hip socket for cementless fixation in primary total hip replacements and in acetabular revisions (abstract). Acta Chir Orthop Traumatol Cech, 61: 17-19. 1994.
39. Havelin, LI; Vollset, SE, y Engesaeter, LB: Revision for aseptic loosening of uncemented cups in 4352 primary total hip prostheses.
A report from the Norwegian Arthroplasty Register. Acta Orthop Scand, 66: 494-500, 1995.
40. Heekin, RD; Callaghan, JJ; Hopkinson, WJ; Savory, CG, y Xenos, JS: The porous-coated anatomic total hip prosthesis inserted without cement. Results after five to seven years in a prospective study. J Bone Joint Surg, 75A: 77-91, 1993.
41. Hernández, JR; Keating, EM; Faris, PM; Mewding, JB, y Ritter, MA: Polyethilene wear in uncemented acetabular components.
J Bone Joint Surg, 76B: 263-266, 1994.
42. Hungerford, DS, y Jones, LC: The rationale for cementless total hip replacement. Orthop Clin North Am, 24: 617-626, 1993.
43. Huk, OL; Bansal, M; Betts, F; Rimnac, CM; Lieberman, JR; Huo, MH, y Salvati, EA: Polyethylene and metal debris generated by non-articulating surfaces of modular acetabular components. J Bone Joint Surg, 76B: 568-574, 1994.
44. Incavo, SJ; Ames, SE; DiFazio, FA, y Howe, JG: Cementless hemispheric acetabular components: A 4-8 year follow-up report.
J Arthroplasty, 11: 298-303, 1996.
45. Incavo, SJ; DiFazio, FA, y Howe, JG: Cementless hemispheric acetabular components: 2-4 year results. J Arthroplasty, 8: 573-580, 1993.
46. Jacobs, JJ; Kull, LR; Frey, GA; Gitelis, S; Sheinkop, MB; Kramer, TS, y Rosenberg, AG: Early failure of acetabular components inserted without cement after previous pelvic irradiation. J Bone Joint Surg, 77A: 1829-1835, 1995.
47. Kavanagh, BF; Callaghan, JJ; Leggon, R; Heekin, RD, y Wold, L: Pelvic osteolysis associated with an uncemented acetabular compoent in total hip arthroplasty. Orthopedics, 19: 159-163, 1996.
48. Kavanagh, BF; Wallrichs, S; Dewitz, M; Berry, DJ; Currier, B; Ilstrup, D, y Coventry, MB: Charnley low friction arthroplasty of the hip: Twenty year results with cement. J Arthroplasty, 9: 299-234, 1994.
49. Kavanagh, BF; Wallrichs, S, y Ilstrup, D: Uncemented PCA total hip arthroplasty: Five year follow-up. Orthop Trans, 15: 752, 1991.
50. Keating, EM; Ritter, MA, y Faris, PM: Structures at risk from medially placed acetabular screws. J Bone Joint Surg, 72A: 509-511, 1990.
51. Kienapfel, H; Sumner, DR; Turner, TM; Urban, RM, y Galante, JO: Efficacy of autograft and freeze-dried allograft to enhance fixation of porous-coated implants in the presence of interference gaps. J Orthop Res, 10: 423-433, 1992.
52. Kim, YS; Brown, TD; Pedersen, DR, y Callaghan, JJ: Reamed surface topography and component seating in press-fit cementless acetabular fixation. J Arthroplasty, 10 suppl: S14-S21, 1995.
53. Kim, YH, y Kim, VE: Results of the Harris-Galante cementless hip prosthesis. J Bone Joint Surg, 74B: 83-87, 1992.
54. Kim, YH, y Kim, VE: Uncemented porous-coated anatomic total hip replacement: Results at 6 years in a consecutive series. J Bone Joint Surg, 75B: 6-13, 1993.
55. Kim, YH, y Kim, VEM: Cementless porous-coated anatomic medullary locking total hip prostheses. J Arthroplasty, 9: 243-52, 1994.
56. Kim, YS; Callaghan, JJ; Ahn, PB, y Brown, TD: Fracture of the acetabulum during insertion of an oversized hemispherical component. J Bone Joint Surg, 77A: 111-115, 1995.
57. Kirkpatrick, JS; Callaghan, JJ; Vandemark, RM, y Goldner, RD: The relationship of the intrapelvic vasculature to the acetabulum: Implications in screw-fixation acetabular components. Clin Orthop, 258: 183-190, 1990.
58. Kitziger, KJ; DeLee, JC, y Evans, JA: Disassembly of a modular acetabular component of a total hip replacement arthroplasty. J Bone Joint Surg, 72A: 621-623, 1990.
59. Kwong, LM; O''Connor, DR; Sedlaceck, RC; Kruchell, RJ; Maloney, MJ, y Harris, WH: A quantitative in vitro assessment of a cementless hemispherical acetabular component. J Arthroplasty, 9: 163-170, 1994.
60. Lachiewicz, PF: Porous-coated total hip arthroplasty in rheumatoid arthritis. J Arthroplasty, 9: 9-15, 1994.
61. Lachiewicz, PF; Anspach, WE III, y DeMasi, R: A prospective study of 100 consecutive Harris-Galante porous total arthroplasty:
2 to 5-year results. J Arthroplasty, 7: 519-526, 1992.
62. Lachiewicz, PF; Suh, PB, y Gilbert, JA:In vitro initial fixation of porous-coated acetabular total hip components: a biomechanical comparative study. J Arthroplasty, 4: 201-205, 1989.
63. Latimer, HA, y Lachiewicz, PF: Porous-coated acetabular components with screw fixation. Five to ten-year results. J Bone Joint Surg, 78A: 975-981, 1996.
64. Lewallen, DG, y Cabanela, ME: Hybrid primary total hip arthroplasty: A 5 to 9 year followup study. Clin Orthop, 333: 126-133, 1996.
65. MacKenzie, JR; Callaghan, JJ; Pedersen, DR, y Brown, TD: Areas of contact and extent of gaps with implantation of oversized acetabular components in total hip arthroplasty. Clin Orthop, 298: 127-36, 1994.
66. Malchau, H; Wang, YX; Kärrholm, J, y Herberts, P: Scandinavian multicenter porous coated anatomic total hip arthroplasty study: Clinical and radiographic results with 7-to-10-year follow-up evaluation. J Arthroplasty, 12: 133-148, 1997.
67. Maloney, WJ; Peters, P; Engh, CA, y Chandler, H: Severe osteolysis of the pelvis in association with acetabular replacement without cement. J Bone Joint Surg, 75A: 1627-1635, 1993.
68. Martell, JM; Pierson, RH; Jacobs, JJ; Rosenberg, AG; Maley, M, y Galante, JO: Primary total hip reconstruction with a titanium fiber-coated prosthesis inserted without cement. J Bone Joint Surg, 75A: 554-571, 1993.
69. Mont, MA; Maar, DC; Krakow, KA; Jacobs, MA; Jones, LC, y Hungerford, DS: Total hip replacement without cement for non-
inflamatory osteoartritis in patients who are less than 45 year-old. J Bone Joint Surg, 72B: 740-751, 1993.
70. Morscher, EW: Current status of acetabular fixation in primary total hip arthroplasty. Clin Orthop, 274: 172-193, 1992.
71. Mulliken, BD; Nayak, N; Bourne, RB; Rorabeck, CH, y Bullas, R: Early radiographic results comparing cemented and cementless total hip arthroplasty. J Arthroplasty, 11: 24-33, 1996.
72. Mulroy, RD, y Harris, WH: Failure of acetabular autografts in total hip arthroplasty: Increasing incidence. A follow-up note. J Bone Joint Surg, 72A: 1536-1540, 1990.
73. Mulroy, RD, y Harris, WH: The effect of improved cementing techniques on component loosening in total hip replacement. An 11-year radiographic review. J Bone Joint Surg, 72B: 757-760, 1990.
74. Mulroy, WF; Estok, DM, y Harris, WH: Total hip arthroplasty with use of so-called second generation cementing techniques. A fifteen- year-average follow-up study. J Bone Joint Surg, 77A: 1845-1852, 1995.
75. Nashed, RS; Bewcker, DA, y Gustilo, RB: Are cementless acetabular components the cause of excess wear and osteolysis in total hip arthroplasty? Clin Orthop, 317: 19-28, 1995.
76. Neumann, L; Freund, KG, y Sorensen, KH: Long-term results of Charnley total hip replacement. Review of 92 patients at 15 to
20 years. J Bone Joint Surg, 76B: 245-51, 1994.
77. Neumann, L; Freund, KG, y Sorensen, KH: Total hip arthroplasty with the Charnley prosthesis in patients fifty-five years old and less. Fifteen to twenty-one-year results. J Bone Joint Surg, 78A: 73-79, 1996.
78. O''Brien, RF, y Chess, D: Late disassembly of a modular acetabular component: A case report. J Arthroplasty, 7S: 453-455, 1992.
79. Önsten, I; Carlsson, AS; Ohlin, A, y Nilsson, JA: Migration of acetabular components, inserted with and without cement, in one-stage bilateral hip arthroplasty. A controlled, randomized study using roentgenstereophotogrammetric analysis. J Bone Joint Surg, 76A: 185-194, 1994.
80. Önsten, I; Akesson, K, y Obrant, KJ: Micromotion of the acetabular component and periacetabular bone morphology. Clin Orthop, 310: 103-110, 1995.
81. Owen, TD; Morán, CG; Smith, SR, y Pinder, IM: Results of uncemented porous-coated anatomic total hip replacement. J Bone Joint Surg, 76B: 258-262, 1994.
82. Petersen, MB; Jensen, TT, y Nielsen, LS: Prospective 5- to 6-year follow-up study of a cementless acetabular cup. J Arthroplasty, 10: 460-462, 1995.
83. Petrera, P, y Rubash, HE: Fixing the cup. AAOS Instr Course Lect, 43: 393-407, 1994.
84. Pidhorz, LE; Urban, RM; Jacobs, JJ; Sumner, DR, y Galante, JO: A quantitative study of bone and soft tissues in cementless porous-coated acetabular components retrieved at autopsy. J Arthroplasty, 8: 213-225, 1993.
85. Pilliar, RM; Lee, JM, y Maaniatopoulos, C: Observations on the effect of movement on bone ingrowth into porous-coated implants. Clin Orthop, 208: 108-113, 1986.
86. Ranawat, CS; Peters, LE, y Umlas, ME: Fixation of the acetabular component: The case for cement. J Arthroplasty, 11: 1-3, 1996.
87. Ries, MD; Collis, DK, y Lynch, F: Separation of the polyethylene liner from an acetabular cup metal backing. Clin Orthop, 282: 164-169, 1992.
88. Russoti, GM; Coventry, MB, y Stauffer, RN: Cemented total hip arthroplasty with contemporary techniques: A five-year minumum follow-up study. Clin Orthop, 235: 141-147, 1988.
89. Sandborn, PM; Cok, SD, y Anderson, RC: The effect of surgical fit on bone ingrowth into porous-coated implants. Trans Orthop Res Soc, 12: 217-221, 1987.
90. Schmalzried, TP; Guttmann, D; Grecula, M, y Amstutz, HC: The relationship between the design, position and articular wear of acetabular components inserted without cement and the development of pelvic osteolysis. J Bone Joint Surg, 76A: 677-688, 1994.
91. Schmalzried, TP; Jasty, M, y Harris, WH: Periprosthetic bone loss in total hip arthroplasty: Polyethylene wear debris and the concept of effective joint space. J Bone Joint Surg, 74A: 849-863, 1992.
92. Schmalzried, TP; Wessinger, SJ; Hill, GE, y Harris, WH: The Harris-Galante porous acetabular component press-fit without screw fixation: Five year radiographic analysis of primary cases. J Arthroplasty, 9: 235-242, 1994.
93. Schmalzried, TP, y Harris, WH: The Harris-Galante porous-coated acetabular component with screw fixation. Radiographic analysis of eighty-three primary hip replacements at a minimum of five years. J Bone Joint Surg, 74A: 1130-1139, 1992.
94. Schulte, KR; Callaghan, JJ; Kelley, SS, y Johnston, RC: The outcome of Charnley total hip arthroplasty with cement after a minimum twenty-year follow-up. The results of one surgeon. J Bone Joint Surg, 75A: 961-975, 1993.
95. Schutzer, SF, y Harris, WH: High placement of porous-coated acetabular components in complex total hip arthroplasty. J Arthroplasty, 9: 359-367, 1994.
96. Simank, HG; Brocai, DR; Reiser, D; Thomsen, M; Saabo, D, y Lukoschek, M: Middle-term results of threaded acetabular cups. High failure rates five years after surgery. J Bone Joint Surg, 79B: 366-370, 1997.
97. Søballe, K; Hansen, ES; Rasmussen, HB; Jorgensen, PH, y Bunger, C: Tissue ingrowth into titanium and hydroxyapatite-coated implants during stable and unstable mechanical conditions. J Orthop Res, 10: 285-299, 1992.
98. Solomon, MI; Dall, DM; Learmont, ID, y Davenport, JM: Survivorship of cemented total hip arthroplasty in patients 50 years of age or younger. J Arthroplasty, 7 (suppl): 347-352, 1992.
99. Stiehl, JB; MacMillan, E, y Skrade, DA: Mechanical stability of porous coated acetabular components in total hip arthroplasty.
J Arthroplasty, 6: 295-300, 1991.
100. Stranne, SK; Callaghan, JJ; Elder, S; Glisson, RR, y Seaber AV: Screw-augmented fixation of acetabular components: A mechanical model to determine optimal screw placement. J Arthroplasty, 6: 301-305, 1991.
101. Sullivan, P; MacKenzie, J; Callaghan, J, y Johnston, R: Cemented total hip arthroplasty in pacients who are less than fifty years old: A sixteen to twenty-two year follow-up study. J Bone Joint Surg, 76A: 863-869, 1995.
102. Tompkins, GS; Jacobs, JJ; Kull, LR; Rosenberg, AG, y Galante, JO: Primary total hip arthroplasty with a porous coated acetabular component. Seven-to-ten-year results. J Bone Joint Surg, 79A: 169-176, 1997.
103. Trousdale, RT; Cabanela, ME, y Berry, DJ: Anterior illiopsoas impingement after total hip arthroplasty. J Arthroplasty, 10: 546-549, 1995.
104. Trousdale, RT, yCabanela, ME: Uncemented acetabular components. En: Morrey, BF (Ed): Reconstructive Surgery of the Joints. New York. Churchill-Livingnstone, 1996, 961-978.
105. Wasielewski, RC; Cooperstein, IA; Kruger, MP, y Rubash, HE: Acetabular anatomy and the transacetabular fixation of screws in total hip arthroplasty. J Bone Joint Surg, 72A: 501-508, 1990.
106. White SH: The fate of cemented total hip arthroplasty in young patients. Clin Orthop, 211: 29-34, 1988.
107. Williams, VG; Whiteside, LA; White, SE, y McCarthy, DS: Fixation of ultrahigh-molecular-weight polyethylene liners to metal-backed acetabular cups. J Arthroplasty, 12: 25-31, 1997.
108. Won, CH; Hearn, TC, y Tile, M: Micromotion of cementless hemispherical acetabular components. Does press-fit need adjunctive screw fixation? J Bone Joint Surg, 77B: 484-489, 1995.
109. Woolson, ST, y Haber, DF: Primary total hip replacement with insertion of an acetabular component without cement and a femoral component with cement. Follow-up study at an average of six years. J Bone Joint Surg, 78A: 698-705, 1996.
110. Woolson, ST, y Murphy, MG: Wear of the polyethylene of Harris-Galante acetabular components inserted without cement. J Bone Joint Surg, 77A: 1311-1314, 1995.
111. Wroblewski, BM: 15-21 year results of the Charnley low friction arthroplasty. Clin Orthop, 211: 30-35, 1986.
112. Xenos, JS; Hopkinson, WJ; Callaghan, JJ; Heekin, RD, y Savory, CG: Osteolysis around an uncemented cobalt chrome total hip arthroplasty. Clin Orthop, 317: 29-36, 1995.
113. Yahiro, MA; Gantenberg, JB; Nelson, R; Lu, HT, y Mishra, NK: Comparison of the results of cemented, porous-ingrowth and threaded acetabular cup fixation. A meta-analysis of the orthopaedic literature. J Arthroplasty, 10: 339-350, 1995.
114. Zicat, B; Engh, CA, y Gokcen, E: Patterns of osteolysis around total hip components inserted with and without cement. J Bone Joint Surg, 77A: 432-439, 1995.