Comparar los resultados funcionales de las distintas opciones terapéuticas, y analizar los factores técnicos asociados al cut-out.
Material y métodoEstudio de cohortes retrospectivo de 56 pacientes diagnosticados de cut-out entre 2000-2010, divididos en dos grupos en función del tratamiento de rescate: artroplastia frente a conservar la cabeza femoral (alternativo). Se analizaron datos demográficos, características de la fractura y osteosíntesis, tip to apex distance (TAD), seguimiento, complicaciones y capacidad funcional final.
ResultadosGrupo artroplastia 36 pacientes (64,28%) y 20 (35,72%) grupo alternativo. Comparables en parámetros demográficos, comorbilidades, patrón de fractura y características de la osteosíntesis. Se observó poca variabilidad interobservador (k=0,83; IC 95%: 0,78-0,88) en el análisis radiográfico; con un TAD medio de 28,66mm (p=0,01) y un déficit de reducción en el 39,3% (p=0,001). La mediana de cut-out fue de 60 días (artroplastia 90, alternativo 18; p=0,001). Seguimiento mínimo 12 meses, con tasa de complicaciones similar en ambos grupos (p=0,16) y de reintervención del 3,57% (p=0,01). La capacidad funcional final fue mayor en el grupo de artroplastia (p=0,004).
ConclusiónEl tratamiento de rescate con artroplastia ofrece mejores resultados funcionales, considerándolo el tratamiento de elección en pacientes ancianos, aunque la tasa de reintervención es mayor. Recomendamos nuevo enclavado antes que artroplastia en los casos de cut-out temprano (<4 semanas) en aquellos casos que se mantenga la integridad de la cabeza femoral. Un déficit de reducción de la fractura es el principal factor predictor de fallo a corto plazo; un TAD por encima de 20mm lo es a medio-largo plazo.
The goal of the study was to compare functional results in different treament options in cutting-out, and analize factors associated to failure.
Material and methodsRetrospective cohort study in 56 patients diagnosed with cutting-out between 2000-2010. Groups were based on rescue treatment: arthroplasty versus alternative treatment. Demographics, fracture characteristics, osteosynthesis, tip to apex distance (TAD), follow-up, complications, and final functional capacity were analyzed.
ResultsRescue treatment: 36 (64.28%) hip replacement (arthroplasty group), and 20 (35.72%) alternative treatment preserving femoral head (alternative group). Groups comparable on demographic parameters, fracture pattern and osteosynthesis characteristics. Radiography analysis: low inter-observer variability (k=0.83, 95% CI 0.78-0.88), mean TAD 28.66mm (arthroplasty group 32.9mm, 21.5mm control group; p=0.01), insufficient fracture reduction 39.3% (p=0.001). Cutting-out diagnosis median 60 days (arthroplasty group 90 days, 18 days alternative group; p=0.001). Follow up at least 12 months from rescue treatment. Similar complications rate in both groups (p=0.16). Re-operation rate 3.57% (11.7% arthroplasty group, alternative group 0%; p=0.01). Better final functional capacity in arthroplasty group (p=0.004).
DiscussionHip arthroplasty offers better results, being considered the gold standard in geriatric patients, although re-operation rate is higher. We recommend new nailing before arthroplasty in early failure (4 weeks) in patients with femoral head integrity. An insufficient fracture reduction is the main short term factor predicting failure; and TAD higher than 20mm is a middle-long term one.
La fractura del extremo proximal de fémur es una patología frecuente que afecta principalmente a la población anciana. Se considera una enfermedad epidémica, por el progresivo envejecimiento de la población, y presenta una elevada morbilidad, mortalidad y coste económico1,2. Actualmente, el tratamiento de elección es la reducción y osteosíntesis, ya sea mediante enclavado intramedular o tornillo-placa deslizante3–6. El desmontaje del enclavado trocantérico por efecto cut-out es la complicación más frecuente del tratamiento, con una incidencia cercana al 4%1,7,8.
Varios estudios han identificado que la distancia entre la punta del tornillo y el ápice de la cabeza femoral (tip to ápex distance, TAD) superior a 25mm es el principal factor predictor de fracaso de la osteosíntesis7,9,10, aunque la mayoría de los cirujanos ortopédicos abogan por una distancia inferior a 20 mm11. Como tratamiento de rescate del cut-out existen varias opciones terapéuticas12, siendo para algunos autores la artroplastia de cadera el tratamiento con mejores resultados funcionales en pacientes geriátricos13.
El objetivo general de este estudio fue analizar nuestra experiencia con la cirugía de rescate en pacientes que presentaron un desmontaje por efecto cut-out. El objetivo principal fue comparar los resultados funcionales obtenidos con la artroplastia de cadera frente a otros tratamientos alternativos que respetan la cabeza femoral, y como objetivo secundario analizamos los factores técnicos asociados al fracaso de la osteosíntesis.
Material y métodosDiseño del estudioEstudio de cohortes retrospectivo; analítico, observacional y unicéntrico.
Población analizadaSe incluyeron a todos los pacientes consecutivos diagnosticados de cut-out atendidos en nuestro centro entre el 1 de enero de 2000 y el 31 de diciembre de 2010. En el registro de intervenciones quirúrgicas de nuestro servicio se identificaron 3.105 pacientes consecutivos intervenidos de fractura pertrocantérea de fémur durante el periodo de estudio, de los cuales setenta y seis (2,45%) presentaron un cut-out.
Se dividieron en dos grupos en función del tratamiento recibido: 1) grupo artroplastia: aquellos en los que se realizó artroplastia de cadera, cuando la cabeza femoral y/o el cotilo estaban afectados significativamente tras el cut-out; 2) grupo alternativo, aquellos que recibieron un tratamiento que respetaba la integridad de la cabeza femoral: extracción de material de osteosíntesis y nuevo enclavado, reducción cerrada y bloqueo distal, o tratamiento conservador. En 48 de los 76 pacientes se realizó una artroplastia de cadera y en los 28 restantes un tratamiento alternativo.
Se excluyeron de la población analizada a aquellos que no tuvieran un registro completo de datos clínicos (datos demográficos, pruebas radiológicas pre y postquirúrgicas, hoja de intervención) y no tuvieran un seguimiento mínimo de un año. Veinte (26,3%) de estos 76 pacientes fueron excluidos del análisis (12 del grupo artroplastia y 8 del grupo alternativo). Los 56 pacientes restantes, 12 varones y 44 mujeres, de edad media 79 años (± 8; 64-100) fueron la población estudiada.
Parámetros demográficos y generalesSe revisaron las historias clínicas de los pacientes y se analizaron los siguientes parámetros: edad, sexo, tipificación de la fractura (según la clasificación de Müller AO/OTA)14, comorbilidades (según el Self-Administered Comorbidity Questionnaire o SCQ)15. Veintinueve pacientes tenían fracturas del fémur izquierdo y los 27 restantes fractura del fémur derecho. Nueve pacientes (16,07%) habían tenido fracturas previas (vertebrales, de extremo proximal de húmero o de fémur), y 32 pacientes (57,14%) presentaban enfermedades concomitantes (osteoporosis, insuficiencia renal, insuficiencia cardiaca o enolismo crónico), sin diferencias en el índice de comorbilidades según el SCQ.
Parámetros quirúrgicos, radiológicos y funcionalesSe analizaron el tiempo hasta la intervención, las características de la osteosíntesis (bloqueo distal, realización de compresión interfragmentaria, tipo de montaje), la TAD7, la existencia de complicaciones, el tiempo hasta el desmontaje, el tipo de tratamiento de rescate, el tiempo hasta la carga y la duración de la estancia hospitalaria, el tiempo de seguimiento y la capacidad funcional al final del seguimiento.
Los cincuenta y seis pacientes habían sido tratados inicialmente mediante enclavado trocantérico con clavo Gamma® (Stryker): Gamma trocantérico® en 47 pacientes y Gamma 3® en los 9 pacientes restantes, debido a la modificación del modelo por parte del departamento de compras del hospital. El tiempo medio desde la fractura hasta la intervención fue de 3 días (± 3; 0-22).
El TAD se calculó mediante mediciones radiográficas con la siguiente fórmula7: TAD=Xap*(Dreal/Dap)+Xlat*(Dreal/Dlat); siendo X la distancia en milímetros de la punta del tornillo al ápice de la cabeza femoral en la radiografía AP (Xap) o en la radiografía lateral (Xlat), D el diámetro del tornillo medido en la radiografía AP (Dap) o en la radiografía lateral (Dlat), y Dreal el tamaño real del implante.
Las radiografías de control postoperatorio fueron examinadas independientemente por dos investigadores diferentes (FM y JLF) que evaluaron diferentes aspectos.
- a)
Si la reducción de la fractura era satisfactoria o deficitaria, según una modificación de los criterios de reducción descritos por Baumgaertner et al.7, basados en la alineación y el desplazamiento de la fractura en la radiografía postoperatoria. Se consideró satisfactoria si existía alineación neutra o ligero valgo en la radiografía anteroposterior, menos de 20° de angulación en la radiografía axial, y desplazamiento inferior a 4mm de los fragmentos. Se consideró deficitaria si no cumplía todos los criterios.
- b)
Si el punto de entrada del clavo era correcto o excéntrico.
- c)
Si existía o no lesión del cálcar.
- d)
Si existía o no apoyo de tornillo cefálico en cortical lateral. En los casos no concordantes, se realizó un consenso entre los evaluadores.
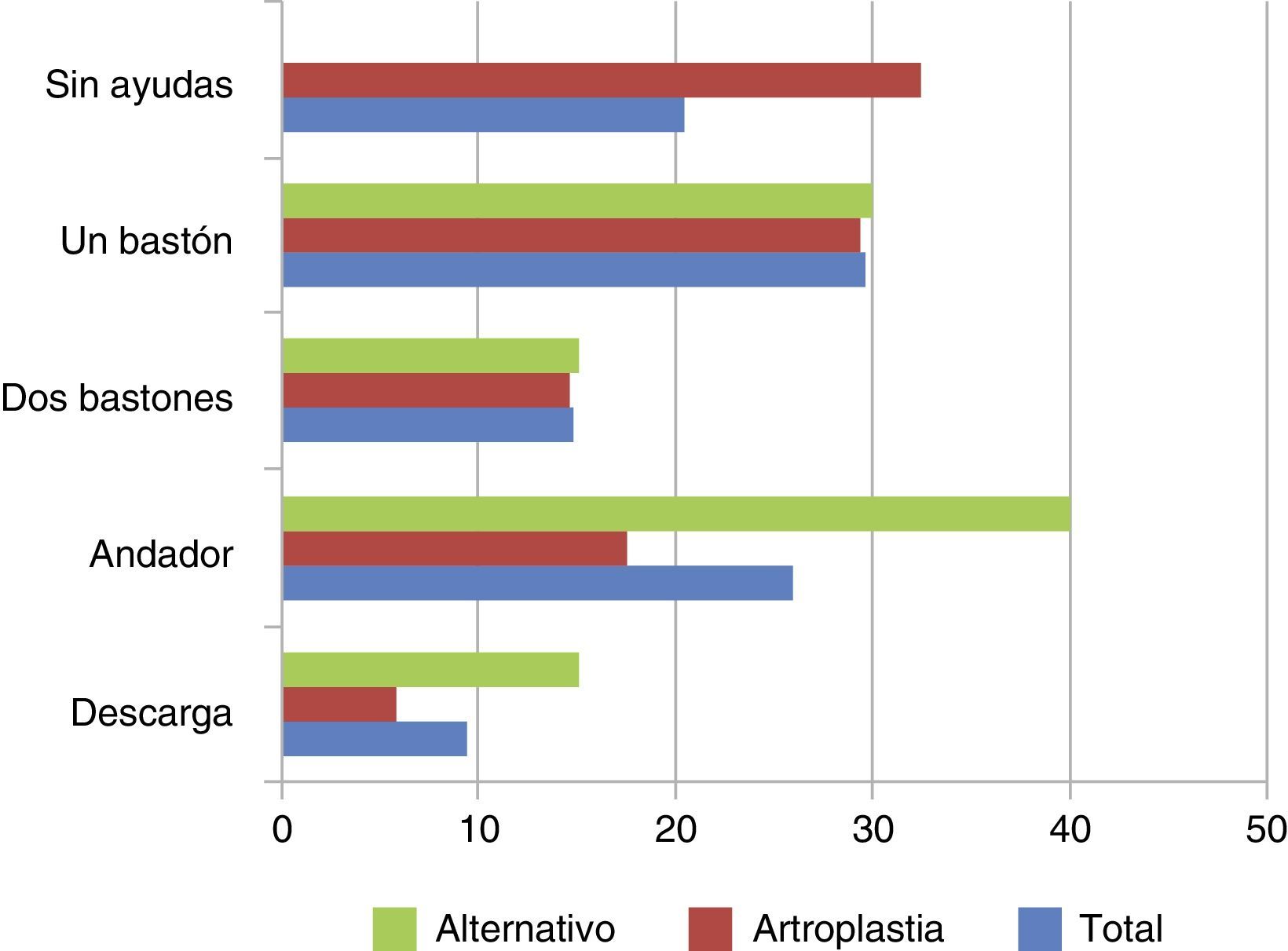
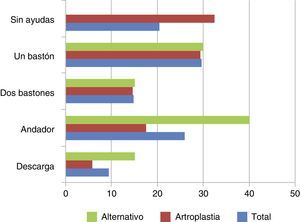
La capacidad funcional se valoró según la siguiente escala ordinal: 0 paciente en descarga, 1 andador, 2 dos bastones, 3 un bastón, 4 deambulación sin ayudas.
Análisis estadísticoSe realizó un análisis estadístico con el programa SPSS 18.0 expresando los datos en: media aritmética (± desviación estándar; rango). El contraste de hipótesis se realizó mediante la prueba de Chi cuadrado, el test exacto de Fisher y la prueba no paramétrica de la U de Mann-Whitney. Debido a la realización de comparaciones múltiples, se consideró estadísticamente significativo una p≤0,01.
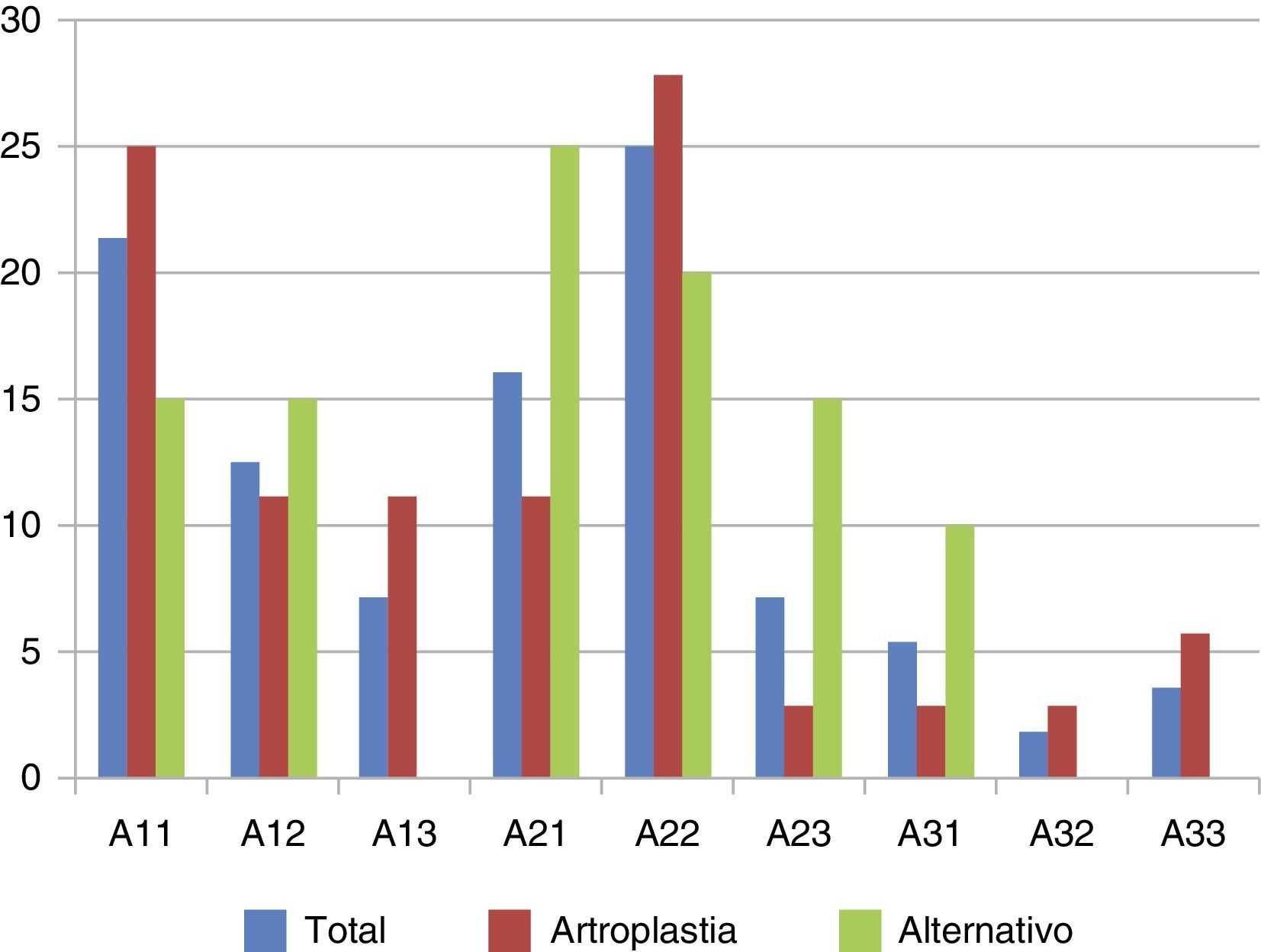
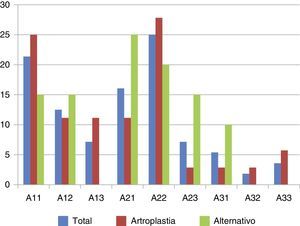
ResultadosTratamiento inicialAmbos grupos fueron comparables en parámetros demográficos y generales (datos no mostrados), distribución del patrón de fractura según la clasificación de la AO (p= 0,13) (fig. 1), características de la osteosíntesis (tabla 1), estancia hospitalaria y tiempo hasta la carga.
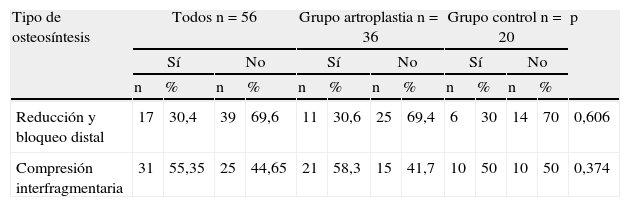
Características de la osteosíntesis previa en los grupos rescatados con artroplastia y alternativo
| Tipo de osteosíntesis | Todos n=56 | Grupo artroplastia n=36 | Grupo control n=20 | p | |||||||||
| Sí | No | Sí | No | Sí | No | ||||||||
| n | % | n | % | n | % | n | % | n | % | n | % | ||
| Reducción y bloqueo distal | 17 | 30,4 | 39 | 69,6 | 11 | 30,6 | 25 | 69,4 | 6 | 30 | 14 | 70 | 0,606 |
| Compresión interfragmentaria | 31 | 55,35 | 25 | 44,65 | 21 | 58,3 | 15 | 41,7 | 10 | 50 | 10 | 50 | 0,374 |
| Dinámico | Estático | Dinámico | Estático | Dinámico | Estático | p | |||||||
| n | % | n | % | n | % | n | % | n | % | n | % | ||
| Bloqueo tornillo cefálico | 33 | 58,92 | 23 | 41,18 | 18 | 50 | 18 | 50 | 15 | 75 | 5 | 25 | 0,61 |
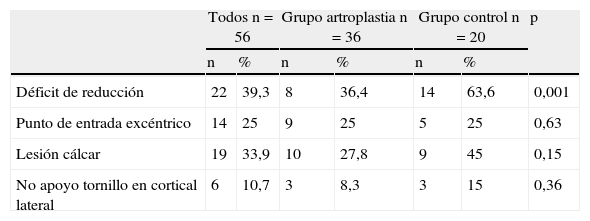
El índice de concordancia en la evaluación de las radiografías de control por los dos cirujanos fue bueno (k=0,83; IC del 95%: 0,78-0,88). El porcentaje de fracturas con déficit de reducción fue significativamente menor en el grupo artroplastia (p=0,001). El resto de los datos de las radiografías de control fue similar en ambos grupos (tabla 2).
Hallazgos en las radiografías postoperatorias en los grupos artroplastia y alternativo
| Todos n=56 | Grupo artroplastia n=36 | Grupo control n=20 | p | ||||
| n | % | n | % | n | % | ||
| Déficit de reducción | 22 | 39,3 | 8 | 36,4 | 14 | 63,6 | 0,001 |
| Punto de entrada excéntrico | 14 | 25 | 9 | 25 | 5 | 25 | 0,63 |
| Lesión cálcar | 19 | 33,9 | 10 | 27,8 | 9 | 45 | 0,15 |
| No apoyo tornillo en cortical lateral | 6 | 10,7 | 3 | 8,3 | 3 | 15 | 0,36 |
El TAD medio en los 56 pacientes fue de 28,66mm (3,9-70): cuarenta y dos (75%) de los 56 tenían un TAD superior a 20mm y en los 14 (25%) restantes fue inferior a 20mm. En el grupo artroplastia el TAD medio (32,9mm) fue significativamente mayor que en grupo alternativo (21,5mm; p=0,01).
Durante la estancia hospitalaria se autorizó la carga parcial con dos bastones ingleses en 43 pacientes (76,78%): treinta y dos pacientes (88,9%) del grupo artroplastia y once pacientes (55%) del grupo control.
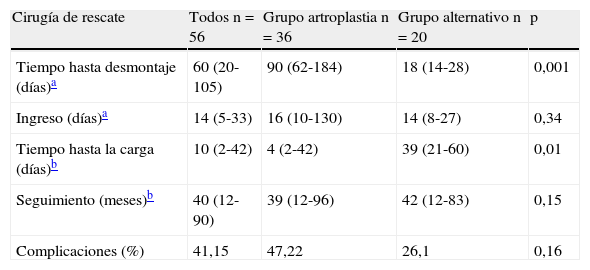
Desmontaje y tratamiento de rescateEl diagnóstico de cut-out se realizó tras una mediana de 60 días (P25-P75: 20-105).
Este tiempo fue significativamente mayor en los pacientes en los que se optó por un rescate con artroplastia (90 días, P25-P75: 62-184) que en aquellos en los que se optó por conservar la cabeza femoral (grupo alternativo: 8 días, P25-P75: 14-28) (p=0,001).
En treinta y seis (64,28%) pacientes se realizó artroplastia de cadera (grupo artroplastia), y los 20 pacientes restantes (35,72%) recibieron otro tratamiento alternativo (grupo alternativo). Se realizó artroplastia total de cadera en aquellos pacientes que presentaban afectación radiológica del cotilo por el tornillo cefálico tras el cut-out (10 pacientes, 27,8%) y hemiartroplastia en los que no existía afectación del cotilo (26 pacientes, 72,2%); utilizando en todos los casos vástagos cementados. El tratamiento alternativo fue: reducción y bloqueo distal del enclavado en 5 pacientes (25%), extracción de material de osteosíntesis y nuevo enclavado en 13 pacientes (65%; 9 pacientes con clavo Gamma corto® y 4 con Gamma largo®), y tratamiento conservador mediante descarga en los dos pacientes restantes (10%) por mal estado general del pacientes que contraindicaba la cirugía.
En todos los pacientes se realizó un seguimiento mínimo de 12 meses desde la cirugía de rescate. El seguimiento medio y la tasa de complicaciones durante el mismo fue similar en ambos grupos (tabla 3), con diferencias significativas en el tiempo hasta autorización de la carga tras el tratamiento de rescate (4 días grupo artroplastia, 30 días grupo alternativo).
Ingreso hospitalario en cirugía de rescate
| Cirugía de rescate | Todos n=56 | Grupo artroplastia n=36 | Grupo alternativo n=20 | p |
| Tiempo hasta desmontaje (días)a | 60 (20-105) | 90 (62-184) | 18 (14-28) | 0,001 |
| Ingreso (días)a | 14 (5-33) | 16 (10-130) | 14 (8-27) | 0,34 |
| Tiempo hasta la carga (días)b | 10 (2-42) | 4 (2-42) | 39 (21-60) | 0,01 |
| Seguimiento (meses)b | 40 (12-90) | 39 (12-96) | 42 (12-83) | 0,15 |
| Complicaciones (%) | 41,15 | 47,22 | 26,1 | 0,16 |
Durante el seguimiento veintitrés (41,15%) de los 56 pacientes presentaron alguna complicación, sin diferencias significativas entre ambos grupos. En el grupo artroplastia diecisiete pacientes presentaron complicaciones: luxación (n=4), infecciones superficiales (n=4), infección profunda (n=1), fractura supracondílea de fémur (n=1), cotiloiditis (n=1), dolor local (n=2) y exitus (n=2). En el grupo alternativo seis pacientes presentaron infección superficial de la herida, que no precisó tratamiento quirúrgico.
La tasa de reintervención global tras el rescate fue del 3,57%. En el grupo artroplastia 2 pacientes precisaron una nueva intervención (11,7%): un episodio de luxación y uno de infección profunda, que se resolvieron mediante una artroplastia de resección tipo Girdlestone; frente a ningún caso de reintervención en el grupo alternativo (p=0,01).
La capacidad funcional según la capacidad de deambulación, al final del seguimiento, fue significativamente mayor (p=0,004) en el grupo artroplastia (fig. 2).
DiscusiónResultados funcionales obtenidos con la artroplastia de cadera frente a otros tratamientos alternativosRecuperar la capacidad funcional previa a la fractura pertrocantérea en estos pacientes continúa siendo un reto importante, no solo por el evento inicial sino por la presencia del desmontaje, una complicación añadida que produce un retroceso en el proceso de rehabilitación de nuestros pacientes.
La artroplastia de cadera es el tratamiento de rescate más utilizado actualmente, aunque Chen et al.12, en su serie de 432 enclavados Gamma®, en la única referencia que hemos encontrado que compara los resultados funcionales según el tratamiento de rescate utilizado (artroplastia, nuevo enclavado o recolocación del clavo), no han encontrado diferencias entre las diferentes opciones de tratamiento.
Las escalas funcionales más utilizadas en cadera no son extrapolables a pacientes como los de nuestra serie debido al deterioro inicial de los mismos, pero basándonos en una escala ordinal según el tipo de deambulación, con o sin ayudas técnicas, nuestro estudio sugiere que la artroplastia de cadera ofrece mejores resultados en estos pacientes (p=0,004). Debemos añadir que encontramos una diferencia en el tiempo transcurrido hasta la autorización de la carga tras el tratamiento de rescate (4 días grupo artroplastia, 30 días grupo alternativo), lo que podría justificar una menor recuperación funcional inicial de nuestros pacientes del grupo control. Sin embargo, la valoración de la capacidad funcional se realizó al finalizar el seguimiento (artroplastia 39 meses, control 42 meses; p=0,15) y en nuestra opinión las posibles diferencias iniciales debido al retraso de la carga tras la intervención no deberían influir en la capacidad de deambulación valorada transcurrido al menos un año, por eso creemos que la artroplastia de cadera ofrece mejores resultados funcionales que otras alternativas.
A pesar de las ventajas que podría ofrecer la artroplastia, no debemos obviar la importancia de preservar la cabeza femoral, por eso creemos que en los casos en los que se produce un cut-out temprano, se debe intentar respetar la cabeza femoral y realizar una nueva reducción y enclavado, considerando las condiciones generales del paciente y sus demandas funcionales. Hay que resaltar que no encontramos diferencias significativas en la tasa de complicaciones entre ambos grupos (p=0,16), pero la tasa de reintervención fue mayor con la artroplastia (p=0,01). En nuestra cohorte la tasa de reintervención fue del 11,7%, inferior a la descrita por otros autores. Mokka et al.16 en su serie de 1.533 fracturas pertrocantéreas, con una incidencia de cut-out del 3,3%, describen una incidencia de reintervenciones del 20% en los pacientes tratados con artroplastia de cadera, siendo la luxación la complicación más frecuente. De la misma manera, Castillón et al.17 en su revisión del tratamiento con artroplastia tras el fallo de la osteosíntesis, presentan una serie con necesidad de cirugía de revisión en 4 de 17 pacientes (23,5%), siendo la causa principal de esta la infección.
Estudio radiológico de factores técnicos asociados al fracaso de la osteosíntesisUn TAD superior a 20mm se considera el principal factor predictor de fallo de la osteosíntesis10,11. En nuestro estudio encontramos un TAD cercano a los 20mm en el grupo alternativo, correcto desde el punto de vista cuantitativo, y sin embargo no solo se produjo el cut-out, sino que fue más temprano que en el grupo artroplastia, con una mediana en el grupo control cercana a las tres semanas frente a tres meses en el grupo artroplastia (p=0,001). Por eso creemos que el TAD es una medida cuantitativa que no parece explicar por sí sola la aparición de esta complicación.
Otros factores influyen en la aparición del cut-out11, siendo en nuestra opinión la correcta reducción de la fractura el principal, ya que el 63,6% de nuestros pacientes del grupo alternativo presentaron un déficit de reducción en las radiografías postoperatorias (p=0,01) sin encontrar diferencias en el trazo de fractura entre ambos grupos según la clasificación de la AO (p=0,13). Según de Bruijn et al.18, en su serie de 290 pacientes y una incidencia de cut-out del 7%, las fracturas clasificadas como A3 tienen un riesgo catorce veces superior de cut-out a corto plazo, debido al patrón más inestable y la dificultad encontrada en su reducción. Sin embargo en nuestro estudio no hemos encontrado diferencias entre grupos en el trazo de fractura. Datos que avalen la importancia de una correcta reducción de la fractura para la prevención de esta complicación se pueden observar en otros trabajos, Baumgaertner et al.7 en una serie de 198 pacientes realizan una clasificación de la calidad de la reducción de la fractura (buena, aceptable y pobre), con porcentajes del 46% buena, 39% aceptable y 15% pobre reducción, y una incidencia del 8% de cut-out, principalmente en el grupo de pobre reducción. Basándose en esta clasificación, de Bruijn et al.18 creen que una reducción pobre aumenta el riesgo cinco veces de sufrir un cut-out, considerándolo unos de los principales factores predictores del fallo.
Según Xu et al.19, el porcentaje de complicaciones en el primer año no parece estar relacionado con el tipo de implante, conclusión que también podemos observar en la serie de Vaquero et al.20, con una incidencia de cut-out inferior al 1%. La baja incidencia en estos dos trabajos podría estar relacionada con la buena reducción de la fractura, considerada como anatómica en ambos en más del 90%. Basándonos en nuestra experiencia, creemos que el déficit de reducción de la fractura explicaría por qué en el grupo alternativo apareció el cut-out de manera más anticipada, y ese momento de aparición del desmontaje sea quizá un factor condicionante para que el cirujano realice el tratamiento de rescate alternativo en los casos de cut-out temprano (inferior a 4 semanas), frente al tratamiento con artroplastia.
La principal limitación de nuestro estudio es el alto porcentaje de pacientes excluidos del análisis (26,3%), debido a la alta mortalidad perioperatoria de esta patología, y al registro incompleto de algunas historias clínicas analizadas. Otras limitaciones del estudio son el tamaño de la población analizada, y el hecho de comparar el grupo artroplastia con los tratamientos que preservan la cabeza femoral, heterogéneo en opciones terapéuticas. El componente subjetivo que tiene la valoración del déficit de reducción de la fractura lo intentamos subsanar examinando las radiografías por dos investigadores independientes, obteniendo un buen coeficiente de concordancia interobservador.
ConclusiónComo conclusión de este trabajo creemos que el tratamiento de rescate con artroplastia es el tratamiento de elección en los pacientes ancianos, ya que ofrece mejores resultados funcionales que otras alternativas, aunque la tasa de reintervención es más alta. Por ello, en los casos de cut-out temprano (<4 semanas) de la osteosíntesis en los que se mantenga la integridad de la cabeza femoral, recomendamos intentar un nuevo enclavado antes de la artroplastia. De los resultados de nuestro estudio, podemos deducir que el déficit de reducción de la fractura es el principal factor asociado a fallo a corto plazo, mientras que el aumento del TAD por encima de 20mm lo es a medio-largo plazo.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.