Evaluar la eficacia y seguridad de una única inyección intraarticular de ácido hialurónico (AH)+manitol en artrosis de rodilla (AR).
Material y métodoEstudio prospectivo, abierto, no-comparativo con 80 pacientes diagnosticados de AR, de los cuales 79 finalizaron el estudio. Recibieron una inyección intraarticular de 2ml de AH al 2%+manitol al 0,5% (día 0) y fueron monitorizados durante 6 meses. Los días 0, 15, 30, 60, 90, 120, 150 y 180 se evaluaron dolor y funcionalidad articular mediante una escala analógica visual (EAV) y el índice WOMAC, eficacia y seguridad según médico y paciente, y medicación de rescate como medida indirecta del dolor.
ResultadosDisminución significativa del dolor articular, rigidez e incapacidad funcional en comparación con el valor inicial en todas las visitas (p<0,001). La funcionalidad articular mejoró un 38,7% 30 días tras la inyección, alcanzando un 47,5% el día 180. El consumo de medicación de rescate descendió desde un 58,2%, inicial, hasta un 2,5% el día 90, aumentando en las últimas visitas. Investigadores y pacientes valoraron positivamente eficacia y seguridad. Solamente se reportaron efectos adversos leves en 4 pacientes (dolor leve e inflamación en la zona de infiltración).
DiscusiónEstá demostrado que inyecciones intraarticulares repetidas de AH mejoran los síntomas en AR. Sin embargo, estudios con una única inyección de AH han proporcionado resultados mixtos. Este estudio demuestra que una inyección intraarticular de AH no crosslinked mejora el dolor y la funcionalidad articular en pacientes con AR durante un periodo mínimo de 6 meses.
To evaluate the safety and efficacy of a single intra-articular injection of 2% hyaluronic acid (HA)+mannitol in symptomatic knee osteoarthritis (KOA).
Material and methodsPilot, multicentre, open, non-comparative study performed in eighty patients with painful KOA, of whom 79 completed the study. They received one injection of 2ml of 2% HA+0.5% mannitol (Day 0) and were followed-up for 6 months. On Days 0, 15, 30, 60, 90, 120, 150 and 180, pain and joint function were assessed using a visual analogue scale (VAS) and WOMAC index. Efficacy and safety by investigator and patient, and rescue medication, as an indirect measure of pain, were also recorded.
ResultsA significant reduction in joint pain, stiffness and functional disability compared with baseline was observed at every follow-up visit (P<.001). Joint function improved by 38.7% on Day 30, reaching 47.5% on Day 180. Rescue medication use decreased from 58.2% at baseline to 2.5% on Day 90, increasing in the last visits. Efficacy and safety were positively evaluated by investigators and patients. No serious adverse events were observed. Mild side effects were reported in 4 patients (local pain and swelling in the infiltration area).
DiscussionThere is evidence that repeated intra-articular injections of HA improve symptoms in KOA. However, studies with a single injection of HA have shown mixed results. This study demonstrates that one single intra-articular injection of non-cross-linked HA reduces joint pain and increases function in patients with KOA over a period of at least 6 months.
La artrosis es una enfermedad que afecta a las articulaciones sinoviales, y que se caracteriza por la degradación y pérdida de cartílago articular con remodelación del hueso subcondral, formación de osteofitos e inflamación de la membrana sinovial. Los signos clínicos incluyen dolor articular fluctuante, hinchazón, rigidez y pérdida de movilidad, que aumentan en severidad según la enfermedad progresa1–3. Es una de las causas más comunes de discapacidad a largo plazo entre los adultos4–7.
Dada la ausencia de un agente que cure la enfermedad, hasta la fecha los objetivos principales del tratamiento de la artrosis son reducir los síntomas, minimizar la incapacidad funcional y limitar la progresión de los cambios estructurales1–4,8. Las opciones de tratamiento actual incluyen medidas no farmacológicas como la pérdida de peso, el uso de aparatos ortopédicos, la práctica de ejercicio y la terapia física; como medidas farmacológicas destacan el uso de analgésicos o antiinflamatorios no esteroideos, los SYSADOA (fármacos de acción lenta para el tratamiento sintomático de la artrosis entre los que destacan la glucosamina, el condroitín sulfato y la diacereína), los opioides, las inyecciones intraarticulares (i.a.) de corticoesteroides y el ácido hialurónico (AH), y en fases más avanzadas, el tratamiento quirúrgico3–5,8–10.
El AH i.a. es un tratamiento ampliamente utilizado para mejorar el dolor y la función articular4,9,11. Es un glucosaminoglicano endógeno de alto peso molecular y se encuentra distribuido por todo el organismo, principalmente en el cartílago hialino, el líquido sinovial de las articulaciones, la piel, el humor vítreo y el tejido conectivo de las partes blandas8,9. El AH lubrica las articulaciones sinoviales, facilita la absorción de impactos y la estabilización de la estructura y tiene efectos directos en el funcionalismo de las células sinoviales8,9.
En las articulaciones artríticas, el líquido sinovial contiene menor concentración de AH que en las sanas3,8–10, lo que provoca que la viscoelasticidad se reduzca notablemente, disminuyendo sus funciones lubricantes y amortiguadoras de impactos7,9; esto aumenta la carga mecánica de la articulación y provoca cambios en el cartílago7, el hueso subcondral y la membrana sinovial. Este conjunto de cambios producen finalmente dolor y limitación de la movilidad de la articulación afectada. Como la elasticidad y la viscosidad del líquido sinovial son directamente proporcionales al contenido e integridad del AH, la inyección i.a. de AH es un enfoque racional para el tratamiento de la artrosis8,9,11. Ha sido utilizado con éxito en procesos degenerativos del cartílago articular, directamente mediante inyección i.a., con objeto de mejorar la acción del líquido sinovial y la consiguiente función articular12–14. Además, diversos ensayos clínicos han demostrado que la inyección i.a. de AH a diferentes dosis y mediante inyecciones repetidas mejora la sintomatología y, especialmente, el dolor en la artrosis7,11,14–18.
Aun así, la infiltración de AH puede provocar efectos adversos, algunos de los cuales están relacionados con el origen del producto (derivados de proteínas animales como la cresta de gallo) y son atribuibles a impurezas de origen biológico8. Otros efectos adversos relacionados con la infiltración de AH, como dolor e hinchazón, están asociados al alto peso molecular y la elevada concentración de algunas especialidades farmacéuticas disponibles de AH de semisíntesis crosslinked11 (cadenas de AH estabilizadas sintéticamente mediante enlaces cruzados). Teniendo en cuenta que se requieren múltiples inyecciones (3-5) para conseguir la eficacia deseada con la mayoría de las preparaciones de AH disponibles en el mercado (debido a su rápida degradación en la articulación8,16), la estabilización del AH y el consecuente aumento del tiempo de permanencia en la articulación permiten reducir el número de inyecciones para lograr una eficacia a largo plazo en el tratamiento de la artrosis6–8. Una única inyección i.a. de AH puede representar una alternativa de elección al régimen de los tratamientos actuales en términos de tolerabilidad, logística y coste, como resultado del menor número de inyecciones y visitas al facultativo, lo que ofrece un mayor bienestar y seguridad a los pacientes, al reducir los riesgos asociados a las infiltraciones repetidas, además de una ventaja económico-logística para el hospital o el centro médico.
Este estudio fue realizado con el objetivo principal de valorar la eficacia a largo plazo en el alivio del dolor y la mejora de la funcionalidad articular tras el tratamiento con Ostenil plus® (Laboratorios Masterfarm S.L., Barcelona, España), una solución transparente de 2ml de hialuronato sódico al 2%, natural y altamente purificado, obtenido por fermentación y carente de proteínas animales, conteniendo también manitol al 0,5%, un depurador de radicales libres, que ayuda a estabilizar las cadenas de hialuronato sódico aumentando su tiempo de residencia en la articulación, sin incrementar su peso molecular. Se estudió principalmente el efecto de una única inyección i.a. de AH sobre la sintomatología de la artrosis de rodilla. El objetivo secundario consistió en estudiar y definir la seguridad, mediante la valoración de la tolerancia y la monitorización de los efectos adversos.
Material y métodoSe realizó un estudio piloto, exploratorio, prospectivo, abierto, no comparativo y multicéntrico en fase IV. Fue llevado a cabo por los servicios de Cirugía Ortopédica y Traumatología (COT) de los siguientes centros: Hospital Universitario Virgen Macarena, Sevilla; Hospital Universitario Príncipe de Asturias, Madrid; y Hospital Universitario Virgen de la Arrixaca, Murcia.
Ochenta pacientes (de 40 años de edad o más) diagnosticados de artrosis de rodilla de clase III según la American College of Rheumatology (ACR) fueron incluidos en el estudio. Los criterios de inclusión de los sujetos fueron: un funcionalismo articular de clase III al menos en la rodilla a tratar, diagnosticado de acuerdo a los requerimientos de la ACR (radiografías, síntomas y signos) y sufrir dolor y malestar en la rodilla afecta la mayoría de los días en los últimos 3 meses. Fueron excluidos del estudio aquellos pacientes afectos de otras enfermedades que podían confundir o interferir en la evaluación de la eficacia, aquellos que habían recibido inyecciones i.a. de esteroides y/o AH durante los últimos 180 días, pacientes a los que se hubiese sometido a un lavado artroscópico durante el último año o que estuvieran tomando condroprotectores orales como glucosamina o condroitín sulfato, o suplementos de hidrolizado enzimático de colágeno durante los 2 meses previos al inicio del estudio, pacientes que hubieran participado en otro ensayo clínico durante los últimos 30 días y mujeres embarazadas. Todos los sujetos firmaron el consentimiento informado previo a su participación en el estudio, que fue aprobado por los Comités Éticos de Investigación Clínica de todos y cada uno de los centros citados.
En el diseño del estudio no se ha incluido grupo control por tratarse de un estudio realizado para valorar la eficacia a largo plazo de una única infiltración de AH no crosslinked+manitol, puesto que la eficacia de las infiltraciones de dicho AH ya ha sido probada con anterioridad.
Los 80 pacientes recibieron una inyección i.a. de hialuronato sódico al 2%+manitol al 0,5% (Ostenil Plus®) en la primera visita y fueron monitorizados durante 6 meses, con valoraciones en 8 visitas, los días 0, 15, 30, 60, 90, 120, 150 y 180. Los principales parámetros de eficacia evaluados fueron la evolución clínica del dolor y la funcionalidad articular, medidos utilizando una escala analógica visual (EAV) de 10cm para el dolor y la escala Western Ontario and McMaster Universities Osteoarthritis (WOMAC) para medir dolor y funcionalidad articular (rigidez y dificultad), parámetros que repercuten en la función física y la calidad de vida del paciente afectado. También se evaluaron la opinión del médico y el paciente respecto a la eficacia y la tolerancia del tratamiento, y se realizó un seguimiento de la posible aparición de efectos indeseados, tanto a nivel local como a nivel general. Además, durante el estudio se permitió el consumo de paracetamol 1g y/o de ibuprofeno 400mg hasta un máximo de 3g o 1.200mg, respectivamente, siempre que el dolor de la rodilla fuera igual o superior a 7 en la EAV, según la valoración subjetiva del paciente. Esta medicación de rescate fue asimismo anotada y analizada como medida indirecta del dolor; teniendo en cuenta si la ingesta era habitual, esporádica o no tuvo lugar.
Los análisis estadísticos se basaron en el principio de intención de tratar (ITT). El análisis de ITT se realizó con los últimos datos registrados de cada paciente.
Los datos fueron analizados utilizando IBM SPSS 19.0 para Windows. Se llevó a cabo un análisis estadístico descriptivo de todas las variables analizadas en el estudio (n, media, desviación estándar y gráficos con media e intervalo de confianza del 95% de la media para cada una de las variables). En cuanto a la estadística inferencial, se llevó a cabo un análisis de la varianza de medidas repetidas (modelo mixto lineal) para analizar la evolución de las diferentes variables a lo largo de las visitas. Se realizaron comparaciones 2 a 2 respecto al control con corrección de Bonferroni. Se consideró la primera visita como visita control para las variables EAV y WOMAC, mientras que para la opinión del médico y el paciente sobre la eficacia y la tolerancia se consideró como control la segunda visita. El nivel de confianza (1-α) establecido fue del 95%, con un nivel de significación del 0,05 y un poder estadístico del 90%.
ResultadosSe reclutaron un total de 80 pacientes en el estudio. Uno de los pacientes fue excluido del estudio al no presentarse a las visitas de seguimiento tras el tratamiento, de manera que se incluyeron en el análisis 79 pacientes evaluables que siguieron la monitorización. De los 79 pacientes, 6 abandonaron el estudio por causas no relacionadas con el mismo durante el periodo de seguimiento: 2 pacientes abandonaron la supervisión por accidentes traumatológicos, en la tercera y sexta visita, respectivamente, y 4 pacientes abandonaron el estudio al no presentarse a las últimas visitas de valoración sin causa justificada. Los últimos datos obtenidos de dichos pacientes se arrastraron hasta el final del estudio para realizar el análisis estadístico, tal y como se estipuló en el protocolo.
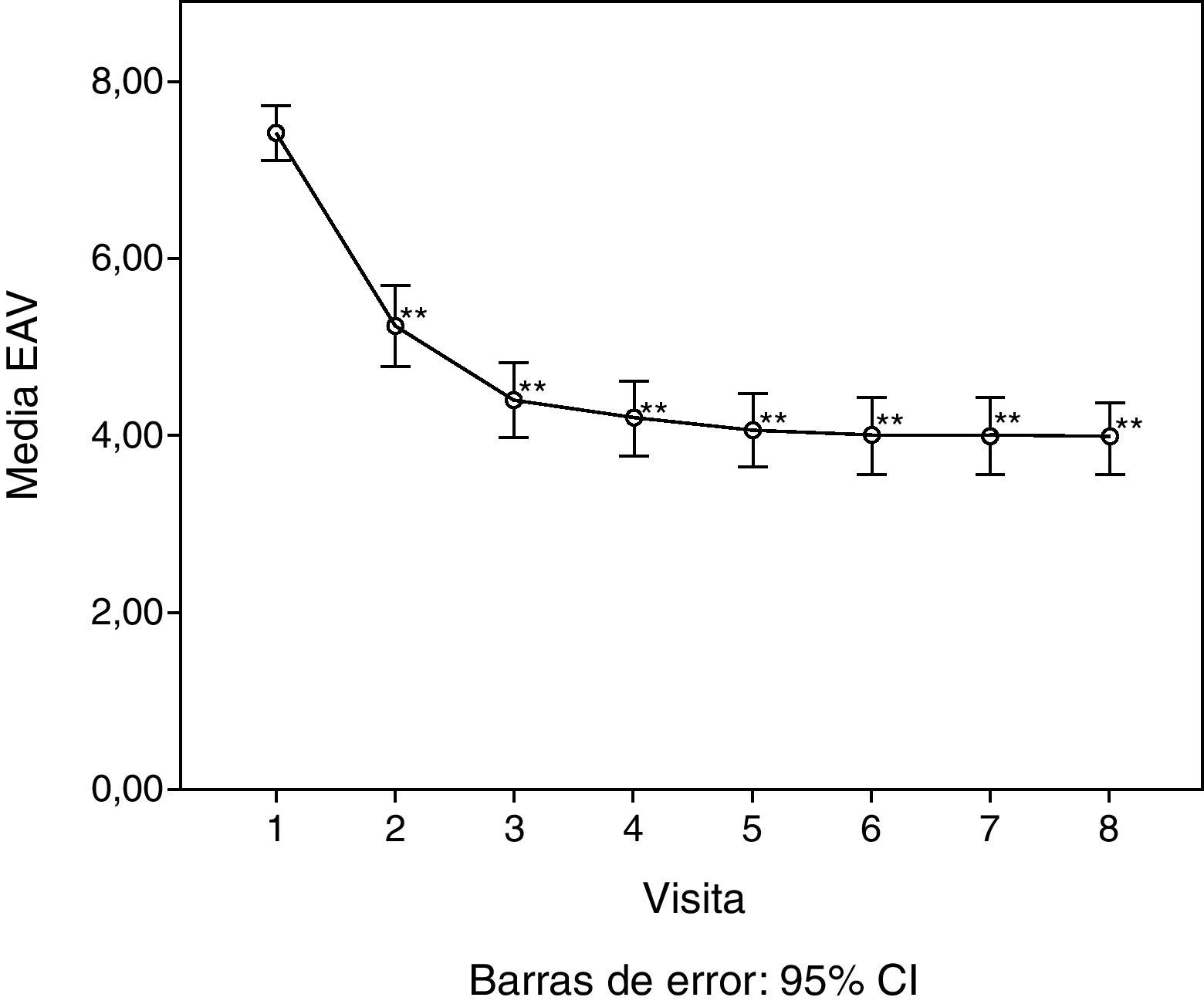
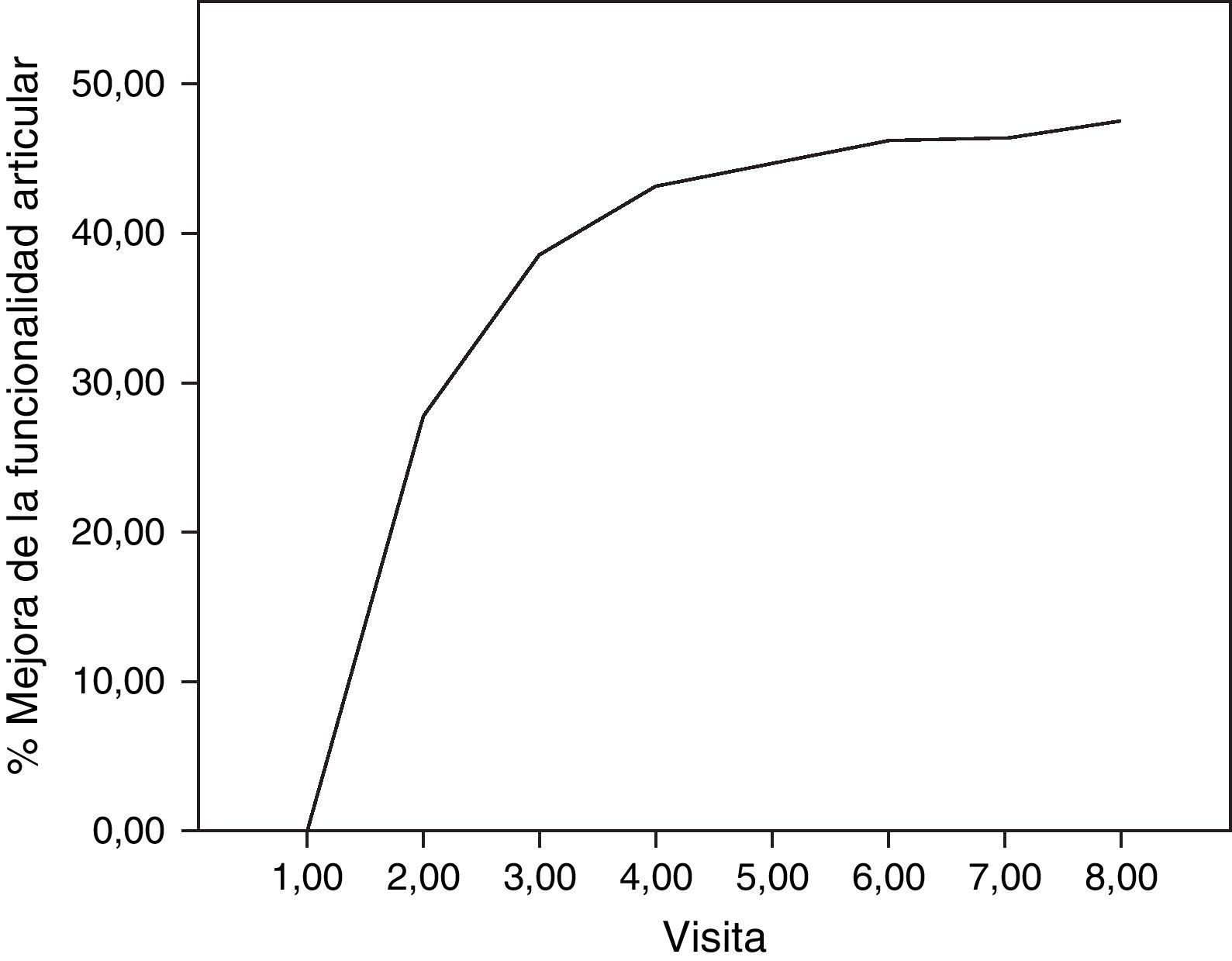
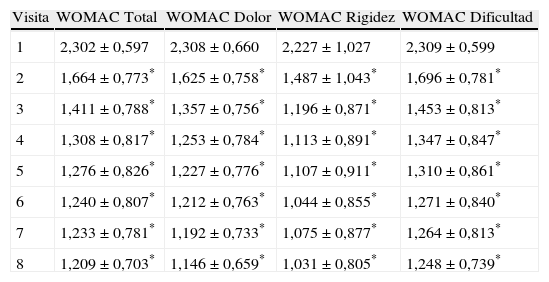
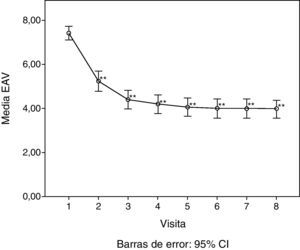
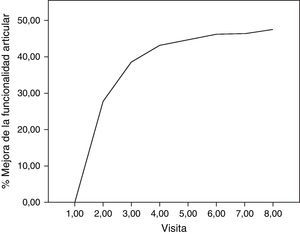
Respecto a los principales parámetros de eficacia evaluados, la medida del dolor articular mediante la EAV mostró una disminución estadísticamente significativa (p<0,001) a partir de la primera visita de seguimiento (15 días) con respecto al valor inicial (antes de la infiltración de AH), manteniéndose el descenso hasta la última visita (6 meses). En la figura 1 se pueden ver las diferencias del dolor en la articulación de la rodilla desde el inicio, donde el valor medio fue de 7,41 (sobre 10), hasta el final del estudio, alcanzando un valor medio de 3,97. También la valoración de la calidad de vida, concretamente dolor y funcionalidad articular, medidos mediante el índice de WOMAC (puntuación de 0, ninguno, a 4, extremo) mostró un descenso estadísticamente significativo (p<0,001) respecto a la visita basal a partir de la segunda visita, tanto si se estudia en su valoración total, como en sus componentes de dolor, rigidez e incapacidad funcional. Este descenso se mantiene en las sucesivas visitas, hasta 6 meses después del tratamiento. En la tabla 1 se resumen los cambios en la escala de WOMAC a lo largo de las distintas visitas. Adicionalmente, se calculó el porcentaje de pacientes que presentaban mejora de la funcionalidad articular a partir de los valores del índice de WOMAC en su valoración total (fig. 2). Se observó que a los 30 días de tratamiento la funcionalidad articular había mejorado en un 38,7% comparada con su valoración inicial, llegando a un 47,5% de mejora a los 180 días.
Evolución de la valoración media del índice de WOMAC
| Visita | WOMAC Total | WOMAC Dolor | WOMAC Rigidez | WOMAC Dificultad |
| 1 | 2,302±0,597 | 2,308±0,660 | 2,227±1,027 | 2,309±0,599 |
| 2 | 1,664±0,773* | 1,625±0,758* | 1,487±1,043* | 1,696±0,781* |
| 3 | 1,411±0,788* | 1,357±0,756* | 1,196±0,871* | 1,453±0,813* |
| 4 | 1,308±0,817* | 1,253±0,784* | 1,113±0,891* | 1,347±0,847* |
| 5 | 1,276±0,826* | 1,227±0,776* | 1,107±0,911* | 1,310±0,861* |
| 6 | 1,240±0,807* | 1,212±0,763* | 1,044±0,855* | 1,271±0,840* |
| 7 | 1,233±0,781* | 1,192±0,733* | 1,075±0,877* | 1,264±0,813* |
| 8 | 1,209±0,703* | 1,146±0,659* | 1,031±0,805* | 1,248±0,739* |
WOMAC: Western Ontario and McMaster Universities Osteoarthritis Index.
Media±desviación estándar para la escala WOMAC (Total, Dolor, Rigidez y Dificultad). Diferencias estadísticamente significativas (*p<0,001) para las comparaciones 2 a 2 respecto a la primera visita (método de Bonferroni)
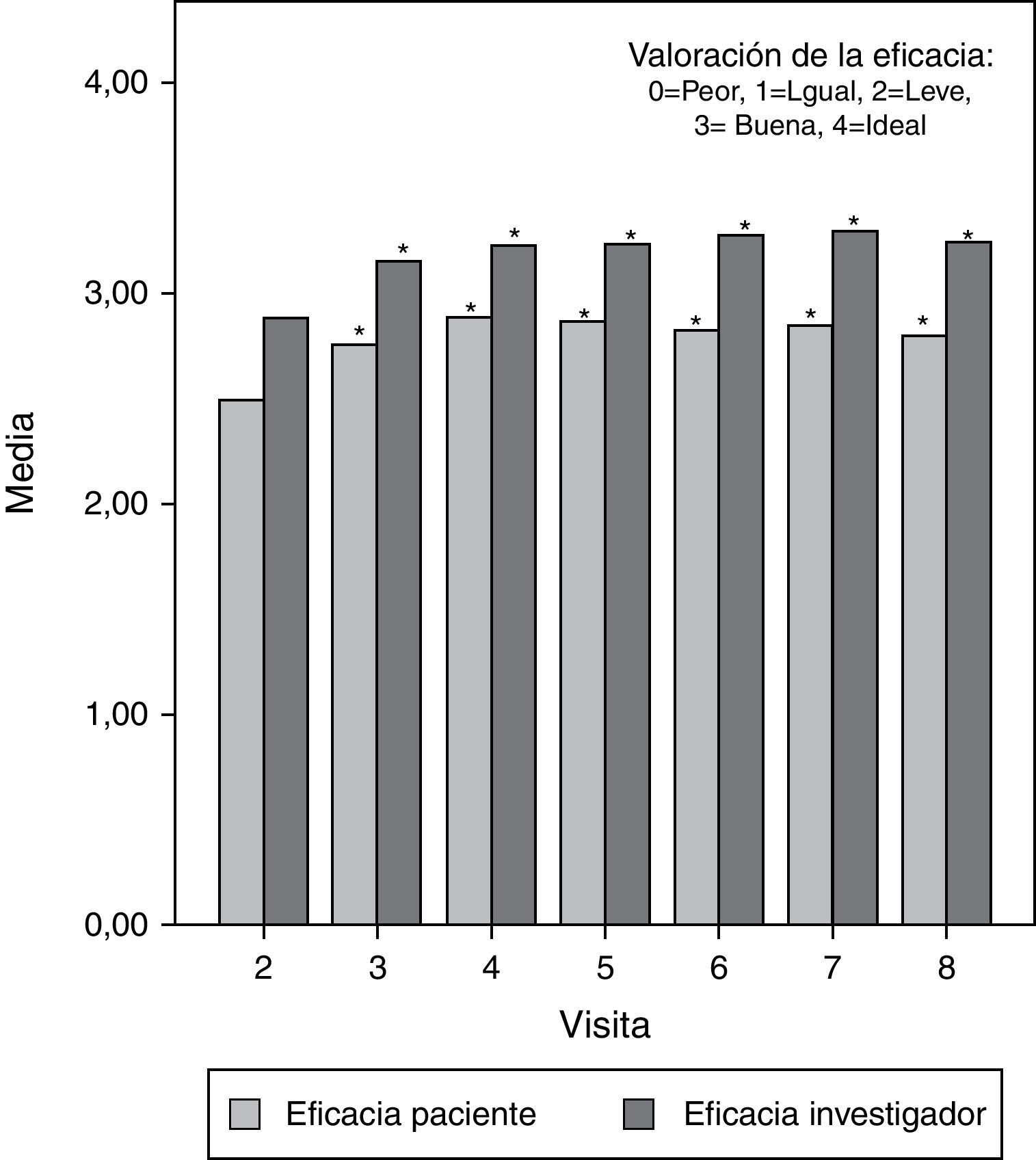
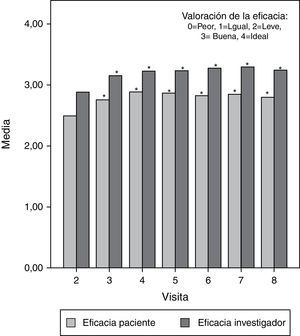
Por otra parte, la valoración media de la eficacia, puntuada de 0 (peor) a 4 (ideal), fue buena o muy buena durante todo el estudio, tanto por parte del investigador como por el paciente. Se observaron diferencias estadísticamente significativas (p<0,05) entre la primera valoración de eficacia (segunda visita) y las valoraciones posteriores en todos los casos, exceptuando la valoración del paciente en la última visita, que no mostró diferencias significativas en comparación con el valor basal. Esta última valoración del paciente sugeriría que una vez transcurridos los 6 meses del tratamiento empiezan a aparecer algunos de los síntomas iniciales. En la figura 3 se pueden observar gráficamente estos resultados.
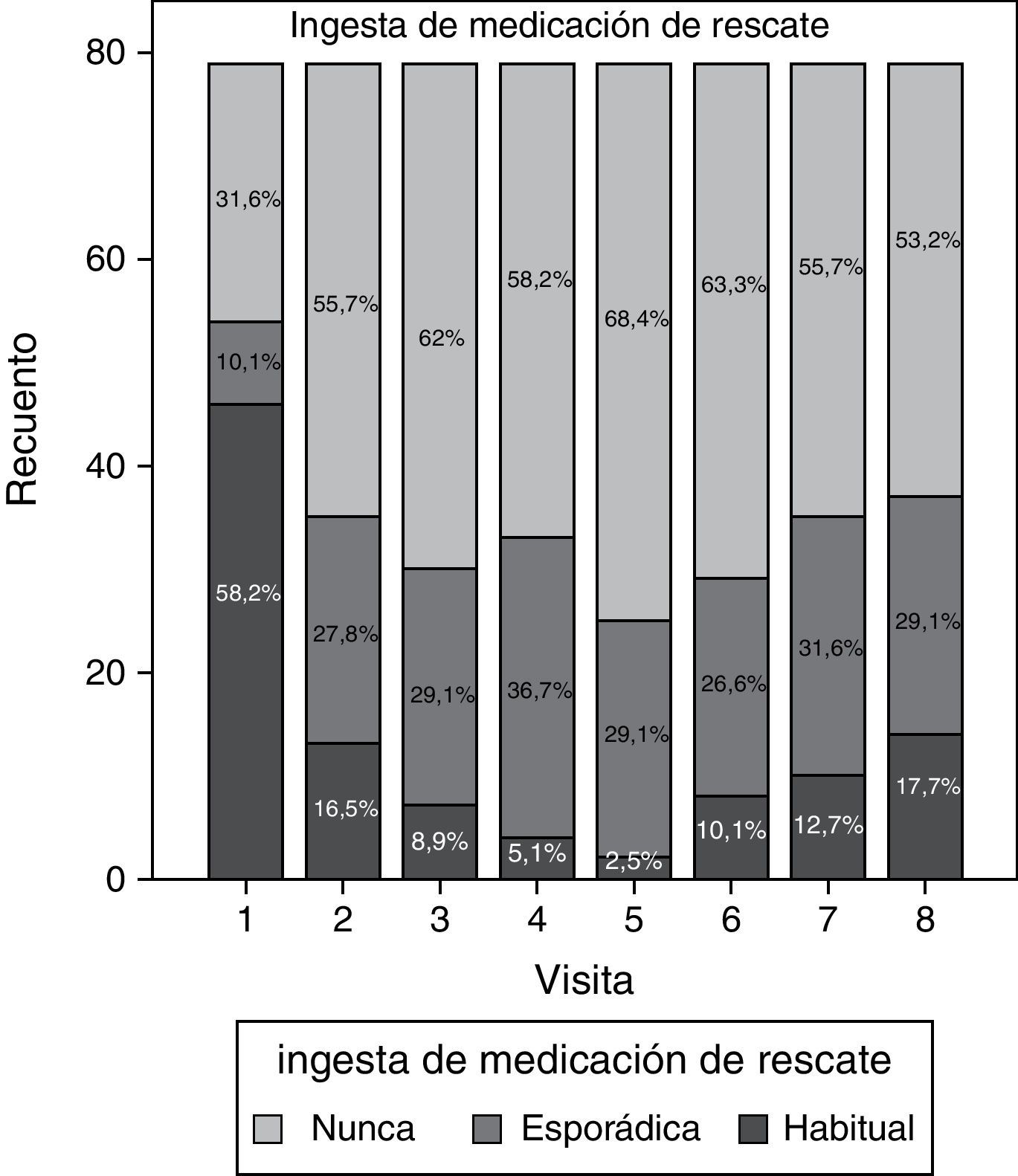
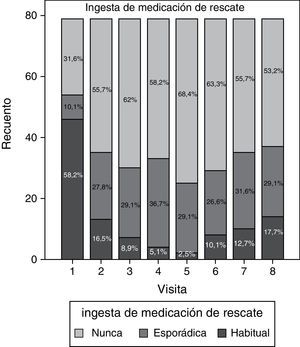
Los datos relativos al consumo de medicación de rescate a lo largo del estudio se resumen en la figura 4. En la visita inicial la mayoría de los pacientes (58,2%) tomaba habitualmente analgésicos y antiinflamatorios, y a medida que avanzó el estudio disminuyó considerablemente el consumo de esta medicación, siendo la visita 5 (día 90) aquella en la que la toma habitual fue menor (2,5%). Aun así, a partir de las visitas 6 y 7, el consumo mostró una tendencia a aumentar, tanto de forma esporádica como habitual, llegando a un 17,7% de consumo habitual de paracetamol y/o ibuprofeno en la última visita.
Para evaluar la tolerancia, el investigador y el paciente anotaron su valoración en cada visita, no observándose diferencias estadísticamente significativas a lo largo del tiempo, ya que dicha valoración fue excelente desde el inicio (visita de infiltración) hasta el final del estudio.
Respecto a la seguridad, no se observaron efectos adversos graves durante el estudio. Se reportaron efectos adversos leves en la segunda visita de seguimiento en un 5,06% de los pacientes (n=4). En todos los casos se trató de acontecimientos adversos leves que consistieron en dolor leve e inflamación en la zona de infiltración. Dichos efectos desaparecieron en las visitas posteriores.
DiscusiónActualmente, muchas de las especialidades farmacéuticas de AH disponibles en el mercado se administran a dosis repetidas (entre 3 y 5 inyecciones) y diversos estudios clínicos han demostrado que mejoran la sintomatología y, especialmente, el dolor en la artrosis4,10,11,14. Más recientemente, se han llevado a cabo estudios clínicos con el objetivo de demostrar la eficacia y la seguridad de una única infiltración de AH en el tratamiento de la artrosis de rodilla y cadera con resultados desiguales7,8,19,20. En la mayoría de los casos, se trataba de estudios con formulaciones de AH de alto peso molecular (crosslinked o de semisíntesis de laboratorio), en los que los resultados obtenidos demuestran eficacia, con una duración de la respuesta y seguridad desiguales, con más efectos adversos locales leves que los AH no tratados (no crosslinked)7,20. Solo en uno de los estudios, realizado por Richette et al.6, se infiltró una sola inyección de AH no tratado y obtenido por fermentación, de peso molecular medio, a pacientes con artrosis de cadera, y los resultados obtenidos, después de 3 meses de seguimiento, no fueron satisfactorios ya que no se observaron diferencias en la disminución del dolor entre el grupo placebo y el tratado. Distintas hipótesis, como el elevado efecto placebo, el diseño del estudio o la falta de eficacia del tratamiento en sí, relacionada con la concentración y/o dosis administrada, podrían explicar la falta de eficacia de un tratamiento potencialmente activo en un estudio clínico.
Teniendo en cuenta todo lo anteriormente comentado, este estudio se planteó con el objetivo de administrar una única inyección i.a. de AH por distintas razones. En primer lugar, la realización de infiltraciones repetidas puede llevar a un aumento del riesgo de sufrir efectos adversos locales. En segundo lugar, la reducción del número de inyecciones y visitas al facultativo supone una mayor comodidad para el paciente y una ventaja económico-logística para el hospital o centro médico. Y en tercer lugar, no hay estudios recientes en artrosis de rodilla en los que se realice una única infiltración de AH no crosslinked, de peso molecular medio y se evalúen los resultados de seguridad y eficacia a largo plazo. Por lo tanto, una única inyección i.a. de AH podría representar una alternativa terapéutica al régimen de los tratamientos actuales en términos de eficacia, seguridad y comodidad para el paciente y logística para el centro médico.
Los resultados obtenidos en este estudio demuestran que una única inyección i.a. de AH al 2%+manitol al 0,5% (Ostenil plus®) es efectiva en la disminución del dolor a largo plazo en pacientes con artrosis de rodilla. Su especial composición, al añadir manitol, incrementa la estabilidad del AH y sus sales cuando es inyectado por vía i.a, lo que prolonga el tiempo medio de residencia del AH en la cavidad articular, al protegerlo de la degradación21,22. El valor medio de las evaluaciones de eficacia (EAV e índice de WOMAC) indica una clara mejoría después del tratamiento, siendo estadísticamente significativa para todos los parámetros valorados, tanto los que hacen referencia directa al dolor como los relacionados con la funcionalidad articular y la calidad de vida. Además, esta mejoría se mantiene de forma estadísticamente significativa (p<0,001) durante todo el estudio (6 meses).
En estudios similares, se han empleado los mismos parámetros de evaluación utilizando cuestionarios diferentes al índice de WOMAC, como el índice de Lequesne10. En este estudio se ha decidido utilizar el índice de WOMAC por ser un instrumento específico y validado para la artrosis, ya que sirve para evaluar clínicamente el dolor, la rigidez articular y la capacidad funcional de los pacientes afectados. El índice de Lequesne fue desarrollado para evaluar la severidad en artrosis de cadera, aunque dispone de una versión específica de rodilla, y sus valoraciones incluyen dolor, máxima distancia caminada y actividades diarias.
Pese a las limitaciones del estudio (abierto y no comparativo), estos resultados de eficacia permiten demostrar que la duración del efecto terapéutico del tratamiento se prolonga durante los 6 meses de seguimiento. Dicho hallazgo se ve reforzado por los datos obtenidos del registro de la medicación de rescate consumida por los pacientes, en los que se observa que a partir de los 6 meses algunos de los pacientes tratados empiezan a consumir de forma puntual, analgésicos y antiinflamatorios, sin llegar al consumo habitual inicial. En este punto, se hace necesario un seguimiento clínico posterior de los pacientes para decidir cuándo debería repetirse el tratamiento.
La evaluación del perfil de seguridad del tratamiento era también un objetivo del estudio. El tratamiento fue muy bien tolerado, dato objetivado tanto por los investigadores como por los pacientes, y por la baja incidencia (5,06%) de acontecimientos adversos durante el estudio. Estos resultados contrastan con los obtenidos en estudios anteriores con formulaciones de AH de alto peso molecular (crosslinked u obtenidos por semisíntesis), en los que se produce dolor e hinchazón en la zona de infiltración durante los días posteriores a la inyección con una alta incidencia7,20. El excelente perfil de seguridad del tratamiento se traduce en una buena relación beneficio/riesgo para el paciente.
En conclusión, este estudio es el primero que ha demostrado que una única inyección i.a. de AH no crosslinked al 2%+manitol al 0,5% es un tratamiento eficaz en la artrosis de rodilla, ya que disminuye el dolor y mejora la funcionalidad articular durante un periodo de tiempo mínimo de 6 meses y, además, presenta una baja incidencia de efectos adversos leves asociados.
En la práctica diaria, la favorable relación beneficio/riesgo de una única inyección i.a. de 2ml de AH al 2%+manitol es una buena opción terapéutica para disminuir el número de inyecciones de AH de entre 3 y 5 a solo una inyección por ciclo de tratamiento. Serían necesarios estudios más amplios para poder determinar la duración del ciclo de tratamiento superior a 6 meses de seguimiento.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes, y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Agradecemos la colaboración en este trabajo a Anna Delgado García y Luisa Varela Sende, que nos permitieron disponer de datos bibliográficos y bioestadísticos para llevar a buen fin este estudio.