Estudiar y evaluar los hallazgos poco frecuentes en la historia natural de los osteosarcomas parostales. Los osteosarcomas parostales son tumores bien diferenciados de bajo grado de malignidad. La desdiferenciación en una lesión más agresiva.
Material y métodoSe revisaron una serie de 7 osteosarcomas parostales tratados en el Hospital la Paz entre 2005 y 2009 (tres fueron osteosarcoma parostales desdiferenciados). Los autores analizaron las características clínicas y radiológicas, la histología, tratamiento y resultados en este grupo de pacientes.
ResultadosLa distribución por sexos fueron: 5 varones y dos mujeres. La edad media de los pacientes fue: 32,14 años; rango: 24-47 años. Tres tumores de 7 (42,8%) fueron osteosarcomas desdiferenciados. Los tres pacientes recibieron quimioterapia. Un paciente debutó con metástasis pulmonares. Ningún paciente falleció.
ConclusionesEs importante la comprensión que el fenómeno biológico de la desdiferenciación puede ocurrir en los osteosarcomas parostales. El pronóstico, tratamiento y supervivencia cambia radicalmente.
To study and evaluate the unusual findings in the natural history of parosteal osteosarcomas. Parosteal osteosarcomas are well-differentiated tumours of low grade malignancy, but may dedifferentiate into a more aggressive lesion.
Material and methodsWe reviewed 7 parosteal osteosarcomas treated in La Paz Hospital between 2005 and 2009 (3 were dedifferentiated parosteal osteosarcomas). The authors analysed the clinical and radiological features, histology, treatment and outcomes in this patient group.
ResultsThere were 5 men and 2 women, with a mean age of 32.14 years, range 24-47 years. Three of seven tumours (42.8%) were dedifferentiated osteosarcomas. All three patients received chemotherapy. One patient presented with pulmonary metastases. No patient died.
ConclusionsIt is important to understand that the biological phenomenon of dedifferentiation can occur in parosteal osteosarcomas. The prognosis, treatment and survival changes radically.
Los osteosarcomas son tumores malignos primarios en los que las células neoplásicas producen matriz osteoide. Muchos osteosarcomas se asientan intramedularmente, pero existen otros extramedulares que son los llamados osteosarcomas de superficie1. Los sarcomas de superficie pueden ser clasificados en tres tipos: parostales, periósticos y de alto grado. Los osteosarcomas parostales son los más frecuentes y los menos agresivos dentro de los osteosarcomas de superficie.
El osteosarcoma parostal desdiferenciado (OPD) es una cuarta variante del osteosarcoma de superficie, en el que un sarcoma de alto grado (Broders grados 3-4) coexiste con un osteosarcoma convencional parostal (Broders grados 1-2), ya sea en la presentación (tipo sincrónico) o en el momento de la recurrencia (tipo metacrónicas)2.
El objetivo se ha centrado en valorar los hallazgos que se alejan de la historia natural típica de los osteosarcomas parostales.
Material y métodoRealizamos una revisión retrospectiva de 7 osteosarcomas parostales consecutivos tratados en el Hospital Universitario La Paz de Madrid entre enero de 2005 y diciembre de 2009.
La información clínica se obtuvo de las historias clínicas.
Los hallazgos radiológicos incluyeron la ubicación en el hueso, localización, la presencia y características de la zona tumoral, invasión medular.
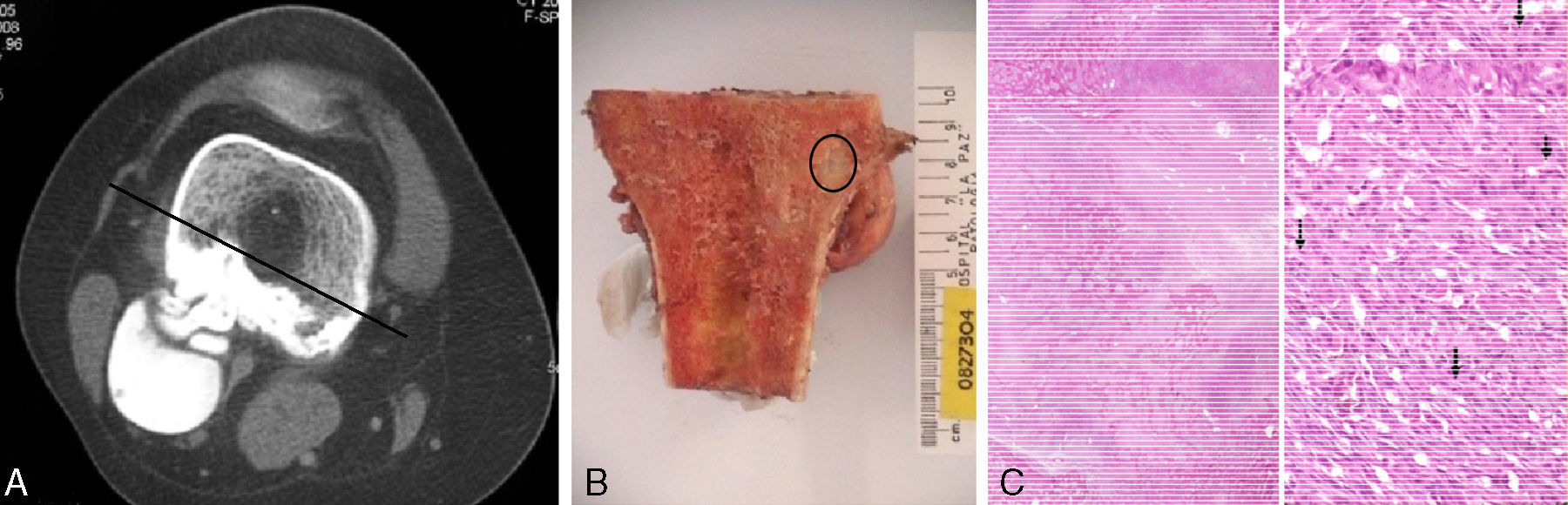
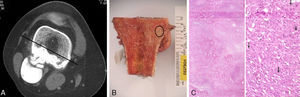
La muestra patológica fue analizada para confirmar el diagnóstico e identificar el componente desdiferenciado. Solo las zonas de tumor histológico de grado 3 o 4 de Broders se consideraron desdiferenciado.
En todos los pacientes se realizaron estudios de imagen y biopsia percutánea mediante trocar (osteobone®).
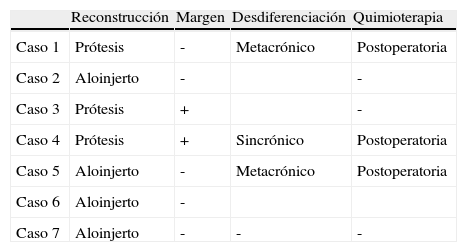
ResultadosCaracterísticas clínicasCinco pacientes fueron varones y tres mujeres. Los pacientes tenían edades comprendidas entre los 24 y los 47 años (media: 32,14 años). Todos los tumores se localizaron en huesos largos. El sitio más común del tumor primario fue el fémur proximal con 4 casos, un caso en diáfisis humeral, uno en húmero proximal y un caso en fémur distal. La presentación clínica fue en dos casos como una masa, uno de los pacientes notó la masa tras un traumatismo, un caso con dolor y 4 casos el diagnóstico fue casual tras estudios de imagen por otro motivo. La duración media de los síntomas fue de 7 meses.
El paciente 3 fue diagnosticado de osteosarcoma parostal (Broders grado 1), debutó con metástasis pulmonares.
El diagnóstico de OPD fue sincrónico en un paciente y metacrónico en dos casos. En los pacientes con metacrónicos, el tiempo entre el diagnóstico de la lesión inicial y el diagnóstico de OPD fue de 11 meses.
Hallazgos radiológicosEn todos los pacientes se revisaron las radiografías simples. La tomografía computarizada (TC) y/o la resonancia magnética (RM) de toda la extremidad. La TC torácico y gammagrafía ósea con Tc99m de cuerpo entero. La infiltración del canal medular se produjo en dos casos: los pacientes 3 y 4 (28,5%) (tablas 1 y 2).
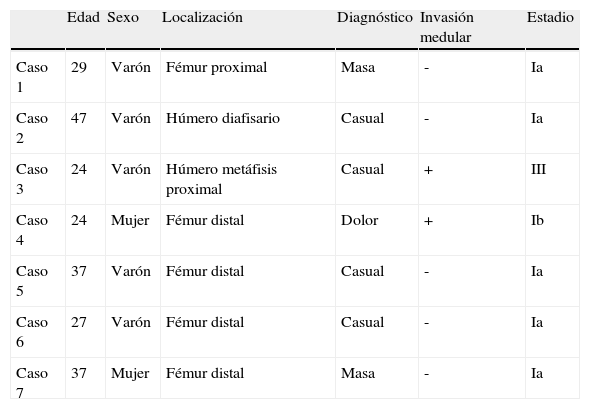
Características clínicas de los pacientes
| Edad | Sexo | Localización | Diagnóstico | Invasión medular | Estadio | |
| Caso 1 | 29 | Varón | Fémur proximal | Masa | - | Ia |
| Caso 2 | 47 | Varón | Húmero diafisario | Casual | - | Ia |
| Caso 3 | 24 | Varón | Húmero metáfisis proximal | Casual | + | III |
| Caso 4 | 24 | Mujer | Fémur distal | Dolor | + | Ib |
| Caso 5 | 37 | Varón | Fémur distal | Casual | - | Ia |
| Caso 6 | 27 | Varón | Fémur distal | Casual | - | Ia |
| Caso 7 | 37 | Mujer | Fémur distal | Masa | - | Ia |
Seis pacientes tuvieron tumores grado 1 de Broders y el paciente 3 en el margen quirúrgico presentó focos microscópicos grado 3 de Broders.
Histológicamente el componente de desdiferenciacion fue osteoblástico.
Durante el seguimiento se produjeron dos recidivas locales, ambas de alto grado de malignidad (una había sido margen amplio y una marginal).
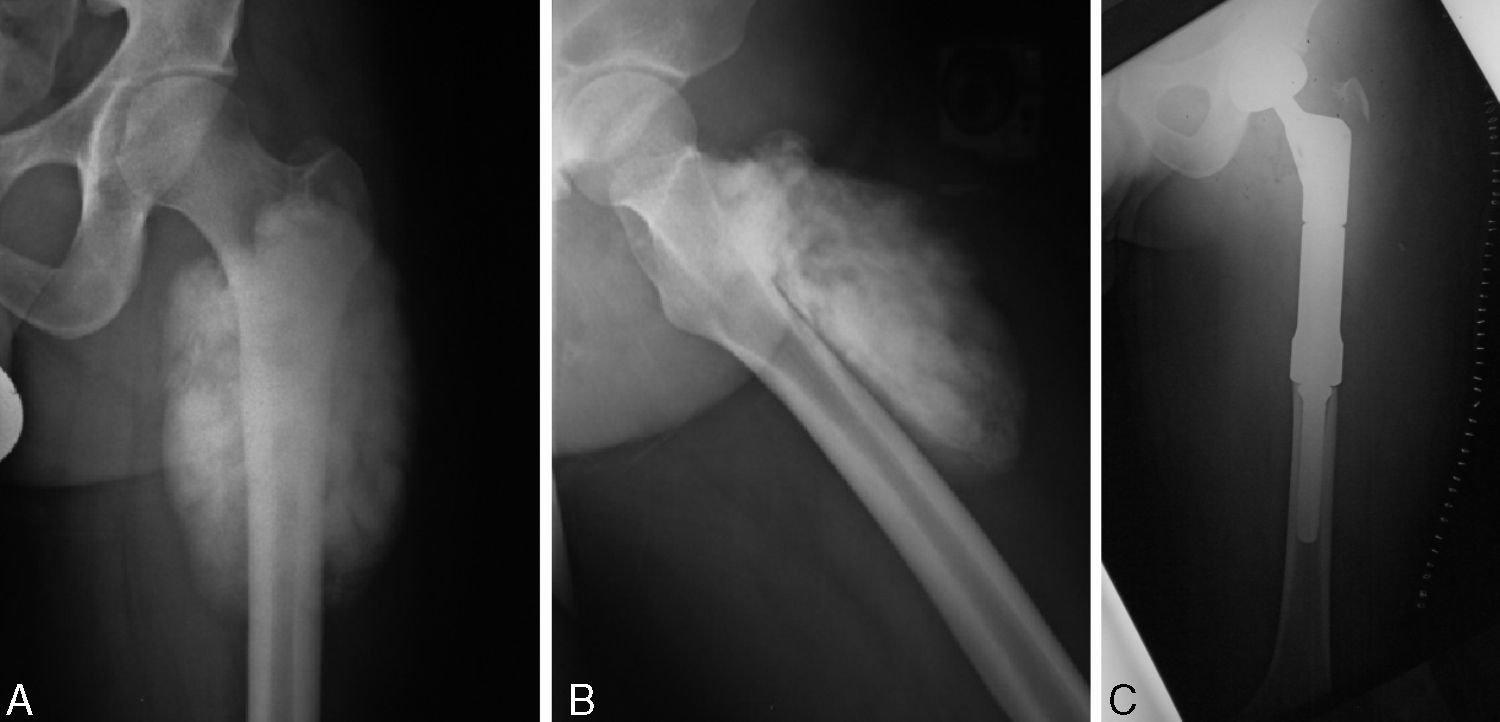
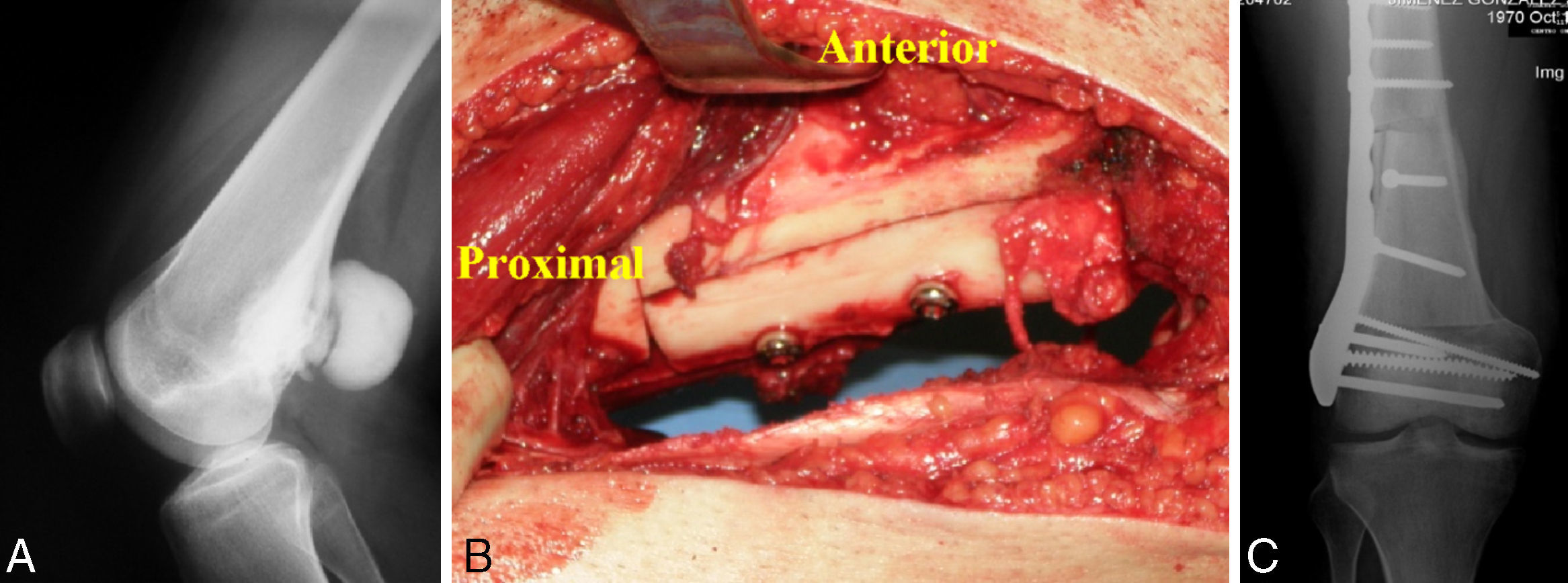
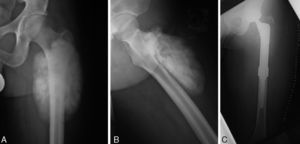
Tratamiento y seguimientoEn los 7 pacientes el tratamiento fue quirúrgico. En todos los casos se intentó una resección con márgenes amplios, obteniéndose en 5 el margen amplio y en dos márgenes positivos microscópicos. La reconstrucción se realizó en tres casos mediante prótesis tumorales (fig. 1) y en 4 mediante aloinjerto (fig. 2).
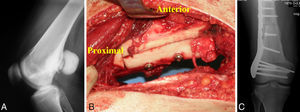
El paciente número 4 (fig. 3) en el que obtuvo un margen positivo se había realizado una resección amplia intercalar hemicortical y reconstrucción con aloinjerto intercalar hemicortical. En la zona de la osteotomía, el margen fue positivo con dos nódulos microscópicos de alto grado de malignidad. Tras valoración en sesión clínica multidisciplinar, se decidió tratamiento con quimioterapia neoadjuvante, reintervención para ampliar margen y reconstrucción con megaprótesis seguido de quimioterapia postoperatoria.
El paciente número 3 que debutó con metástasis pulmonares, fue sometido a lobectomía pulmonar izquierdo.
Tres pacientes recibieron quimioterapia postoperatoria.
DiscusiónLos osteosarcomas parosteales son tumores bien diferenciados, es decir un subtipo de osteosarcoma de bajo grado, que surge de la superficie del hueso. Fue descrita por primera vez como una entidad nueva y separada por Geschickter y Copeland en 19513. Esta lesión es poco frecuente, y solo representa el 5% de todos los osteosarcomas. Los tumores malignos pueden presentarse sin clínica y ser hallazgos casuales tras estudios de imagen por otros motivos. Los pacientes pueden describir el inicio de los síntomas tras una actividad deportiva o un traumatismo4. La edad de presentación está entre 20 y 40 años, más típico en los adultos que en adolescentes, con un ligero predominio en las mujeres, a diferencia del osteosarcoma clásico5. En nuestro estudio hubo un predominio de varones (5:2). Los síntomas incluyen un crecimiento lento, masa dura sin o con ligero dolor, con frecuencia asociadas a la limitación de la movilidad de las articulaciones debido a la obstrucción mecánica. Llama la atención que el hallazgo fue casual en 4 de 7 tumores. El tumor suele implicar la metáfisis de los huesos largos, sobre todo la cara posterior del fémur distal en un 70% de los casos6. Este dato es similar al obtenido en nuestra serie. Los tumores más voluminosos pueden rodear el hueso. La característica radiológica clásica es una masa densa con una base amplia de implantación en la cortical. El diagnóstico radiológico plantea diagnóstico diferencial con: osteoma parostal, lipoma parostal, miositis osificante, melorreostosis, osteocondroma sésil y osteosarcoma convencional con componente extraóseo. La lesión es hipercaptante en la gammagrafía ósea.
Los osteosarcomas parostales se tratan únicamente mediante cirugía, realizándose resección con margen amplio. En algunos casos la resección puede ser hemicortical7. La reconstrucción ósea se puede realizar mediante aloinjerto intercalar, aloinjerto hemicortical intercalar o prótesis tumoral. La quimioterapia se reserva para casos de desdiferenciación a tumores de alto grado.
Las implicaciones pronósticas de la extensión intramedular de osteosarcoma parosteal siguen siendo controvertidas, para algunos autores no implica un peor pronóstico8. Nosotros, como Campanacci9, pensamos que la invasión del canal intramedular significa una extensión extracompartimental10, por tanto, un estadio más avanzado. Tuvimos dos casos de invasión del canal medular (casos 3 y 4), uno debutó con metástasis y otro fue un OPD.
La definición de OPD es la asociación de un osteosarcoma parosteal de bajo grado y un sarcoma de alto grado. Debe diferenciarse del osteosarcoma de superficie de alto grado, donde no hay presencia de componente parosteal de bajo grado11. Esta desdiferenciación puede ocurrir en el momento de la presentación (tipo síncrono) o en el momento de la recurrencia (tipo metacrónicas)2.
Los OPD no son infrecuentes, se han descrito tasas entre un 16-43% en la bibliografía. La incidencia de los OPD en la serie del Instituto Rizzoli fue mayor que en la serie de la Clínica Mayo (16 vs. 20%). Sin embargo, fue inferior a la serie con los pacientes División de Programas de Gainesville, Florida (33%).Y de la Universidad de Texas MD Anderson Cancer Center (43%). Estas tasas variables pueden reflejar la selección de pacientes o un enfoque más cauteloso a la identificación preoperatoria.
Los OPD tienen peores resultados con mayores tasas de recidiva, metástasis y mortalidad. Estas tasas son mayores en el caso de que se detecte metacrónicamente. Dado que se trata de sarcomas de alto grado deben recibir protocolos de tratamiento con quimioterapia.
Mediante biopsia es difícil detectar estas áreas de desdiferenciación. Por todo ello, es necesario que el patólogo analice exhaustivamente la pieza quirúrgica en busca de áreas de desdiferenciación que pueden modificar el pronóstico y el enfoque terapéutico. La quimioterapia adyuvante se administra a pacientes con OPD después de la confirmación histopatológica posterior a la resección del tumor. Si la histología de desdiferenciación puedo ser confirmada durante la biopsia, puede planificarse un tratamiento más agresivo con quimioterapia neoadyuvante8.
Cuando tratemos osteosarcomas parostales debemos hacer un seguimiento sistemático ante la posibilidad de que no se trate de la variedad menos agresiva.
Algunos autores afirman que debe sospecharse una desdiferenciación en los osteosarcomas parostales de gran tamaño, los que se presentan como masas lobuladas con márgenes irregulares y aquellos con un patrón radiográfico de mixto combinando áreas densas y líticas12.
Nivel de evidenciaNivel de evidencia III.
Responsabilidades éticasProtección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.