Evaluar la utilidad de la artrodesis tibiotalocalcánea mediante clavo retrógrado como técnica de rescate en pacientes con deformidad y dolor de las articulaciones tibioastragalina y subastragalina.
Material y métodoEstudio retrospectivo de 15 casos consecutivos (9 hombres, 5 mujeres), edad media de 46 años, en los que se realizó una artrodesis tibiotalocalcánea con clavo retrógrado. En todos los pacientes habían fracasado otras medidas. Se realizó una anamnesis, exploración y estudio radiográfico detallados previa intervención, valoración funcional mediante la escala AOFAS y el grado de fusión tras la cirugía mediante estudio radiográfico y TC.
ResultadosLa indicación más frecuente fue la artrosis postraumática en 8 de los 15 casos, seguida en frecuencia por artrosis primaria en 4 casos. Se obtuvo la consolidación en el 93% de los casos (14 de los 15 pacientes) en un tiempo medio aproximado de 20 semanas y un seguimiento medio de 20 meses. El 73% de los pacientes presentaron complicaciones siendo el retardo de consolidación y la pseudoartrosis las más importantes. La mejoría media en la escala AOFAS fue de 43,8 puntos, a expensas fundamentalmente de la mejoría del dolor.
ConclusiónCoincidimos con la literatura publicada en considerarla una técnica de rescate útil en pacientes en los que han fracaso cirugías previas y como procedimiento de elección en pacientes con artropatia inflamatoria. Sin embargo, es una técnica exigente, con un alto porcentaje de complicaciones, por lo que requiere una selección cuidadosa de los casos y un diálogo detallado sobre las expectativas de los pacientes.
To evaluate the usefulness of tibiotalocalcaneal arthrodesis using a retrograde nail as a rescue technique in patients with deformity and pain in the tibia-astragalus and sub-astragalus joints.
Material and methodA retrospective study of 15 consecutive cases (9 men, 5 women), with a mean age of 46 years, in whom a tibiotalocalcaneal arthrodesis using a retrograde nail was performed. Other measures had failed in all the patients. An anamnesis, physical and radiographic examination, details of previous treatments were carried out, as well as functional assessment using the American Orthopedic Foot and Ankle Society (AOFAS) scale and the degree of fusion after surgery with x-rays and CT.
ResultsThe most common indication was post-traumatic arthrosis 8 of the 15 cases, followed in frequency by primary arthrosis in 4 cases. Consolidation was achieved in 93% of cases (14 of the 15 patients) in a mean time of approximately 20 weeks and a mean follow up of 20 months. Complications were observed in 73% of patients, with delayed consolidation and pseudoarthrosis being the most important. The mean improvement on the AOFAS scale was 43.8 points, mainly due to the improvement in pain.
ConclusionWe agree with that published in the literature in considering this a useful rescue technique in patients where previous surgery has failed, and as a procedure of choice in patients with inflammatory arthritic disease. However, it is a demanding technique, with a high percentage of complications, and requires careful selection of the cases and a detailed dialogue on the expectations of the patients.
La artrodesis tibiotalocalcánea es una técnica quirúrgica de rescate, en los pacientes con afectación de las superficies articulares de tobillo y subastragalina, bien de forma primaria, por artrosis, o secundaria a patología inflamatoria, reumática o traumática1,2, que presentan dolor, limitación funcional y/o deformidad, no controlables con medidas conservadoras1. Aunque se han descrito múltiples métodos de artrodesis, la artrodesis tibiotalocalcánea con clavo retrógrado ofrece las ventajas de una técnica mínimamente invasiva proporcionando mayor estabilidad biomecánica y rigidez torsional que otros métodos de artrodesis4-8, con un alto grado de satisfacción del paciente, obteniendo un pie plantígrado indoloro, manteniendo la alineación y longitud del miembro intervenido, y permitiendo la carga precoz controlada al tratarse de un sistema dinámico3,9.
Sin embargo, es una técnica quirúrgicamente exigente asociada a un alto índice de complicaciones, por lo que es importante la selección del paciente7,10,11. No está indicada en pacientes con vasculopatía periférica severa, infección activa, integridad de la articulación subastragalina o deformidad angular tibioastragalina importante, que dificulte la reducción coaxial.
La elección de la técnica quirúrgica depende de factores clínicos, como la calidad ósea y el estado de las partes blandas, y de la preferencia del cirujano. En hueso no osteoporótico las tasas de consolidación de la artrodesis con enclavado intramedular y con tornillos son similares, pudiendo emplearse cualquiera de las dos técnicas12,13. Sin embargo, en hueso osteoporótico o con mala calidad ósea como en los pacientes con artritis reumatoide, los clavos intramedulares son más recomendables obteniendo mejores resultados, así como en pacientes neuropáticos, en los que el clavo intramedular mantendría firmemente la alineación y no presentarían problemas sensitivos postoperatorios por la inserción plantar del clavo14. También es recomendable el clavo cuando el estado de las partes blandas es precario, ya que en estos casos el cierre de la herida sobre una placa atornillada podría verse comprometido. La artrodesis con placa atornillada se aconsejaría a pacientes postraumáticos con sensibilidad normal y cicatrices previas con buen estado de partes blandas.
Con el presente trabajo se pretende evaluar la artrodesis tibiotalocalcánea con clavo retrógrado como técnica de rescate en pacientes en los que han fracasado cirugías previas, así como aportar nuestras impresiones sobre la utilidad de esta técnica.
Material y métodoSe presenta un estudio retrospectivo descriptivo de 15 casos de artrodesis tibiotalocalcánea con enclavado endomedular retrógrado practicado en 14 pacientes (un caso de artrodesis bilateral) atendidos entre el año 2000 y el año 2008 en la Unidad de Cirugía de Pie y Tobillo del Hospital Universitario la Fe (Valencia) (tabla 1).
Tabla resumen de los pacientes incluidos en el estudio.
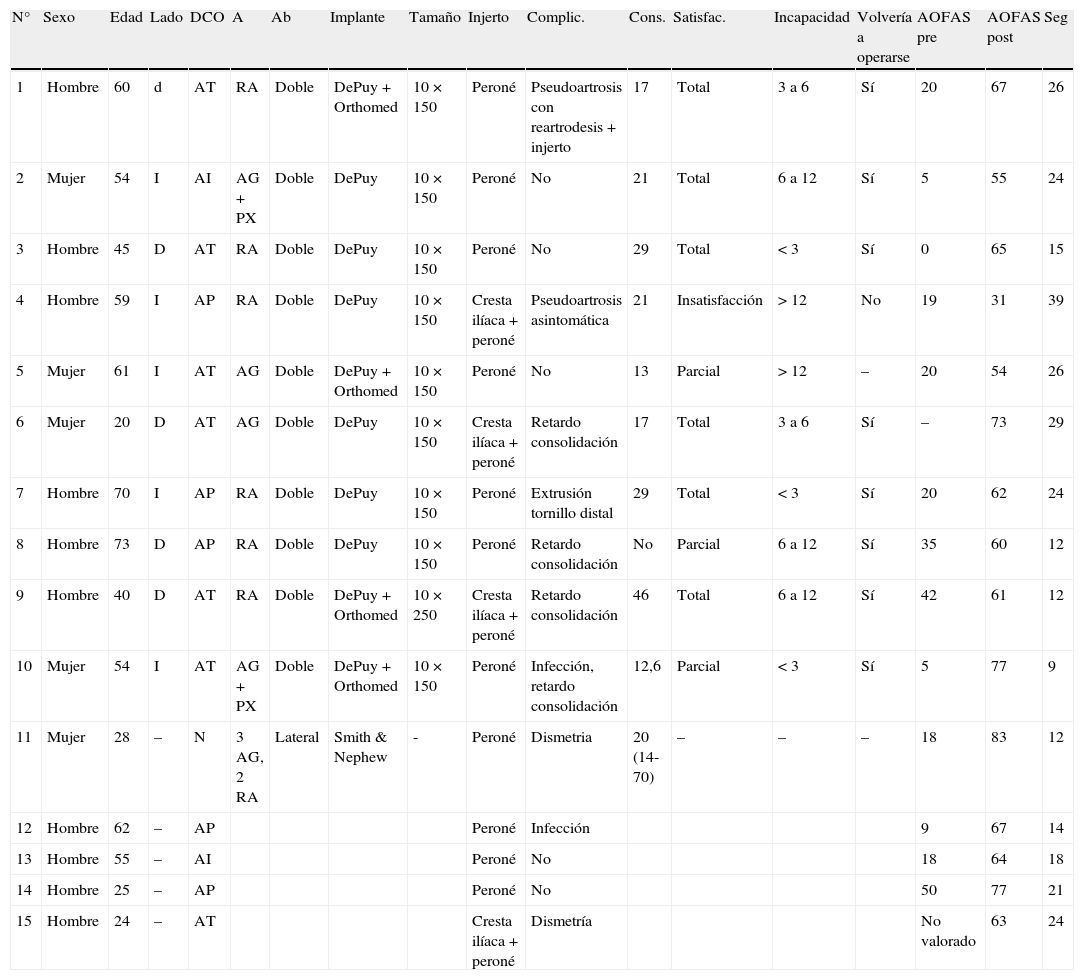
| N° | Sexo | Edad | Lado | DCO | A | Ab | Implante | Tamaño | Injerto | Complic. | Cons. | Satisfac. | Incapacidad | Volvería a operarse | AOFAS pre | AOFAS post | Seg |
| 1 | Hombre | 60 | d | AT | RA | Doble | DePuy+Orthomed | 10×150 | Peroné | Pseudoartrosis con reartrodesis+injerto | 17 | Total | 3 a 6 | Sí | 20 | 67 | 26 |
| 2 | Mujer | 54 | I | AI | AG+PX | Doble | DePuy | 10×150 | Peroné | No | 21 | Total | 6 a 12 | Sí | 5 | 55 | 24 |
| 3 | Hombre | 45 | D | AT | RA | Doble | DePuy | 10×150 | Peroné | No | 29 | Total | < 3 | Sí | 0 | 65 | 15 |
| 4 | Hombre | 59 | I | AP | RA | Doble | DePuy | 10×150 | Cresta ilíaca+peroné | Pseudoartrosis asintomática | 21 | Insatisfacción | > 12 | No | 19 | 31 | 39 |
| 5 | Mujer | 61 | I | AT | AG | Doble | DePuy+Orthomed | 10×150 | Peroné | No | 13 | Parcial | > 12 | – | 20 | 54 | 26 |
| 6 | Mujer | 20 | D | AT | AG | Doble | DePuy | 10×150 | Cresta ilíaca+peroné | Retardo consolidación | 17 | Total | 3 a 6 | Sí | – | 73 | 29 |
| 7 | Hombre | 70 | I | AP | RA | Doble | DePuy | 10×150 | Peroné | Extrusión tornillo distal | 29 | Total | < 3 | Sí | 20 | 62 | 24 |
| 8 | Hombre | 73 | D | AP | RA | Doble | DePuy | 10×150 | Peroné | Retardo consolidación | No | Parcial | 6 a 12 | Sí | 35 | 60 | 12 |
| 9 | Hombre | 40 | D | AT | RA | Doble | DePuy+Orthomed | 10×250 | Cresta ilíaca+peroné | Retardo consolidación | 46 | Total | 6 a 12 | Sí | 42 | 61 | 12 |
| 10 | Mujer | 54 | I | AT | AG+PX | Doble | DePuy+Orthomed | 10×150 | Peroné | Infección, retardo consolidación | 12,6 | Parcial | < 3 | Sí | 5 | 77 | 9 |
| 11 | Mujer | 28 | – | N | 3 AG, 2 RA | Lateral | Smith & Nephew | - | Peroné | Dismetria | 20 (14-70) | – | – | – | 18 | 83 | 12 |
| 12 | Hombre | 62 | – | AP | Peroné | Infección | 9 | 67 | 14 | ||||||||
| 13 | Hombre | 55 | – | AI | Peroné | No | 18 | 64 | 18 | ||||||||
| 14 | Hombre | 25 | – | AP | Peroné | No | 50 | 77 | 21 | ||||||||
| 15 | Hombre | 24 | – | AT | Cresta ilíaca+peroné | Dismetría | No valorado | 63 | 24 |
DCO: diagnóstico (AT: artrosis postraumática, AI: artropatía inflamatoria, AP: artrosis primaria, N: necrosis avascular), A: anestesia (RA: raquianestesia, AG: anestesia general, PX: plexo); Ab: abordaje; Complic: complicaciones; Cons: consolidación (valorado en semanas); Satisfac: satisfacción del paciente; Incapacidad: valorada en meses; Seg: seguimiento del paciente (en meses).
En la revisión del manuscrito original, uno de los revisores sugirió eliminar el siguiente párrafo: “Los primeros 10 pacientes fueron intervenidos entre el an¿o 2004- 2008 por el mismo cirujano, representando la continuacio¿n del trabajo publicado por otro de los autores15 referente a cinco casos consecutivos intervenidos entre el año 2000 y 2001 (tabla 1).
De los 15 casos, la distribución por sexo fue de 9 hombres (un paciente con artrodesis bilateral) y 5 mujeres, con una edad media de 46 años (rango de 20 a 70 años). La artrosis postraumática y/o secuela de fractura fue la indicación quirúrgica más frecuente, en 8 de los 15 casos, representando el 53% del total (debidas fundamentalmente a fracturas de pilón tibial asociadas o no con fracturas de calcáneo y astrágalo) seguido en frecuencia por la artrosis primaria en 4 casos (27% del total), dos casos de artropatía inflamatoria (13% del total) y un caso de necrosis avascular de astrágalo (7%). En todos los pacientes habían fracasado previamente otros tratamientos.
Evaluación preoperatoriaEn todos los pacientes se realizó una anamnesis detallada en cuanto a etiología, severidad del dolor e impotencia funcional. La exploración clínica registró puntos dolorosos, rango de movilidad y alineación del tobillo con un goniómetro. El estudio radiográfico comprendió una radiografía anteroposterior de ambos pies en bipedestación y radiografías laterales. Se completó el estudio con radiografías oblícuas y tomografía computarizada en los pacientes en los que existía dudas de afectación de la articulación subastragalina3. Se utilizó la escala AOFAS16,17(The American Orthopaedic Foot and Ankle Society Clinical Rating System Ankle-Hind Foot Scale) preoperatoriamente y postoperatoriamente, como sistema de valoración funcional, junto con una encuesta de satisfacción.
Técnica quirúrgicaLa técnica anestésica más frecuentemente empleada fue la raquianestesia (8 casos) seguida en frecuencia por anestesia general aislada (5 casos) y anestesia general combinada con bloqueo plexo poplíteo (dos casos).
Los pacientes fueron colocados en posición de decúbito supino sobre una mesa radiotransparente con un paquete de paños debajo de la nalga ipsilateral. La cirugía se realizó con isquemia mediante la colocación de un manguito en la raíz proximal del muslo ipsilateral a una presión 100 mmHg mayor que la presión arterial sistólica del paciente.
En cuanto al abordaje quirúrgico, en 5 casos se utilizó un abordaje lateral transfibular aislado con resección de los últimos 3 centímetros de maléolo peroneo (utilizado como injerto esponjoso), mientras que en los restantes 10 casos se combinó el abordaje lateral con un pequeño abordaje medial. En el 73% de los casos (11/15 intervenciones) se utilizó únicamente injerto autólogo del maleolo peroneo resecado, mientras que en los otros 4 procedimientos restantes (27%) se combinó injerto autólogo de peroné con injerto de cresta ilíaca, al tratarse de pacientes con defectos óseos postraumáticos severos (n=3) y fracaso de artrodesis previa con tornillos canulados (n=1).
Se localizó el punto de inserción del clavo en la intersección entre la línea que unía el plano sagital del segundo metatarsiano con el centro del talón y otra línea que unía en el plano coronal el tercio medio y el tercio posterior del talón. Mediante una incisión longitudinal de 3 centímetros, realizando una disección roma cuidadosa para no lesionar las estructuras neurovasculares (nervio y arteria plantar lateral y el nervio del abductor del quinto dedo), se introdujo bajo control con intensificador de imagen, la guía intramedular manteniendo el pie en 5° de valgo, dorsiflexión neutra y 5-10° de rotación externa.
Mediante un protector de partes blandas se realizó el fresado secuencial con aumentos progresivos de 1mm de diámetro a través de la guía, fresando habitualmente hasta 1mm más del diámetro del clavo deseado. Se introdujo el clavo comprobando la alineación del pie y se añadió el injerto extraído en el punto de fusión, favoreciendo la compresión de la zona de artrodesis con la impactación suave del clavo. A continuación se pusieron los pernos de bloqueo distales en astrágalo y calcáneo en sentido transversal lateral-medial, se volvió a impactar suavemente el clavo, y se encerrojó proximalmente con pernos transversales en sentido medial-lateral.
En nuestra revisión, en los primeros 10 casos se utilizó el clavo endomedular retrógrado VersaNail (DePuy®) de 10 x 150mm, suplementado con 1-2 grapas anteromediales de Orthomed en 4 de estos 10 casos al no objetivarse suficiente rigidez torsional intraoperatoriamente. En los 5 pacientes restantes se utilizó un clavo retrógrado de reconstrucción (Smith&Nephew®), las dimensiones del mismo no fueron registradas.
Pauta postoperatoiaSe realizó profilaxis antibiótica, iniciada en quirófano, con una cefalosporina de segunda generación hasta la retirada de los drenajes, a las 24-48 horas. Así mismo, se realizó profilaxis antitrombótica con heparina de bajo peso molecular, mantenida hasta el inicio de la carga con muletas. La herida fue revisada al alta hospitalaria, y posteriormente en la primera y segunda semana para retirada de los ágrafes. Se mantuvieron a los pacientes con una férula posterior suropédica entre 6-8 semanas postoperatorias, permitiéndose posteriormente la carga parcial mediante un sistema ortésico de descarga del calcáneo (CAMWALKER®) y no se autorizó la carga completa hasta evidencia radiográfica de consolidación.
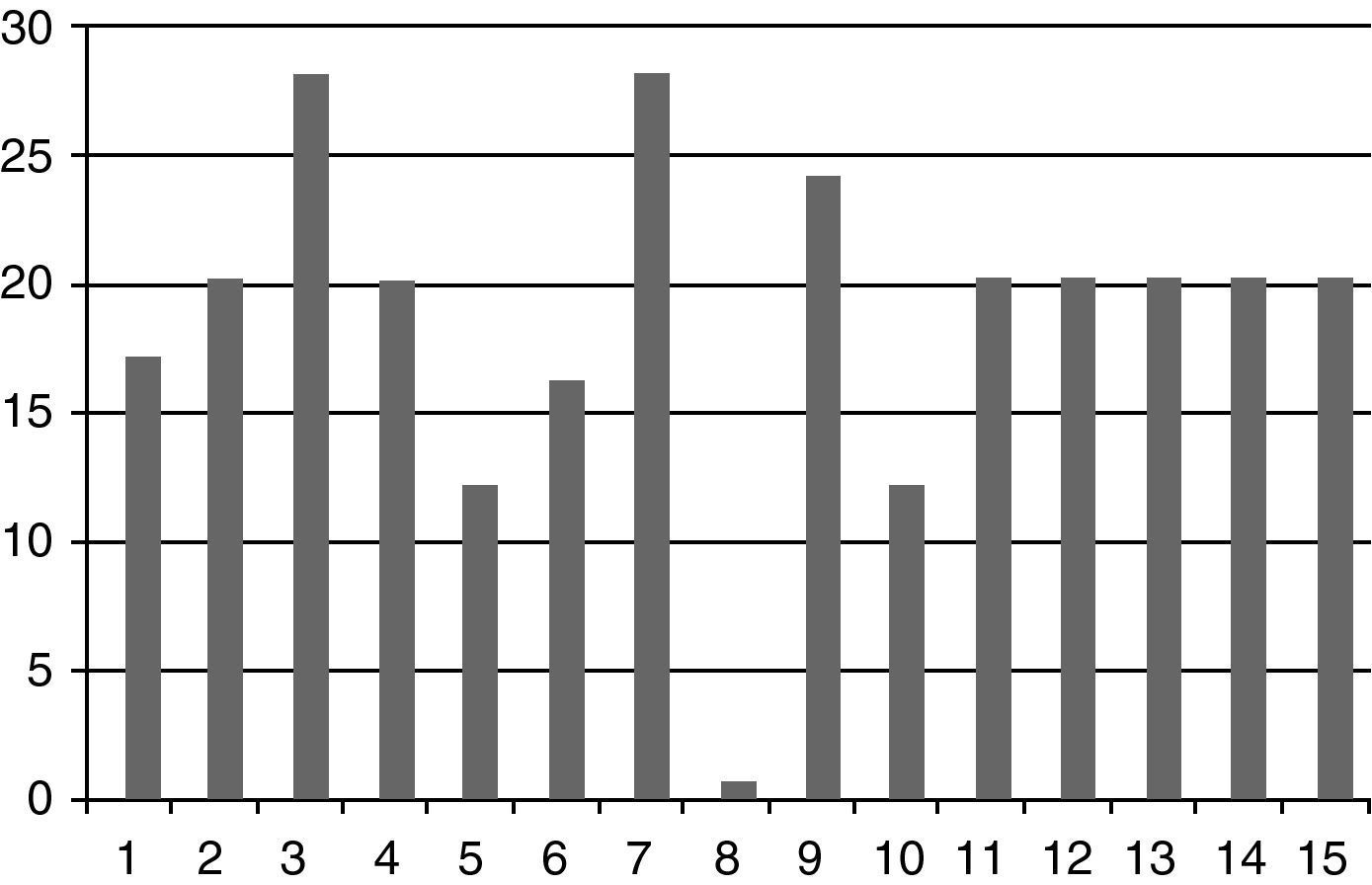
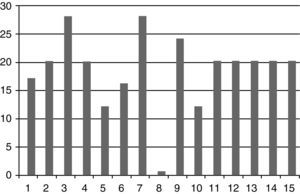
ResultadosSe obtuvo la consolidación en el 93% de los casos (14 de los 15 tobillos) en un tiempo medio de 20 semanas (mínimo 12 semanas, máximo 70 semanas) (fig. 1), con un tiempo medio de seguimiento de 20 meses (rango de 9 a 39 meses). La estancia media de hospitalización fue de 5,6 días (rango de 3 a 9 días).
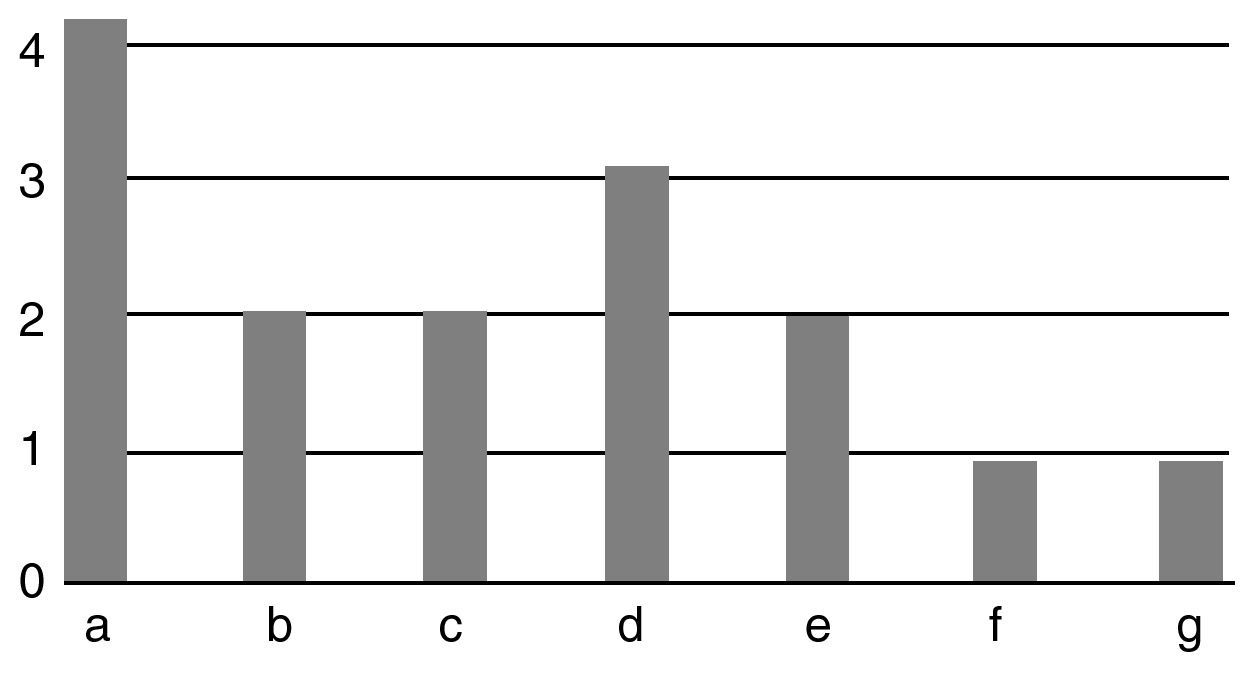
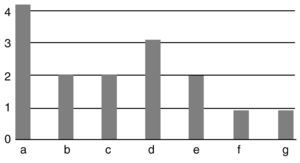
En 11 de los 15 casos (73% del total de pacientes) se registraron incidencias en la evolución postoperatoria: dos casos de retardo de consolidación resueltos con la dinamización del clavo a un tiempo medio de 4 meses; dos casos de pseudoartrosis (un caso de pseudoartrosis tibio-astragalina sintomática que se resolvió con la re-artrodesis mediante un nuevo clavo de mayores dimensiones y aporte de injerto de cresta y BMP, y un caso de pseudoartrosis subastragalina clínicamente asintomática); tres casos de dismetría, de los cuales sólo 1 caso precisó un alza en el calzado por presentar una dismetría > 1,5cm; dos casos de infección con buena respuesta a las curas locales y antibioterapia; una disestesia en el dorso del tobillo que se resolvió de forma espontánea y, por último, un caso de extrusión del perno distal, que se retiró con anestesia local (fig. 2).
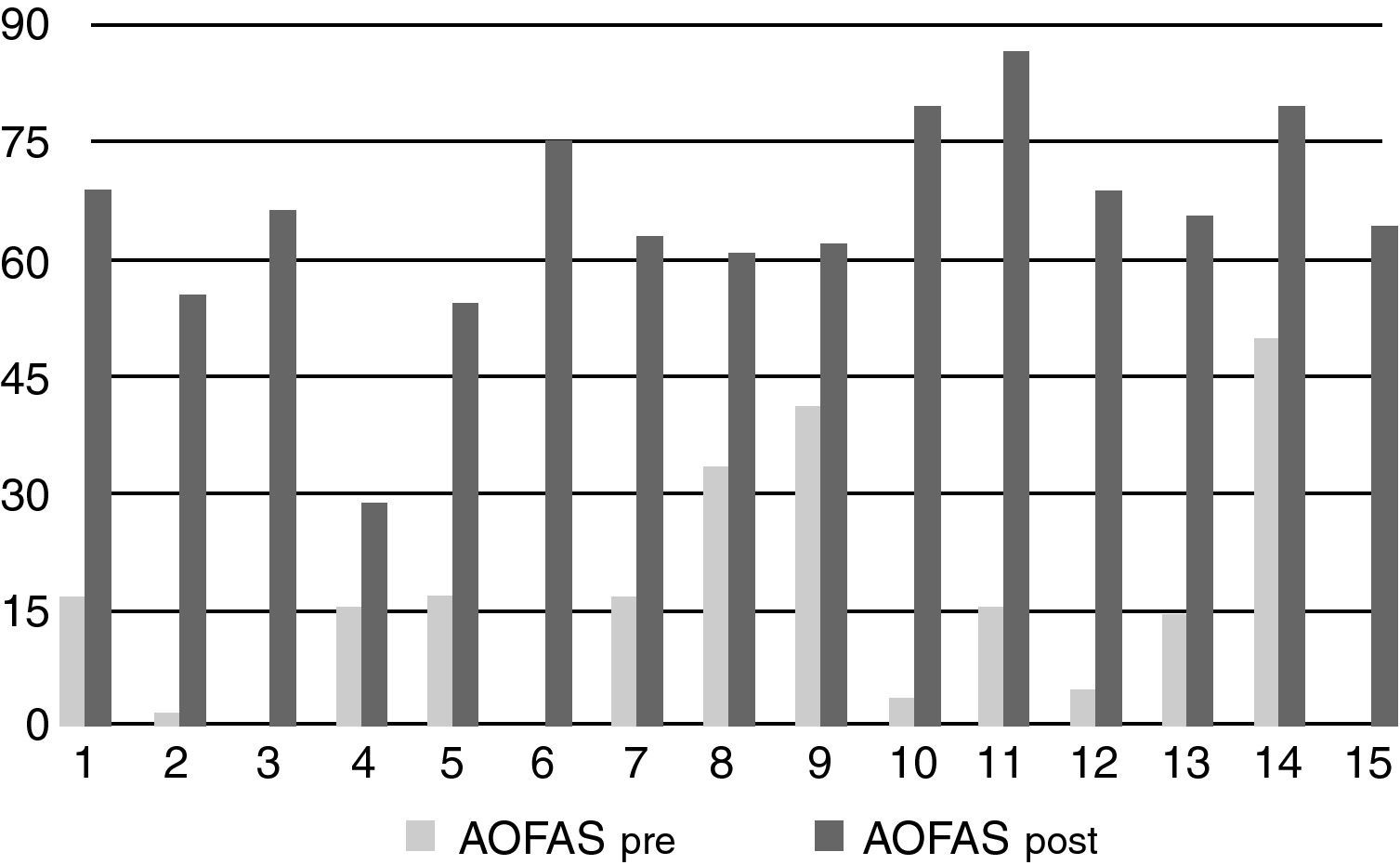
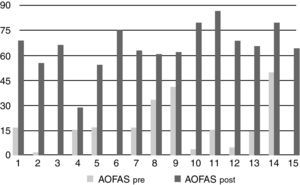
La mejoría media en la escala AOFAS fue de 43,8 puntos, pasando de una media preoperatoria en la escala AOFAS de 19,8 a una media postoperatoria de 63,6, a expensas fundamentalmente de la mejoría del dolor (fig. 3). Se valoró el grado de satisfacción de los pacientes: 7 pacientes (46% del total) mostraban una satisfacción total, 4 pacientes (27%) satisfacción con reservas, y 4 pacientes (27%) insatisfechos con el resultados, correspondiéndose estos últimos pacientes con los individuos más jóvenes del estudio. Nueve de los 15 pacientes (60%) respondieron afirmativamente a la pregunta de si volverían a operarse, tres pacientes (20%) respondieron de forma negativa y otros 3 (20%) no contestaron.
DiscusiónLas indicaciones de la técnica se han ido ampliado con el desarrollo de la tecnología del enclavado, dejando de estar considerada como cirugía de rescate en algunos casos a estar considerada la técnica quirúrgica de elección, especialmente en pacientes con hueso osteoporótico o artropatías inflamatorias, en los que la artrodesis con enclavado endomedular retrógrado parece obtener tasas de consolidación más altas que los métodos de artrodesis convencionales14.
El abordaje quirúrgico más frecuentemente empleado es el transfibular aislado con el paciente en decúbito supino, pudiendo añadir un pequeño abordaje medial con osteotomía del maleolo tibial para permitir la traslación medial del complejo calcáneo-astragalino, facilitando así una posición más precisa del clavo en el centro de la tibia18,19. Otros autores recomiendan el abordaje transaquíleo con el paciente en decúbito prono, lo que permite evitar cicatrices previas y obtiene una buena exposición de la articulación tibioastragalina, sin embargo, dificulta la monitorización del paciente por lo que no está muy extendida entre los cirujanos.
La técnica quirúrgica requiere la utilización frecuente del intensificador de imagen, por lo que muchos autores20-23, han descrito referencias anatómicas útiles para localizar el punto de entrada idóneo del clavo en el calcáneo y evitar una exposición prolongada innecesaria.
Las tasas de consolidación obtenidas en nuestro trabajo (93%, 14 de 15 casos) y el tiempo medio de consolidación (20 semanas) concuerdan con los datos publicados por otros autores. En la literatura médica se han descrito tasas de consolidación del 76% en 25 semanas (22 de 29 pacientes del trabajo de Goebel24) hasta tasas del 95% de consolidación en 20 semanas (19 de 20 pacientes del trabajo de Mendicino10). La literatura advierte que los pacientes fumadores tienen tasas de no consolidación significativamente mayores que los pacientes no fumadores25, en nuestro trabajo no pudo valorarse el hábito tabáquico de los pacientes.
Algunos autores26 advierten de peores resultados en pacientes con artropatías inflamatorias con tasas de consolidación más bajas y mayor número de complicaciones, en nuestra serie, sólo dos pacientes presentaban una etiología inflamatoria, no habiendo encontrado diferencias en este subgrupo respecto a los pacientes de etiología no inflamatoria.
Así mismo, aunque en nuestro trabajo se presentaron incidencias postoperatorias en un porcentaje importante de los pacientes (73%: 11 de los 15 casos), las únicas complicaciones importantes fueron dos casos de pseudoartrosis, de las que sólo 1 precisó intervención. Podrían, tal vez, obtenerse tasas de consolidación más altas con la dinamización sistemática del clavo en todos los pacientes, entre las 6 semanas y los tres meses. La extrusión de los tornillos de bloqueo distales (un caso en nuestra serie), también descrita en la literatura26 como complicación frecuente podría disminuirse con el bloqueo distal en sentido póstero-anterior en lugar del bloqueo en dirección lateral-medial, ya que el primero proporcionaría mayor amarre al armazón óseo del calcáneo.
No registramos ningún caso de infección profunda o pandiafisitis que obligase en última instancia a la amputación de la extremidad intervenida, complicación muy temida y nada desdeñable: dos casos de amputación registrados en el trabajo de Kile18, dos casos de amputación en el trabajo de Tavakkolizadeh26 o un caso de amputación en el trabajo de Mendicino10, con una tasa de complicaciones similar a nuestra serie (complicaciones en 30 de los 43 pacientes de la serie de Fazal27, de las que 7 correspondían a retardos de consolidación y 4 pseudoartrosis; o complicaciones en 19 de los 26 pacientes del estudio de Tavakkolizadeh26, con dos casos de fractura no desplazada).
Algunos autores18,28 han identificado la presencia de fracturas de estrés no desplazadas en los tornillos de bloqueo proximales y/o punta del clavo, tanto con implantes de acero como de titanio, que se resolvieron con inmovilización. No existía evidencia de hipertrofia cortical antes de la aparición de estas fracturas, pero sí durante la curación de las mismas. También los autores18,28 observaron hipertrofia cortical asintomática en la punta del clavo en algunos pacientes, sugiriendo que podría deberse a una concentración de fuerzas de estrés en la punta del clavo, sin que ninguno de estos pacientes desarrollase posteriormente una fractura de estrés sintomática, por lo que se desconoce si esta reacción hipertrófica cortical proximal es el proceso curativo a una fractura de estrés subclínica o un mecanismo adaptativo protector frente a las fracturas de estrés sintomáticas. En nuestro trabajo no tuvimos ningún caso de fractura de estrés, pero sí que se identificó una reacción cortical proximal en 4 pacientes, todos ellos asintomáticos.
Es dudoso el beneficio de realizar una cruentación abierta de la articulación subastragalina, pues aunque podría aumentar las tasas de consolidación, no parece que la pseudoartrosis subastragalina se traduzca en dolor. En nuestra serie, sólo un paciente desarrolló una pseudoartrosis subastragalina, que clínicamente fue asintomática, si bien no nos permite extraer conclusiones al respecto. Consideramos importante no sacrificar la articulación subastragalina, en pacientes que no muestren afectación a dicho nivel, debiendo descartarse el enclavado retrógrado y optar por otras técnicas de artrodesis tibioastragalinas que respeten la articulación subastragalina, manteniendo así la capacidad de inversión y eversión del pie.
En nuestro trabajo, la mejoría clínica de los pacientes, valorada por la escala AOFAS, fue fundamentalmente a expensas de la mejoría del dolor, pasando de una media preoperatoria 19,8 a una media postoperatoria de 63,6 similar a las tasas obtenidas en otros trabajos3,14,24,26,29. Las valoraciones más bajas en la escala AOFAS correspondían a los pacientes más jóvenes, con grandes expectativas en cuanto a demandas funcionales tras la cirugía, por lo que resulta de gran importancia informar claramente a los pacientes que el principal objetivo de este procedimiento es eliminar o disminuir el dolor, pero que seguirán teniendo limitaciones funcionales (fig. 4).
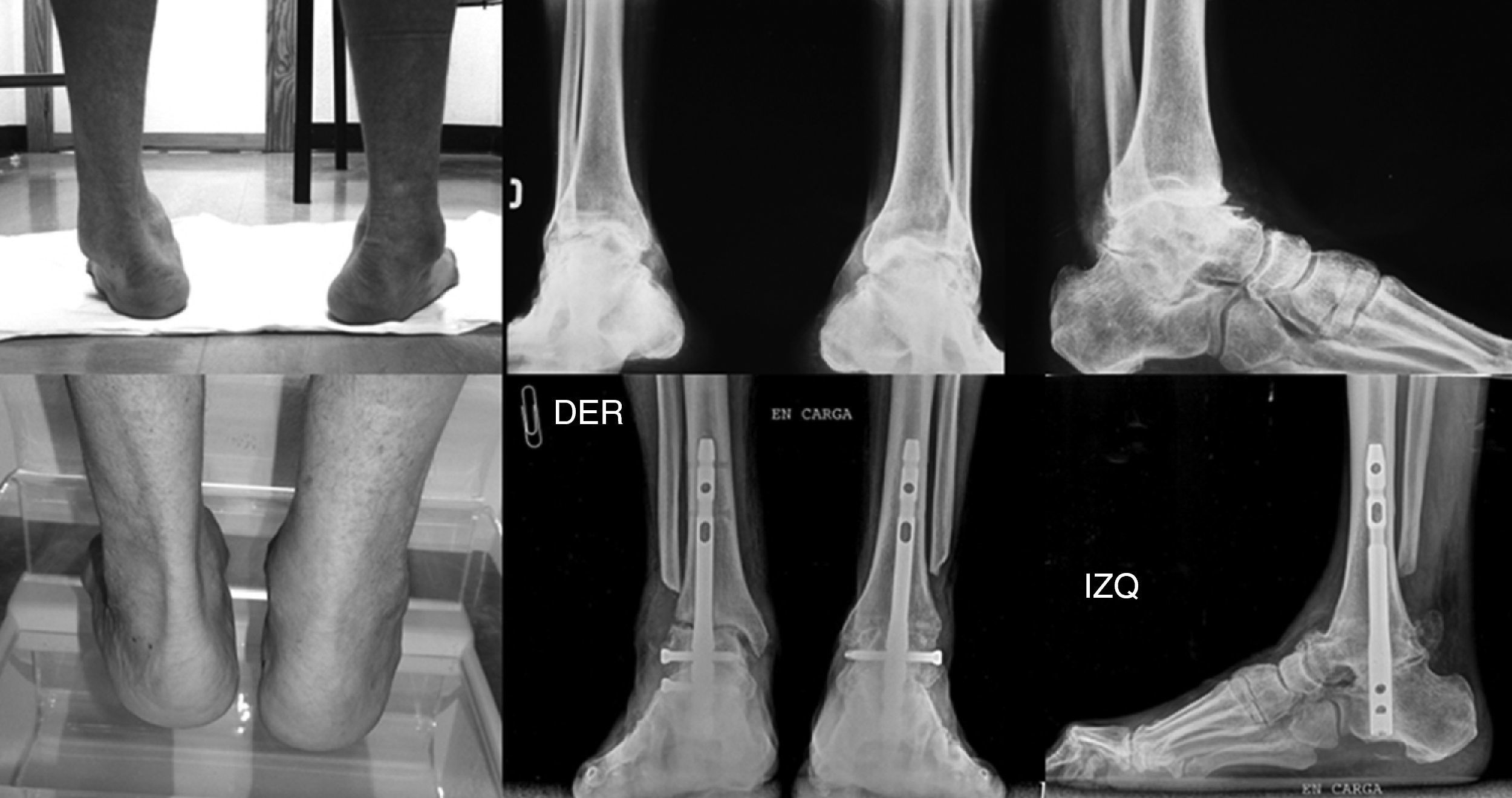
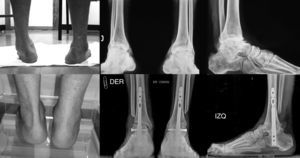
Superior: imágenes clínicas y radiográficas preoperatorias del sujeto n° 7 del estudio (caso de artrodesis bilateral) en el que se observa una marcada artrosis primaria bilateral con deformidad clínica evidente. Inferior: imágenes clínica y radiográficas postoperatorias del mismo sujeto, en las que se aprecia la consolidación de la artrodesis realizada en el lado izquierdo y la retirada del bloqueo proximal en el lado derecho para favorecer la artrodesis de la superficie tibio-astragalina.
Podemos concluir, que la artrodesis tibiotalocalcánea con enclavado endomedular retrógrado es una técnica quirúrgica útil en pacientes con afectación de la superficies articulares tibio-astragalina y subastragalina, que presenten dolor no controlable y en los que han fallado otras técnicas quirúrgicas, siendo de elección en pacientes con artropatía inflamatoria al asociarse con menor número de complicaciones y mayores tasas de consolidación que las técnicas clásicas de artrodesis con placas y tornillos. Sin embargo, es una técnica quirúrgicamente exigente, con un alto porcentaje de complicaciones, por lo que requiere una selección cuidadosa de los pacientes y una comunicación detallada para situarla al nivel de las expectativas del paciente.
Nivel de evidenciaNivel de evidencia IV.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.