Las fracturas del tercio proximal del húmero son frecuentes, representando el 4% de todas las fracturas1. En los próximos años se prevé un aumento en la esperanza de vida que condicionará un incremento de su prevalencia, fundamentalmente por su relación con la osteoporosis senil2. A diferencia de las fracturas del tercio proximal del fémur, las del húmero suelen presentarse en una población con mayor autonomía, por lo que dicha fractura puede condicionar un cambio en los requerimientos sociales, de forma que su tratamiento tiene una repercusión en el propio paciente, pero también en la sociedad. Muchas de estas fracturas presentan un mínimo desplazamiento y existe acuerdo en que su pronóstico es bueno con tratamiento conservador. Aproximadamente el 15% del total de las fracturas del tercio proximal del húmero se consideran inestables, y su tratamiento sigue siendo tema de controversia3,4. Con respecto al tratamiento, el abanico de posibilidades terapéuticas va del tratamiento conservador, pasando por la osteosíntesis (tornillos, placa, clavos endomedulares y sutura, cerclaje, fijación percutánea, etc.) y la sustitución de la cabeza humeral mediante hemiartroplastia. La indicación de cada uno de estos se basa en múltiples factores como clasificación de la fractura, edad, calidad ósea y desplazamiento. Existen evidencias en la literatura de que el tratamiento conservador en las fracturas complejas del húmero proximal va acompañado frecuentemente de dolor persistente, rigidez y alteración funcional del hombro4, pero también podemos encontrar estudios que ponen de manifiesto la falta de diferencias significativas en los resultados de estas fracturas al ser tratadas de manera conservadora o quirúrgica5.
Dentro del tratamiento quirúrgico de las fracturas más complejas (las de 4 partes y las fracturas-luxación según la clasificación de Neer6) se puede elegir o bien la reducción abierta estabilizada con diferentes tipos de osteosíntesis o la hemiartroplastia. La indicación de cada una de estas modalidades es aún tema de debate. Autores como Neer7,8 proponen la osteosíntesis para las fracturas en 3 partes y la hemiartroplastia para las fracturas en 4 partes, y en cambio otros como Jakob et al9 recomiendan una mínima fijación interna y rehabilitación precoz para las fracturas en 4 partes impactadas en el valgo. Un factor de considerable importancia al decidir un tipo de tratamiento u otro es la presencia de una de las complicaciones de las fracturas del tercio proximal del húmero: la necrosis avascular de la cabeza humeral. Las fracturas que tienen un mayor riesgo de necrosis son las de 3 (3-14%) y 4 partes (13-34%)10. Estudios anatómicos han demostrado experimentalmente la interrupción del aporte sanguíneo de la cabeza humeral en los tipos de fractura citados11. Al riesgo intrínseco del tipo de fractura deberá añadirse un aumento del porcentaje de necrosis cuando se realiza un tratamiento quirúrgico que exija una amplia exposición de partes blandas, así como la desperiostización del foco fracturario.
Considerando el tratamiento quirúrgico con hemiartroplastia para las fracturas desplazadas sus resultados son muy dispares en la literatura12-16 y sus indicaciones y correcto uso sigue siendo ampliamente debatido. Los resultados funcionales finales dependen fundamentalmente de factores propios del paciente y del tipo de fractura, pero también de factores inherentes a la técnica quirúrgica, así como del tratamiento postoperatorio. Respecto a la técnica quirúrgica, es muy importante para el resultado funcional final una correcta colocación anatómica de la prótesis en cuanto a altura, medialización y retroversión17-19. Otro factor importante que parece influir en el resultado funcional de las prótesis es la capacidad de consolidación de las tuberosidades en su lugar correcto, sobre todo la tuberosidad mayor12,13, por lo que la técnica quirúrgica tiene importantes implicaciones en el resultado funcional del tratamiento de estas fracturas. Dado que de entre todos los factores que pueden influir en el resultado final de las hemiartroplastias implantadas en fracturas complejas del húmero proximal, la técnica quirúrgica representa un factor variable por el cirujano, hemos diseñado un estudio para determinar la influencia de la versión en la cual se implanta la prótesis en la capacidad de consolidación de la tuberosidad mayor, así como la repercusión de la consolidación de la tuberosidad mayor en el resultado funcional final y en la percepción de la calidad de vida del paciente.
MATERIAL Y MÉTODO
Estudio prospectivo sobre 42 pacientes afectos de fractura del tercio proximal del húmero, a los cuales se les implantó una hemiartroplastia (en un paciente se implantó una prótesis en ambos hombros). Los pacientes fueron intervenidos entre los años 1996 y 2002, con una media de edad de 74,51 años (54-90) y una distribución por sexos de 32 mujeres y 10 hombres. Respecto a la lateralidad, 25 fueron hombros derechos y 18 izquierdos. Teniendo en cuenta que se produjo una pérdida de seguimiento de 11 pacientes por fallecimiento o problemas de salud que impidieron la evaluación final, queda una muestra de 31 pacientes (32 hemiartroplastias estudiadas con un caso bilateral). El seguimiento medio fue de 43,51 meses (13-72). La clasificación de las fracturas utilizada fue la de Neer. A todos ellos se les implantó una hemiartroplastia modular anatómica con cabeza humeral offset. La demora media desde la fractura hasta el tratamiento quirúrgico fue de 5,41 días (1-20).
En todos los pacientes se obtuvo preoperatoriamente un estudio radiológico consistente en las proyecciones en anteroposterior y perfil en el plano de la escápula, así como un estudio por tomografía computarizada (TC). La clasificación final de la fractura se realizó atendiendo a las imágenes radiológicas, la TC y la visión directa en quirófano de la fractura, obteniéndose una distribución de 2 casos de fractura en 2 partes de cuello anatómico, 14 casos de fractura en 3 partes, 5 casos de fractura-luxación en tres partes, 7 fracturas en 4 partes, 2 fracturas-luxación en 4 partes y 2 casos de fractura por impresión articular. A todos estos pacientes se les efectuó un estudio radiológico en el postoperatorio inmediato para evaluar la reducción de la tuberosidad mayor obtenida, estableciéndose 3 categorías: buena, regular y mala. Estas categorías se establecieron en función de dos parámetros. El primero es el anclaje de la tuberosidad mayor a la diáfisis, y el segundo la distancia entre la tuberosidad mayor y el punto superior de la prótesis que debe ser entre 5 y 10 mm. Si la radiografía (Rx) cumplía los dos parámetros se consideraba reducción buena (fig. 1), si cumplía uno de los dos se consideraba regular (fig. 2) y si no se daba ninguno reducción mala (fig. 3). Al final del seguimiento del paciente se realizó un nuevo estudio radiológico simple y una TC, una evaluación funcional y finalmente una valoración del estado de salud.
Figura 1. Correcta reducción postoperatoria inmediata de la tuberosidad mayor.
Figura 2. Reducción regular del troquíter en el postoperatorio inmediato.
Figura 3. Mala reducción de la tuberosidad mayor en el postoperatorio inmediato.
En el estudio tomográfico se determinaron dos puntos: por un lado la consolidación de la tuberosidad mayor al final del seguimiento (mínimo un año) en cortes convencionales, estableciéndose tres categorías: consolidación correcta, consolidación posterior y tuberosidad mayor migrada o ausente; y por otro se estudió la retroversión de la prótesis17-19, que se calcula tomando como referencia el ángulo epicóndilo-epitroclear en el codo19. Se coloca al paciente en la mesa de TC en decúbito supino con la extremidad afecta paralela a la mesa y paralela al eje longitudinal del cuerpo con el dedo pulgar dirigido al cenit. En esta situación se hacen cortes axiales en el tercio proximal del húmero y de la paleta humeral. En el tercio proximal del húmero se selecciona un corte en el que se observe la cabeza de la prótesis como un semicírculo con la pestaña posterior. Se traza una línea que una los dos extremos posteriores de la cabeza (corresponde a la línea posterior que cierra la semicircunferencia de la cabeza en el corte axial) y se dibuja una línea perpendicular a esta que pase por la pestaña posterior, obteniendo así el eje de orientación de la cabeza humeral. En la paleta humeral se selecciona el corte que despliega al máximo la misma, se traza una línea entre el punto más interno de la epitróclea y el punto más externo de epicóndilo, obteniéndose el eje epitrócleo-epicondilar. Se traslada este eje al tercio proximal húmero y se calcula el ángulo con el eje de orientación de la cabeza humeral, obteniendo así el ángulo de retroversión de la prótesis (fig. 4). Se hacen dos medidas de este ángulo en cortes de TC de las características descritas, aunque a un diferente nivel y se extrae la media de ambas.
Figura 4. Cálculo del ángulo de retroversión transportando el eje epicóndilo-epitroclear al corte axial proximal.
Para la valoración funcional se utilizó la escala de Constant20 tanto del brazo afecto como del contralateral, midiéndose la fuerza en pounds con un dinamómetro (equivalencia: 1 kg corresponde a 2 pounds).
Finalmente se realiza una valoración del estado de salud de estos pacientes mediante el instrumento de valoración EuroQol-5D21.
Para el análisis estadístico las variables cuantitativas se analizaron con la prueba de la «t» de Student cuando se comparaban dos categorías o con el análisis de la varianza de una vía (ANOVA) cuando fueron más de dos, aplicando la corrección de Tukey para comparaciones múltiples.
En las variables categóricas se utilizó la prueba de ji cuadrado. Asimismo, para analizar la relación entre dos variables cuantitativas se calculó el índice de correlación de Pearson. Finalmente se utilizó el índice kappa para establecer la concordancia entre variables.
RESULTADOS
Los resultados se han obtenido sobre una muestra de 32 hemiartroplastias colocadas en pacientes con fracturas del tercio proximal de húmero.
Resultados clínicos
El valor global medio de la escala de Constant de la serie en el brazo afecto fue de 61,12 (22-91), mientras que en la extremidad contralateral fue de 82 (63-95), siendo por tanto el valor de la escala de Constant diferencial entre ambas extremidades de 21,56 (4-52).
Desglosando la escala de Constant en sus diferentes categorías, en cuanto al dolor la puntuación media obtenida fue de 12,5 puntos (0-15). Al analizar la categoría de actividades de la vida diaria la puntuación media fue de 16,8 puntos sobre un máximo de 20 (4-20).
La puntuación media para cada una de las categorías del balance articular fue para la elevación anterior 6,1 (2-10) siendo en la extremidad contralateral 9,1 (6-10), para la abducción 5,7 (2-10) en la extremidad contralateral 8,9 (4-10), para la rotación externa 6,1 (0-10) y en el hombro contralateral 9,5 (6-10), finalmente para la rotación interna en el hombro afecto la puntuación media fue de 6,7 (2-10) y en la extremidad contralateral 8,6 (6-10).
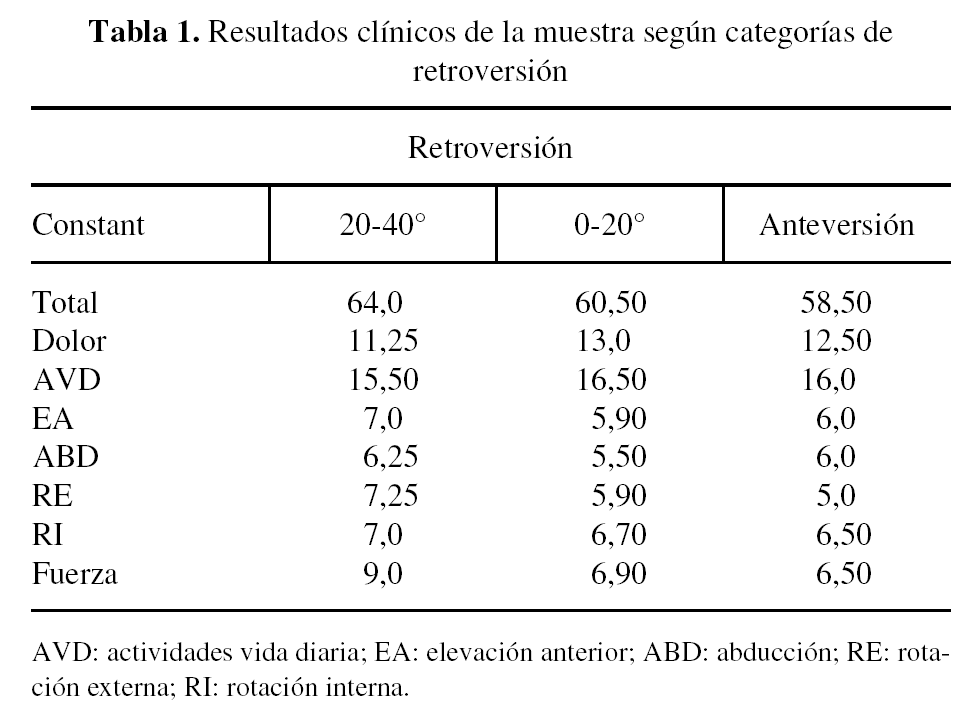
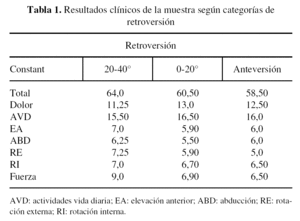
La fuerza muscular media, medida en pounds, fue de 7,3 p (2-20), que comparada con la fuerza media de la extremidad contralateral fue de 11,1 p (6-20). Los valores de Constant obtenidos para cada una de las categorías de retroversión se muestran en la (tabla 1).
Resultados radiológicos
La reducción del troquiter en la Rx postoperatoria inmediata se catalogó como buena en 16 pacientes, regular en 12 y mala en 4. Respecto a la consolidación del troquiter determinada por TC y radiología simple al final del seguimiento (mínimo de un año) se obtiene que consolidan correctamente 15 pacientes, consolidan en posición posterior 15 y no consolidan 2.
En cuanto al cálculo de la retroversión, en 8 pacientes se obtuvo una retroversión fisiológica entre 20-40°, en 20 una retroversión entre 0-20° y en 4 se obtuvo anteversión superior a 0°.
Complicaciones
En los pacientes incluidos en la serie no se presentó ninguna complicación peroperatoria, infección inmediata ni tardía ni lesión neurológica. En las 11 pérdidas de seguimiento tampoco se reseñó ninguna complicación peroperatoria ni postoperatoria hasta el cese de los controles. Como complicaciones sólo cabe destacar las 17 migraciones y malas consolidaciones de la tuberosidad mayor ya previamente indicadas, que sucedieron a lo largo del seguimiento, y sobre las que se decidió no realizar ninguna re-intervención, debido a la fragmentación de la tuberosidad mayor que impedía un correcto nuevo anclaje.
Valoración del estado de salud
El valor Euroqol-5D medio en estos pacientes según la escala visual analógica (EVA) fue de 0,68 (0,17-1,0) sobre un máximo de 1. En el EQ 2 que compara el estado de salud actual con el de los últimos 12 meses, se obtiene que 5 pacientes (15,6%) expresan una mejoría, 17 (53,1%) presentan un estado de salud igual al anterior y 10 (31,25%) refieren un empeoramiento. Finalmente en el EQ 3, que evalúa el estado de salud según una escala analógica visual, se obtiene un resultado medio de 64,5 sobre 100.
Estudio de correlaciones estadísticas entre variables
Hemos realizado varias correlaciones entre variables de nuestro estudio siguiendo la pauta de los tests estadísticos que se han expuesto en el apartado de material y método.
Al comparar la escala de valoración funcional de Constant y la consolidación obtenida de la tuberosidad mayor, muestra diferencias estadísticamente significativas (p = 0,000), es decir, que cuanto mejor sea la consolidación del troquiter mejor será el resultado funcional de la prótesis medido a través de la escala de Constant. Además, si se desglosa la escala de Constant en cada una de sus categorías se obtienen diferencias significativas respecto a actividades de la vida diaria (p = 0,002), elevación anterior (p = 0,000), abducción (p = 0,001), rotación externa (p = 0,000) y fuerza (p = 0,000). En cambio no se obtiene significación estadística respecto al dolor (p < 0,192) y la rotación interna (p < 0,260). Del análisis de los valores obtenidos se deduce que prácticamente la totalidad de los pacientes de la serie no presentan dolor tras la colocación de la hemiartroplastia, independientemente de la consolidación del troquiter. De igual manera, respecto a la rotación interna, no encontramos diferencias significativas.
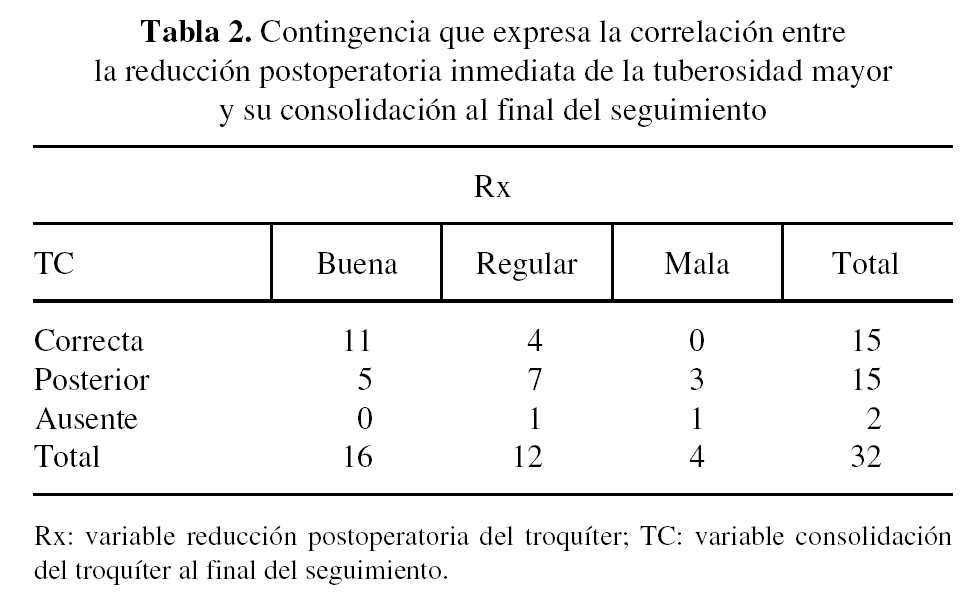
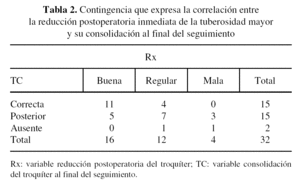
Al comparar la reducción postoperatoria inmediata de la tuberosidad mayor y la consolidación de la misma al final del seguimiento se observa la correlación expresada en la tabla de contingencia (tabla 2).
Si otorgamos a la variable Rx el valor 1 para una reducción postoperatoria buena, 2 regular y 3 mala, y a la variable TC el valor 1 a consolidación correcta, 2 posterior y 3 ausencia de consolidación, se observa en la primera columna que de los 16 pacientes cuya reducción inicial fue correcta en el postoperatorio inmediato, 11 consolidaron correctamente y 5 a posterior. En la segunda columna, de los 12 pacientes en los que se obtuvo una reducción regular postoperatoria, 4 consolidaron correctamente y 7 a posterior. Y en la tercera columna de los 4 pacientes en los cuales la reducción postoperatoria fue mala ninguno consolidó correctamente.
Al comparar las variables reducción postoperatoria de la tuberosidad mayor (Rx) y la escala de Constant mediante un análisis de la varianza, los valores de la escala de Constant para la variable Rx clasificada como 1 (reducción buena), 2 (regular) y 3 (mala) fueron respectivamente: 65,9; 59,1; 48,0; hallándose una relación lineal estadísticamente significativa (p = 0,037).
Al comparar la variable EuroQol-5D (test de percepción de salud) con la variable consolidación tuberosidad mayor (TC) no se obtuvieron diferencias significativas (p = 0,521), al igual que al comparar la variable EuroQol-5D con la escala de Constant tampoco se obtuvieron diferencias estadísticamente significativas con ninguna de sus categorías.
Al comparar la variable versión protésica con la escala de Constant, si se consideran dos categorías para la variable versión: fisiológica (20-40°) y no fisiológica (resto), los valores de Constant para cada una de estas categorías fueron 64,0 y 61,1 respectivamente, no encontrándose diferencias significativas (p = 0,558). Es decir, que existe una tendencia a mejor valor en la escala de Constant cuanto más anatómica sea la versión del implante, pero sin significación estadística.
De igual forma, si consideramos tres categorías para la variable versión protésica: fisiológica (20-40°), no fisiológica (0-20°) y ante versión superior a 0°, los valores de la escala de Constant fueron 64,0; 60,5 y 58,5 respectivamente, no hallándose tampoco diferencias significativas, a pesar de ello se sigue manteniendo la tendencia anterior; cuanto más fisiológica sea la versión del implante, mejor será el resultado funcional del mismo.
Finalmente se evalúa la relación entre las variables versión protésica y consolidación de la tuberosidad mayor mediante una tabla de contingencia y la prueba ji cuadrado, dando a la variable versión protésica dos categorías: fisiológica y no fisiológica, y a la variable consolidación otras dos: correcta y patológica. De esta manera se observa que en los pacientes que presentaban una retroversión protésica fisiológica (20-40°) la tuberosidad mayor consolida correctamente en el 62,5% de las ocasiones, mientras que en los que presentan una retroversión protésica no fisiológica la tuberosidad mayor consolida correctamente en el 41,7% (p = 0,306). Aunque no se observan diferencias estadísticamente significativas también existe una mayor capacidad de consolidación de la tuberosidad mayor con una versión protésica más fisiológica.
DISCUSIÓN
El tratamiento de las fracturas del húmero proximal sigue siendo un tema controvertido. El carácter fundamentalmente osteoporótico de las mismas2, y por ello su mayor frecuencia en la población de edad avanzada1, hace que la decisión de realizar un tratamiento quirúrgico o conservador tenga en cuenta múltiples variables. Si se opta por un tratamiento quirúrgico se han descrito distintos sistemas de osteosíntesis con resultados también dispares según el tipo de fracturas incluidas, la edad media de la serie analizada y el sistema de evaluación de resultados empleado. Los resultados funcionales de las hemiartroplastias indicadas por fractura compleja del tercio proximal del húmero son así mismo variables según la literatura revisada12-15, probablemente porque dependen de múltiples factores, desde factores epidemiológicos13 a factores de técnica quirúrgica12,13,22, así como a la capacidad de cumplimiento de una pauta postoperatoria de rehabilitación larga y exigente. Epidemiológicamente, la muestra de este estudio coincide con lo publicado en la literatura1,2, representado una mayor incidencia de estas fracturas en la población femenina (32/10) y de edad avanzada (74 años de media).
La clasificación de este tipo de fracturas siguiendo cualquiera de las dos actualmente más en uso (la clasificación de Neer6 y la del grupo AO) sigue careciendo de la reproducibilidad y concordancia necesarias para poder evaluar y comparar los resultados entre las distintas series publicadas23,24. En el presente estudio, la clasificación final de la fractura fue realizada tras el análisis de las pruebas de imagen (radiología simple y TC) y de la visión directa en el acto quirúrgico de la fractura. La clasificación de Neer es fundamentalmente anatomopatológica de interpretación por imagen, de manera que en aquellas fracturas que son tratadas por cirugía abierta, el estudio por imagen establece una clasificación de presunción, que se corrobora o cambia tras la observación directa de la fractura en el acto quirúrgico, tal y como recientemente ha descrito Neer25. Probablemente técnicas de imagen de reciente expansión como la reconstrucción en 3 dimensiones (3D) de la TC ayudarán en el futuro a una mejor selección de los pacientes candidatos a hemiartroplastia por fractura del húmero proximal, pero en el momento del estudio no eran de uso sistemático.
De entre todos los agentes que influyen en el resultado final de las hemiartroplastias implantadas como tratamiento de las fracturas complejas del húmero proximal, la técnica quirúrgica representa uno de los factores importantes modificable por el cirujano. El objetivo técnico esencial es restablecer la anatomía mediante un implante correctamente colocado en el que las tuberosidades consoliden entre ellas y con la diáfisis, permitiendo de este modo un restablecimiento funcional de la articulación. Dado que la integridad del manguito rotador es necesaria para la correcta acción del deltoides, y de este modo conseguir un hombro funcional, la consolidación de las tuberosidades es primordial para permitir una funcionalidad posterior26. Una de las dificultades técnicas más importantes consiste en el correcto posicionamiento del implante respecto a la altura y versión del mismo13,22. Una vez identificadas las tuberosidades fracturadas y realizada la exéresis de la cabeza humeral, no existen referencias respecto a cuál es la altura y versión correctas a las cuales implantar la prótesis. Tradicionalmente se han usado sistemas poco fiables como la corredera bicipital27,28, el afrontamiento de la cabeza protésica a la glena y la distancia entre la cabeza protésica y el acromion12. Recientemente algunos implantes incorporan en su instrumental guías externas para intentar mejorar el posicionamiento protésico, pero también son imprecisas y sujetas a errores técnicos.
Los resultados funcionales globales obtenidos en este estudio son equiparables a los obtenidos en la literatura12,15, a pesar de la dificultad en la comparación por el uso de sistemas de evaluación distintos, obteniéndose un valor medio de la escala de Constant de 61,2 puntos, con un buen resultado respecto al dolor y a las actividades de la vida diaria, probablemente por la edad avanzada de estos pacientes y su baja demanda funcional, un nivel medio de elevación anterior y abducción de 90° y valores de rotación externa e interna dentro de una función aceptable.
De los resultados obtenidos en este estudio se desprende que existe una relación estadísticamente significativa entre la correcta situación del implante y la consolidación de la tuberosidad mayor y el resultado funcional final, de manera que aquellos pacientes que presentaban una consolidación correcta de la tuberosidad mayor obtenían una puntuación en la escala funcional de Constant significativamente mejor que aquellos en los que no consolidaba. Cuando se valoró específicamente el dolor y la rotación interna no se encontró significación estadística con los resultados funcionales, probablemente porque la mayoría de los pacientes no referían dolor, y la rotación interna podía efectuarse incluso en ausencia de tuberosidades consolidadas gracias a la acción del pectoral mayor. Así mismo, la capacidad de consolidación de la tuberosidad mayor se correlaciona con la capacidad de alcanzar una correcta reducción de la misma en el postoperatorio inmediato. Se obtuvo una reducción postoperatoria buena en el 50% de los pacientes, una regular en el 37% y mala en el 12% y esto llevó a una consolidación correcta de la tuberosidad mayor en el 46% de los pacientes, posterior en el 46% y ausente en el 6%. De igual manera, el obtener una correcta reducción postoperatoria se correlaciona también significativamente con el mejor resultado funcional final. Por los resultados obtenidos en este estudio se puede afirmar que la consolidación de la tuberosidad mayor es un factor determinante en el resultado final de las hemiartroplastias en el tratamiento de las fracturas del húmero proximal. Diferentes autores como Boileau et al13, que estudian los factores asociados a malos resultados en hemiartroplastias indicadas en fracturas de tercio proximal de húmero, concluye que el factor más significante asociado a malos resultados funcionales es la malposición o la migración de las tuberosidades. Tanner y Cofield29 identifican el desplazamiento de la tuberosidad mayor como la complicación más común después de una prótesis por fractura proximal del húmero.
En nuestro estudio se observa que existe una correlación entre la retroversión y el resultado funcional de la prótesis, así cuanto más se acerque la retroversión del implante a la fisiológica (20-40°) mejor puntuación en la escala de Constant se obtiene, a pesar de que las diferencias no son significativas. Así mismo, se observa una correlación entre la versión del implante y la capacidad de consolidación de la tuberosidad mayor, aunque tampoco muestra significación estadística, así con una versión protésica fisiológica (20-40°), la tuberosidad mayor consolida correctamente en el 62,5% de las ocasiones, mientras que en los que presentan una versión protésica no fisiológica la tu-berosidad mayor consolida correctamente en el 41,7% (p = 0,306). Esto podría deberse a que se trabaja con una muestra pequeña para cada grupo de retroversión estudiado y a que el resultado funcional de la prótesis sea multifactorial, precisando por ello una muestra mayor para poder definir si existe significación estadística. El error más común encontrado en la serie es el exceso de anteversión, reflejando probablemente un intento de evitar la retroversión excesiva, que como ha sido demostrado por Boileau et al12 provoca un exceso de tensión en el anclaje de la tuberosidad a la diáfisis y conlleva a una migración de la misma y a una consolidación en posición inadecuada. El aumentar la anteversión también favorece la no consolidación al aumentar la tensión de la sutura en exceso al realizar la rotación interna.
Sobre la influencia que los resultados funcionales de estas prótesis tienen en la percepción del estado de salud de los pacientes medido a través de la escala EuroQol-5D se debe destacar que la mayoría de estos pacientes, el 96,8%, o no tienen dolor o tienen un dolor leve, siendo de capital importancia en esta serie de pacientes de edad avanzada (media de 74 años), y con una demanda funcional menor. Por ello no se ha podido obtener ninguna correlación entre la percepción de salud y la versión del implante o la consolidación del troquíter.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.
Correspondencia:
C. Torrens.
Servicio de Cirugía Ortopédica y Traumatología IMAS. Hospital del Mar.
Passeig Marítim 25-29. 08003 Barcelona.
Correo electrónico: 86925@imas.imim.es
Recibido: febrero de 2005.
Aceptado: noviembre de 2005