21 y 53 años, que habían sufrido amputaciones de 5 dedos (3 casos) y 4 dedos (2 casos), fueron tratados mediante la transferencia de un colgajo combinado de segundo y tercer dedo en tándem. Todos fueron intervenidos en fase aguda o subaguda. Cuatro de ellos habían sufrido la amputación del pulgar, cuya reconstrucción se realizó mediante trasplante de dedo gordo del pie en los tres casos y con reimplante ectópico del dedo medio (de urgencia) en un caso. La reconstrucción del pulgar primó sobre las otras y se hizo una semana antes que la de los dedos con el colgajo tándem. Resultados. Todos los trasplantes sobrevivieron. El seguimiento mínimo fue de seis meses tras la operación. En todos los casos se consiguió, al menos, una pinza trípode estable. En el pie no hubo casos de entrecruzamiento, dolor permanente en la marcha o déficit funcionales manifiestos. La encuesta sobre la secuela estética objetiva revela que ésta es importante para nosotros, pero no tanto para el enfermo. Todos repetirían y aconsejarían la misma a otros enfermos que se encontrasen en igual situación. Conclusión. La complejidad de la reconstrucción de la mano metacarpiana implica consideraciones en la posición y número de dedos transferidos, en el manejo de la pérdida de sustancia asociada y en la gestión de vasos receptores. La transferencia combinada del segundo y tercer dedo permite la recuperación de la pinza trípode y un alto grado de satisfacción de los pacientes. La secuela, estéticamente mayor, es compensada en nuestra opinión por la mayor estabilidad en la prensión y en la pinza. La intervención es recomendable para pacientes que hayan sufrido amputaciones de tres dedos trifalángicos proximales al pliegue comisural.
El manejo de la amputación multidigital es complejo, y sin duda está en el puesto más alto de dificultad en el tratamiento de la «mano traumática». Se requieren técnicas clásicas (colgajos, transferencias tendinosas, alargamientos, etc.) y otras, ya no tan modernas, como la transferencia de dedos de los pies o los colgajos libres.
La rehabilitación de la mano gravemente mutilada con dedos del pie sobrepasa con mucho lo alcanzable con técnicas clásicas (pinza básica y prensión de objetos)1,2.Los dedos del pie permiten aumentar el diámetro de la prensa y, por lo tanto, la capacidad de sujetar objetos más grandes y proporcionan sensibilidad facilitando la pinza de objetos delicados.
Aunque el hecho de tener un dedo del pie en cada extremo de la pinza es un logro frente a métodos convencionales, la mayoría de los autores considera que la meta no es una pinza básica, sino una pinza tipo trípode. En la pinza trípode al menos dos dedos se enfrentan al pulgar, obteniendo así una prensa y una pinza mucho más estables y fuertes.
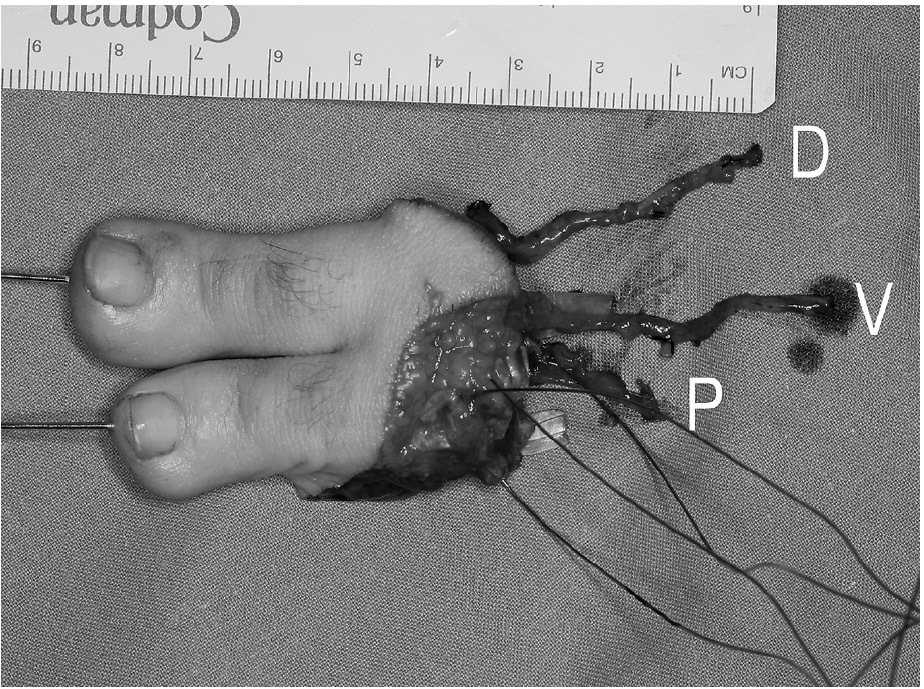
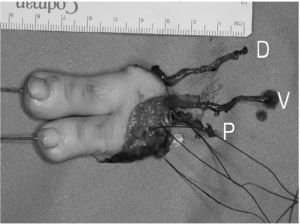
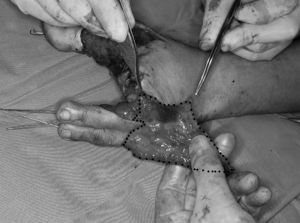
El colgajo de segundo y tercer dedo del pie en tándem fue introducido con el objetivo de proporcionar una pinza trípode en manos gravemente mutiladas3-5. Tras un período de rediseño, para disminuir las secuelas en la zona donante, y de definición de sus indicaciones, el colgajo tándem está actualmente considerado como el método que proporciona la mejor reconstrucción en amputaciones multidigitales proximales al pliegue comisural6-10 (fig. 1).
Figura 1. El colgajo combinado del segundo y tercer dedo. D: primera intermetatarsiana dorsal; P: segunda intermetatarsiana plantar; V: vena subcutánea dorsal.
El propósito de este trabajo es presentar los resultados de nuestra experiencia en 5 pacientes consecutivos, en los que hemos efectuado una transferencia del colgajo tándem en manos gravemente mutiladas.
MATERIAL Y MÉTODO
Desde febrero de 1995 a noviembre de 2004 hemos realizado 95 transferencias de dedos del pie a la mano, con una supervivencia de 94/95. En esta serie están incluidos 5 casos de transferencia de segundo y tercer dedo combinados, que son el motivo de este trabajo (tabla 1).
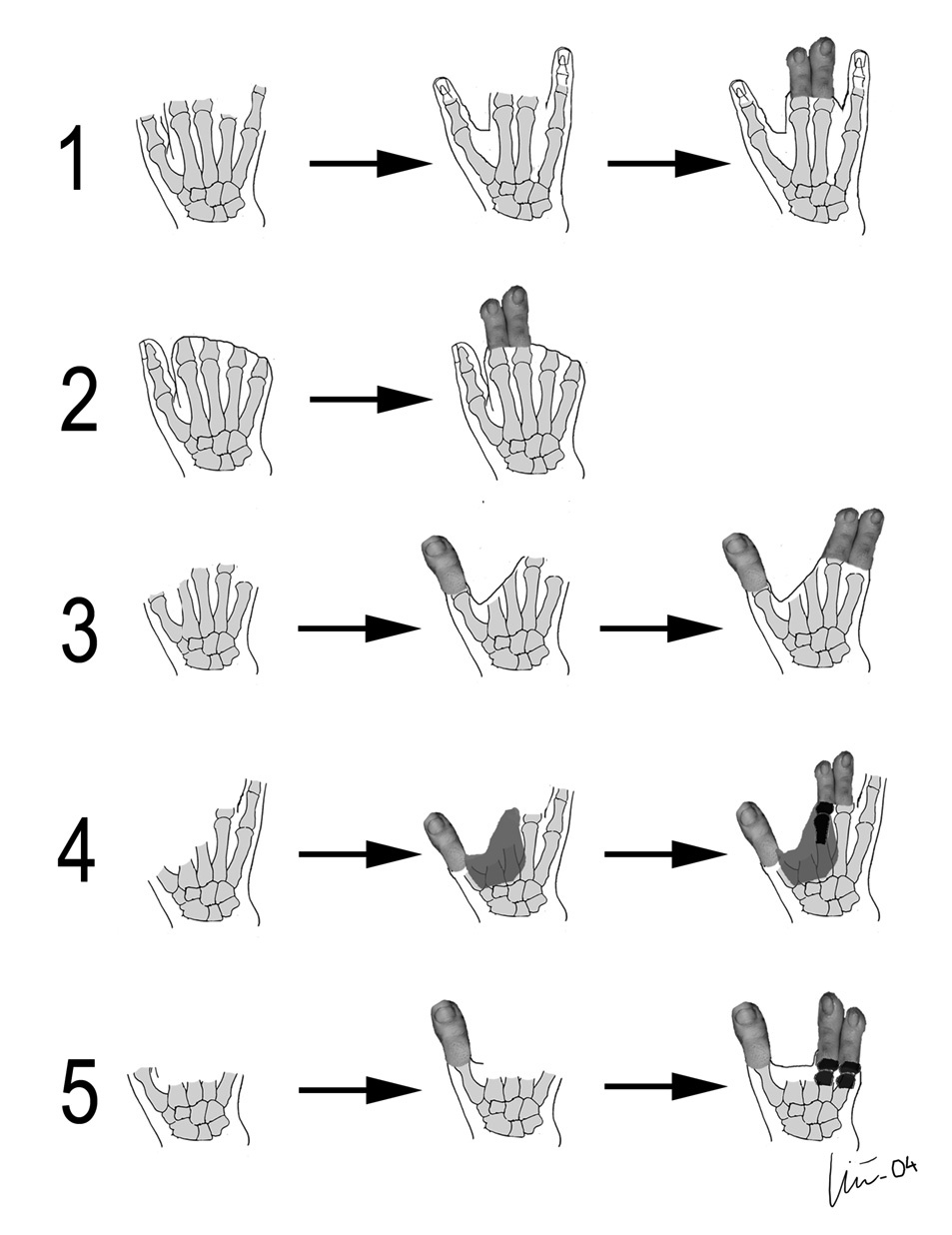
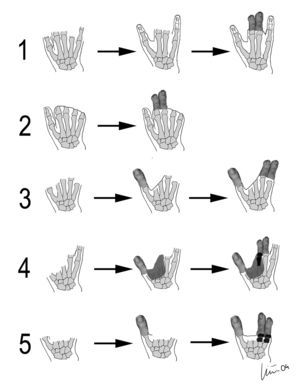
Todos los pacientes de este grupo habían sufrido graves mutilaciones de la mano: 3 pacientes amputaciones de 5 dedos y 2 de 4. Uno preservó el pulgar y otro una porción del quinto dedo. La mano dominante era la interesada en 4 casos. En todos los casos la lesión ocurrió en el trabajo: dos mecánicos de mantenimiento, dos operarios de máquinas tipo prensa y una carnicera (fig. 2).
Figura 2. Representación esquemática de los defectos y su reconstrucción (de arriba abajo casos 1 al 5). El paso intermedio corresponde a la transferencia del neopulgar (casos 3, 4 y 5) o reimplantes ectópicos (caso 1). La segunda transferencia se realizó una semana después del trasplante del dedo gordo en todos los casos.
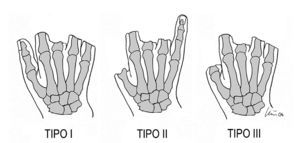
Hemos clasificado las lesiones en tres grupos. Tipo I: faltan todos los dedos trifalángicos; tipo II: faltan los dedos radiales, incluyendo el pulgar, conservando únicamente un dedo de la vertiente cubital y tipo III: faltan todos los dedos incluyendo el pulgar. A su vez se las subdivide en tipos A-D según el nivel de amputación del pulgar.
Dos pacientes fueron vistos de urgencia. En un paciente, con un aplastamiento-avulsión de los cinco dedos (caso 1), se pudo reimplantar un pequeño segmento del dedo medio en posición del pulgar y el dedo anular en la posición del meñique. El otro (caso 4) había sufrido el atrapamiento de la mano en una prensa selladora térmica y, salvo una porción del quinto dedo, el resto de la mano había sufrido una quemadura profunda que afectaba los intrínsecos y los metacarpianos. En estos dos pacientes, tras el desbridamiento de urgencia comenzamos la reconstrucción a las 72 horas. Los otros tres pacientes fueron remitidos para valoración entre 3 y 5 semanas después del accidente.
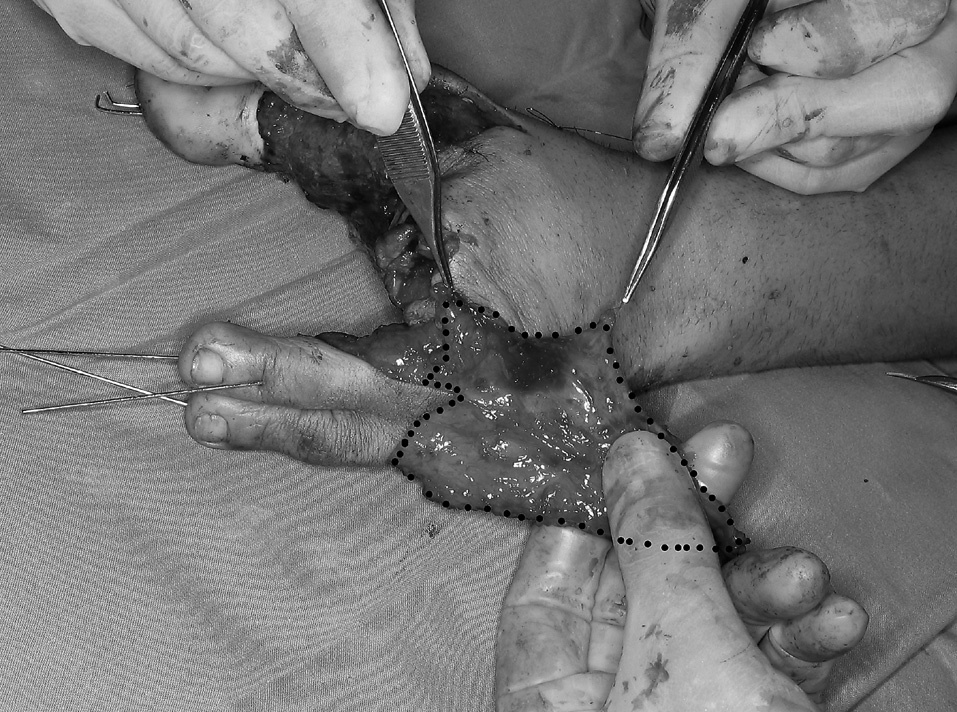
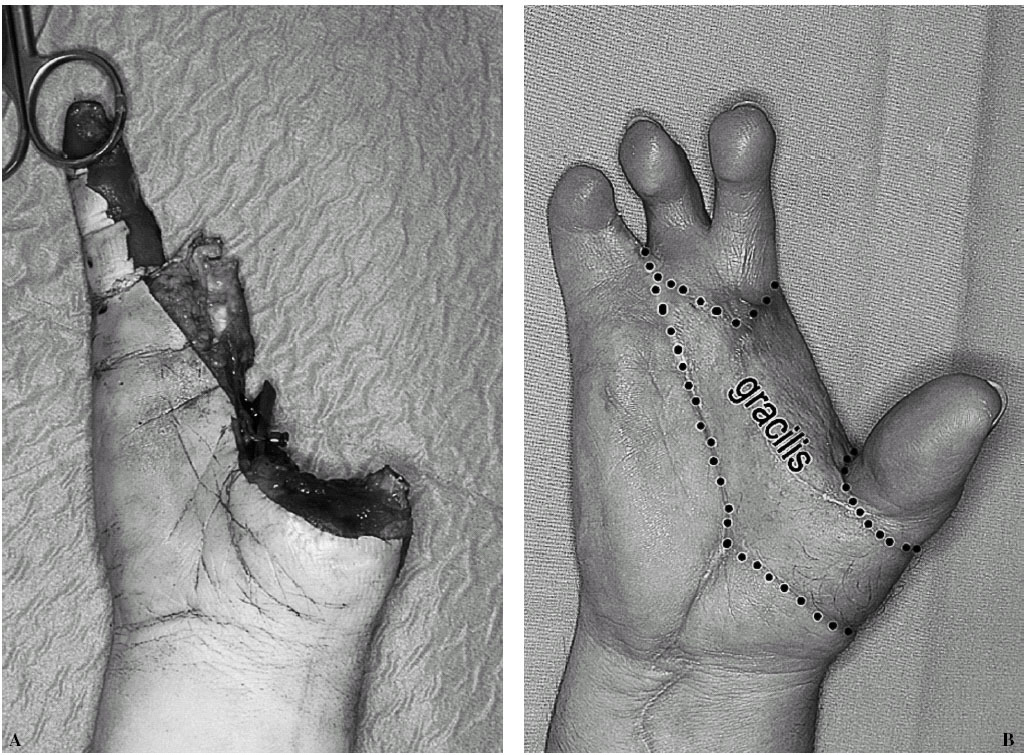
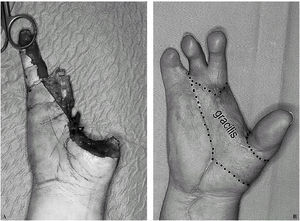
Las lesiones más graves (los tipos II y III) se asociaron a pérdida de sustancia concomitante y requirieron procedimientos asociados para solventarla. Un caso de pérdida de sustancia masiva requirió un colgajo libre de músculo gracilis, que fue transferido en el mismo tiempo quirúrgico que la reconstrucción del pulgar. En los otros dos (casos 3 y 5) pudimos solucionar los defectos mediante colgajos fasciosubcutáneos del dorso del pie asociados al dedo del pie11 (fig. 3).
Figura 3. Colgajo tándem con extensión fasciosubcutánea (en puntos) para cobertura de defectos moderados.
La técnica de elevación del colgajo ha sido descrita en la literatura3-6. Nosotros hemos añadido la posibilidad de incluir una porción fasciosubcutánea que evita la necesidad de colgajos cutáneos adicionales12-14 en pérdidas de sustancia moderada11. En cuanto a la piel incluida con los dedos, en ningún caso sobrepasó el vértice de la primera y tercera comisuras, salvo la extensión fasciosubcutánea anteriormente referida en dos casos. En todos los pacientes la piel se aproximó sin tensión, consiguiéndose el cierre primario de la zona donante. En la zona donante no intentamos colapsar el espacio dejado por los dedos transferidos, ni ninguna forma de estabilización de los metatarsianos o reconstrucción del ligamento intermetatarsiano8. En el postoperatorio inmediato el pie se mantuvo elevado con un vendaje blando, permitiendo la carga según la tolerancia.
A todos los pacientes se les administró, justo antes de la reperfusión del colgajo, un bolo de 1.000 unidades internacionales (UI) de heparina. En el postoperatorio se administró una mezcla de 500 ml de dextrano 40.000 al 5% con 5.000 UI de heparina a un ritmo de perfusión de 25 ml/hora (dosis estándar para un paciente de 70 kg de peso) durante 4 días. Los colgajos se controlaron por el personal de enfermería familiarizado con la microcirugía de forma horaria durante las primeras 48 horas mediante sonda doppler en cada dedo, valorando el color y el relleno capilar. A partir del tercer día se espaciaron los controles cada 3 horas hasta el alta, al quinto día.
En la fecha de la última revisión, se les entregó un cuestionario. Al no ser anónimo, se les instó a contestar de forma crítica para valorar posibles mejoras futuras. Los enfermos valoraron las secuelas funcionales del pie y la mano mediante una escala visual analógica (EVA) (no limitación, no dolor = 0 limitación incapacitante, dolor insoportable = 10) y las estéticas (normal = 0 muy deformado = 10). También valoramos las secuelas del pie según la escala AOFAS15 excluyendo los apartados de movilidad y alineación de los dedos, puesto que al transferirlos estaban ausentes en el pie. Finalmente, se les preguntó si repetirían la operación y si la aconsejarían a otros pacientes en similares circunstancias. Por otro lado, un grupo de 10 voluntarios que acudían a consulta por otro motivo, aceptaron valorar la secuela estética del pie con la misma escala y normas que los pacientes, visualizando las fotografías en un ordenador, ocultándoles el motivo de la intervención y el resultado funcional.
RESULTADOS
Las transferencias
El colgajo se basó en dos arterias en 4 casos y en tres en uno. Las anastomosis se realizaron en la palma o en la región cubital. El drenaje venoso se realizó a través de una vena del dorso de la mano. Todos los nervios que se aislaron en el colgajo donante se suturaron a colaterales o comisurales según correspondiera. En cuanto a los tendones, se repararon sólo los flexores largos del pie a los superficiales de la mano, para obtener función independiente.
Todos los colgajos sobrevivieron en su totalidad (figs. 4-6). Dos pacientes requirieron reexploración por apreciarse signos de insuficiencia arterial, a las 12 y 48 horas respectivamente. En el primer caso (caso 1) se detectó un hematoma en la palma que había obstruido las anastomosis. En el segundo, uno de los dedos mostró signos de hipovascularización, debido a la excesiva longitud de la arteria. Tras acortar el exceso de arteria redundante, se reanastomosó, reperfundiéndose el dedo sin más complicaciones.
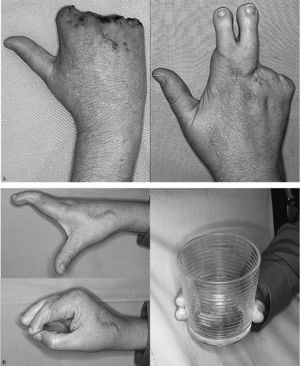
Figura 4. Caso 2. Mano tipo I. Aspecto de la mano antes (A) y a los dos años y medio de la intervención (B).
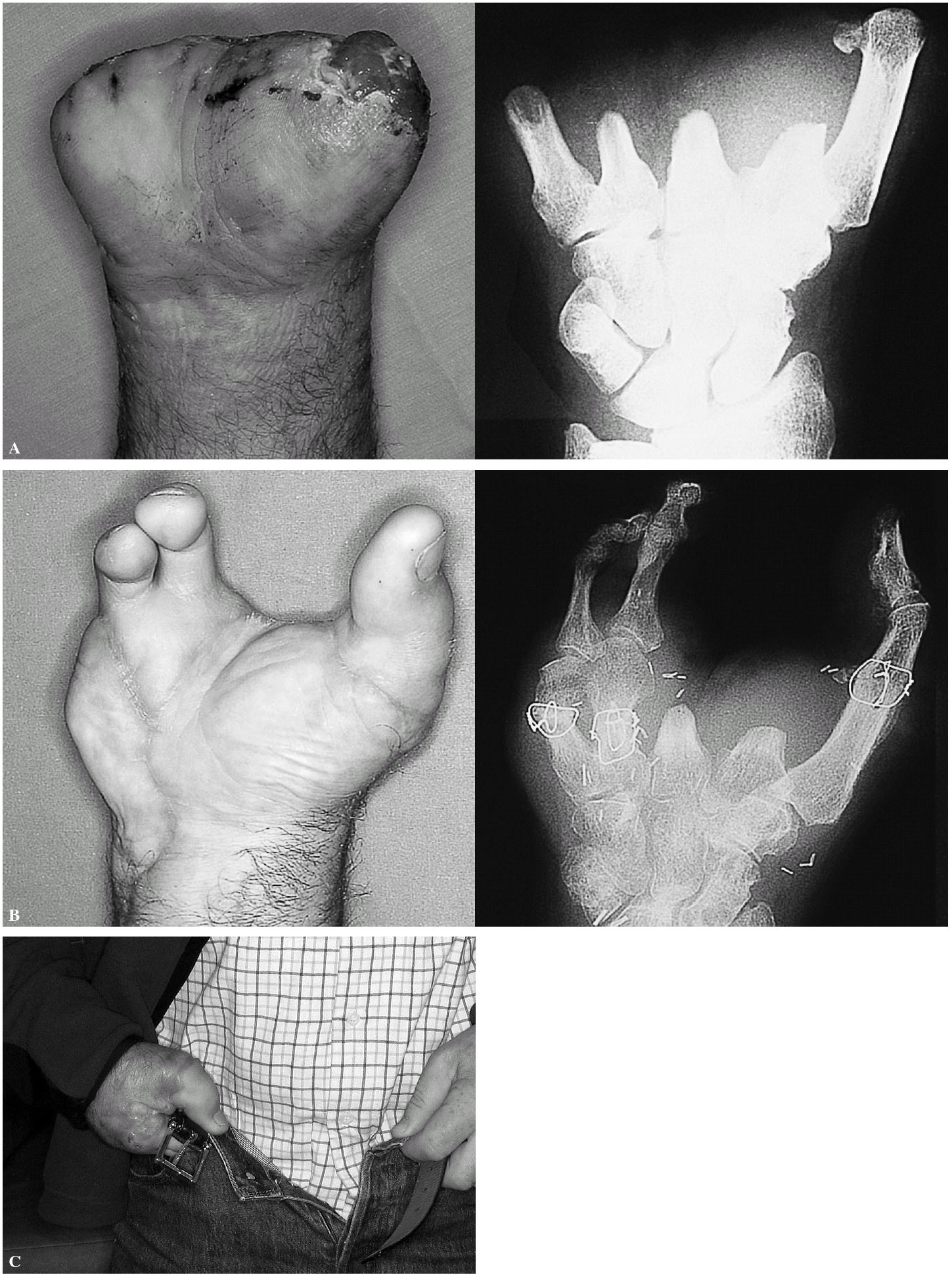
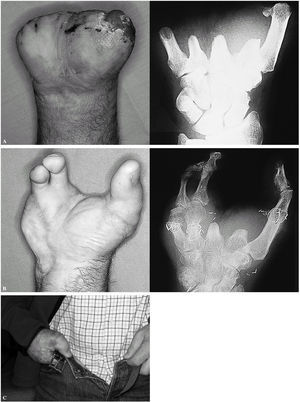
Figura 5. Caso 4. Mano tipo II. A: tras el desbridamiento. B: resultado tras un colgajo de gracilis y un dedo trasplantado en un tiempo, y un colgajo combinado de segundo y tercer dedo una semana después del trasplante.
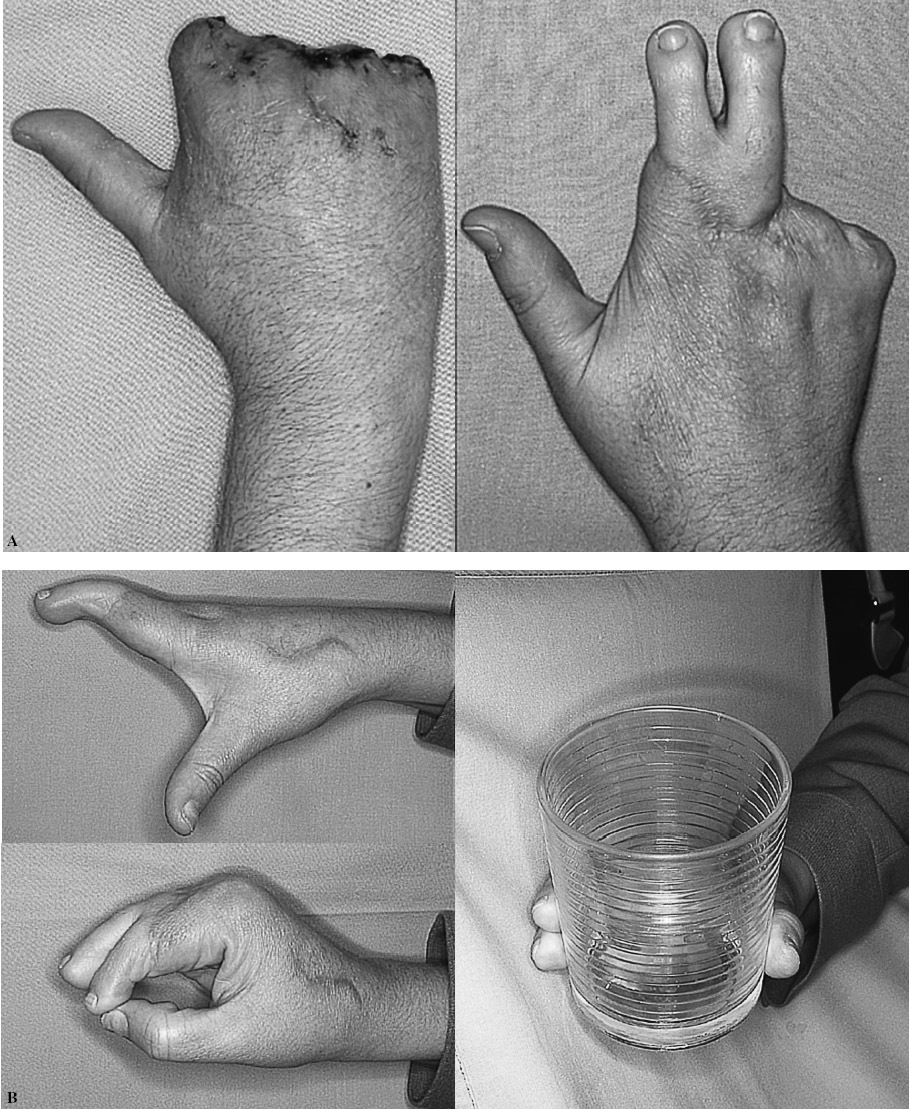
Figura 6. Caso 5. Mano tipo III. A: aspecto preoperatorio. B: resultado a los seis meses de la reconstrucción. Nótese que en este caso se incluyeron las cabezas de los metatarsianos. C: utilización de la mano en tareas básicas a los seis meses de la reconstrucción.
De la función de la mano
Todos los pacientes, excepto el caso 4, consiguieron el objetivo de una pinza estable, y con pinza independiente en los casos 1, 2, 3 y 5, con una máxima amplitud de pinza de 9,6 cm de media y una fuerza de prensa 12,4 kg de media (tabla 1). La paciente 4 está pendiente de unas capsulotomías, para intentar mejorar la movilidad de los dedos trasplantados y del quinto dedo. Las limitaciones de la movilidad en las metacarpofalángicas autóctonas probablemente se deben a un mayor daño del inicialmente previsto, influido por la necesidad de preservar a toda costa las metacarpofalángicas del cuarto y quinto dedo (tabla 2).
Todos los pacientes consideran su mano útil o muy útil. Los registros objetivos de fuerza y pinza distan mucho de la mano sana (media 38%). La sensibilidad registrada es aún escasa, en especial en los pacientes con seguimiento corto (discriminación de dos puntos: rango 7-13 mm).
De la secuela donante
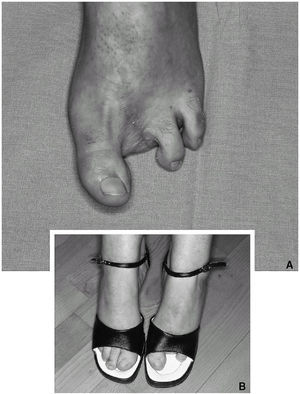
En todos los casos el cierre del defecto donante fue primario. Tres pacientes a los que se les había hecho una doble transferencia de un dedo gordo y a la semana de un combinado de segundo y tercer dedos, valoraron las molestias y limitaciones en un pie y en el otro. El paciente 3 refiere no tener ningún problema, salvo al ponerse de puntillas, por fallarle el pie en el que le falta el dedo gordo. La paciente 4 notó más molestias en el pie del colgajo en tándem, mientras que el paciente 5 notó más problemas inicialmente en el pie donde se tomó el dedo gordo, aunque ahora son parecidos y refiere cansancio al caminar varios kilómetros. La valoración general del pie donde se extrajo el colgajo tándem con relación al dolor al caminar fue de 2/10, alcanzando los 3/10 puntos cuando se trataba de caminar largas distancias (1 hora) y hasta 3,4/10 cuando se refería a la actividad de correr. Con relación a la apariencia estética, la valoración de los pacientes fue de 3/10 y de 4,2/10 la del grupo de voluntarios que se prestaron al estudio. Sin embargo, la valoración estética en los pacientes que sufrieron también la resección del dedo gordo en el pie contralateral valoraron peor la secuela estética de ese pie. Por último, el valor medio en la escala AOFAS fue de 38 sobre 65 (tabla 3).
Sólo la paciente 2 se reintegró a su puesto de carnicera. Los demás cambiaron de trabajo, aunque siguieron con trabajos manuales: labores del campo, labores del hogar o enseñanza de mecánica. Todos consideraron que la transferencia había sido de gran utilidad y la recomendarían a otros pacientes (de hecho, el paciente 3 recomendó el procedimiento al 5 que procedía de una ciudad vecina).
DISCUSIÓN
La clave del manejo de la mano gravemente mutilada se basa en el establecimiento de una meta alcanzable y en el diseño de un plan para llegar a ella. Para ello es fundamental analizar qué se tiene (metacarpianos, eminencia tenar, trapecio-metacarpiana, tendones, vasos receptores, etc.) y qué se quiere conseguir. Debe valorarse, por un lado la morbilidad en la zona donante que tampoco será capaz de aceptar una agresión indiscriminada, y por otro el enfermo y su entorno. Cada paso debe ser bien explicado y dado con la máxima seguridad, ya que no hay margen para el error.
El ideal en toda reconstrucción es conseguir una mano funcional y estéticamente útil que nosotros hemos llamado mano aceptable16,17: una mano con tres dedos (más el pulgar) móviles en la interfalángica proximal (IFP), con sensibilidad lo más cerca de normal posible y de silueta armónica. La mano aceptable es una utopía cuando se está hablando de mano metacarpiana o mano mutilada. Los principios, sin embargo, no cambian: conseguir un pulgar móvil y dedos lo más largo posibles, con restitución de la armonía en la longitud de los dedos.
Aunque todos entendemos que una mano metacarpiana es la agresión más grave que una mano puede sufrir antes de la amputación, en la actualidad no hay acuerdo en su definición. La que nosotros preferimos es la de Michon1, quien la define como aquélla que carece de capacidad de prensión salvo como un gancho. Wei7 la define como aquélla en la que todos los dedos están amputados proximales al tercio medio de la falange proximal de los dedos. La subdivide en dos grandes grupos: tipo I si el pulgar está presente y tipo II si está amputado.
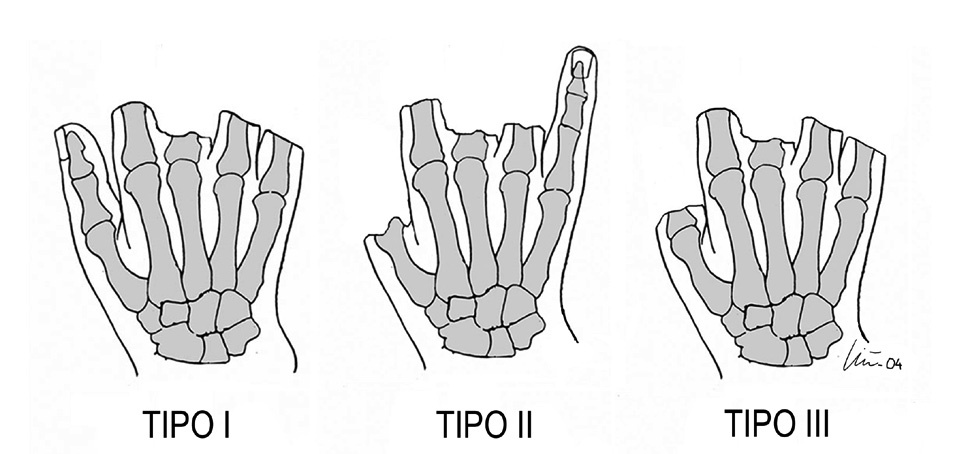
La clasificación de Wei7, aunque muy útil, es como todas, incompleta e inconsistente. En primer lugar, mano metacarpiana debería reservarse a aquélla en la que todos los dedos, incluido el pulgar, estuvieran amputados (tipo II de Wei). En segundo lugar, y ligado a ese concepto de gravedad que hemos comentado anteriormente, es injusto que una mano que sólo tiene un dedo sin pulgar no esté en el grupo de mano metacarpiana y sí lo esté una que tiene el pulgar (tipo I de Wei)7, siendo la primera más incapacitante. Por eso creemos que hay que añadir un nuevo tipo que corresponde a amputaciones radiales en las que, como en nuestro caso 4, sólo queda un dedo, a veces parcialmente funcional. Esta clase de lesiones son más invalidantes y más difíciles de reconstruir que un tipo I, y con frecuencia se añaden pérdidas de cobertura que hay que solventar. Por eso proponemos dividir la mano metacarpiana en tres grupos: I (pulgar presente), II (queda un sólo dedo trifalángico), y tipo III (todos los dedos amputados) (fig. 7). De esta forma, toda mano gravemente mutilada quedaría englobada en el término de «mano metacarpiana», que conceptualmente denota lesión muy grave.
Figura 7. Clasificación de mano metacarpiana de los autores de este artículo.
La meta en la rehabilitación de la mano metacarpiana clásicamente era conseguir la pinza1,2. La introducción de los dedos del pie dentro de las alternativas reconstructoras permitió superar con mucho esas expectativas: se consiguieron dedos más largos y por tanto capacidad de sujetar objetos más grandes y además sensibles. En un intento de aumentar la longitud de la pinza, Morrison18 recomienda trasplantar el dedo anular de la mano sana a la posición del anular. Aunque los resultados a largo plazo son espectaculares, nosotros no conocemos, salvo un caso publicado por Büchler19 en un niño, ningún otro cirujano o grupo que haya indicado la transferencia de un anular sano en una mano metacarpiana. La mayor parte de los autores trata de conseguir una pinza trípode con dedos del pie, en lo que difieren es en cómo hacerlo. Foucher20 considera que el colgajo tándem no está indicado nunca, por las secuelas donantes, y prefiere trasplantar un dedo de cada pie. Cuando también falta el pulgar (es decir la auténtica mano metacarpiana) entonces prefiere conseguir una pinza básica (con un dedo de cada pie) o una prótesis21. En niños, Kay22 considera inaceptable la secuela en el pie y, aunque no duda en trasplantar dos dedos del pie al tiempo, sólo toma un segundo dedo de cada pie para limitar la morbilidad de la zona donante. El-Gammal23, sin embargo, no ha encontrado mayores problemas en niños, y recomienda el colgajo tándem en mano metacarpiana. En el otro extremo de la balanza están algunos autores que no dudan en trasplantar en un pedículo tres dedos del pie (1-3) para la rehabilitación de casos de mano metacarpiana bilateral10 o en manos gravemente mutiladas24. Nosotros somos seguidores de las recomendaciones de Wei7, tratamos de conseguir una pinza trípode y no dudamos en trasplantar un colgajo tándem cuando queremos conseguir una pinza trípode. Aunque sobre el papel puede parecer lo mismo dos segundos dedos del pie que el colgajo en tándem, en nuestra opinión, éste tiene muchas ventajas. En primer lugar, los dedos se apoyan y están alineados correctamente25. Requiere un sólo tiempo quirúrgico y se evita trabajar sobre áreas cicatrizadas durante la segunda intervención, hecho éste que dificulta mucho más la cirugía sobre los tendones, y en especial la disección de vasos receptores.
El tema de la gestión de vasos receptores es capital en aquellas situaciones en las que al menos se van a trasplantar dos o más colgajos, requiriéndose arterias receptoras libres de cicatriz. La política que seguimos es la de realizar todas las anastomosis de los vasos que irriguen al pulgar en el dorso, en tabaquera anatómica, término-lateral a la radial, dejando intactas la palma y el área dorso-cubital para las venas. Por el contrario, el colgajo tándem preferimos basarlo en las arterias intermetatarsianas (al menos la segunda plantar siempre) y conectarlas término-terminalmente a las comisurales en la palma de la mano. A pesar de que todos los casos tenían al menos un doble aporte arterial, hemos tenido una tasa de reintervención altísima (40%) si la comparamos con nuestra experiencia global en transferencias de dedos del pie (que ronda el 10%). Dado el escaso número de casos es difícil sacar conclusiones, pero el grupo de Taipei en una revisión con más casos también encuentra mayor tasa de complicaciones26.
El análisis minucioso de los resultados funcionales es muy complejo, y en nuestra opinión carece de interés en cuanto a su utilidad para la interpolación con otros estudios. En primer lugar, y afortunadamente, en un país desarrollado, el número de casos es muy escaso. En segundo lugar, hay muchos factores en juego que afectan los resultados: daño de la musculatura intrínseca (casos 4 y 5), daño de las unidades motoras del antebrazo (el paciente 1 tenía un síndrome compartimental del antebrazo tratado de urgencia a su ingreso y presentaba la avulsión de todos los flexores desde la unión músculo-tendinosa), daño tenar asociado (caso 4), pérdida de sustancia asociada (casos 3-5), nivel de amputación del pulgar y de los dedos, edad de los pacientes, etc. Lo que creemos importante subrayar es que hemos conseguido una pinza trípode en todos los casos, sensible y con un grado de satisfacción alto. La alternativa a los dedos del pie son las prótesis, que en este nivel de amputación sólo tienen función estética27-30. Las prótesis son caras, tiene problemas para casar el color y hay que reemplazarlas cada 2-3 años. Nosotros ofrecemos a los pacientes la posibilidad de una ortesis estética, pero el concepto de «mano de plástico» es, en nuestro medio, rechazado por el paciente y los familiares. Por el contrario, los dedos del pie (que son cortos, gorditos en distal y feos en general16) están calientes, tienen sensibilidad y son rápidamente aceptados por el paciente y los familiares como propios (fig. 8).
Figura 8. Paciente 4. Integración de la mano en el esquema corporal de la paciente (el detalle corresponde al álbum de boda de la enferma 5 meses después del traumatismo).
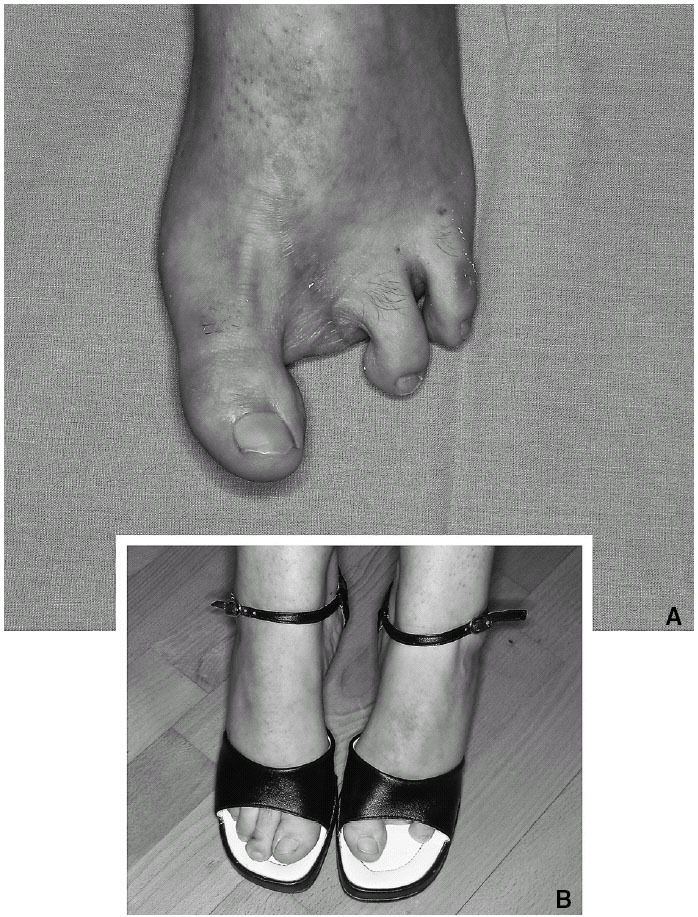
Finalmente, queda el análisis de la zona donante. Es cierto, que en los casos pioneros la secuela donante era casi mayor que el beneficio, hasta que finalmente se limitó la cantidad de tejido transferido. Otro dato sorprendente al analizar los resultados son las escasas quejas que los pacientes dirigen a la zona donante (fig. 9). El rechazo inicial de algunos pacientes al procedimiento viene dado por la secuela en la zona donante, pero en nuestra experiencia, los casos operados aceptan de buen grado el canje.
Figura 9. Secuela estética en el pie (caso 2) (A). La paciente no tiene limitación en el calzado ni ninguna preocupación por la deformidad) (B).
En todos los casos hemos conseguido con la transferencia de dedos del pie proporcionar, en manos sin ninguna utilidad, una prensa estable de objetos grandes y, en cuatro casos, la capacidad de pinza fina. Destaca el hecho de que los pacientes utilizan la mano en sus quehaceres diarios sin esconderla de los demás, sentimiento éste reflejado en la alta satisfacción subjetiva, y en que la secuela en el pie no ha sido incapacitante.
ADENDA
Desde que se envió el trabajo a evaluación hasta la fecha (octubre de 2006), hemos reconstruido 10 manos metacarpianas más (uno de los casos, un niño de 7 años). En 4 de ellas se utilizó un colgajo tándem. En otro, con una mano metacarpiana bilateral, un colgajo triple en una de las manos y un dedo gordo más cobertura en la otra. En todos los casos se consiguió rehabilitar la pinza y cierta capacidad de prensión (similar a lo referido en este estudio).
La tasa de supervivencia global en transferencias de dedos de pie no ha variado de forma sustancial respecto a lo referido en el trabajo, aunque el número de transferencias es lógicamente mayor (143/141).
Con respecto a la zona donante, los resultados se mantienen a más largo plazo, y no hemos apreciado ningún dato que añadir en los casos operados con posterioridad. A pesar de que varios autores comentan que no hay secuela cuando se toman con el colgajo tándem las articulaciones metatarsofalángicas, el único enfermo que en la última revisión continuaba con molestias al caminar varios kilómetros era el paciente al que se le incluyeron las dos metatarsofalángicas para reconstruir las metacarpofalángicas (caso 5). Por eso hemos cambiado nuestra política, y ahora preferimos trasplantar dos segundos dedos (uno de cada pie) en un solo tiempo quirúrgico para los casos que requieren reconstrucción de las dos metacarpofalángicas. Con este proceder, conseguimos que la secuela en el pie sea mínima estética y funcionalmente (la de quitar un segundo dedo). Por el contrario, la intervención es más complicada y engorrosa que el tándem, ya que hay que trasplantar dos dedos con sus distintos pedículos.
A la vista de nuestra experiencia concluimos que el colgajo tándem está indicado en lesiones mutilantes de la mano y que los resultados esperables son muy satisfactorios.
Conflicto de intereses. Los autores no hemos recibido ayuda económica alguna para la realización de este trabajo. Tampoco hemos firmado ningún acuerdo por el que vayamos a recibir beneficios u honorarios por parte de alguna entidad comercial. Por otra parte, ninguna entidad comercial ha pagado ni pagará a fundaciones, instituciones educativas u otras organizaciones sin ánimo de lucro a las que estemos afiliados.