Comparar la tasa de mortalidad a 30 días en pacientes con fractura de fémur proximal (FFP) y coinfección por SARS-CoV-2 vs. FFP sin coinfección.
DiseñoEstudio retrospectivo comparativo.
EscenarioTres hospitales universitarios en Vizcaya (País Vasco, España).
PacientesSetenta y siete pacientes mayores de 65 años con FFP (AO 31-A y 31-B).
IntervenciónEntre el 9 de marzo y el 15 de abril de 2020. El grupo COVID-19 incluía pacientes con infección confirmada mediante el test PCR-RT.
Medidas de resultados principalesTasa de mortalidad a 30 días y factores de riesgo de mortalidad.
ResultadosDiez de los 77 pacientes presentaron coinfección por SARS-CoV-2. La edad media fue de 85 años. Los pacientes infectados presentaban un IMC mayor (29,53 kg/m2) frente a los no infectados (24,09 kg/m2) (p = 0,001). No hubo diferencias significativas en el índice de comorbilidad de Charlson, la puntuación ASA, el uso de anticoagulantes o el deterioro cognitivo. Siete pacientes del grupo COVID-19 (7/10) desarrollaron neumonía (vírica), frente a un solo caso(1/67) de neumonía (bacteriana) en el grupo control (p < 0,001). La mortalidad a 30 días fue mayor (p = 0,03) en los pacientes con COVID-19 (40%) que en el grupo control (11,9%). La edad ≥ 91 años, la clase IV ASA y el IMC > 25 kg/m2 fueron predictores significativos de mortalidad a 30 días. Todas las muertes en el grupo COVID-19 ocurrieron intrahospitalariamente.
ConclusionesLa infección por SARS-CoV-2 en pacientes con PFF resultó en tasas más altas de mortalidad temprana, siendo la neumonía por COVID-19 la principal causa directa de mortalidad.
Nivel de evidenciaEstudio nivel III.
Compare 30-day mortality rate following a proximal femur fracture (PFF) and SARS-CoV-2 infection versus a PFF and no SARS-CoV-2 infection.
DesignRetrospective comparative study.
SettingThree university hospitals in Biscay province (Basque Country, Spain).
Patients77 patients over 65 years-old with PFF (AO 31-A and 31-B).
InterventionStudy conducted between 9 March and 15 April 2020. The COVID-19 group included only patients with SARS-CoV-2 infection, confirmed by a positive RT-PCR test.
Main outcome measurements30-Day mortality rate and risk factors for mortality.
ResultsOf a total 77 patients, 10 were diagnosed with SARS-CoV-2 infection. Mean age was 85 years. Patients with SARS-CoV-2 infection had higher BMI (29.53 kg/m2) compared to patients without infection (24.09 kg/m2) (p = 0.001). No significant differences were found between both groups in terms of the Charlson Comorbidity Index, ASA score, use of oral anticoagulants or presence of cognitive impairment. Seven of the 10 patients in the COVID-19 group developed (viral) pneumonia, as compared to one single case (1/67) of (bacterial) pneumonia in the control group (p < 0.001). Thirty-days mortality was higher (p = 0.03) in COVID-19 patients (40%) than in those in the control group (11.9%). In the multivariate analysis, age ≥ 91 years-old, ASA class IV and BMI > 25 kg/m2 were significant predictors of 30-day mortality. All deaths in the COVID-19 group occurred while the patients were hospitalized.
ConclusionsSARS-CoV-2 infection in patients with a PFF was seen to result in higher rates of early mortality, with COVID-19-related pneumonia being the leading direct cause of mortality.
Level of evidenceLevel III study.
Desde el mes de diciembre de 2019, una serie de individuos de la provincia de Hubei en China fue diagnosticada de neumonía secundaria a una nueva enfermedad vírica que fue denominada COVID-191. El agente causativo fue un nuevo virus conocido como SARS-CoV-2. El primer caso de esta enfermedad en España se identificó el 31 de enero de 2020, diagnosticándose el primer caso en la provincia de Vizcaya (País Vasco) el día 3 de marzo de 20202. España se convirtió rápidamente en uno de los países más severamente afectados por la pandemia, con 173.633 casos positivos a día 15 de abril, y una tasa de mortalidad de alrededor del 10%2. A fin de doblegar la progresión de la enfermedad, las autoridades españolas decretaron el estado de emergencia el día 14 de marzo3. Con más de 100 casos por 100.000 habitantes, la provincia de Vizcaya fue declarada un área de alto riesgo. A 15 de abril se diagnosticaron 6.442 casos positivos de COVID-194.
Desde que se diagnosticaron los primeros casos de COVID-19 las fracturas de fémur proximal (FFP) en las personas mayores se convirtieron en una situación prevalente, urgiendo el desarrollo de diversas directrices clínicas específicas5,6. Durante la peor fase de la pandemia en China, el 87% de las fracturas se derivó de las caídas desde la posición de pie en individuos con una edad media de 76 años, produciéndose el 72,7% de las fracturas de los pacientes en casa. De las 453 fracturas analizadas por estos autores, 264 (53,8%) fueron fracturas de la articulación de la cadera7. Los pacientes con FFP pueden desarrollar infecciones pulmonares como resultado de las limitaciones funcionales que experimentan8,9. Los episodios potenciales de broncoaspiración y el estrés asociado a las fracturas y su tratamiento pueden originar reacciones oxidativas e inflamatorias excesivas, que normalmente estimulan la expresión de diferentes factores proinflamatorios y causar el debilitamiento del sistema inmune de los pacientes, incrementando el riesgo de infección pulmonar8–10. A este respecto se han reportado complicaciones pulmonares en 4,9% de los pacientes tras el tratamiento quirúrgico de una fractura de cadera8.
Dada la prevalencia relativa de las FFP durante la pandemia de COVID-19, la edad avanzada a la que se producen normalmente dichas fracturas, así como la mayor propensión mostrada por las personas mayores en cuanto a las complicaciones derivadas de la COVID-1911,12, una infección concomitante por SARS-CoV-2 podría incrementar plausiblemente la morbimortalidad en los pacientes con FFP. La mortalidad a un año tras una fractura de cadera se sitúa en cerca de 20%,13 mientras que la mortalidad durante los 30 días primeros ha sido reportada en 7%14 de los casos, situándose la mortalidad intrahospitalaria entre 2,115 y 4,4%14. El objetivo del presente estudio es analizar la mortalidad a 30 días en los pacientes con fractura de cadera e infección por SARS-CoV-2, y comparar los resultados con los de un grupo control formado por pacientes con fracturas de cadera y sin infección por SARS-CoV-2, tratados durante el mismo periodo de tiempo. Los objetivos secundarios incluyeron la identificación del riesgo de mortalidad de la población estudiada, así como el análisis de su función ambulatoria y las complicaciones observadas durante el seguimiento a 30 días.
Material y métodosSe trata de un estudio multicéntrico retrospectivo y observacional realizado entre el 9 de marzo y el 15 de abril de 2020 en pacientes mayores de 65 años con FFP, y un seguimiento posterior a la fractura mínimo de 30 días. Se excluyeron todas las fracturas asociadas a traumatismos múltiples, lesiones de alta energía y fracturas patológicas secundarias a la destrucción del hueso mediada por tumores y fracturas periprotésicas. El estudio fue realizado en los tres hospitales de alta capacidad de la provincia de Vizcaya: el Hospital Universitario de Cruces (Baracaldo), el Hospital Universitario de Basurto (Bilbao) y el Hospital Universitario de Galdakao-Usansolo. El estudio fue realizado conforme a la lista de verificación Strengthening the Reporting of Observational Studies in Epidemiology (STROBE) para estudios de cohortes, casos-control y transversales16. Se obtuvo la aprobación del Comité de revisión institucional, así como el consentimiento informado escrito de todos los pacientes.
Se registraron las características demográficas de los sujetos, así como sus comorbilidades. Se calculó el índice de comorbilidad de Charlson17 para cada paciente, y se recopilaron los datos sobre el uso de agentes anticoagulantes, o la presentación de situaciones neuromusculares. También se evaluó el riesgo anestésico utilizando la clasificación del estado físico de ASA. Se evaluó la función ambulatoria previa a la fractura, a cuatro niveles funcionales: ambulación sin ayuda, ambulación con bastón, ambulación con dos muletas o un andador, e incapacidad para ambular. Se utilizó la clasificación AO para categorizar las FFP (31-A, 31-B)18. El grupo de estudio incluyó solo pacientes con diagnóstico de infección por SARS-CoV-2, confirmada mediante prueba de reacción en cadena de la polimerasa positiva inversa (RT-PCR) del tracto respiratorio superior. Se excluyeron tanto los casos probables de COVID-19 (infecciones respiratorias no confirmadas) como los casos posibles de COVID-19 (sin diagnóstico microbiológico). Se registraron los signos y manifestaciones asociados a la COVID-19 (tos, fiebre, dolor torácico, disnea, fatiga, cefalea, mareo, congestión nasal, dolor abdominal, náuseas, vómitos y anosmia) junto con la información acerca del síntoma inicial que apareció en cada caso, y el tratamiento administrado. El manejo de los pacientes fue similar en los tres hospitales. Los pacientes infectados por SARS-CoV-2 fueron trasladados a zonas específicas, donde se trataron no solo por los cirujanos traumatólogos sino también por internistas, neumólogos y demás especialistas médicos dedicados a este trabajo, a fin de mejorar el cuidado médico en estos casos. Los pacientes fueron tratados con hidroxicloroquina, junto con oxigenoterapia y corticosteroides, dependiendo de las necesidades causadas por la insuficiencia respiratoria. También se recopilaron los datos sobre la demora quirúrgica, el tiempo operatorio (h) y el tratamiento utilizado para abordar la fractura femoral (reemplazo total de cadera, hemiartroplastia o fijación de la fractura).
Las variables postoperatorias incluyeron necesidades de transfusión, tiempo transcurrido hasta la descarga, duración de la estancia hospitalaria y mortalidad intrahospitalaria. También se registraron la función ambulatoria, las complicaciones postoperatorias y la mortalidad a 30 días. De acuerdo con Parvizi et al.19, las complicaciones se clasificaron como mayores y menores. Las complicaciones sistémicas mayores fueron las que implicaron un riesgo vital, y las complicaciones locales mayores fueron aquellas que causaron algún tipo de discapacidad funcional o que requirieron un procedimiento quirúrgico adicional.
Análisis estadísticoSe realizó un análisis de datos exploratorio de la muestra seleccionada: se calcularon frecuencias y porcentajes para los datos categóricos, y medidas y desviaciones estándar para las variables continuas. Para evaluar la relación entre las variables sociodemográficas y las variables clínicas y el grupo de estudio (infección por SARS-CoV-2 frente a no infección por SARS-CoV-2), se realizaron la prueba no paramétrica de Wilcoxon y la prueba χ2 (así como la prueba exacta de Fisher en caso necesario).
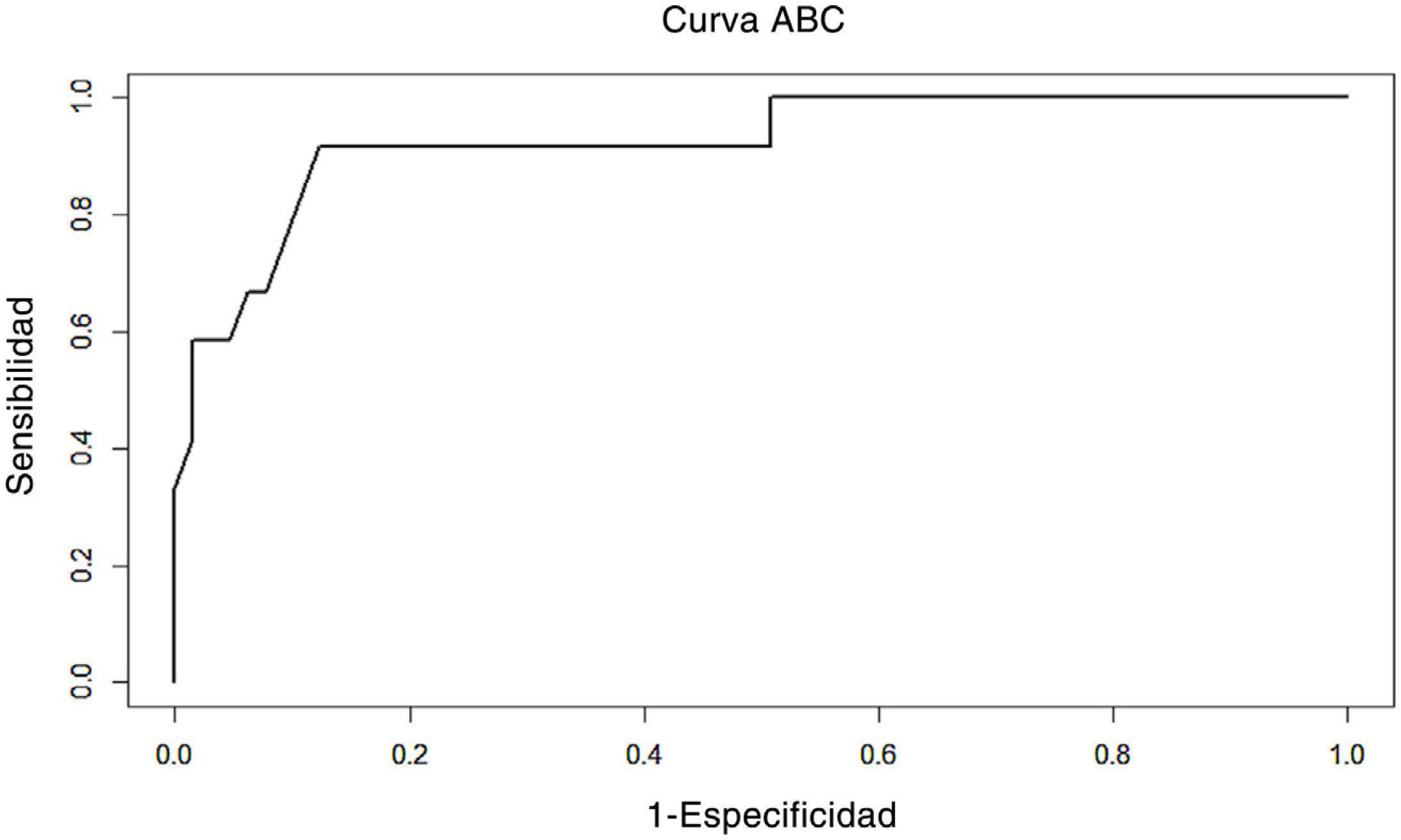
Con la finalidad de determinar los factores predictivos potenciales de la mortalidad a 30 días, se realizó inicialmente un análisis univariante, utilizando la prueba no paramétrica de Wilcoxon y la prueba χ2 (así como la prueba exacta de Fisher en caso necesario). Se introdujeron en el proceso del modelo de regresión logística multivariable aquellas variables con un valor p < 0,20. Utilizando el procedimiento de regresión se midieron los cálculos finales en términos de odds ratio (OR) con sus intervalos de confianza (IC). Para evaluar la robustez del modelo, se calculó el área bajo la curva (ABC) ROC (fig. 1) (una ABC > 0,7 se considera una buena discriminación) y se aplicó la prueba de Hosmer–Lemeshow (un valor p ≥ 0,05 refleja una buena calibración). Se realizaron todos los procedimientos estadísticos utilizando el sistema SAS v9.4. Se consideró estadísticamente significativo un valor p < 0,05.
ResultadosEl número total de sujetos estudiados fue de 77, de los cuales 10 tuvieron infección por SARS-CoV-2 además de FFP. Todos ellos fueron diagnosticados en el plazo de una semana tras la fractura, exceptuando un paciente que fue diagnosticado en la sala de urgencias tras descubrirse infiltrados bilaterales en la placa de tórax realizada. Ningún paciente acudió con infección por SARS-CoV-2 al finalizar el seguimiento. La tabla 1 muestra las variables demográficas de los pacientes con y sin infección por SARS-CoV-2. Sesenta y dos de los 77 pacientes eran mujeres (80,52%). La edad media de la muestra fue de 85 años (rango: 65–102 años). Las características demográficas se distribuyeron por igual entre el grupo de infección y el grupo de no infección por SARS-CoV-2. No se encontraron diferencias significativas entre los grupos en términos de edad, sexo, diferentes comorbilidades, índice de Charlson, puntuación ASA, uso de anticoagulantes orales o presencia de situaciones neuromusculares. Sin embargo, se produjo una diferencia clara entre los grupos con relación al IMC. Más de 70% de los pacientes del grupo SARS-CoV-2 tenía un IMC de 25 o más, mientras que 65% de los pacientes del grupo de no infección tenía un IMC inferior a 25. Los pacientes con infección por SARS-CoV-2 tenían un IMC medio de 29,53 kg/m2 en comparación con los pacientes no infectados (24,09 kg/m2) (p = 0,001). En cuanto a la función ambulatoria previa a la fractura, 71,4% de los pacientes era capaz de ambular, bien sin ayuda, o bien con la ayuda de un bastón o una muleta. Un total del 27,3% de los casos era capaz de ambular con dos muletas o un andador, y cerca del 1,3% era totalmente incapaz de caminar. Tampoco se observaron diferencias significativas entre los grupos a este respecto.
Variables demográficas de los pacientes sin y con infección por SARS-CoV-2
| Grupo con SARS- CoV-2 | Grupo sin SARS-CoV-2 | Valor p | |
|---|---|---|---|
| Número de pacientes | 10 (13) | 67 (87) | |
| Edad, media | 84,9 (7,34) | 85,33 (7,71) | 0,89 |
| Edad | |||
| 65–80 | 3 (30) | 15 (22,4) | 0,90 |
| 81–86 | 2 (20) | 20 (29,8) | |
| 87–90 | 2 (20) | 15 (22,4) | |
| >91 | 3 (30) | 17 (25,4) | |
| Sexo | |||
| Mujer | 9 (90 | 53 (79,1) | 0,68 |
| Varón | 1 (10) | 14 (20,9) | |
| Lateralidad | |||
| Derecha | 8 (80) | 36 (53,7) | 0,17 |
| Izquierda | 2 (20) | 31 (46,3) | |
| Índice de masa corporal, media | 29,53 (4,83) | 24,09 (4,64) | 0,001 |
| Índice de masa corporal | |||
| ≤21 | 0 | 20 (29,85) | 0,05 |
| 21–25 | 3 (30) | 24 (35,82) | |
| ≥25 | 7 (70) | 23 (34,33) | |
| Índicede comorbilidad de Charlson | |||
| ≤4 | 3 (30) | 19 (28,4) | 0,69 |
| 5 | 3 (30) | 13 (19,4) | |
| ≥6 | 4 (40) | 35 (52,2) | |
| ASA | |||
| I | 0 | 0 | 0,90 |
| II | 1 (10) | 6 (9) | |
| III | 6 (60) | 45 (67,1) | |
| IV | 3 (30) | 16 (23,9) | |
| Demencia | |||
| No | 7 (70) | 38 (56,7) | 0,51 |
| Sí | 3 (30) | 29 (43,3) | |
| Medicación anticoagulante o antiplaquetaria | |||
| No | 9 (90) | 53 (79,1) | 0,68 |
| Sí | 1 (10) | 14 (20,9) | |
| Situación ambulatoria previa a la fractura | |||
| Sin ayuda | 6 (60) | 22 (32,8) | 0,41 |
| Bastón | 2 (20) | 25 (37,3) | |
| 2 Muletas/andador | 2 (20) | 19 (28,4) | |
| Incapaz de ambular | 0 | 1 (1,5) | |
| Tipo de factura | |||
| Cuello del fémur | 4 (40) | 32 (47,8) | 0,89 |
| Región trocantérica | 5 (50) | 30 (44,8) | |
| Extensión subtrocantérica | 1 (10) | 5 (7,4) | |
| Método de tratamiento | |||
| No operatorio | 1 (10) | 2 (3) | 0,35 |
| Operatorio | 9 (90) | 65 (97) | |
Los datos se expresan como frecuencia, y las cifras entre paréntesis corresponden a los porcentajes.
Treinta y seis (46,8%) de las 77 fracturas fueron fracturas del cuello del fémur (AO 31-B) y 41 (53,2%) fueron intertrocantéricas (AO 31-A), sin ninguna diferencia significativa entre los pacientes infectados y los no infectados en cuanto al tipo de fractura padecida. Solo tres pacientes de la muestra total no fueron sometidos a cirugía debido a su mal pronóstico: uno tenía insuficiencia respiratoria grave, otro tromboembolismo pulmonar, y el tercero ictus cerebral. De los 74 pacientes tratados quirúrgicamente, a seis se les implantó prótesis total de cadera, a 28 se les practicó hemiartroplastia, y los 40 restantes fueron tratados con fijación interna (uno con tornillo dinámico de cadera [DHS], 31 con clavo cefalomedular corto, y ocho con clavo cefalomedular largo). Todos los pacientes del grupo SARS-CoV-2 fueron intervenidos quirúrgicamente, exceptuando un individuo perteneciente al grupo de enfermos terminales anteriormente mencionado. En siete de los nueve pacientes restantes se estableció el diagnóstico postoperatoriamente debido a síntomas respiratorios o fiebre >38°C. El tiempo medio desde la fractura al diagnóstico de COVID-19 fue de cuatro días. El tiempo medio desde la fractura a la cirugía fue de 43 h (DE 26) en el grupo SARS-CoV-2, y de 44 h (DE 26) en el grupo libre de COVID-19, sin diferencias estadísticamente significativas entre ambos grupos. La cirugía fue realizada bajo anestesia espinal en todos los casos con sospecha y confirmación de infección por SARS-CoV-2. Los pacientes restantes fueron operados bajo anestesia espinal (54 casos) o anestesia general (11 casos).
La tabla 2 muestra los resultados de los pacientes con y sin infección por SARS-CoV-2. No se observaron diferencias significativas entre los dos grupos en cuanto a complicaciones locales mayores o menores, o complicaciones sistémicas menores. Sin embargo, se observaron diferencias estadísticamente significativas en cuanto a complicaciones sistémicas mayores, que incluyeron la presencia de neumonía vírica en siete de los 10 pacientes infectados por SARS-CoV-2, en comparación con un único caso (1/67) de neumonía bacteriana en el grupo libre de infección (p < 0,001). La estancia hospitalaria media fue también significativamente mayor en el grupo infectado por SARS-CoV-2 que en el grupo libre de COVID-19, con duraciones medias de 10 (DE 6) y siete (DE 4) días, respectivamente (p = 0,0122). Dos pacientes del grupo de no infectados requirieron una cirugía de revisión tras el fallo de la fijación de la fractura primaria. Ambos casos fueron tratados mediante un nuevo procedimiento de reducción abierta y fijación interna (ORIF). Al final del seguimiento 40% de los pacientes infectados eran capaces de ambular (bien independientemente, o con la ayuda de un andador) y el tiempo medio de descarga fue de 3,5 días (rango, 3–5). Por contra, el porcentaje de pacientes no infectados que fue capaz de ambular fue de 60%, con un tiempo medio hasta la descarga de dos días (rango, 2–4). Sin embargo, las diferencias no fueron estadísticamente significativas. No encontramos diferencias estadísticamente significativas en cuanto a la situación ambulatoria posterior a la fractura como función del método de tratamiento (artroplastia frente a fijación).
Características clínicas de los pacientes con y sin infección por SARS-CoV-2
| Grupo con SARS-CoV-2+ (n = 10) | Grupo control (n = 67) | Valor p | |
|---|---|---|---|
| Demora de la descarga desde la cirugía (días) | 3,5 (3–5) | 2 (2–4) | 0,04 |
| Situación ambulatoria final | |||
| Sin ayuda | 1 (10) | 1 (1,52) | 0,27 |
| Bastón | 0 (0) | 6 (9,09) | |
| 2 Muletas/andador | 3 (30) | 33 (50) | |
| No puede caminar | 6 (60) | 25 (37,88) | |
| No puede soportar peso | 0 (0) | 1 (1,52) | |
| Estancia hospitalaria, Me (P25– P75) | 10,5 (6,94–11) | 6 (5–8) | 0,0122 |
| Complicaciones sistémicas mayores | |||
| No | 2 (20) | 60 (89,55) | < 0,001 |
| Sí, neumonía | 6 (60) | 2 (2,99) | |
| Sí, otras | 2 (20) | 5 (7,46) | |
| Complicaciones sistémicas menores | |||
| No | 9 (90) | 63 (94,03) | 0,51 |
| Sí | 1 (10) | 4 (5,97) | |
| Complicaciones locales mayores | |||
| No | 10 (100) | 65 (97,01) | 0,5799 |
| Sí | 0 (0) | 2 (2,99) | |
| Complicaciones locales menores | |||
| No | 10 (100) | 66 (98,51) | 0,6974 |
| Sí | 0 (0) | 1 (1,49) | |
| Cirugía de revisión | |||
| No | 10 (100) | 65 (97,01) | 0,57 |
| Sí | 0 (0) | 2 (2,99) | |
| Mortalidadintrahospitalaria | |||
| No | 6 (60) | 61 (91,04) | 0,0064 |
| Sí | 4 (40) | 6 (8,96) | |
| Mortalidada 30 días | |||
| No | 6 (60) | 59 (88,06) | 0,04 |
| Sí | 4 (40) | 8 (11,94) | |
Los datos se presentan como frecuencia, y las cifras entre paréntesis corresponden a los porcentajes.
Me (P25 – P75): Mediana (percentiles 25° y 75°).
La mortalidad a 30 días fue significativamente más elevada entre los pacientes infectados (40%) en comparación con los no infectados (11,9%) (p = 0,04). La mortalidad intrahospitalaria mostró un patrón similar, produciéndose todos los fallecimientos del grupo de pacientes con COVID-19 mientras estaban hospitalizados, en comparación con 9% de muertes intrahospitalarias en el grupo de pacientes no infectados. Tres de cuatro muertes del grupo COVID se produjeron durante los primeros siete días. No se produjeron muertes en el grupo COVID-19 entre el alta y la finalización del seguimiento, mientras que dos pacientes no infectados fallecieron a lo largo de dicho periodo. La mortalidad entre los pacientes no sometidos a cirugía fue del 67% (dos de tres). También se analizaron otros factores de riesgo de la mortalidad a 30 días. No se produjo diferencia significative con respecto a la demora quirúrgica (< 24 h vs. > 24 h) o el método de tratamiento (artroplastia frente a fijación).
En el análisis multivariante (tabla 3) se evaluaron los factores de los pacientes para realizar la asociación con la mortalidad a 30 días. Entre todas las variables de los pacientes, la edad ≥ 91 años (OR 12,38; IC 95%, 1,06–144,19, p = 0,04) y la puntuación ASA IV (OR 16,19; IC 95%, 2,46–106,69, p = 0,004) también se relacionaron de manera independiente con la mortalidad. El IMC > 25 kg/m2 fue un factor predictivo significativo de la mortalidad a 30 días y, de manera más precisa, en combinación con la positividad por SARS-CoV-2 (OR 199,83; IC 95%, 6,39–6254,30, p = 0,003). Es decir, los pacientes con IMC superior a 25 e infectados por SARS-CoV-2 tenían mayor propensión a morir dentro de un periodo de 30 días que los pacientes con IMC normal.
Análisis multivariante con odds ratios demostrativos del incremento del riesgo de la mortalidad a 30 días
| Muestra general (n = 77) | ||
|---|---|---|
| OR (IC 95%) | Valor p | |
| Edad | ||
| 65–80 | Referencia | |
| 81–86 | 2,81 (0,26, 30,77) | 0,397 |
| 87–90 | 1,27 (0,08, 19,78) | 0,87 |
| ≥ 91 | 12,38 (1,06, 144,19) | 0,04 |
| IMC combinado con presencia de COVID | ||
| IMC ≤ 21 | 15,89 (1,10, 229,02) | 0,04 |
| 21< IMC ≤ 25 | Referencia | |
| IMC > 25, COVID− | 18,64 (1,43, 243,52) | 0,03 |
| IMC > 25, COVID+ | 199,83 (6,39, 6254,30) | 0,003 |
| ASA | ||
| I-II-III | Referencia | |
| IV | 16,19 (2,46, 106,69) | 0,004 |
| ABC (IC 95%) | 0,92 (0,83, 1) | |
| Prueba de Hosmer–Lemeshow | 0,34 | |
OR (IC 95%): Odds ratio con intervalo de confianza de 95%.
ABC (IC 95%): Área bajo la curva ROC con intervalo de confianza de 95%.
IMC: Índice de masa corporal.
La COVID-19 es una nueva pandemia que se ha propagado rápidamente en toda España, habiéndose reportado el primer caso el 31 de enero de 2020. La provincia de Vizcaya (País Vasco), con una población de 1.152.000 habitantes, tuvo su primer caso algo después (el 3 de marzo de 2020). Desde entonces el número de casos infectados en esta provincia se incrementó considerablemente, alcanzando los 6.442 casos confirmados, y 467 muertes a día 15 de abril de 20204. El presente estudio fue realizado en tres hospitales universitarios de la provincia de Vizcaya, con una capacidad general de 1.910 camas. La pandemia transformó radicalmente la rutina de los departamentos de cirugía ortopédica y traumatológica en los tres hospitales implicados, forzando la cancelación de todos los procedimientos electivos desde el día 16 de marzo. Desde dicha fecha en adelante, la cirugía ortopédica se reservó para los pacientes que sufrieron lesiones traumáticas, o aquellos que padecían tumores malignos o complicaciones graves, tales como infecciones. Los pacientes con fracturas de cadera fueron examinados individualmente en conjunción con el Departamento de Anestesiología, estableciéndose un circuito independiente para los pacientes con sospecha o confirmación de infección por SARS-CoV-2. Aunque en el momento de escribir este informe todos los pacientes programados para cirugía son sometidos a una prueba RT-PCR, en el curso del periodo de estudio las pruebas RT-PCR se reservaron para los pacientes que presentaban síntomas sugerentes de COVID-19 (tos, fiebre o disnea). De acuerdo con el algoritmo terapéutico desarrollado por la British Orthopaedic Association para el manejo de los pacientes ortopédicos durante la pandemia de COVID-19, deberá considerarse urgencia y prioridad quirúrgica el cuidado de los pacientes que padecen fracturas de fragilidad de los miembros inferiores20. En nuestra serie, el tiempo medio transcurrido entre la fractura de cadera y la cirugía fue similar para los grupos de infección y no infección por SARS-CoV-2.
Durante la cirugía se recomienda utilizar anestesia regional, a fin de evitar la manipulación de la vía aérea, que podría causar tos durante la intubación y extubación21. La no manipulación de la vía aérea previene el contacto directo con el agente aerosolizado y la dispersión de partículas virales. De la muestra total 63 pacientes fueron operados utilizando anestesia espinal (incluyendo dos casos de sospecha de infección por SARS-CoV-2, y todos los casos confirmados de COVID-19). Fueron operados 11 pacientes con anestesia general (pacientes con antiagregantes plaquetarios o anticoagulantes orales operados antes de que se extinguiera el efecto de los fármacos), y tres pacientes no fueron operados. El uso de equipos de protección personal (EPP) es imperativo cuando se contacta con pacientes infectados, tanto para el diagnóstico como para su tratamiento6,8.
La neumonía es una de las complicaciones sistémicas más nefastas experimentadas por los pacientes que padecen fractura de la articulación de la cadera8. La neumonía tiene implicaciones graves para los pacientes con fractura de cadera, ya que se octuplica la tasa de reingreso, se octuplica el riesgo de sepsis, y se triplica el riesgo de mortalidad8. Lv et al. estudiaron 1.429 pacientes geriátricos con fracturas de cadera, y reportaron una incidencia de neumonía postoperatoria del 4,9%. La tasa de mortalidad fue más elevada en los pacientes con neumonía10. Ocho de los 77 pacientes de nuestro estudio desarrollaron neumonía (10,4%). Siete de dichos pacientes pertenecían al grupo SARS-CoV-2, y solo uno al grupo control (libre de COVID-19) (1,5%). Este paciente desarrolló una neumonía bacteriana. Catellani et al. publicaron recientemente los resultados de un estudio de 16 pacientes con neumonía intersticial secundaria a infección por SARS-CoV-2 y FFP22. Tres pacientes fallecieron de insuficiencia respiratoria y 13 pacientes fueron sometidos a cirugía. Doce de los 13 pacientes operados reflejaron una mejora de los parámetros de ventilación y saturación de oxígeno, lo cual podría denotar el beneficio del tratamiento quirúrgico. Sin embargo, cuatro de estos pacientes fallecieron a los siete días de la cirugía. Parece que, según lo reportado por Catellani et al.22, transcurridos los primeros siete a 10 días desde la operación, los pacientes de COVID-19 tienden a mostrar una mejora de su función respiratoria, que reduce su tasa de mortalidad. En nuestro estudio, tres de cuatro muertes del grupo COVID-19 se produjeron durante los primeros siete días.
Un estudio reciente realizado por el Registro Nacional de Fracturas de Cadera (RNFC) reportó una tasa de mortalidad intrahospitalaria de 4,4%, y una tasa de mortalidad a 30 días de 7,6%14. En un estudio multicéntrico realizado en España, Muñoz et al. encontraron una tasa de mortalidad a corto plazo del 30,4% (siete de 23 pacientes) en los pacientes con fractura de cadera e infección por SARS-CoV-2, en comparación con el 5,3% (seis de 113) de los pacientes con test negativo, o a quienes no se realizó prueba alguna debido a la falta de síntomas23. En 12 de los 136 pacientes de dicho estudio, la fractura fue tratada de manera conservadora, con una tasa de mortalidad del 67%. Conforme a un análisis epidemiológico realizado en el País Vasco desde el inicio de la epidemia, la mortalidad entre los pacientes infectados de 80 a 89 años de edad se situó en el 23,7%24. El presente estudio encontró una alta tasa de mortalidad a 30 días en los pacientes con infección por SARS-CoV-2 confirmada (40%). Dicho de otra manera, la tasa de mortalidad encontrada en la asociación entre la infección por SARS-CoV-2 y FFP parece incrementar no solo la tasa de mortalidad con respecto a FFP en solitario, sino también la tasa de mortalidad en los pacientes infectados y sin FFP. Este mal pronóstico en los pacientes con ambas situaciones, FFP e infección por SARS-CoV-2, puede atribuirse a una combinación de factores, y no solo a un único factor. Lim y cols. postularon que la coagulopatía en la infección por SARS-CoV-2, asociada a la falta de actividad física y la movilidad reducida en las fracturas de cadera, predisponen a un mayor riesgo de complicaciones tromboembólicas. Además, las lesiones y los procedimientos quirúrgicos asociados que requieren estos pacientes pueden originar inflamación, y la liberación subsiguiente de citocinas inflamatorias que potencian la inflamación inducida por la COVID-19, con probabilidad de desencadenar una tormenta de citocinas que puede derivar en un síndrome de distrés respiratorio agudo (SDRA) y disfunción orgánica múltiple (insuficiencia hepática aguda, insuficiencia renal aguda), que son causas posibles de mortalidad intrahospitalaria25.
En nuestro estudio, la mortalidad a 30 días en los pacientes con infección por SARS-CoV-2 confirmada (40%), fue considerablemente superior (p < 0,05) a la del grupo libre de infección (12%). Los pacientes de SARS-CoV-2 que desarrollaron neumonía reflejaron una tasa de mortalidad del 57% (cuatro de cada siete). La mortalidad entre los pacientes no sometidos a cirugía fue del 67% (dos de cada tres).
La demora quirúrgica desde el ingreso, superior a las 24 horas, se ha relacionado con un incremento del riesgo de complicaciones, incluyendo el riesgo de mortalidad a 30 días26. Sin embargo, en el presente estudio no se produjo diferencia significativa con respecto a la demora quirúrgica (< 24 h vs. > 24 h). En nuestro estudio, no se observaron diferencias significativas en términos de demora quirúrgica entre ambos grupos, con una demora media de 43 horas en el grupo de infección, y de 44 horas en el grupo libre de la misma. A pesar de la falta de recursos habituales (quirófanos, anestesistas, enfermeras, etc.) y la ausencia de nuevos circuitos claramente establecidos al inicio de la pandemia, esta demora quirúrgica fue considerablemente inferior a la demora general observada en España, conforme a un estudio reciente (64,6 horas)14.
El presente estudio tiene diversas limitaciones. En primer lugar, existen limitaciones asociadas a la naturaleza retrospectiva del análisis. De igual modo, el tamaño de la muestra es pequeño, lo cual dificulta la generalización de los hallazgos obtenidos. Además, el seguimiento a 30 días podría subestimar la mortalidad general real en la cohorte estudiada. Por otro lado, la fortaleza del estudio reside en el hecho de que es representativo de un área que alberga a más de un millón de habitantes, con una alta prevalencia de COVID-19 durante el periodo estudiado. Será necesario realizar análisis a mayor escala de cohortes de pacientes de mayor tamaño para determinar el modo en que la infección por SARS-CoV-2 afecta a los pacientes con FFP, y establecer un algoritmo perioperatorio adecuado, capaz de reducir la mortalidad a corto plazo.
ConclusiónEn el presente estudio se encontró una tasa de mortalidad intrahospitalaria a 30 días mucho más elevada en los pacientes con FFP e infección por SARS-CoV-2, en comparación con los pacientes libres de COFID-19 con FFP. La neumonía fue la causa principal directa de la mortalidad en los pacientes infectados por SARS-CoV-2. En el análisis multivariante, la edad ≥ 91 años y la clasificación ASA IV también estuvieron asociadas a la mortalidad. El IMC > 25 kg/m2 fue un factor predictivo significativo de la mortalidad a 30 días en los pacientes positivos para SARS-CoV-2.
Nivel de evidenciaEstudio de nivel III.
Conflicto de interesesEl Dr. Moreta es asesor remunerado de MBA Surgical Empowerment, JRI Orthopaedics y Ethicon (Johnson & Johnson). El resto de los autores no presenta ningún conflicto de intereses.
Los autores quisieran agradecer la ayuda prestada por Pablo Roza Miguel y al Instituto MBA.
Cada autor certifica que su institución aprobó el protocolo humano para esta investigación y que todas las investigaciones se llevaron a cabo de conformidad con los principios éticos de la investigación.