Evaluación del vástago no cementado Meridian en prótesis total de cadera primaria.
Material y métodoEstudio prospectivo de 109 casos con una edad media de 64 años (rango: 30-80) y un seguimiento de 6,5 años (rango: 5-12). Valoración clínica con escalas de Harris y Merle D’Aubigné, calidad de vida con SF-12 y Womac, resultados radiográficos y análisis de complicaciones.
ResultadosLa escala de Harris y Merle D’Aubigné se incrementó de 40,9 a 86,7 y de 8,4 a 10,5, con el 81% de resultados funcionales satisfactorios. El dolor en muslo (17%) se asociaba a insuficiente relleno femoral. Hubo 7 fracturas femorales intraoperatorias asociadas a una edad mayor de 65 años y un ajuste metafisario > 90%, debiendo revisarse tres. Hubo otros 5 vástagos con fijación fibrosa inestable asociados a un ajuste metafisario y/o diafisario insuficiente, y todos con indicación de revisión. La supervivencia del vástago a 7,5 años por causas asépticas fue del 94,7%.
Discusión y conclusionesEl excesivo relleno tiene el riesgo de fractura metafisaria intraoperatoria pudiendo afectar a los resultados. El insuficiente relleno puede comprometer la fijación secundaria del vástago.
To evaluate the results of the uncemented meridian femoral stem in primary total hip arthroplasty.
Material and methodA prospective study was performed on 109 cases, with a mean age of 64 years (range: 30-80) and follow-up of 6.5 years (range: 5-12). The study included, a clinical assessment using the scales of Harris and Merle D’Aubigné, quality of life with SF-12 and WOMAC, radiographic results and analysis of complications.
ResultsThe Harris and Merle D’Aubigné scales increased from 40.9 to 86.7 and from 8.4 to 10.5, respectively, with 81% satisfactory functional results. Thigh pain (17%) was associated with insufficient femoral filling. There 7 femoral fractures during surgery, associated with an age greater than 65 years and a metaphyseal adjustment >90%, 3 of which had to be revised. There were another 5 stems with unstable fibrous fixation, associated with insufficient metaphyseal and/or diaphyseal adjustment, and all with an indication for revision. The mean survival of the stem at 7.5 years due to aseptic causes was 94.7%.
Discussion and conclusionsExcessive filling carries a risk of metaphyseal fractures during surgery, which could affect the results. Insufficient filling can compromise the secondary fixation of the stem.
La prótesis total de cadera ha demostrado ser un tratamiento eficaz con resultados satisfactorios aunque no está exenta de complicaciones1, por ello, en diversos sistemas han sido frecuentes las modificaciones de diseño o materiales e innovaciones tendentes a mejorar los resultados de la artroplastia. Entre los problemas asociados a los vástagos no cementados se han citado las fracturas del calcar, posicionamiento en varo y dolor de muslo2,3. El vástago femoral PCA (Porous Coated Anatomic, Stryker, Mahwah, USA) ha sido utilizado desde el año 1983 y a través de su estudio se diseñaron otras tres versiones sucesivas4: PCA serie E, Meridian y Citation. La diferencia de diseño y técnica del vástago no cementado Meridian era que la preparación femoral se realizaba con fresado independiente para la metáfisis y la diáfisis. Su objetivo teórico era mejorar el encaje metafisario a fin de favorecer a ese nivel la osteointegración; combinado con un ajuste diafisario que aportara estabilidad mecánica primaria y permitiera la integración mediante transmisión progresiva de cargas metafisodiafisaria5. A esto se añadía la de ofrecer un «offset» aumentado respecto a otros modelos6, con la ventaja también teórica de mejorar las fuerzas abductoras al aumentar el brazo de palanca de dicha musculatura.
El objetivo de este estudio ha sido analizar los resultados clínicos y radiológicos de este modelo de vástago, con un seguimiento postoperatorio mínimo de 5 años. La hipótesis consistía en considerar que al facilitar tanto el ajuste metafisario como el diafisario, con trasmisión progresiva de fuerzas de proximal a distal, se favorecía la osteointegración del implante y se reducían las molestias en el muslo.
Material y métodosSe realizó el estudio prospectivo en una cohorte de 109 pacientes consecutivamente tratados entre diciembre de 1998 y enero de 2000 mediante prótesis total de cadera (PTC) primaria con el vástago femoral no cementado Meridian (Stryker-Howmedica, Mahwah, USA). El proyecto fue aprobado éticamente por el CEIC de la institución, recibiendo los pacientes información y dando su consentimiento informado. Los criterios de inclusión fueron: edad adulta y degeneración dolorosa de la cadera susceptible de PTC. No había otros criterios de exclusión que infección previa de cadera o antecedente de otra intervención ipsilateral. No se encontraron casos con criterio de exclusión. La edad media fue de 64 años (rango: 30-80 años), habiendo 64 (58,7%) mujeres y 45 (41,3%) varones. No hubo casos de bilateralidad y se afectó el lado derecho en 64 casos (58,7%) y el izquierdo en 45 (41,3%). El peso medio fue de 81,3kg (rango: 67-105kg), la estatura media fue de 166cm (rango: 158-185cm) y el índice de masa corporal medio de 27,3kg/cm2 (rango: 24,1-36,9kg/cm2). El diagnóstico fue artrosis primaria en 88 casos (80%), postraumática en 13 casos (12%), artrosis con signos de necrosis avascular de la cabeza femoral en 4 casos (4%), artritis reumatoide en 3 casos (3%) y fractura patológica del cuello femoral por lipoma intraóseo en un varón de 35 años (1%).
Diseño del implanteEl vástago no cementado Meridian (Stryker-Howmedica, Mahwah, USA) se fabricaba en aleación de cromo-cobalto. La porción metafisaria tenía sección trapezoidal con aristas romas, recubrimiento poroso e hidroxiapatita proximal circunferencial. La porción diafisaria era recta con acanaladuras longitudinales y pulida al objeto de reducir el crecimiento de hueso cortical a su alrededor y disminuir así la formación de pedestal, y su punta era redondeada y ranurada para reducir su rigidez. Tenía un cuello a 132° para lateralizar la prótesis al objeto de favorecer la mecánica articular y reducir el desgaste del polietileno. El «offset» variaba de 25 a 67mm, dependiendo del tamaño del vástago. La instrumentación utilizada ha sido previamente descrita6. En primer lugar se realizaba fresado diafisario secuencial hasta obtener un ajuste, cuyo tamaño se correspondía con un rango de fresas metafisarias, de la cual el tamaño de la última utilizada que aseguraba un adecuado ajuste proximal definía el tamaño del vástago definitivo.
ProcedimientoLas intervenciones fueron realizadas por tres cirujanos. Todos los casos se realizaron en sala con flujo laminar y se utilizó anestesia espinal y la vía lateral modificada de Hardinge. En todos los casos se utilizó un vástago Meridian (Stryker-Howmedica) y un acetábulo no cementado Vitalock (Stryker-Howmedica), hemiesférico, de titanio con recubrimiento poroso y posibilidad de atornillado. En esa época, en nuestro centro se utilizaba de manera rutinaria la fijación suplementaria con dos tornillos, lo cual en esta cohorte se realizó en 98 casos (90%). El inserto era de polietileno de alto peso molecular sin ceja esterilizado con rayos gamma. La cabeza femoral era de cromo-cobalto, con diámetro de 28mm. Todos recibieron profilaxis antibiótica (1g IV de cefazolina previo a la intervención y luego otras tres dosis cada 8 horas) y antitromboembólica (heparina de bajo peso molecular subcutánea hasta los 30 días postoperatorios) según protocolo estandarizado. El postoperatorio fue similar, permitiéndose en la mayoría de los casos la sedestación a las 24 horas y al segundo día comenzaba la rehabilitación de la carga con andador, salvo en los casos de fractura de calcar en que se retrasó la carga un mes y los dos casos de fractura en trocánter mayor en que se retrasó dos meses.
EvaluaciónEn todos los casos se realizaron evaluaciones clínicas y radiográficas pre y postoperatoriamente a los 3 y 6 meses, un año y luego anualmente hasta un mínimo de 5 años. La evaluación era realizada por el propio cirujano mediante dos escalas. Con la escala de Harris7 se consideraron resultados excelentes (90-100), buenos (80-89), regulares (70-79) y malos (69 o menor). Con la escala de Merle D’Aubigné y Postel8, excelentes (11-12), buenos (9-10), regulares (8) y malos (7 o menor). El dolor de muslo fue categorizado como ausente, ligero, moderado o severo, siguiendo el mismo criterio que la variable dolor en la escala de Harris. Postoperatoriamente y a partir del sexto mes se realizó evaluación subjetiva mediante los cuestionarios de calidad de vida general SF-12 (apartados físico y mental)9 y específico de miembro inferior Womac10 (con puntuación positiva), así como una escala analógica visual (EAV) de satisfacción con rango de 0 a 10.
La evaluación radiográfica fue estandarizada con proyección anteroposterior en carga y axial de cadera.
A nivel femoral, el relleno proximal fue definido11 por la razón entre la anchura del vástago y la del canal medular en el borde superior del trocánter menor, categorizándose como satisfactorio si era igual o mayor de 80% en el plano anteroposterior y de 70% en el axial, e insatisfactorio si era menor. El relleno diafisario se calculó a 2cm proximal a la punta del vástago con los mismos criterios. Un vástago era considerado con hundimiento cuando la distancia entre la punta del trocánter mayor y el borde superoexterno metafisario del vástago había aumentado más de 5mm en la radiografía final respecto a la del tercer mes postoperatorio. Se registró la presencia de factores de remodelación como resorción del calcar, hipertrofia cortical o formación de pedestal, así como puntos de soldadura, líneas radiotransparentes u osteólisis, según las zonas de Gruen et al12. Conforme a Engh et al13, la fijación femoral fue clasificada como estable con osteointegración, estable con fijación fibrosa o inestable, considerando esta última si había líneas radiotransparentes mayores de 2mm en la zona proximal porosa, hundimiento mayor de 5mm o cambio de posición del vástago mayor de 3°. Para las fracturas femorales periprotésicas se utilizó la clasificación de Vancouver14,15 específica para fracturas intraoperatorias.
A nivel acetabular se valoró el ángulo de abducción acetabular. La variación en la posición del componente acetabular era evaluada en las últimas radiografías en relación a las del tercer mes postoperatorio, siguiendo las mediciones descritas por Martell et al16. Se consideraba migración si el centro de rotación variaba horizontal o verticalmente más de 3mm o había una variación del ángulo de abducción acetabular mayor de 5°. La presencia de líneas radiotransparentes u osteólisis se registró de acuerdo a las tres zonas de DeLee y Charnley17. Siguiendo a González Della Valle18, el componente acetabular se consideró aflojado si había migración, radiolucencia completa mayor de 1mm u osteólisis que abarcara al menos una zona.
Análisis estadísticoSe utilizó el paquete informático SPSS 15.0. Para valorar relaciones estadísticas entre variables cualitativas se utilizaron las pruebas de chi-cuadrado y la exacta de Fisher y entre variables continuas las pruebas t de Student y U de Mann-Whitney. Para correlaciones, la prueba de Spearman. Para el cálculo del análisis de supervivencia con el método de Kaplan-Meier se consideró punto final la revisión quirúrgica o la fijación inestable. Se consideraron significativos valores de p igual o menor de 0,05.
ResultadosTodos los pacientes estuvieron disponibles para seguimiento postoperatorio por un mínimo de 5 años. En la última evaluación, el seguimiento medio fue de 6,5 años (rango: 5-12 años). La puntuación media con la escala de Harris se incrementó (p=0,01) de 40,9 (rango: 22-62) puntos preoperatorios a 86,7 (rango: 31-100) postoperatorios, habiendo en la evaluación final 60 (55%) excelentes resultados, 34 (31,2%) buenos, 2 (1,9%) regulares y 13 (11,9%) malos. Con la escala de Merle D’Aubigné se incrementó (p=0,01) de 8,4 (rango: 2-8) puntos preoperatorios a 10,5 (rango: 4-12) en la última evaluación, siendo la categorización de resultados funcionales significativamente similar (p=0,001) a la obtenida con la escala de Harris. Había una relación significativa entre necesidad de revisión quirúrgica y la puntuación con las escalas de Harris (p=0,01) o la de Merle D’Aubigné (p=0,02). El dolor de muslo estaba ausente en 91 pacientes (83,5%), era leve y ocasional en 11 (10,1%), moderado en 3 (2,7%) y severo en 4 (3,7%). Los casos con dolor moderado o severo se asociaban significativamente (p=0,001) a insuficiente relleno femoral o vástago inestable. Los casos con osteointegración o fijación fibrosa estable no referían dolor en el muslo o era leve y ocasional.
En la última evaluación, la calidad de vida con el cuestionario SF-12 fue de 64,6 (rango: 32-71) para el factor físico y de 71,2 (rango: 35-79) para el mental. Mediante el cuestionario Womac, el valor medio fue de 39,7 (rango: 5-48). Mediante la EAV de satisfacción, se obtuvo un valor medio de 7,7 (rango: 1-10). Se encontró una relación significativa (p=0,001) entre las evaluaciones subjetivas de calidad de vida y las escalas objetivas de cadera.
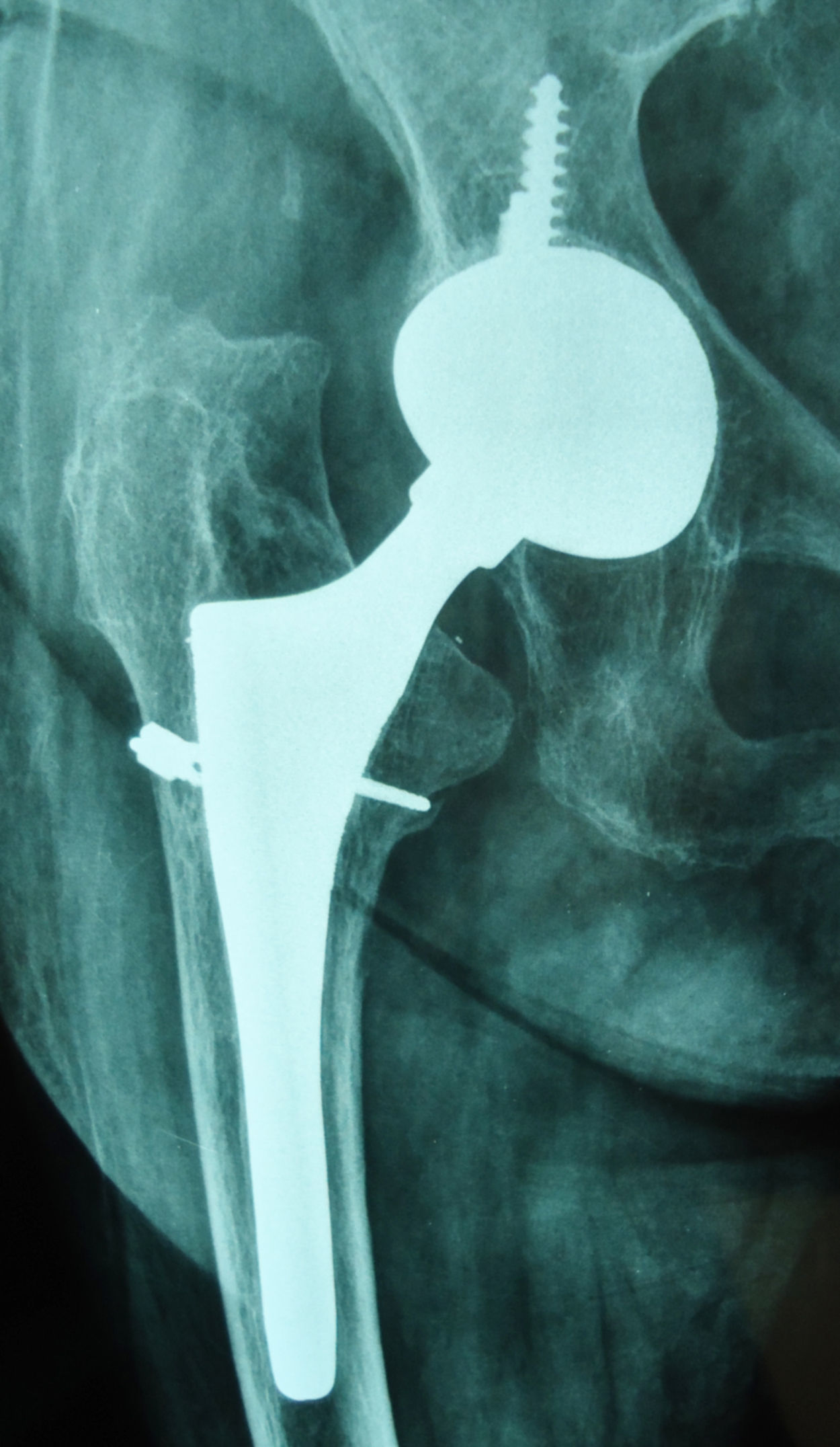
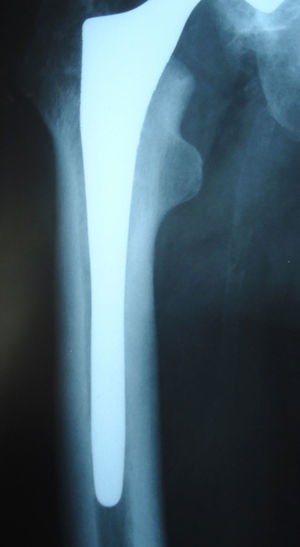
Como complicaciones intraoperatorias hubo 7 fracturas femorales (6,4%). En dos casos eran del tipo A2 (longitudinales e incompletas del trocánter mayor, sin desplazar) que se detectaron en la radiografía postoperatoria y se desautorizó la carga hasta los 60 días, en uno de los cuales no afectó al resultado funcional final que fue bueno con osteointegración del vástago. En el otro caso tipo A2, se produjo desplazamiento fracturario secundario con luxación de la prótesis a las 10 semanas, precisando revisión para síntesis ósea mediante placa, sin recambio del vástago por considerarse estable, y aunque en la última evaluación radiográfica a los 9 años el vástago permanecía estable se clasificó como mal resultado debido a la revisión. Las otras 5 fracturas eran del tipo B2 (lineal a nivel del calcar, con moderado desplazamiento), todas detectadas intraoperatoriamente y siendo tratadas con cerclaje alámbrico. De estas 5, en tres casos no se afectó el resultado funcional (uno excelente, dos buenos), presentando dos vástagos osteointegración y uno fijación fibrosa estable. Los otros dos casos con fractura B2 presentaron hundimiento del vástago a los 9 (fig. 1) y 11 meses postoperatorios, precisando ambos revisión de solo dicho componente, y siendo considerados malos resultados. Las fracturas intraoperatorias ocurrieron en 6 pacientes con artrosis primaria y uno con artritis reumatoide, todos mayores de 65 años (rango: 65-79), y en los 5 casos detectados durante la intervención, la fractura se produjo durante la inserción del vástago definitivo. Encontramos una relación significativa entre edad mayor de 65 años y aparición de fractura (p=0,001).
Otros 5 pacientes tuvieron vástagos inestables, con líneas radiotransparentes > 2mm en la porción pulida (zonas 2, 3 y 5), todos con insuficiente relleno femoral y acetábulo estable. En dos de ellos se realizó revisión de solo el vástago a los 67 y 69 meses de la cirugía primaria, considerándose malos resultados. Los otros tres pacientes con aflojamiento aséptico del vástago, detectado a los 70, 74 y 81 meses, a pesar de dolor moderado rechazaron una nueva intervención, pero fueron considerados fracasos y como tales como malos resultados.
Hubo otros dos casos de infección profunda que precisaron revisión de ambos componentes en dos tiempos a los 3 y 11 meses y cuyos resultados fueron considerados malos.
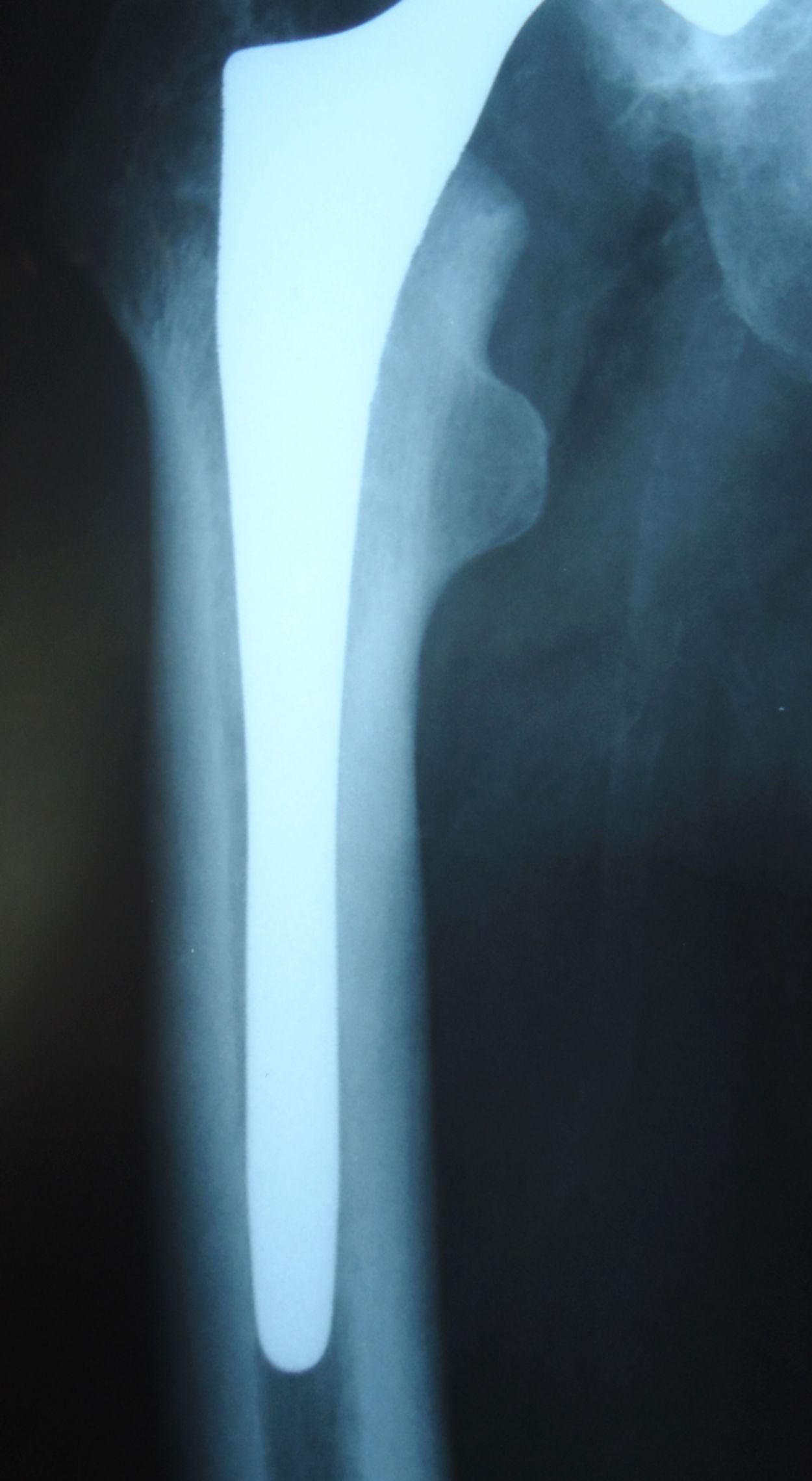
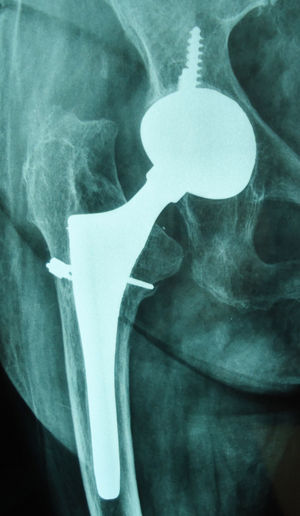
En el conjunto de la serie hubo 86 vástagos con osteointegración (78,9%) (fig. 2), 16 con fijación fibrosa estable (14,6%) y 7 inestables (6,5%). Había un deficiente relleno femoral metafisario en 11 casos (10,1%) y diafisario en 9 (8,2%). El relleno insuficiente estaba significativamente relacionado con la presencia de dolor moderado o severo en muslo (p=0,001) y con la fijación femoral inestable (p=0,03). En los 7 casos con fractura intraoperatoria, el relleno femoral metafisario era mayor del 90%. En el total de la serie no había una relación significativa entre relleno femoral (satisfactorio o insatisfactorio) y ocurrencia de fractura (p=0,32), pero al considerar el subgrupo con relleno metafisario > 90%, encontramos una relación significativa (p=0,001) entre este tipo de relleno y la ocurrencia de fractura. Como signos de remodelación ósea se encontraron atrofia del calcar en 19 casos (17,4%), hipertrofia cortical en 12 casos (11,1%) y pedestal incompleto en 10 casos (9,2%).
Con respecto al componente acetabular, en la última evaluación radiográfica el valor medio del ángulo de abducción acetabular fue de 44° (rango: 40°-48°). Ningún acetábulo había cambiado de posición respecto a la radiografía a los tres meses postoperatorios. Hubo 3 acetábulos con signos de aflojamiento aséptico (2,7%), realizándose en todos ellos revisión de sólo dicho componente a los 42, 65 y 78 meses de la cirugía primaria.
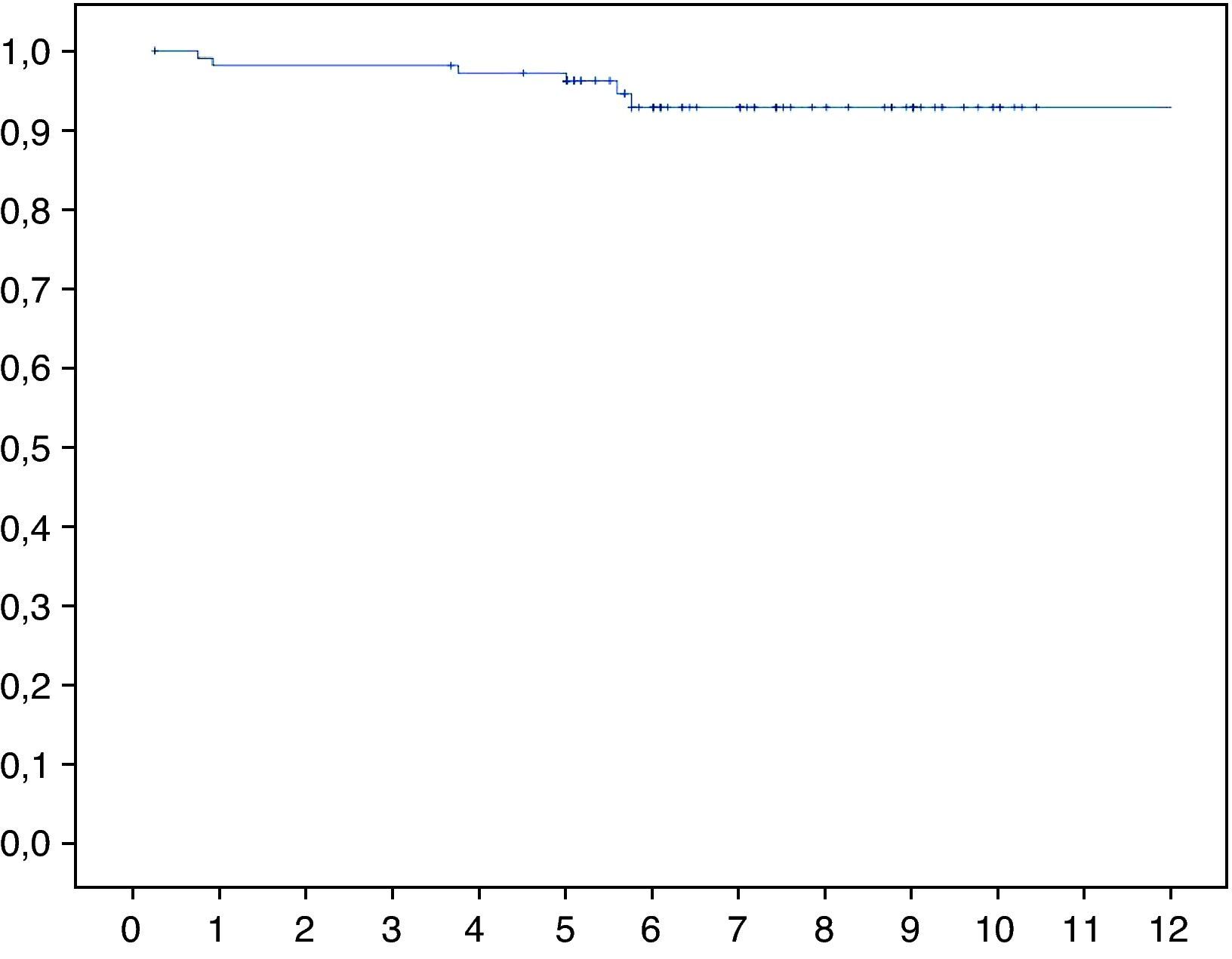
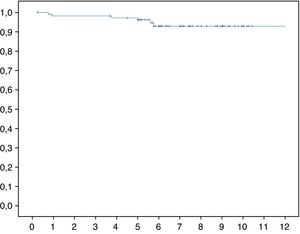
Considerando los 4 casos de revisión femoral y los tres que rechazaron dicha revisión, la supervivencia media del vástago a 7,5 años por causas asépticas fue del 94,7% (IC 95%: 93-98) (fig. 3).
DiscusiónEl objetivo de nuestro estudio se centró fundamentalmente en los resultados clínicos y radiográficos del componente femoral a medio-largo plazo, utilizando el vástago no cementado Meridian con ajuste tanto metafisario como diafisario.
Entre las limitaciones del presente estudio están la heterogeneidad del diagnóstico primario y el haber intervenido varios cirujanos. No obstante, el diagnóstico no parece haber influido en los malos resultados, pues la mayoría de ellos ocurrieron en casos de artrosis primaria, la etiología más frecuente en nuestra serie (80%). La influencia del cirujano es difícil de valorar, aunque los tres tenían larga experiencia en la cirugía de cadera.
Con los sistemas no cementados, el fresado femoral tiene por función adecuar el lecho óseo al tamaño idóneo de vástago para que este tenga un íntimo contacto con inmediata estabilidad, de manera que favorezca la fijación secundaria por osteointegración. En muchos de los sistemas, el fresado es solo metafisario, transfiriendo a esa zona la mayoría de las cargas. Con el sistema y diseño Meridian, el fresado es también diafisario, con lo que se pretende una estabilidad mecánica primaria en la diáfisis que facilite la integración de la porción metafisaria, así como la fijación gradual diafisaria con progresiva transferencia de cargas de proximal a distal6. Se han descrito satisfactorios resultados a largo plazo con el vástago anatómico PCA, de fresado solo metafisario3,4, pero hay pocos estudios utilizando el evolucionado vástago Meridian5,6,18–20.
En nuestro trabajo los resultados funcionales satisfactorios fueron del 81% de los casos, inferior al 88-98% referido en otras series con el mismo vástago5,6,19. Así mismo, encontramos un 94,7% de supervivencia del vástago a 7,5 años por causas asépticas que fue algo inferior a esas otras series (97%-100%). La mayoría de los resultados insatisfactorios en nuestra serie fueron debidos a dolor en el muslo o a la necesidad de revisión del vástago. Encontramos 7 (6,4%) pacientes con dolor moderado o severo en muslo, tasa similar a otras series6,19, y al igual que otros autores6 se asociaban a insuficiente relleno femoral.
En el presente estudio hubo 7 vástagos con fallos mecánicos (6,4%), tasa superior al 0-3% de otras series5,6,19 con el mismo vástago. En dos de nuestros casos se debieron a hundimientos del vástago en pacientes que habían tenido una fractura intraoperatoria tratada con cerclaje. Los otros 5 eran vástagos con fijación fibrosa inestable, los cuales se asociaban a insuficiente relleno femoral, con un vástago infradimensionado. Esta asociación también era referida por otros autores5 utilizando el vástago Meridian a medio-largo plazo, aunque algunos6 encontraron casos de fijación fibrosa estable aún con insuficiente relleno, si bien el seguimiento de estos era de solo tres años.
La complicación más frecuente en nuestra serie fue la fractura intraoperatoria con 7 (6,4%) casos, de las que 5 fueron a nivel del calcar al insertar el vástago definitivo. Todas menos una ocurrieron tras la curva de aprendizaje de 30 primeras prótesis. Con otros modelos de vástagos no cementados, la incidencia de fracturas femorales intraoperatorias es muy variable21–23, del 3 al 20%, siendo la mayoría de ellas a nivel del calcar y con escaso desplazamiento24. Utilizando el vástago Meridian, se aportan tasas de fracturas femorales intraoperatorias5,19,20 del 2 al 9,5%. En la literatura, la etiología de la fractura femoral intraoperatoria es multifactorial25, incluyendo factores relacionados con el paciente como la pobre calidad ósea, el diseño del implante o su instrumentación y factores de la técnica quirúrgica como la sobredimensión del vástago. En nuestra serie encontramos que todas las fracturas ocurrieron en pacientes con edad mayor de 65 años, aunque esto por sí solo no parece justificar la fractura por cuanto la mayoría de estudios sobre artroplastias de cadera no cementadas se realizan con personas de edad avanzada, siendo habitualmente escasa la incidencia de fracturas. El otro factor de riesgo de fractura en nuestra serie fue el relleno metafisario mayor del 90%. En el único estudio comparativo encontrado sobre fracturas intraoperatorias con vástago Meridian21, refieren que no había relación entre la ocurrencia de fractura y la edad, el diagnóstico previo, la calidad ósea o la geometría del fémur proximal, pero aunque no era significativo sí encontraron una tendencia a la fractura en los casos con mayor relleno metafisario por el vástago. Ellos sugieren que el intento por parte del cirujano de obtener el mayor ajuste posible puede llevar a la elección de un vástago sobredimensionado, aunque opinan que también podría deberse al diseño de las fresas o del implante. Utilizando el vástago Meridian, en las series a corto plazo6,21 los resultados no se vieron afectados por la fractura, mientras que en las series a medio y largo plazo5,19 encontraron hundimiento y revisión del vástago en el 12 al 15% de las fracturas. El resultado mecánico del vástago tras una fractura intraoperatoria es controvertido. Con otros modelos de vástago, algunos autores25 refieren que no afecta a los resultados si la fractura es tratada inmediatamente con cerclaje, mientras otros26,27 refieren que en caso de fractura, aunque esta sea tratada con cerclaje o sea sin desplazamiento, es frecuente el hundimiento.
En nuestro estudio, la supervivencia aséptica del vástago Meridian a medio-largo plazo fue algo inferior a las de otras series, con una tasa de fracturas intraoperatorias similar y una tasa de fracasos mecánicos superior. Con las limitaciones de nuestro estudio, los resultados con este modelo de vástago sugieren que la realización de un ajuste metafisario excesivo entre el lecho óseo y el vástago presenta riesgo de fractura femoral intraoperatoria, pudiendo afectar a los resultados. Por otro lado, la realización de un insuficiente ajuste metafisario y/o diafisario puede afectar a la estabilidad secundaria del vástago a medio-largo plazo.
Nivel de evidenciaNivel de evidencia IV.
Proteccion de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales
Confidencialidad de los datosTodos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en el mismo. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.