Los sarcomas de partes blandas (SPB) son un grupo heterogéneo de neoplasias malignas originadas en el tejido conectivo extraesquelético que proviene del mesodermo1. Globalmente son agrupadas por sus similitudes en cuanto a la presentación clínica, apariencia anátomo-patológica y comportamiento biológico2.
Representan aproximadamente el 1% de los tumores malignos del adulto3. Un médico generalista puede ver un caso nuevo cada 24 años4. Debido a esta baja incidencia, se recomienda que sean remitidos a un centro especializado para ser valorados por equipos multidisciplinares con experiencia antes de la realización de la biopsia y el tratamiento5. Debemos sospechar un SPB cuando estamos ante pacientes mayores de 50 años, con una tumoración de más de 5 cm de longitud, adherida a planos profundos y asociada a dolor o que haya sufrido un aumento de tamaño en los últimos meses6,7.
Los SPB precisan de una elevada experiencia para realizar un diagnóstico y estadiaje correctos. Además, necesitan de un enfoque terapéutico multidisdiplinar que combina la escisión quirúrgica correcta con la aplicación de radioterapia y/o quimioterapia8. Sin embargo, no es infrecuente, en nuestro medio, que sean tratados por cirujanos sin experiencia, produciéndose entonces una escisión inadecuada inicial (EII) ya sea por un error en el diagnóstico de presunción preoperatorio o por que el cirujano que estudie el caso no valore la posibilidad diagnóstica de SPB y se realice el diagnóstico sólo con el estudio anátomo-patológico de la muestra ya resecada sin criterio oncológico. Es lo que algunos denominan whoops procedure, porque el diagnóstico de sarcoma se produce «por sorpresa»9.
Por otra parte, a pesar de un tratamiento correcto del SPB primario encontramos que existen tasas de recurrencia elevadas (10-20%) según varios ensayos prospectivos randomizados10,11. Es muy probable que esta cifra sea sensiblemente superior cuando se tratan en centros no especializados y también es muy probable que quienes realizaron la EII no tengan conocimiento de la evolución final del paciente.
El propósito de este trabajo es presentar los resultados a largo plazo del tratamiento de pacientes que sufrieron un whoops procedure o una recidiva de SPB y que acudieron a la Clínica Universitaria de Navarra (CUN) tras el tratamiento en otro centro.
MATERIAL Y MÉTODO
Entre los años 1984 y 2004, 64 pacientes diagnosticados de SPB previamente tratados en otros centros acudieron al Departamento de Cirugía Ortopédica y Traumatología de la CUN para su valoración terapéutica. Treinta y nueve eran hombres y 25 mujeres, con una media de edad de 43 años (10-82).
Se identificaron en dos grupos de pacientes: el grupo A integrado por aquellos que consultan tras la EII (o un whoops procedure) de un SPB y el grupo B formado por los pacientes que consultan tras un tratamiento previo por un SPB y que en el momento de la consulta presentaban ya enfermedad local recurrente.
A todos se les realizó una historia clínica completa que incluía la edad del diagnóstico y el año, el tiempo entre el primer diagnóstico y la asistencia en nuestro centro, la localización anatómica del tumor, el diagnóstico anatomopatológico, el tratamiento previo recibido y la presencia de metástasis a distancia. En la historia también se recogieron los tratamientos empleados en la CUN y la evolución post-tratamiento: el intervalo libre de enfermedad, la persistencia de enfermedad residual, la recidiva local, la presencia de metástasis a distancia, así como la toxicidad del tratamiento y, en su caso, el fallecimiento.
En el grupo A, además de lo expuesto, se analizó la presencia de enfermedad tumoral residual en la pieza resecada. En el grupo B, se recogió el intervalo transcurrido entre el primer tratamiento y el diagnóstico de recidiva local.
El tratamiento se realizó mediante la combinación de cirugía de conservación de la extremidad, radioterapia (externa, intraoperatoria, braquiterapia) y quimioterapia (sistémica, endovenosa, asociada o no a hipertermia con factor de necrosis tumoral [TNF] y melfalán).
La tasa de supervivencia se calculó por el método de Kaplan-Meier.
RESULTADOS
La localización y el diagnóstico anatomopatológico se reflejan en las tablas 1 y 2.
Grupo A (27 pacientes)
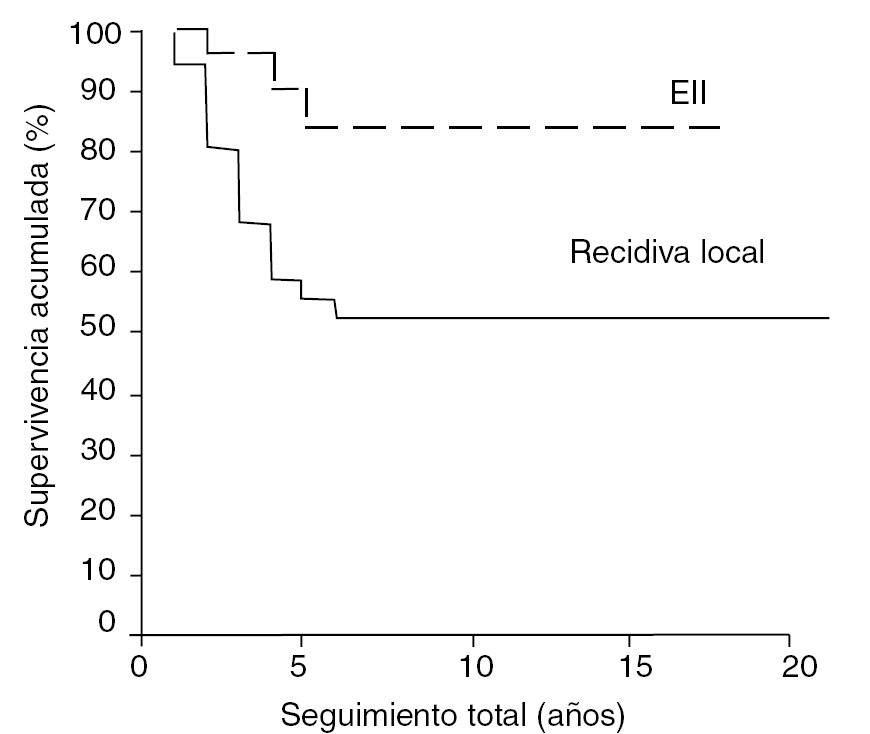
Los 27 pacientes del grupo A acudieron a nuestro centro tras una media de 38 días (9-90) después de la primera intervención, bajo la sospecha de una EII de una tumoración no filiada (fig. 1). Todos los pacientes fueron tratados mediante re-escisión, con ampliación de márgenes quirúrgicos, De la muestra obtenida en el acto quirúrgico, se realizó un estudio anatomopatológico, encontrándose la presencia de células tumorales en 12 pacientes (44% de los casos). En 23 casos se asoció tratamiento radioterápico: en 18 pacientes se realizó radioterapia externa, en 15 radioterapia intraoperatoria y en 6 el implante de catéteres de braquiterapia en el acto quirúrgico con el posterior tratamiento radioterápico. En 9 ocasiones se asoció quimioterapia sistémica. El seguimiento mínimo de estos pacientes fue de 24 meses y el máximo de 216 con una media de 67 meses. Durante el seguimiento 3 pacientes sufrieron una recurrencia local de la enfermedad, uno de los cuales precisó de cirugía radical mediante amputación. Tres pacientes presentaron metástasis durante la evolución y los 3 fallecieron. La tasa de supervivencia libre de enfermedad ha sido del 85%.
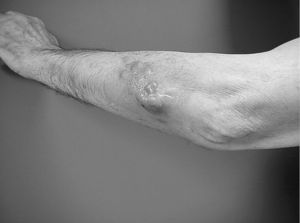
Figura 1. Paciente intervenido en otro centro de una tumoración subcutánea de 3 cm de diámetro en la ingle (B). El diagnóstico anátomo patológico fue de histiocitoma fibroso maligno con márgenes quirúrgicos positivos. La cicatriz transversal con un islote de piel con otra cicatriz perpendicular y los orificios de salida de los drenajes (A) hicieron muy difícil el «rescate» quirúrgico.
Grupo B (37 pacientes)
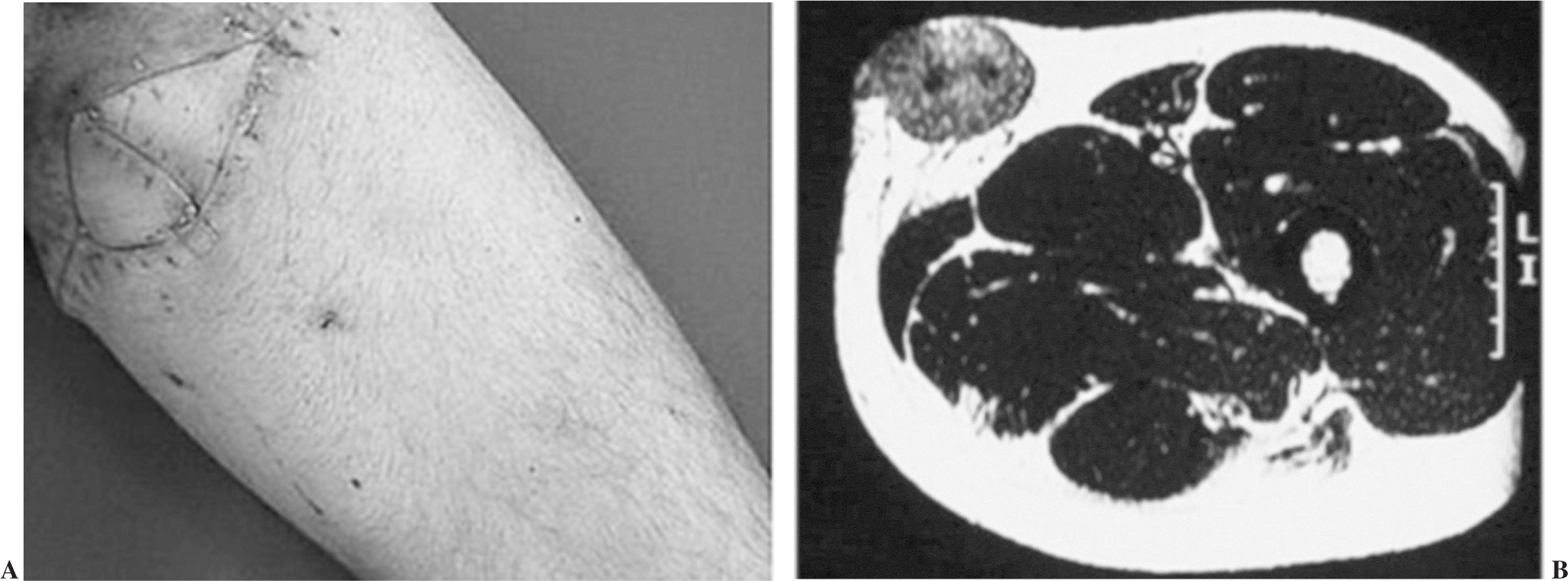
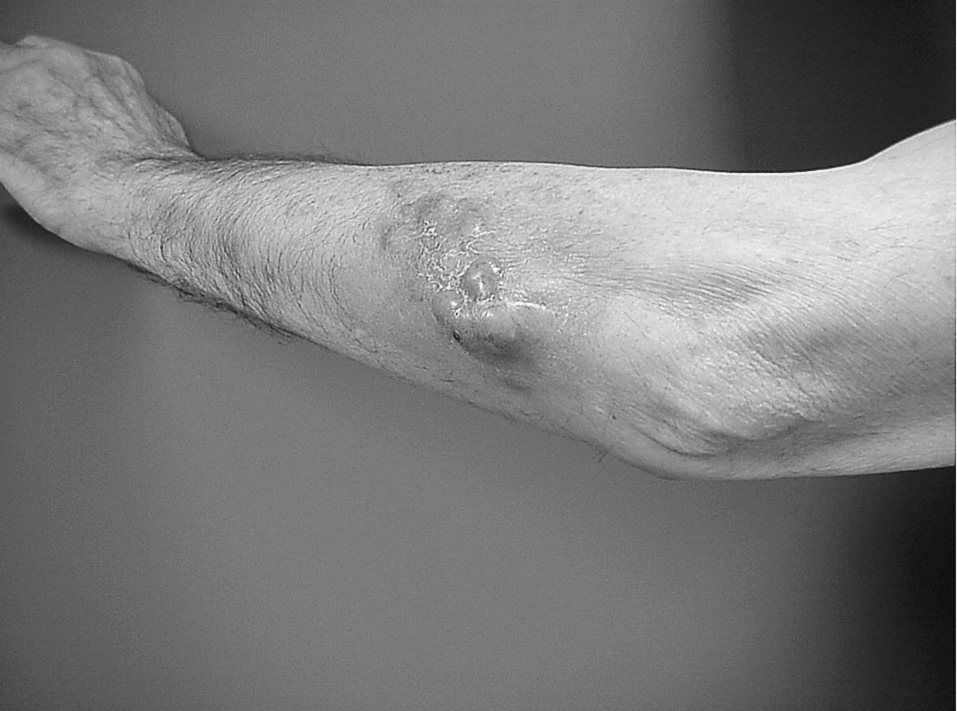
Estos pacientes acudieron a nuestro centro tras una media de 26 meses desde el primer tratamiento, después de haber sido diagnosticados de recidiva (figs. 2 y 3). El tiempo entre el primer tratamiento y la recidiva fue de un mínimo de 2 meses y un máximo de 216, con una mediana de 12 meses. Cinco pacientes presentaban metástasis en el momento del diagnóstico primario (tres pulmonares y dos con afectación ganglionar). La media de aparición de la primera recidiva tras el primer tratamiento fue de 26 meses, con una mediana de 12 meses. Antes de acudir a nuestro centro, todos fueron sometidos a cirugía, asociándose quimioterapia en 11 casos y radioterapia en 19. En nuestro hospital el tratamiento quirúrgico se realizó en 35 pacientes, asociando quimioterapia en 21 casos, 4 de los cuales fueron tratados mediante hipertermia y perfusión aislada de extremidad con TNF y melfalán. El seguimiento mínimo desde el diagnóstico fue de 12 meses y el máximo de 264, con una mediana de 80 meses. Durante la evolución y después del proceso de rescate instaurado en nuestro centro, 16 pacientes presentaron progresión de la enfermedad con afectación metastásica (pulmonar en 11 ocasiones, musculoesquelética en 6, ganglionar en un caso, cerebral en otro y ovárica en otro). Veinte pacientes presentaron una nueva recidiva, 5 de los cuales fueron tratados con cirugía radical. Diecinueve pacientes presentaron alguna complicación mayor, sobre todo aquellos re-irradiados: infección en 8 ocasiones, defecto de cierre o dehiscencia sutura en 6, fractura post-radioterapia en 2 y en una ocasión fístula de líquido cefalorraquídeo [LCR], trombosis venosa profunda y paresia post-radioterapia. Dieciséis pacientes fallecieron con una media de supervivencia de 18 meses (10-48). La tasa de supervivencia libre de enfermedad fue del 16%.
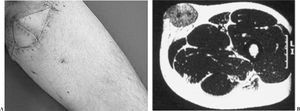
Figura 2. Paciente diagnosticado de recidivas locales múltiples de un sarcoma de partes blandas superficial intervenido, en otro centro, un año antes con resección incompleta del tumor primario.
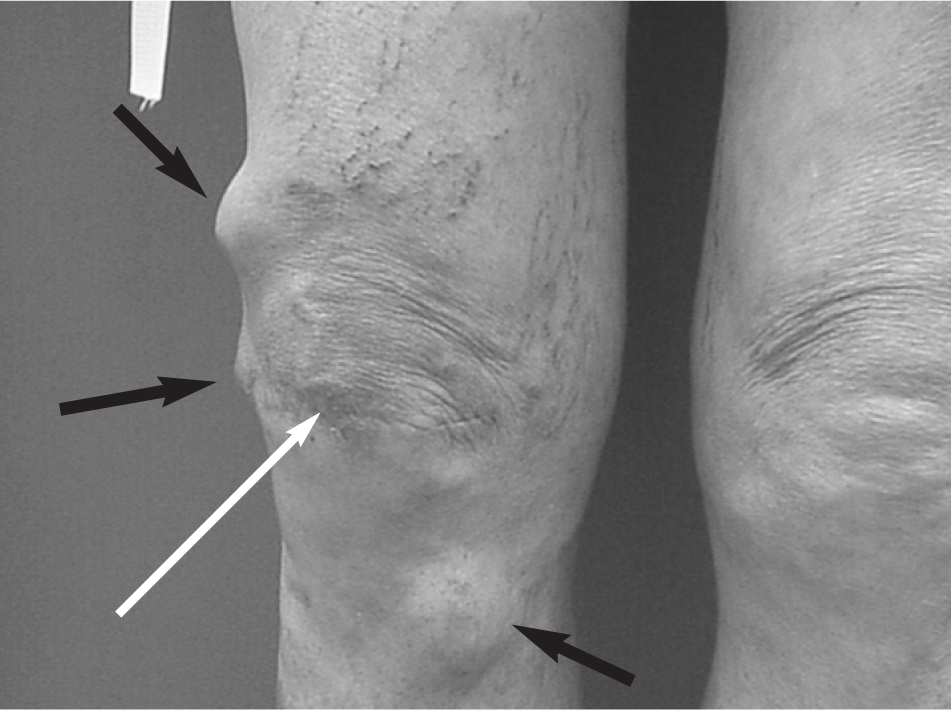
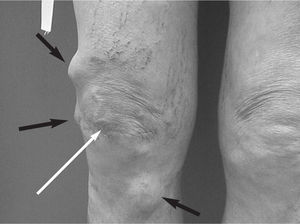
Figura 3. Incisión transversal pre-rotuliana (flecha blanca) en un paciente intervenido por sospecha de bursitis. Se diagnosticó de sarcoma de partes blandas y meses después aparecieron recidivas locales múltiples (flechas negras).
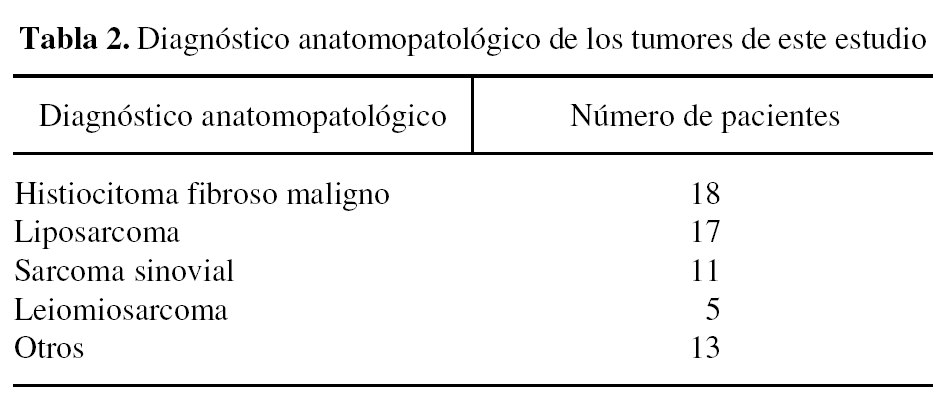
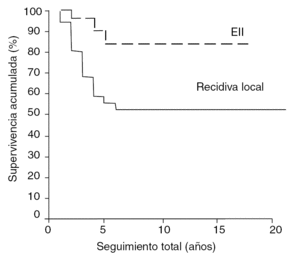
La figura 4 ilustra el gráfico de la supervivencia acumulada de las 2 series (calculado con el método Kaplan Meier).
Figura 4. Gráfico de la supervivencia acumulada de los pacientes tratados en nuestro centro por un sarcoma de partes blandas tras tratamiento previo en otro centro. EII: excisión inadecuada inicial
DISCUSIÓN
Los SPB son una entidad poco frecuente, representando tan sólo el 1% de los tumores3. En consecuencia, existen pocos centros con experiencia en SPB. Por su escasa frecuencia y su clínica larvada e inespecífica con pocas manifestaciones sistémicas, el SPB no es habitualmente diagnosticado y tratado de manera eficaz.
En algunos países está recomendado remitir a los pacientes a centros especializados cuando exista una alta sospecha de SPB7, porque está demostrado que los resultados en cuanto a supervivencia y funcionalidad son mucho mejores5. El parámetro que se considera de mayor sensibilidad en cuanto a la predicción de malignidad/benignidad de una tumoración es el crecimiento, seguido de una edad superior a los 53 años y el tamaño del tumor12.
El abordaje terapéutico convencional de los sarcomas de extremidades incluye la asociación de cirugía y radioterapia. Este abordaje multidisciplinar ha desplazado la amputación como tratamiento de elección, consiguiendo también bajas tasas de recurrencia local8. Además, cuando ya ha recidivado, la amputación no aporta mayores tasas de supervivencia cuando se compara con los tratamientos de conservación de la extremidad. Sin embargo, para algunos autores el riesgo de presentar una nueva recidiva local puede reducirse con la amputación13,14, aunque no mejore la supervivencia.
La mayoría de las recurrencias se presentan en los dos primeros años, pero también pueden aparecer recurrencias tardías a partir de los 5 años15. Los factores que se correlacionan con la recurrencia local son: el tamaño del tumor, el grado histológico, la calidad del margen quirúrgico, la profundidad de la localización y la recurrencia previa16.
El principal determinante del resultado para pacientes afectos de SPB es la resección adecuada del tumor primario17. Por tanto, el planteamiento quirúrgico es prioritario para aumentar la supervivencia y para un óptimo control local18. La primera cirugía es la que tiene más posibilidades de obtener la curación. Por eso es importante que se remita a los pacientes a algún centro con experiencia en esta patología. A este respecto tenemos 3 posibles situaciones: por un lado los pacientes que son enviados a centros con experiencia al principio de su enfermedad, por otro los que son remitidos cuando el diagnóstico se realiza por sorpresa (EII) y por último los que son enviados cuando el tumor ya está diseminado y/o recidivado tras tratamientos más o menos adecuados. En este último grupo, las posibilidades de curación son muy diferentes a las observadas en los 2 primeros (15 frente a 85%).
La resección de un SPB con un margen inadecuado está considerada como el factor pronóstico más negativo en cuanto a la recurrencia local. Para Trovik la recidiva local puede llegar a ser del doble en pacientes con una resección inadecuada19, mientras que para Noria esta incidencia puede llegar a ser el triple20. La escisión quirúrgica sigue siendo el principal método terapéutico de los SPB. La mayoría de los factores que influyen en la evolución de los pacientes afectos de esta patología (grado histológico, tamaño y profundidad, etc.) no son modificables en el momento del diagnóstico. Sólo la calidad de la resección quirúrgica primaria puede ser modificada por el médico21.
Mención aparte merecen las EII. La re-resección es el tratamiento de elección ante una EII21. A diferencia de la serie de Siebenrock22 nosotros hemos obtenido márgenes amplios con conservación de la extremidad en todos los pacientes. Es decir, la resección amplia inmediata tras una EII consigue tan buenos resultados como la resección amplia del primario23. Probablemente el hecho de que estos whoops procedures se produzcan más frecuentemente en lesiones pequeñas y superficiales contribuya significativamente en este resultado. En nuestra serie hemos encontrado que en el 44% de los pacientes a los que se les había realizado la EII se observó la presencia de células tumorales en la pieza de re-escisión, comparable con la tasa de otros estudios (35-77%)20-22,24,25. En cualquier caso, el hecho de que no se detecte enfermedad residual no significa que no hayan quedado células tumorales en el lecho quirúrgico. Esto explica que la re-escisión tenga a largo plazo mejores resultados en cuanto a control local que la abstención quirúrgica, se encuentren o no células tumorales en la cicatriz.
Cuando el paciente previamente operado llega a un centro de referencia, puede asociarse el tratamiento radioterápico o quimioterápico para obtener un mejor control local y sistémico de la enfermedad11. En nuestro grupo de EII, en el 85% de los pacientes se asoció tratamiento adyuvante, a diferencia de la serie de Siebenrock, en la que tan sólo se administró a un 33%22, consiguiendo una tasa libre de enfermedad del 86% durante el seguimiento. Tan sólo un 11% de los whoops procedures que acudieron a nuestro centro presentaron recidiva local, un índice inferior al 18% de la serie de Goodlab et al24. Por el contrario, en las recidivas, la re-irradiación supuso un aumento de la tasa de complicaciones, sin mejorar la supervivencia libre de enfermedad, y consiguiendo el control local sólo en la mitad de los pacientes re-irradiados (es de suponer, que si el tumor ya había recidivado a la radioterapia en el anterior centro es porque era radiorresistente). En los pacientes que vinieron ya recidivados hemos intentado la curación empleando todas las posibilidades terapéuticas disponibles, incluyendo técnicas como la perfusión aislada de extremidad con TNF y el melfalan26, o la re-irradiación con braquiterapia de altas dosis27,28. Sin embrago, los resultados en cuanto a curación en este subgrupo de pacientes con recidiva local han sido pobres. Aunque en la mayoría de los casos se ha logrado preservar la extremidad y evitar la amputación, el porcentaje de supervivencia a largo plazo es muy bajo.
A diferencia de los sarcomas óseos, la evolución de los SPB suele ser más lenta. Pero esto no quiere decir que no acabe siendo una enfermedad letal si no se cura. No obstante, antes de afrontar la extirpación de «un bulto», debemos plantearnos las posibles consecuencias de nuestra actuación en la evolución de estos pacientes, ya que la realización de una EII, sin criterio oncológico, podría facilitar la recidiva local de un SPB. En ocasiones, cuando no se realiza un tratamiento adecuado inicial estos pacientes presentan recidivas locales consecutivas y metástasis que ocasionan la muerte. No podemos actuar sobre la mayoría de los factores pronósticos de un SPB en su presentación inicial, tan sólo la calidad de la primera resección quirúrgica puede ser alterada por el cirujano21. Para obtener las mejores tasas de curación posibles, todo paciente con sospecha clínica de SPB debería ser remitido a un centro con experiencia.
El tratamiento quirúrgico de rescate combinado con radioterapia y/o quimioterapia de recidivas locales de SPB obtiene una tasa de supervivencia baja. En cambio, en las EII, cuando son enviadas inmediatamente a centros de referencia, el tratamiento de rescate obtiene tasas de curación similares a las de los tumores tratados primariamente en centros con experiencia.
Declaración de conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
Correspondencia:
M. San Julián.
Avda. Pío XII 36.
31008 Pamplona.
Correo electrónico: msjulian@unav.es
Recibido: mayo de 2006.
Aceptado: marzo de 2007.