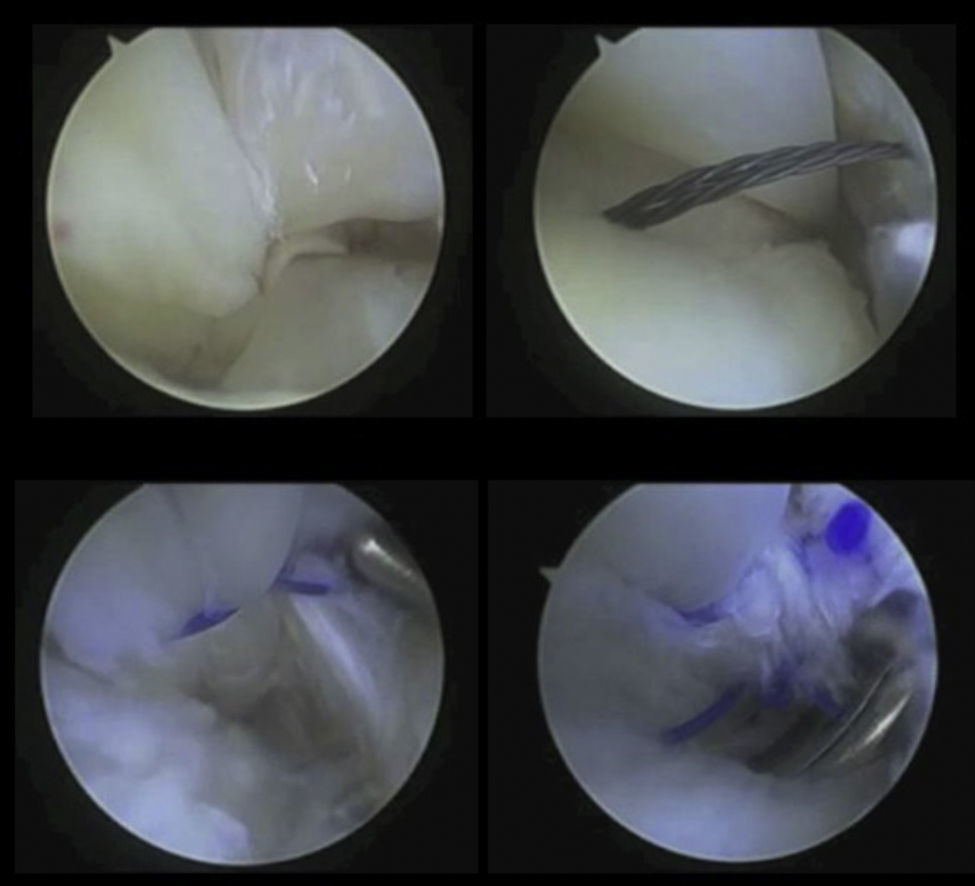
La patología de los tendones peroneos es una causa frecuente de dolor posterolateral de tobillo. En los últimos años, la incidencia y el conocimiento de esta patología y de su tratamiento están en auge gracias al desarrollo de las técnicas tendoscópicas.
ObjetivoDescribir y evaluar el estado actual y las indicaciones de la tendoscopia en la patología de los tendones peroneos.
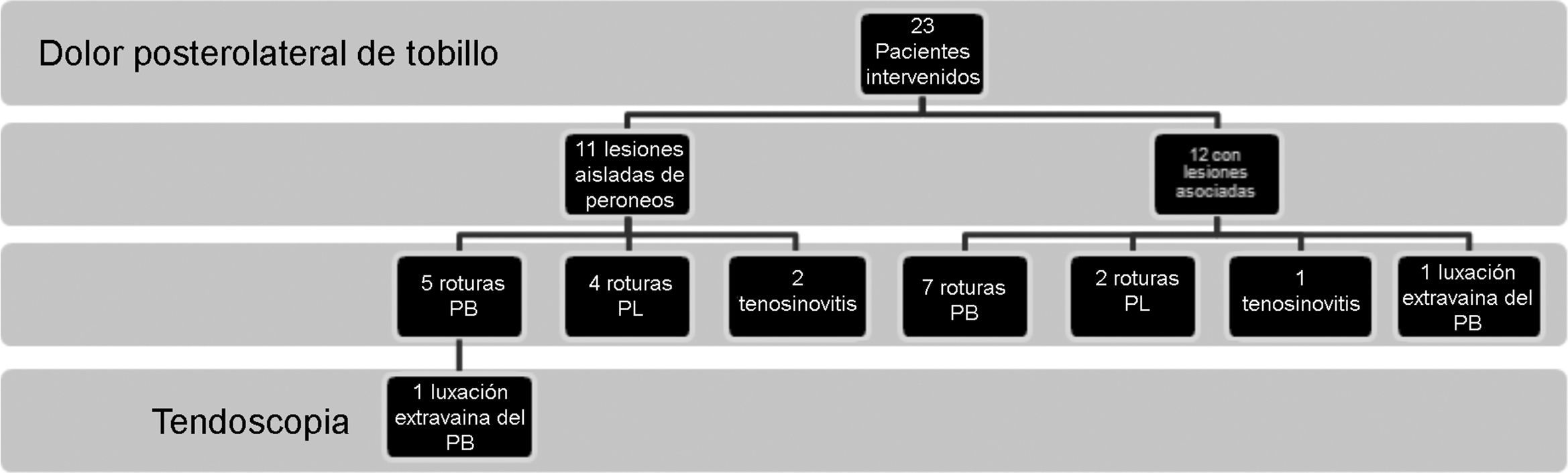
Material y métodoDesde junio de 2010 hasta julio de 2011 se realizaron 23 tendoscopias en pacientes con dolor retrofibular persistente. Encontramos 12 casos de rotura del peroneus brevis, 6 del peroneus longus, 3 casos de tenosinovitis y 2 casos de luxación, uno de ellos con una luxación intravaina y otra extravaina. De los 23 pacientes, 12 presentaban además otra lesión asociada: 4 lesiones osteocondrales de astrágalo, 3 inestabilidades anterolaterales de tobillo y 7 casos de pinzamiento de partes blandas.
DiscusiónLas 3 indicaciones principales de esta técnica son las tenosinovitis, las roturas tendinosas y la luxación de los tendones. Es un procedimiento técnicamente exigente, que requiere una amplia experiencia en el tratamiento artroscópico de pequeñas articulaciones y puede ser especialmente complejo en los casos de tenosinovitis extensa o amplias roturas tendinosas, pero muy útil para la evaluación y tratamiento de dicha patología.
ConclusionesLa tendoscopia es un procedimiento de gran utilidad en el abordaje de la patología de los tendones peroneos, con baja morbilidad y excelentes resultados funcionales.
The peroneal tendon pathology is a common cause of posterolateral ankle pain. Recently, the incidence and awareness of this disease and its treatment are booming thanks to the development of tendoscopic procedures.
ObjectiveTo describe and assess the current role and indications of tendoscopy for peroneal tendon pathology.
Material and methodsFrom June 2010 to July 2011, twenty three patients with retrofibular pain were treated with peroneal tendoscopy. We founded twelve peroneal brevis tendon tears, six peroneal longus tendon tears, three cases of tenosynovitis and two cases of luxation, one patient with an intrasheath subluxation and another one of extrasheath. Of the 23 patients, 12 had another injury associated: 4 talar osteochondral lesions, 3 instabilities and 7 cases of soft tissue impingement.
DiscussionThe three main indications include tendon tears, tenosynovitis and subluxation or luxation. It is a technically demanding procedure that requires extensive experience in arthroscopic management of small joints and can be particularly complex in cases of wide tenosynovitis, broad tendon tears or anatomical defects but very useful for the evaluation of the lesions and for the treatment of peroneal tendon disorders.
ConclusionsTendoscopy is a useful procedure with low morbidity and excellent functional results to treat the pathology of the peroneal tendons.
La tendoscopia de los peroneos es una técnica descrita por Van Dijk y Kort1 en el año 1998. Van Dijk2,3 realizó un estudio de la anatomía de los tendones. Desde entonces, esta técnica ha ido cobrando gran importancia y popularidad en el tratamiento de la patología de los tendones peroneos. Gracias a ella podemos realizar no solo una evaluación anatómica de los tendones, sino también una evaluación dinámica de su posición y movilidad dentro de las vainas por las que discurren. Mediante un abordaje mínimamente invasivo podemos diagnosticar y tratar tenosinovitis, roturas tendinosas, luxaciones, variantes anatómicas como músculos accesorios, un vientre de inserción bajo del peroneus brevis (PB), la presencia de un peroneus tercius o quartus, prominencias óseas o roturas de la vaina.
Además de tratarse de una técnica mínimamente invasiva la tendoscopia tiene como ventaja la accesibilidad, en parte debida a la disposición anatómica de los tendones y su mínimo riesgo de lesión neurovascular y de partes blandas en comparación a las técnicas abiertas.
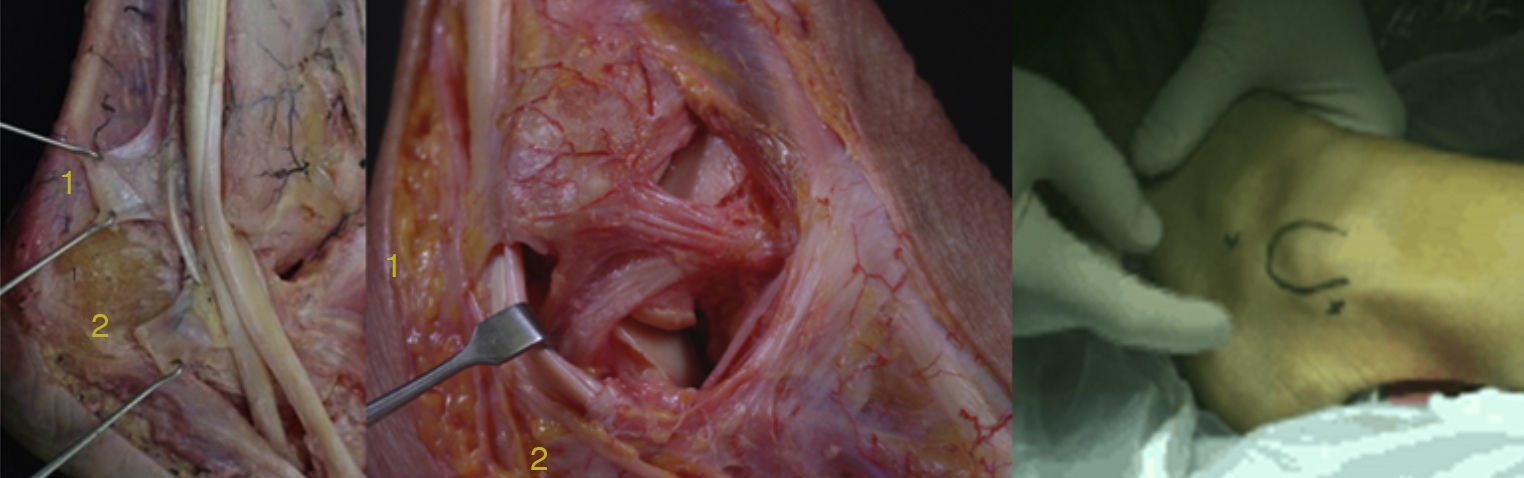
Recuerdo anatómicoLos músculos peroneos se encuentran en el compartimento lateral de la pierna. El PB se origina en los dos tercios distales del peroné y la membrana interósea. El peroneus longus (PL) se origina en los dos tercios proximales al maleolo externo. Los 2 se convierten en tendones antes de llegar a la articulación del tobillo; el largo aproximadamente a unos 4cm de la punta del peroné con una larga unión musculotendinosa, mientras que las fibras musculares del corto llegan algo más distales pasando con frecuencia más allá del maleolo. Ambos están inervados por el nervio peroneo superficial. A nivel del maléolo lateral, el PB se encuentra dentro de un túnel osteofibroso adyacente y posterior al peroné, y estabilizado en su interior por el tendón del músculo PL y el retináculo peroneal superior (RPS) (fig. 1).
Los tendones discurren por una vaina sinovial común aproximadamente desde unos 4cm proximales al maleolo lateral. La vaina sinovial pasa a través de un túnel óseo fibroso que se estabiliza por el RPS, posterolateralmente, y por el ligamento talofibular posterior, el ligamento calcaneofibular y el ligamento tibiofibular posteroinferior, medialmente. Anteriormente, se estabiliza por el peroné distal. El RPS es fundamental para mantener la estabilidad de los tendones peroneos. Esta estructura se origina en la región lateral del peroné distal. Su inserción es variable, por lo menos se han identificado 5 tipos distintos4. El tipo más frecuente (47%) tiene 2 bandas, una banda superior que se inserta anterior a la vaina del tendón de Aquiles y una banda inferior que se inserta en la pared lateral del calcáneo a nivel del tubérculo peroneal.
Ambos tendones poseen una vascularización independiente mediante la víncula, estructura que conecta cada tendón a su vaina tendinosa y que además de aportar la vascularización dependiente de la arteria peronea posterior, tiene un discutido papel en la propiocepción que podría estar en relación con el dolor crónico de tobillo. Esta víncula penetra en la región posterolateral de cada tendón en el interior del surco retromaleolar y a lo largo de todo su recorrido5.
Sanmarco, en el año 2009 describió 4 regiones anatómicas, según la disposición de los tendones en su recorrido6. Una zona proximal, desde el RPS hasta la punta del peroné, en la que el tendón del PB se dispone anterior al PL; una segunda zona desde el retináculo peroneal inferior (RPI) hasta el tubérculo peroneo lateral del calcáneo donde el PL va inferior al corto; y 2 zonas distales a la porción inferior del RPI, en las que la vaina del tendón se bifurca en vainas separadas a nivel del tubérculo peroneal del calcáneo hacia sus inserciones en la base del primer y quinto metatarsianos.
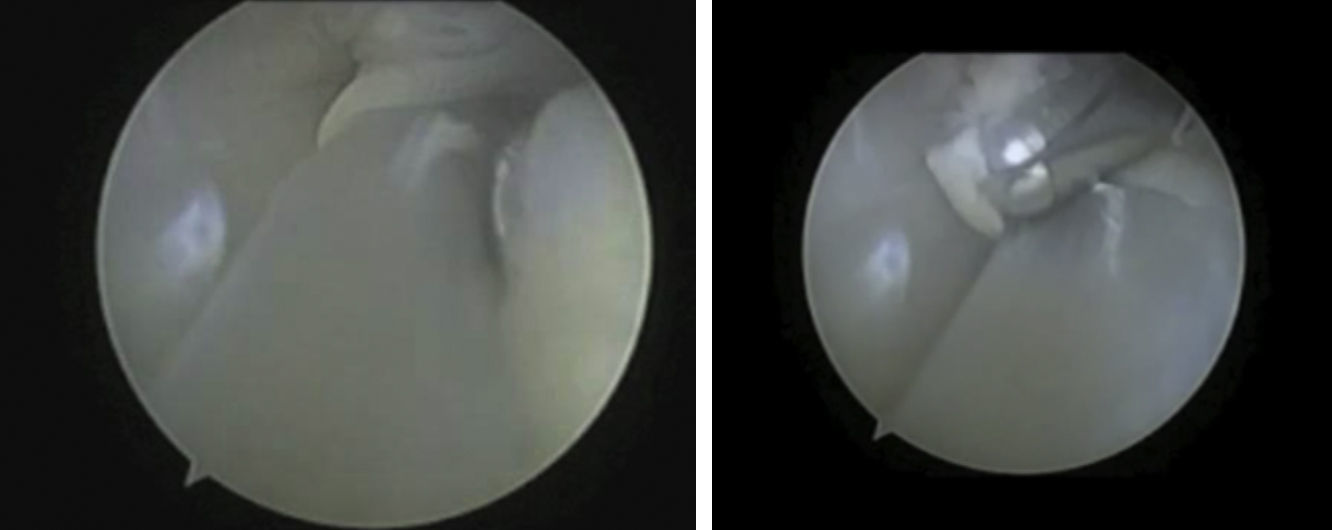
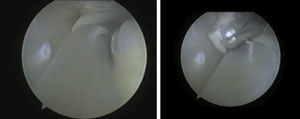
El os peroneum es un hueso accesorio que se encuentra en el espesor del tendón PL. Se encuentra osificado en aproximadamente el 20% de los pies. Se localiza plantar al cuboides y a la articulación calcáneocuboidea. Podemos encontrar un músculo accesorio en el compartimento lateral, el peroneus quartus, que puede estar presente en un 13 a 22% de la población7. El peroneus quartus suele originarse en el PC y se inserta en el tubérculo peroneo del calcáneo. El conocimiento de estas variantes anatómicas es importante para descartar síndromes de impingment de los peroneos, por un conflicto de espacio en el canal retromaleolar (fig. 2).
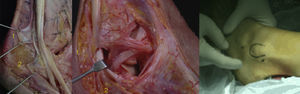
Técnica quirúrgicaEl paciente se coloca en decúbito lateral bajo anestesia regional raquídea e isquemia. Los portales distal y proximal se hacen a lo largo del recorrido de los tendones peroneos de 1-1,5cm distal y 3cm proximal a la punta del maleolo lateral respectivamente. Se pueden realizar portales accesorios según la localización y la extensión de la patología.
Realizamos en primer lugar el portal distal haciendo una incisión en la piel y en la vaina tendinosa, empleando el artroscopio estándar de 4,0mm 30°. Para evitar rasgar la vaina y lesionar los tendones este paso lo hacemos en flexión plantar de tobillo. Una vez tenemos el portal distal y bajo visualización directa se realiza el portal proximal. Es frecuente encontrar la presencia de sinovitis, en cuyo caso realizaremos una sinovectomía endoscópica previa a la exploración tendinosa. Cualquier desgarro longitudinal de los tendones puede desbridarse y repararse por tendoscopia con una aguja curva (Mini Suture Lasso de Arthrex®).
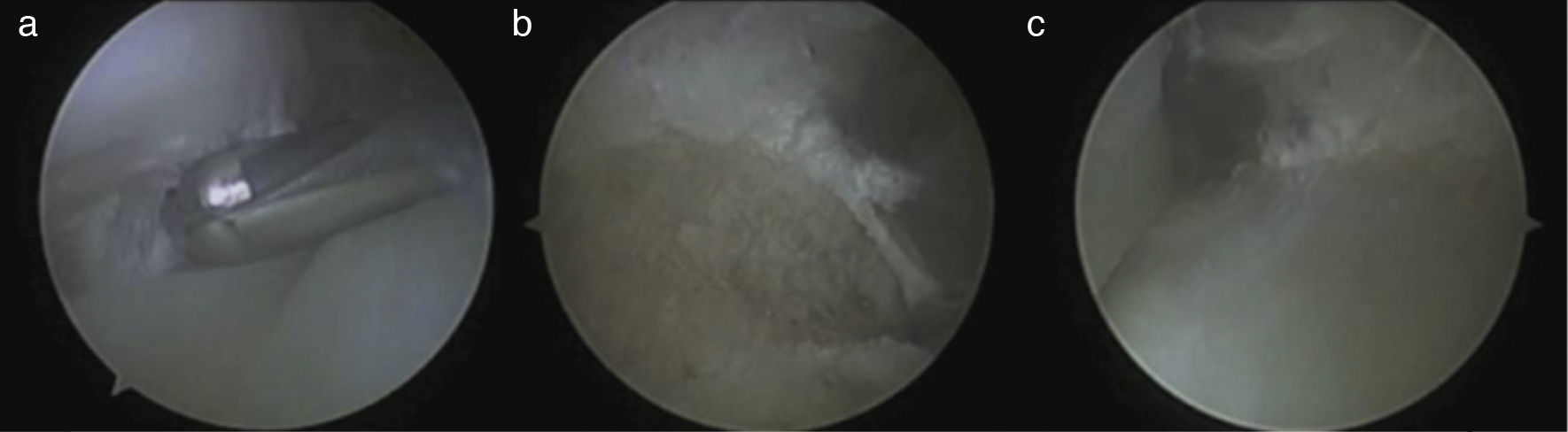
Material y métodoDesde junio de 2010 a julio de 2011, 23 pacientes que presentaban dolor retromaleolar de tobillo fueron intervenidos en el Servicio de Cirugía Ortopédica y Traumatología del Hospital Universitario 12 de Octubre y el Hospital Quirón-USP San Camilo de Madrid (fig. 3) realizándose una tendoscopia de los tendones peroneos. Veinte de ellos eran varones. La edad media de la cirugía fue de 32 años (21-43) y el seguimiento mínimo de 6 meses (6-21 meses). Veinte pacientes presentaban antecedentes de esguince previo con mecanismo de inversión forzada en el tobillo afectado antes del inicio de los síntomas.
ResultadosOnce pacientes presentaron patología aislada de los tendones peroneos y 12 presentaban lesiones asociadas: 4 lesiones osteocondrales de astrágalo (2 grado II y 2 grado III), 3 inestabilidades anterolaterales de tobillo y 7 casos de pinzamiento anterolateral de partes blandas. Un paciente presentaba una lesión osteocondral grado III asociada a inestabilidad anterolateral, y otro una inestabilidad asociada a pinzamiento blando anterolateral de tobillo.
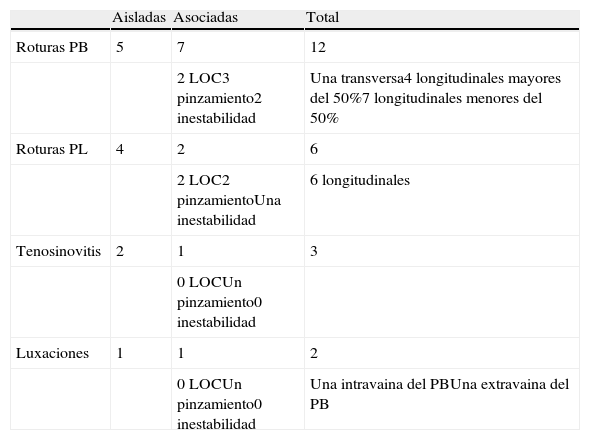
Encontramos 12 roturas del tendón PB, 6 roturas longitudinales del PL, 3 casos de tenosinovitis y 2 pacientes con luxaciones, una intravaina tipo B y otra extravaina. Las lesiones del PB fueron en su mayoría roturas longitudinales, 4 de ellas mayores del 50% de la sección transversal que precisaron reparación (3 suturas tendoscópicas y un mini-open) y 7 casos con roturas menores del 50%. En uno de los pacientes en los que se realizó una reparación del PB por una rotura longitudinal se asoció una profundización del surco retromaleolar por una luxación intravaina. Otro caso presentaba una rotura transversa del PB que precisó una reparación con técnica de mini-open. Las roturas del PL fueron en todos los casos longitudinales realizándose desbridamiento y tubulización (tabla 1). Dos pacientes intervenidos precisaron una osteotomía de deslizamiento lateral de calcáneo (Koutsogiannis invertido) y todos los pacientes con inestabilidad de tobillo fueron tratados con algún gesto quirúrgico asociado: mediante reinserción del ligamento talofibular anterior en un caso y con una plastia artroscópica con homoinjerto en 2 casos.
Tipo de lesión y asociaciones
| Aisladas | Asociadas | Total | |
| Roturas PB | 5 | 7 | 12 |
| 2 LOC3 pinzamiento2 inestabilidad | Una transversa4 longitudinales mayores del 50%7 longitudinales menores del 50% | ||
| Roturas PL | 4 | 2 | 6 |
| 2 LOC2 pinzamientoUna inestabilidad | 6 longitudinales | ||
| Tenosinovitis | 2 | 1 | 3 |
| 0 LOCUn pinzamiento0 inestabilidad | |||
| Luxaciones | 1 | 1 | 2 |
| 0 LOCUn pinzamiento0 inestabilidad | Una intravaina del PBUna extravaina del PB |
En cuanto a las complicaciones tuvimos un caso de neuroapraxia del nervio sural que se ha recuperado parcialmente.
DiscusiónLa patología de los tendones peroneos con frecuencia pasa desapercibida o es mal diagnosticada como esguince del ligamento lateral externo de tobillo, siendo el paciente sometido a múltiples tratamientos conservadores que no logran corregir su sintomatología. Es importante tener en cuenta que los esguinces aislados del ligamento talofibular posterior son excepcionales, y debemos sospechar siempre la existencia de esta patología cuando el paciente presente dolor a ese nivel. Es fundamental a la hora de decidir la técnica quirúrgica realizar una correcta historia con una exploración clínica que evalúe el mecanismo de lesión, el recorrido tendinoso en flexión dorsal e inversión-eversión y la estabilidad anterolateral de tobillo18,19 así como las desaxaciones en varo del retropie junto con un detallado estudio del surco retromaleolar y del resto de posibles variantes anatómicas y factores predisponentes.
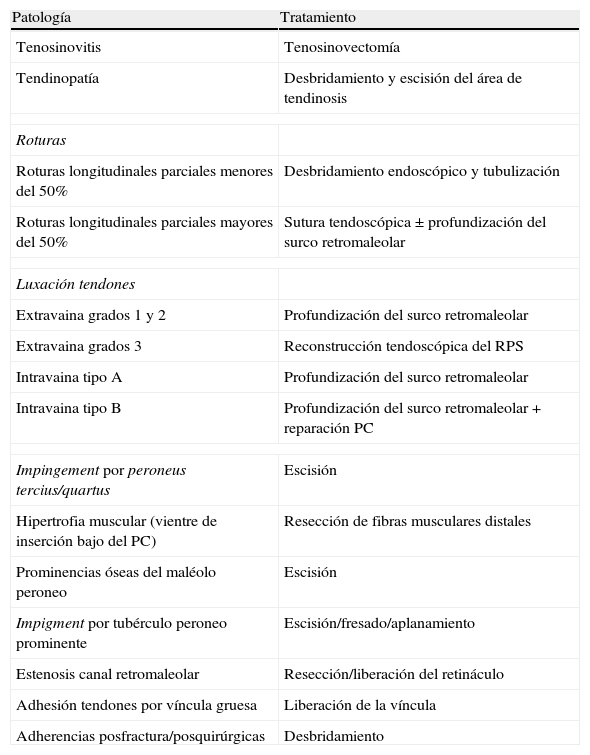
La tendoscopia20 nos permite realizar una evaluación más sensible tanto de las lesiones de los tendones, como de otras lesiones asociadas además de permitirnos una evaluación dinámica de los mismos en el interior de la vaina y en todo su recorrido. Nuestras indicaciones son todas aquellas incluidas en la tabla 2. Se trata de una técnica mínimamente invasiva, con una morbilidad quirúrgica menor que los procedimientos abiertos, que permite una corta estancia hospitalaria y una rápida recuperación y reincorporación a la práctica deportiva.
Indicaciones y tratamiento quirúrgico
| Patología | Tratamiento |
| Tenosinovitis | Tenosinovectomía |
| Tendinopatía | Desbridamiento y escisión del área de tendinosis |
| Roturas | |
| Roturas longitudinales parciales menores del 50% | Desbridamiento endoscópico y tubulización |
| Roturas longitudinales parciales mayores del 50% | Sutura tendoscópica ± profundización del surco retromaleolar |
| Luxación tendones | |
| Extravaina grados 1 y 2 | Profundización del surco retromaleolar |
| Extravaina grados 3 | Reconstrucción tendoscópica del RPS |
| Intravaina tipo A | Profundización del surco retromaleolar |
| Intravaina tipo B | Profundización del surco retromaleolar + reparación PC |
| Impingement por peroneus tercius/quartus | Escisión |
| Hipertrofia muscular (vientre de inserción bajo del PC) | Resección de fibras musculares distales |
| Prominencias óseas del maléolo peroneo | Escisión |
| Impigment por tubérculo peroneo prominente | Escisión/fresado/aplanamiento |
| Estenosis canal retromaleolar | Resección/liberación del retináculo |
| Adhesión tendones por víncula gruesa | Liberación de la víncula |
| Adherencias posfractura/posquirúrgicas | Desbridamiento |
Puede ser realizada bajo anestesia local como procedimiento de diagnóstico en pacientes seleccionados. Su principal desventaja es que es técnicamente exigente, requiere una amplia experiencia en el tratamiento artroscópico del pie y tobillo y pequeñas articulaciones y puede ser especialmente compleja en aquellos casos de tenosinovitis extensa, con amplias roturas tendinosas o defectos anatómicos y en casos de pacientes con cirugías previas.
Se debe evitar la rotura de la vaina del tendón durante el paso del instrumental quirúrgico, originando un colapso de la vaina y una extravasación de fluido que impiden la realización de la tendoscopia. También es posible dañar los propios tendones al entrar en la vaina, especialmente cuando hay adherencias presentes. Para evitarlo es importante inyectar una adecuada cantidad de suero en el interior de la vaina, lo que permite obtener más espacio alrededor del tendón e introducir los instrumentos con el tobillo en flexión plantar. Las lesiones del nervio peroneo superficial (o de sus ramas cutánea dorsal medial e intermedia) por encima de la zona A al realizar el portal proximal o del nervio sural, que puede estar muy cerca del portal distal en la zona B, son poco frecuentes.
Por tanto, en todos aquellos casos de dolor retromaleolar lateral debe tenerse presente la posibilidad de lesión de los tendones peroneos, con cuadros que van desde la tenosinovitis a las roturas tendinosas, longitudinales o transversas (mucho menos frecuentes) o luxación de los mismos. El estudio de esta patología debe hacerse de manera rutinaria descartando la presencia de desaxaciones en varo o inestabilidades anterolaterales de tobillo. Las desaxaciones en varo del retropie deben de ser corregidas a la vez que se trata la lesión tendinosa, especialmente en aquellos casos de roturas que pueden progresar a otras de mayor tamaño o luxaciones intravaina.
En nuestra serie, encontramos, por tanto, 3 patrones de hallazgos tendoscópicos: 1) tenosinovitis, 2) roturas tendinosas, y 3) la inestabilidad de los tendones. Los resultados quirúrgicos fueron uniformemente buenos en los 3 grupos.
TenosinovitisLa indicación más frecuente para realizar una tendoscopia hasta la actualidad había sido la tenosinovitis. Esta se produce por una actividad prolongada y repetitiva principalmente en deportistas o de forma crónica en los pacientes con esguinces de repetición o deformidades de tobillo e inestabilidad. Además, determinados factores anatómicos como pueden ser la presencia de un peroneus tercius o quartus, la hipertrofia del músculo peroneo o un vientre de inserción bajo del PB pueden predisponer a un estrechamiento dentro del surco retromaleolar favoreciendo así la aparición de procesos inflamatorios (fig. 4). Es característica la presencia de tumefacción en el recorrido de los tendones y un dolor que se incrementa con la flexión plantar pasiva e inversión y con la dorsiflexión y eversión activa resistida. En la RMN se objetiva la presencia de líquido en T2 alrededor de los tendones. En ocasiones la inyección de anestésico en la vaina puede ayudarnos en el diagnóstico diferencial con otras causas de dolor posterolateral de tobillo.
La tendoscopia está indicada en casos que son refractarios a tratamiento conservador después de 6 meses, pudiéndose realizar el desbridamiento y tenosinovectomía y la corrección de cualquier variante anatómica asociada, como la resección de los músculos accesorios o del vientre muscular en los casos de implantación baja, que puedan originar pinzamiento retromaleolar.
Roturas tendinosasLas roturas aisladas de los tendones peroneos son poco frecuentes; la mayoría son el resultado de traumatismos de tobillo en inversión. La prevalencia de lesión del tendón PB encontrada en los estudios en cadáver oscila entre el 11 y el 37%, mientras que las roturas del PL se producen con menor frecuencia. Dombek et al.8 describen la lesión del PB en el 88% y del PL en el 13% de 40 pacientes tratados quirúrgicamente por una rotura tendinosa. Entre los pacientes tratados con cirugía por una rotura de los tendones peroneos, hasta un 33% también presenta inestabilidad lateral del tobillo que requiere una reconstrucción ligamentosa, el 20% una luxación, el 10% tiene un surco retromaleolar insuficiente, el 33% tiene un vientre de inserción bajo del músculo PB, y entre un 32-82% presentan un retropié cavo varo.
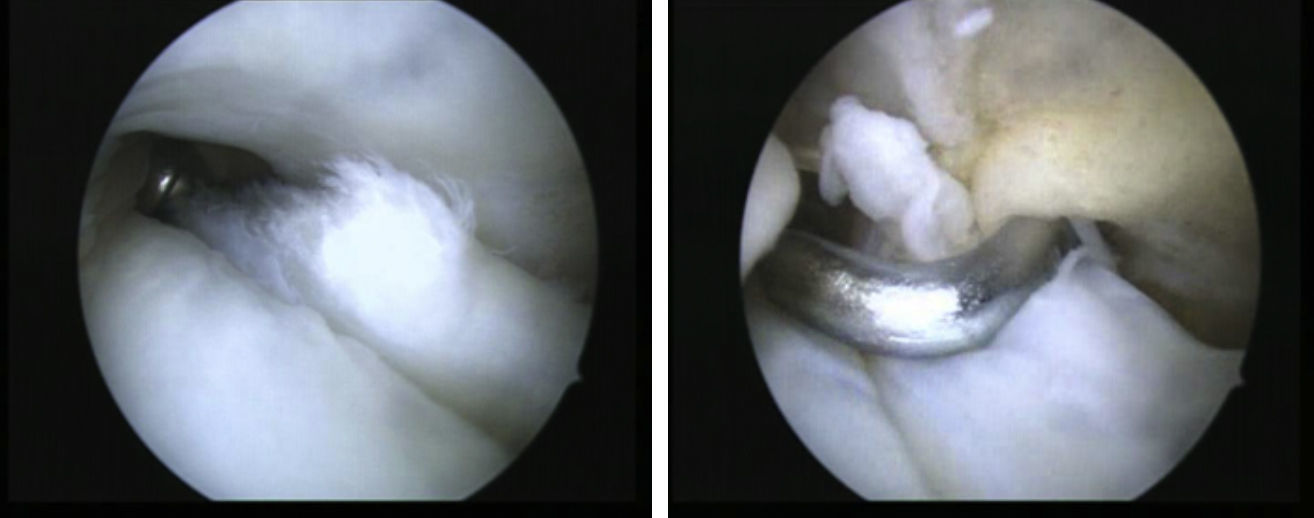
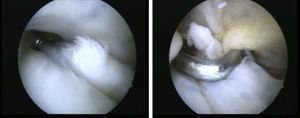
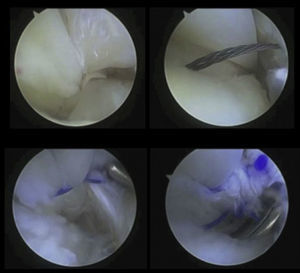
Las roturas del PB se encuentran por lo general dentro del surco retromaleolar, lo que indica que su origen es probablemente un traumatismo mecánico en esta región. Menos frecuentemente, las roturas del tendón PB pueden ocurrir justo proximales a su inserción en el quinto metatarsiano por mecanismos de inversión brusca del pie. Las roturas del PL normalmente se producen a nivel del cuboides, en el os peroneum, en el tubérculo peroneo o en la punta del maléolo lateral. Tal y como Krause y Brodskym9 proponen, en aquellas roturas longitudinales parciales (menores del 50% de la sección transversal) recomendamos el desbridamiento tendoscópico y la tubulización (fig. 5), mientras que en aquellas roturas que afecten a más del 50%, el tratamiento de elección es la sutura tendinosa asociada o no a la profundización del surco retromaleolar (fig. 6). Cuando la reparación precisa de más de 2 o 3 suturas, creemos más indicada la realización de una reparación abierta selectiva.
Luxación de los tendones peroneosMonteggia10 fue el primer autor en describir la inestabilidad de los tendones peroneos en una bailarina de ballet clásico en 1803. La incidencia se estima en un 0,3-0,5% de los traumatismos de tobillo. Generalmente, la luxación de los tendones peroneos es secundaria a un antecedente traumático con el pie en flexión dorsal, abducción e inversión produciéndose una contracción brusca de los músculos peroneos. El paciente presenta dolor en la región posterolateral del tobillo y en ocasiones sensación de inestabilidad en superficies irregulares y de resalte en el maleolo lateral. Existen 2 factores principales que pueden contribuir a la luxación de los tendones: la inestabilidad anterolateral de tobillo y el mal alineamiento en varo del retropié, ambos factores deberán ser valorados y tratados en caso de coexistir.
Existen variantes anatómicas que pueden predisponer a la inestabilidad o subluxación, incluyendo la forma y profundidad del surco retromaleolar y la presencia o ausencia del surco de fibrocartílago. En el trabajo clásico en cadáver de Edwards11 de 178 pies, describe un 82% de surcos retromaleolares cóncavos, un 11% planos y un 7% convexos. La amplitud del surco cuando estaba presente era de media 6mm (con rango de 5 a 10mm) y de profundidad limitada alcanzando ocasionalmente los 3mm. Un surco retromaleolar inadecuado, la laxitud del RPS debido a un pie calcáneo valgo o enfermedades neuromusculares y la ausencia congénita del RPS, pueden contribuir al mecanismo de luxación.
Eckert y Davis12 realizan en 1976 la clasificación de las luxaciones de los tendones peroneos en función de la desinserción del RPS del periostio y/o del canal fibroso. Posteriormente, Oden13 en 1987 la modifica añadiendo un cuarto grado. El grado 1 o subluxación (51%), ocurre cuando el RSP se desinserta del maleolo peroneo permitiendo a los tendones desplazarse anteriormente. En el 2 (33%), el anillo fibroso se desinserta junto con el RPS. El grado 3 (13%) ocurre cuando un pequeño fragmento óseo del maleolo peroneo se avulsiona con el RPS y el anillo fibroso (radiológicamente se describe como el «fleck sign» o signo de la mancha). Y el grado 4, el menos frecuente, se define como una rotura o avulsión completa de la inserción posterior del RPS discurriendo los tendones superficiales y laterales.
Recientemente, Raikin et al.14 describen un nuevo tipo de luxación de los tendones peroneos en los que el RPS se encuentra íntegro, y lo define como una luxación intravaina clasificándola en 2 subgrupos: un tipo A en el que no existe rotura tendinosa y los tendones cambian su posición relativa momentáneamente (el PL discurre profundo al PB), y un tipo B, en el que el tendón PL se luxa mediante una rotura longitudinal del tendón PB perdiendo su situación en el surco retromaleolar.
La tasa de reluxaciones con el tratamiento conservador es muy elevada. Puede ser una opción exclusivamente en los cuadros de luxación aguda. En estos casos la tasa de éxito descrita es del 40-57% y no estará indicado en deportistas de alto nivel.
El tratamiento quirúrgico ofrece excelentes resultados principalmente en aquellos casos de luxación aguda y es la única opción en los casos de luxación recidivante. Está indicado en aquellos pacientes jóvenes, con alto nivel deportivo y que precisan una rápida reincorporación a su actividad. La cirugía previene situaciones como la tenosinovitis y las roturas longitudinales que frecuentemente se asocian a la inestabilidad de los tendones peroneos.
En aquellos casos de luxación extravaina grados 1 y 2 y en el tipo A de la luxación intravaina recomendamos las técnicas de profundización15 del surco retromaleolar, siendo la técnica tendoscópica de elección cuando lo empleamos como procedimiento aislado. Es discutida la asociación en los tipos 1 y 2 de técnicas de reconstrucción del RPS. En el tipo 3, el tratamiento de elección será la reconstrucción del retináculo a menudo empleando anclajes óseos buscando la consolidación del fragmento avulsionado. En el tipo 4, con frecuencia las técnicas de reconstrucción o profundización son insuficientes, debiéndose optar por un refuerzo. Por último, en el tipo B intravaina, el tratamiento de elección es la reparación de la rotura longitudinal del PB asociada a la profundización del surco.
Lui16 describe en el 2006 la reconstrucción endoscópica del retináculo de los peroneos. Eckert y Davis12 publican unos resultados excelentes con esta técnica con una tasa de reluxación del 5%. Adachi et al.17 posteriormente, publican una serie de 20 pacientes sin ningún caso de reluxación.
Sin duda, la profundización del surco retromaleolar es la técnica más realizada tendoscópicamente. Con el vaporizador o sinoviotomo se desbrida el periostio y con una fresa esférica de 4,0 o 4,5mm profundizamos el surco retromaleolar (fig. 7). Las ventajas de la técnica tendoscópica son incuestionables, ya que además de ser un método mínimamente invasivo con escasas complicaciones neurovasculares y morbilidad, permite una reincorporación precoz a las actividades deportivas y, además, nos permite una evaluación dinámica de los tendones y descartar la presencia de roturas tendinosas asociadas. También será el tratamiento de elección en aquellos casos de luxación intravaina tipo A.
ConclusionesLa tendoscopia es una técnica exigente y emergente en el abordaje de la patología de los tendones peroneos. En los últimos años su implantación e indicaciones han ido incrementando obteniéndose excelentes resultados clínico-funcionales con escaso número de complicaciones.
Nivel de evidenciaNivel de evidencia IV.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos o animales.
Confidencialidad de datosLos autores declaran que han seguido los protocolos de su Centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.