REVISTA DE ORTOPEDIA Y TRAUMATOLOGÍA
Volumen 42, pp 203-210
© 1996 EDITORIAL GARSI
Tratamiento quirúrgico de la escoliosis
no degenerativa del adulto
F. SÁNCHEZ-MARISCAL DÍAZ, F. CANILLAS DEL REY, E. IZQUIERDO NÚÑEZ y L. ZÚÑIGA GÓMEZ
Sección de Cirugía del Raquis. Servicio de Traumatología y Cirugía Ortopédica.
(Dr. F. Nieva Navarro.) Hospital Universitario de Getafe. Madrid.
Correspondencia:
Dr. F. SÁNCHEZ-MARISCAL DÍAZ.
Zurita, 9, 1.° B.
21012 Madrid.
En Redacción: Junio de 1997.
RESUMEN: Se han estudiado los resultados obtenidos con el tratamiento quirúrgico de la escoliosis no degenerativa del adulto y revisado 43 pacientes ( 37 mujeres y seis hombres), con una edad media en el momento de la cirugía de 30 años y un seguimiento medio de 5 años. El 86% de las escoliosis fueron idiopáticas. La indicación quirúrgica principal fue el dolor, presente en el 69% de los pacientes, y en segundo lugar la progresión de una curva previa. La corrección obtenida en el plano frontal fue del 44%, mientras que en el plano sagital no se consiguieron cambios importantes. Con la cirugía se alcanzó una mejoría significativa del dolor. Los resultados clínicos según la escala de Stauffer-Coventry fueron buenos en el 64%, regulares en el 23% y malos en el resto, obteniéndose mejores resultados en los pacientes más jóvenes. El índice de complicaciones fue del 58%, a pesar de lo cual el 95% de los pacientes estaban satisfechos con el resultado de la cirugía.
PALABRAS CLAVE: Raquis. Escoliosis.
SURGICAL TREATMENT OF NON-DEGENERATIVE SCOLIOSIS IN ADULTS
ABSTRACT: A study was made of the results obtained from the surgical treatment of non-degenerative scoliosis in adults. Forty-three patients were reviewed (37 women and 6 men), with a mean age at the time of surgery of 30 years and a mean follow-up of 5 years. Eighty-six percent of the curves were idiopathic. The main surgical indication was pain (present in 69% of patients), followed by progression of a previous curve. A 44% correction was achieved in the frontal plane, but there were no important changes in the sagittal plane. Surgery produced a significant improvement in pain. The clinical results, according to the Stauffer-Coventry scale, were good in 64%, fair in 23%, and poor in the rest. Better results were obtained in younger patients. The rate of complications was 58%, in spite of which 95% of patients were satisfied with the results of surgery.
KEY WORDS: Spine. Scoliosis.
La escoliosis del adulto plantea una problemática terapéutica algo diferente a la que plantea la escoliosis del adolescente. El objetivo de la cirugía es obtener un raquis estable, equilibrado y no doloroso más que conseguir una corrección de la curva. Las indicaciones quirúrgicas de la escoliosis del adulto son: a) la presencia de dolor raquídeo invalidante dependiente de la escoliosis, asociado o no a clínica neurológica; b) la progresión o el riesgo de progresión evidente de la curva; c) la posibilidad de alteraciones cardiorrespiratorias, y d) las alteraciones cosméticas que produzcan problemas psicológicos serios en los pacientes.2,13
El índice de complicaciones14,18,21 en la escoliosis del adulto es muy elevado, lo que obliga a calibrar la indicación quirúrgica y a hacer partícipe al enfermo de la decisión tras una información completa de las expectativas y riesgos de este tipo de cirugía.
Material y Método
Se han revisado 43 pacientes con una edad media en el momento de la cirugía de 30 años (mínimo: 20 y máximo: 55 años); 17 pacientes superaban los 30 años de edad y siete los 40. El 86% de la muestra fueron mujeres. La edad media de diagnóstico de la escoliosis fue de 12 años, oscilando entre el diagnóstico al nacimiento y los 24 años, siendo 18 años el tiempo medio transcurrido entre el diagnóstico de la escoliosis y la cirugía. Habían recibido tratamiento previo 41 pacientes, fundamentalmente ortesis y fisioterapia, y sólo en cuatro se había realizado cirugía previamente. La etiología y los tipos de curvas idiopáticas se clasificaron según los criterios de la Scoliosis Research Society30 (Tabla 1). Los síntomas que condujeron a la cirugía se dividieron en cuatro grandes grupos:2 dolor (con/sin alteración neurológica), progresión de la curva, alteraciones estéticas que originaban problemas psicológicos y alteraciones cardiorrespiratorias (Tabla 2).
| Tabla 1. | |
| Etiología y tipo de curva | N |
| Idiopática | 37 |
| -- Única torácica | 17 |
| -- Única toracolumbar | 4 |
| -- Única lumbar | 8 |
| -- Doble torácica | 1 |
| -- Doble torácica y lumbar | 6 |
| -- Doble torácica-toracolumbar | 1 |
| Neuromuscular | 4 |
| Congénita | 2 |
| Tabla 2. | |
| Síntomas | N |
| Dolor | 12 |
| Progresión de la curva | 11 |
| Dolor y progresión | 6 |
| Dolor y tratamiento estético | 2 |
| Dolor y déficit cardiopulmonar | 3 |
| Progresión y tratamiento estético | 3 |
| Dolor, progresión y déficit cardiopulmonar | 3 |
| Dolor, progresión y tratamiento estético | 2 |
| Dolor, tratamiento estético y déficit cardiopulmonar | 1 |
Desde el punto de vista radiológico se valoraron: a) rigidez de la curva, considerando curvas rígidas a aquellas que corregían menos del 50% en las placas preoperatorias en máxima flexión lateral;26 b) magnitud de la curva en el plano frontal según la técnica de Cobb; c) rotación de la vértebra apical según la técnica de Perdriolle; d) lordosis L1-L5 y la cifosis T4-T12;5 e) desequilibrio T1-S1 en el plano frontal;13f) número de niveles fusionados y la última vértebra fusionada; g) alteraciones de la instrumentación, y h) la artrodesis, tomando como criterios de pseudoartrosis la presencia de áreas radiológicas no homogéneas y la presencia de movilidad en las radiografías en flexión lateral. Debe señalarse la dificultad de demostrar en radiografías, e incluso en el campo quirúrgico, la existencia de pseudoartrosis.16
Los resultados clínicos se valoraron según una escala subjetiva de dolor de 0 a 10 (0: la ausencia de dolor y 10: dolor máximo soportable) pre y postoperatoriamente; escala de valores de Stauffer y Coventry,24 y según el grado de satisfacción global del paciente, preguntándoles si volverían a operarse una vez conocidos resultados y complicaciones.
La técnica quirúrgica consistió en una osteotomía de la artrodesis previa en los cuatro pacientes que habían sido anteriormente intervenidos, complementada en tres ocasiones con tracción con halo hasta la segunda intervención. En las curvas más rígidas y severas se realizó doble vía; en total, 13 dobles abordajes con artrodesis anterior no instrumentada, empleándose injerto autólogo de costilla, asociada artrodesis posterior instrumentada. Entre ambas cirugías transcurrió un período de tracción con halo de 15 días. El estudio radiográfico mostró un 62% de curvas rígidas, lo que explica la alta tasa (30%) de dobles vías realizada en una población relativamente joven. Se realizó un único abordaje en 30 pacientes. En términos generales se realizó artrodesis anterior instrumentada en las curvas lumbares y artrodesis posterior instrumentada en el resto. Se han empleado diferentes instrumentaciones (Tabla 3), utilizando en cada momento las que se consideraban capaces de conseguir la mayor estabilidad posible. Se realizó costoplastia en cinco pacientes con severas deformidades estéticas, con el criterio de una distancia cima-valle mayor de 3,5 cm. Se empleó ortesis de soporte postoperatorio en la mitad de los pacientes, manteniéndola hasta el momento de alcanzar una adecuada artrodesis radiológica (Figs. 1 y 2). El tiempo medio de seguimiento fue de 5 años (mínimo: 2 y máximo: 13 años).
| Tabla 3. | |||||||
| TSRH | Isola | Harrington- Luque | Harrington | Cotrel- Dubbouset | Synthes | Zielke | |
| Curvas idiopáticas | |||||||
| -- Torácicas (17) | 1 | 4 | 12 | ||||
| -- Toracolumbares (4) | 3 | 1 | |||||
| -- Lumbares (8) | 2 | 3 | 3 | ||||
| -- Doble torácica (1) | 1 | ||||||
| -- Doble torácica-toracolumbar (1) | 1 | ||||||
| -- Doble torácica-lumbar (6) | 2 | 4 | |||||
| Curvas neuromusculares (4) | 3 | 1 | |||||
| Curvas congénitas (2) | 1 | 1 | |||||
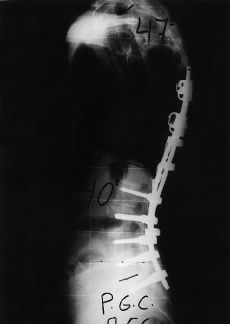
A
BC
Figura 1. Mujer de 55 años. A: Curva toracolumbar de 60° con cambios degenerativos y dolor en articulaciones lumbosacras. B: Resultado postoperatorio tras abordaje T9-S1 y fusión lumbosacra con instrumentación ISOLA. C: Proyección lateral observando normalización del plano sagital entre L2-L4 (zona de máxima pérdida de lordosis preoperatoria lumbar).
D
EFigura 1. D: Flexión ventral prequirrgica. E: Flexión ventral postquirrgica.
A
BC
DFigura 2. Mujer de 38 años. A: Doble curva tratada como una curva adolescente sin fusión lumbosacra. B: Radiografía lateral: Lordosis torácica y disminución de la lordosis lumbar. C: Fusión anterior e instrumentación posterior con CD desde T2 a L3. D: Normalización postoperatoria del plano sagital.
Se estudiaron las complicaciones considerando como graves aquellas que precisaron de una nueva intervención y aquellas que pudieron comprometer las funciones vitales del paciente.
El análisis estadístico se realizó con la prueba «t» de Student.
Resultados
La indicación quirúrgica más frecuente fue el dolor, presente en el 69% de los casos. El tiempo medio transcurrido entre la aparición del mismo y la cirugía fue de 4,2 años, siendo de tipo mecánico en el 60%, mecánico asociado a ciatalgia en el 36% y radicular en el 4%. Otros motivos de cirugía fueron progresión o riesgo de progresión de la curva en el 57% de los casos, alteraciones estéticas que preocupaban al paciente en el 19% y alteraciones cardiopulmonares que aconsejaban la cirugía para evitar su empeoramiento en el 17%.
El 62% de las curvas eran rígidas. Se corrigió el ángulo de Cobb en un 44%, sin pérdida de corrección significativa con la evolución. La corrección global de la rotación de la vértebra ápex fue de un 31%, no existiendo tampoco cambios significativos en la evolución y consiguiendo mayor corrección en las curvas lumbares y toracolumbares que en las torácicas. Apenas hubo variación en los valores de cifosis dorsal y lordosis lumbar postoperatorios respecto a las preoperatorios. El 90% de los pacientes presentaron algún grado (media: 1,2 cm) de desequilibrio T1-S1 en el plano frontal previamente a la cirugía. Dicho desequilibrio, que era más marcado en las curvas únicas que en las dobles curvas, se corrigió al 50% del valor preoperatorio (Tabla 4). Por vía anterior se fusionaron una media de 5,2 niveles (mínimo: 3 y máximo: 7 niveles) y por vía posterior de 11 niveles (mínimo: 4 y máximo: 16 niveles). El 62% de las artrodesis se realizaron hasta L3 (5,5% a D12, 11% a L1, 12% a L2 y 33% a L3) y el resto por debajo de L3 ( 25% a L4, 2,7% a L5 y 8,3% a S1).
| Tabla 4. | ||||
| Preoperatorio | Postoperatorio | Final | % | |
| Cobb | 70 | 41 | 39 | 44 |
| Perdriolle torácico | 25 | 19 | 19 | 23 |
| Perdriolle lumbar | 25 | 13 | 14 | 42 |
| Cifosis T4-T12 | 40 | 39 | 39 | 3,2 |
| Lordosis L1-L5 | 56 | 54 | 54 | 2,8 |
| Desequilibrio curvas únicas | 1,26 | 0,55 | 0,64 | 49 |
| Tabla 5. | |
| Complicaciones | N |
| Molestias por la instrumentación | 7 |
| Ganchos sueltos | 6 |
| Infecciones | 4 |
| Pseudoartrosis | 3 |
| Vástago desplazado | 2 |
| Neuralgias intercostales | 2 |
| Aumento del desequilibrio T1-S1 | 2 |
| Vástago largo | 1 |
| Vástago suelto (TSRH) | 1 |
| Barra rota (Zielke) | 1 |
| Aflojamiento tornillo sacro | 1 |
| Hemotórax | 1 |
| Derrame pleural | 1 |
| Íleo paralítico | 1 |
| Estenosis distal a la artrodesis | 1 |
| Disestesias territorio nervio femorocutáneo | 1 |
Se obtuvo un alivio significativo (p < 0,001; error estimado, 0,425) del dolor postoperatorio respecto al preoperatorio, pasando de una media de 7,3 a 1,8, correlacionándose dicho alivio con una disminución importante en el uso de analgésicos. Así, preoperatoriamente necesitaban analgesia de forma habitual el 9% de los pacientes, analgesia frecuente el 50% y rara el 41%, mientras que postoperatoriamente ninguno precisó analgesia habitual y sólo el 9,5% analgesia frecuente. Tras la cirugía el 64% de los pacientes no presentó restricciones para la actividad diaria, el 32% alguna limitación y el resto presentó una limitación importante. El 82% de los pacientes volvieron a su trabajo habitual, el 4% a un trabajo que requería menor esfuerzo que el realizado antes de la cirugía y el 14% no volvieron a trabajar. Los pacientes que no volvieron a reincorporarse a su trabajo eran mujeres entre 47 y 55 años (dos empleadas de hogar y una profesora de colegio) en las que el dolor había disminuido de forma importante (de 8 a 2 de media) y que contestaron afirmativamente al preguntarlas sobre si volverían a operarse. Los resultados obtenidos valorados según la escala de Stauffer-Coventry fueron buenos en el 64%, regulares en el 23% y malos en el resto. Los malos resultados dependieron fundamentalmente de la incapacidad para volver a trabajar de algunos pacientes y no de restricciones importantes en su vida diaria ni de la persistencia de dolor importante.
Aunque sólo el 19% de los pacientes estaban suficientemente preocupados por su apariencia como para convertir ésta en motivo de cirugía, hasta el 50% tenía algún grado de preocupación por la misma, y todos ellos notaron mejoría postquirúrgica, estando satisfechos con el resultado cosmético.
El 58% de los pacientes presentaron algún tipo de complicación (Tabla 5). El grupo más numeroso fue el de molestias ocasionadas por la instrumentación (siete casos), que en cinco pacientes obligaron a la retirada de la misma. De las cuatro infecciones, dos fueron profundas, requiriendo la extracción de la instrumentación. Una neuralgia intercostal precisó neurectomía, mientras que la otra remitió espontáneamente. Un paciente fue reintervenido para recolocar un tornillo sacro que se había aflojado y otro para descomprimir y artrodesar distalmente a una fusión previa dolorosa. De las tres pseudoartrosis presentes ninguna fue dolorosa y las tres aparecieron en pacientes intervenidos sólo por vía anterior, dos con instrumentación de Zielke (en un caso se había roto la barra) y el otro con instrumentación TSRH (en la que se había soltado el vástago). En total, 12 pacientes presentaron complicaciones graves, 10 porque precisaron nueva cirugía (las previamente señaladas) y dos porque fueron complicaciones médicas importantes (un hemotórax y un derrame pleural).
El grado de satisfacción de los pacientes con el resultado de la cirugía fue alto. Así, el 95% de los pacientes contestaron afirmativamente cuando se les preguntó sobre si volverían a operarse. Un paciente dudó y otro contestó negativamente.
Discusión
Los síntomas de la escoliosis no degenerativa del adulto han sido bien definidos y diferenciados de los de la escoliosis degenerativa en el estudio comparativo realizado en este sentido por Grubb y cols.7 El dolor es la causa principal de la cirugía; aparece entre el 70 y el 100% de los casos.9,17 Puede ser de origen discogénico, mecánico (convexidad de la curva), facetario artrósico o neurológico (estenosis), aunque muchas veces es imposible saber cuál es su origen real.2,21 Lo más frecuente es el dolor mecánico (60%) localizado en algún punto del tronco.28 Después de la cirugía el dolor disminuye de forma significativa, pero no desaparece totalmente, quedando dolor residual hasta en el 30% de los casos.2,18No está claro que los pacientes en edad adulta con escoliosis tengan más dolor de espalda que la población general y esta afirmación es especialmente cierta para las escoliosis idiopáticas, de modo que sólo un 1% de éstas precisan tratamiento quirúrgico en la edad adulta por ese motivo.23 Es cierto que las curvas torácicas duelen menos que las toracolumbares y lumbares y que los pacientes con curvas toracolumbares y lumbares mayores de 45° presentan mayor incidencia de dolor que la población general, siendo este dolor más incapacitante.2,13,15
En la serie que se presenta el dolor fue motivo de cirugía en el 69% de los pacientes. Generalmente era de tipo mecánico y no neurológico al tratarse de curvas idiopáticas y no de curvas degenerativas.21 El porcentaje de curvas lumbares y toracolumbares dolorosas prequirúrgico fue del 100% frente al 53% de las torácicas; sin embargo, no se ha encontrado una diferencia significativa en cuanto a la intensidad del dolor entre unas y otras. Tras la cirugía ha persistido dolor en el 31% de los pacientes. La progresión de la curva ha sido motivo de cirugía en el 57% de los pacientes frente a porcentajes mayores en otras series (66-95%).1,8,14 Esta diferencia podría explicarse por la actitud quirúrgica precoz por la que se optó ante la presencia de cualquier signo sugerente de progresión, no dejando así que la curva aumente. Los factores de riesgo de progresión son curvas torácicas mayores de 50°,2,13,27 curvas lumbares y toracolumbares con L5 oblicua y/o rotación de la vértebra apical mayor del 33%27 y/o listesis lateral de la misma mayor de 6 mm19y, en general, el desequilibrio, que puede hacer progresar cualquier curva a pesar de que exista anquilosis vertebral artrósica.18
Las alteraciones estéticas que se originan en estos pacientes pueden ocasionar problemas psicológicos suficientemente importantes como para conducir a la cirugía;12 así sucedió casi en el 20% de nuestros pacientes. El fallo cardiopulmonar aparece en curvas torácicas graves que disminuyen la capacidad torácica de forma importante.6 En esta serie la magnitud preoperatoria de la curva en los pacientes con clínica cardiopulmonar fue de 96°.
Comparando con otras series1,8,14,21,22,29 se ha observado que la edad media de los pacientes es inferior a otras series publicadas (30-62 años), tal vez por excluir las escoliosis degenerativas y por haber operado un número importante de pacientes que además de presentar curvas severas (70° frente a 56° de las series revisadas) y dolorosas eran jóvenes. El tiempo medio de seguimiento es elevado (59 meses frente a los 22,5-55 meses publicados por otros autores). Han predominado, como en otras series, las curvas idiopáticas y el sexo femenino.
La corrección media obtenida en el plano frontal ha sido de un 43% en este estudio, situándose entre los valores publicados: del 32% de Swank y cols.25 al 47% de Simmons y cols.22 No se ha producido una pérdida significativa de la misma con la evolución.21 Tampoco ha existido pérdida significativa de la corrección de la rotación.18,29 Los resultados clínicos obtenidos son muy alentadores, sobre todo si se tiene en cuenta el largo tiempo de evolución. Se han conseguido resultados suficientes (bueno y regular de la escala de Stauffer y Coventry) en el 87% de los pacientes. Los mejores resultados se han conseguido en los pacientes mayores de 40 años por la importante variación en el nivel del dolor. Sin embargo, Albert y cols.1 no encuentran diferencias de resultados clínicos entre mayores y menores de 40 años. Siempre han mejorado el dolor (p < 0,001) y la necesidad de analgesia respecto al preoperatorio. Los porcentajes de mejoría del dolor son similares a los que se obtienen con el tratamiento quirúrgico del dolor lumbar.20 De hecho, en ocasiones el tratamiento quirúrgico de la escoliosis en los pacientes de mayor edad puede plantearse de forma similar al tratamiento quirúrgico del raquis doloroso no escoliótico, necesitando la artrodesis de áreas que no se fusionarían si sólo se tratara de una deformidad estructural.8 Diferentes autores8,14,21 refieren reducciones del dolor del 80-85%.
La tasa de complicaciones ha sido elevada (58%) como corresponde a este tipo de cirugía (47-80%).8,14,18,21 Han sido más frecuentes en las curvas más rígidas y en los pacientes mayores de 30 años como para otros autores.15 Clásicamente han destacado por su frecuencia las pseudoartrosis,2,13,15 pero va disminuyendo gracias a la progresiva rigidez de los implantes utilizados y al empleo de la doble vía.14,18 En esta serie la tasa de pseudoartrosis ha sido de un 6,9%; ninguna de ellas dolorosa y todas en pacientes intervenidos únicamente por vía anterior: dos (de tres) VDS y un TSRH. Kaneda y cols.10 presentaron dos pseudoartrosis en cinco VDS. De nuevo debe incidirse en la dificultad de valorar una pseudoartrosis con cualquier método de imagen conocido y con cualquier instrumentación empleada, con un alto porcentaje de falsos positivos y negativos.3,4 En la serie presentada no se han realizado revisiones quirúrgicas de las artrodesis; en ningún paciente la pérdida superó los 15° de forma precoz, criterio éste ampliamente admitido como indicativo de pseudoartrosis.16 La unión al sacro es un punto de controversia actual en el tratamiento quirúrgico de la escoliosis del adulto. Se indica en curvas lumbares severas que continúan a sacro y cuando hay cambios degenerativos lumbosacros que pueden ser fuente de dolor .2,11,13,15 En cuanto al grado de satisfacción global fue del 95%. Albert y cols.1 presentan una mejoría muy significativa de sus pacientes después de la cirugía en cuanto a la función física y a la función social.
Bibliografa
Ê1. Albert, TJ; Purtill, J; Mesa, J; McIntosh, T, y Balderston, RA: Health outcome assesment before and after adult deformity surgery. Spine, 20: 2002-2004, 1995.
Ê2. Bradford, DS: Adult scoliosis. Current concepts of treatment. Clin Orthop, 229: 70-87, 1988.
Ê3. Brantigan, JW, y Steffe, AD: A carbon fiber implant to aid interbody lumbar fusion. Spine, 18: 2106-2117, 1993.
Ê4. Brodsky, AE; Kovalsky, ES, y Khalil, MA: Correlation of radiologic assement of lumbar spine fusions with surgical exploration. Spine, 16: 5261-5265, 1191.
Ê5. Chopin, D, y David, T: Cyphoses pathologiques. Encycl Med Chir, Appareil Locomoteur. Paris. ditions Techniques, 1989, 15872A.
Ê6. Dawson, EG; Caron, A, y Moe, JH: Surgical management of scoliosis in the adult. J Bone Joint Surg, 55A: 437-449, 1973.
Ê7. Grubb, SA, y Lipscomb, HJ: Diagnostic findings in painful adult scoliosis. Spine, 17: 518-527, 1992.
Ê8. Grubb, SA, y Lipscomb, HJ: Results of surgical treatment of painful adult scoliosis. Spine, 14: 1619-1627, 1994.
Ê9. Gurr, KR, y McAfee, PC: Cotrel-Dubousset instrumentation in adults. Spine, 13: 510-520, 1988.
10. Kaneda, H; Fujiya, N, y Satoh, S: Results with Zielke instrumentation for idiopathic thoracolumbar and lumbar scoliosis. Clin Orthop, 205: 195-203, 1986.
11. Kostuik, JP: Treatment of scoliosis in the adult thoracolumbar spine with special reference to fusion to the sacrum. Orthop Clin North Am, 19: 371-381, 1988.
12. Kostuik, JP; Worden, HR, y Salo, P: Long term functional outcome following surgery for adult scoliosis. LVI Meeting of the American Orthopaedic Association Meeting. Boston, 1990, 203.
13. Kostuik, JP: Adult scoliosis. En: Rothman, RH, y Simeone, FA (Eds): The Spine. Philadelphia. Saunders Company, 1992, 879-911.
14. Kostuik, JP, y Musha,Y: Fusion to the sacrum in adult idiopathic scoliosis using CD instrumentation (1986-1990). 29 th Annual Meeting of Scoliosis Research Society. Septiembre 1994, 98-99.
15. Kostuik, JP: Adult scoliosis. En: Frymoyer, JV (Ed): The Adult Spine. Principles and Practice. Philadelphia. Saunders Company, 1997, 1579-1621.
16. McMaster, MJ, y James, JP: Pseudoarthrosis after spinal fusion for scoliosis. J Bone Joint Surg, 58B: 305-312, 1976.
17. Moe, JH; Purcell, GA, y Bradford, DS: Zielke instrumentation (VDS) for the correction of spinal curvature: Analysis of results in 66 patients. Clin Orthop, 180: 133-153, 1983.
18. Nuber, GW, y Schafer, MF: Surgical manegement of adult scoliosis. Clin Orthop, 208: 228-237, 1986.
19. Pritchett, JW, y Bortel, DT: Degenerative symptomatic lumbar scoliosis. Spine, 18: 700-703, 1993.
20. Snchez-Mariscal Daz, F, e Izquierdo Nez, E: Resultados preliminares del tratamiento quirrgico del dolor lumbar con el sistema compuesto Cotrel-Dubousset. Rev Ortop Traumatol, 2: 136-140, 1994.
21. Skubic, JW, y Kostuik, JP: Treatment of adult idiopathic scoliosis with Cotrel-Dubousset instrumentation.