Las fracturas periprotésicas de húmero son infrecuentes y su manejo, difícil. La bibliografía es limitada y no existe consenso sobre su tratamiento.
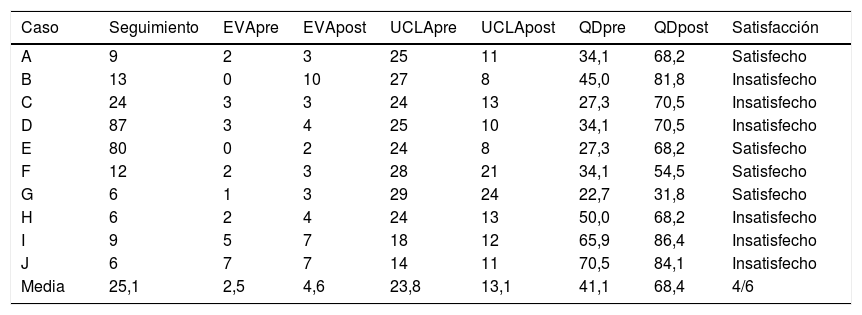
Material y métodoHemos realizado un estudio observacional retrospectivo de 10pacientes con fractura periprotésica de húmero con un seguimiento de 25,1meses (6-87). Valoramos los resultados clínicos, radiológicos y funcionales, como las complicaciones. Utilizamos el cuestionario Quick-DASH y UCLA Shoulder Score (UCLASS). Realizamos una búsqueda sistemática para comparar la serie presentada y los protocolos de tratamiento publicados.
ResultadosDiez pacientes con una media de edad de 69,4años (37-91) fueron intervenidos quirúrgicamente: 8 mediante reducción abierta y fijación interna (RAFI), en otro se realizó un recambio protésico colocando una nueva prótesis con un vástago más largo, y en el último se retiró la prótesis y se realizó una osteosíntesis con un clavo endomedular. Nueve de 10 pacientes consolidaron en un tiempo de 6,2meses (rango 5-12); el restante sufrió una nueva fractura 5meses después, siendo reintervenido, realizándole una nueva osteosíntesis, con aporte de aloinjerto óseo, que consolidó a los 8meses de la última fractura. En relación con la situación previa a la fractura, los pacientes tenían como promedio un descenso notable de la función, que era de 10,66puntos en el test de UCLASS y un ascenso de 27,3 puntos en el cuestionario Quick-DASH.
ConclusionesNuestra serie tiene similitudes con las publicadas en relación con los aspectos demográficos, las complicaciones y el tiempo de consolidación. Sin embargo, en otros aspectos, como el dolor y los resultados funcionales, encontramos gran variabilidad.
Periprosthetic humerus fractures are infrequent and sometimes difficult to treat. There is limited literature and no consensus on the handling of these fractures. The objective of this study was to compare our results with those published in the literature, in order to improve our care and propose a management algorithm.
Material and methodObservational study of 10cases of periprosthetic humerus fractures with a mean follow-up of the patients of 23months. An analysis of sociodemographic, radiological and surgical variables was performed. They were reviewed clinically and by telephone using the UCLA Shoulder Score and Quick-DASH scales. A systematic search was made in Pubmed for periprosthetic humerus fractures, for a literature review with which to compare our series.
ResultsWe analysed 10patients with an average age of 69.4years (37-91). Of the patients, 90% underwent surgery through open reduction and internal fixation. Nine of the ten patients consolidated in a mean time of 6.2months (range 5-12), the remaining suffered a new fracture 5months after the intervention, who were reoperated and a new osteosynthesis performed with bone allograft. In the UCLA scale there was a decrease of 10.66points, and an increase of 27.3points in the Quick-DASH, at the end of the follow-up.
ConclusionsIn our series of cases we found similarities in the literature, in relation to demographic aspects and obtaining good radiographic results, which do not correspond to the functional outcome of patients.
En los últimos años ha habido un aumento en el tratamiento quirúrgico de las fracturas de húmero proximal, y con ello se ha incrementado la indicación de prótesis de hombro. Lo mismo ha ocurrido en el tratamiento de las patologías degenerativas de hombro1. Así, es más que posible que se observe un incremento en la incidencia de fracturas periprotésicas de húmero en los próximos años. Las fracturas periprotésicas de húmero son actualmente poco frecuentes, con una prevalencia en la literatura del 0,6-2%2,3, aunque su incidencia es variable, según las series publicadas, llegando incluso hasta el 11% si se incluyen tanto las producidas durante la intervención como las postoperatorias4.
La poca experiencia en el tratamiento de este tipo de fracturas, junto con la complejidad que presentan, hace que sea necesario realizar trabajos en los que se publiquen los resultados obtenidos con los distintos tratamientos realizados, así como las complicaciones que se presentaron y como se resolvieron.
Con el presente trabajo pretendemos evaluar los resultados obtenidos con el tratamiento quirúrgico de las fracturas periprotésicas de húmero tratadas en nuestro departamento, así como realizar una revisión bibliográfica sobre estas fracturas, con el fin de poder proponer un algoritmo de tratamiento.
Material y métodoTras la aprobación por el comité de ética del centro se realizó una revisión de todos los pacientes intervenidos quirúrgicamente tras sufrir una fractura periprotésica de húmero durante el periodo comprendido entre enero de 2009 y diciembre de 2016.
Incluimos a todos los pacientes que presentaron una fractura periprotésica de húmero que portaban una prótesis en su extremo proximal. Recogimos las siguientes variables sociodemográficas y quirúrgicas: edad, sexo, índice de comorbilidad según Charlson5, tipo de fractura según la clasificación de Wright y Cofield6, tipo de artroplastia, técnica quirúrgica, demora quirúrgica, tiempo trascurrido desde la artroplastia hasta la fractura, reingresos y complicaciones. Se excluyeron las fracturas intraoperatorias y las tratadas de forma conservadora, así como los pacientes que se perdieron en el seguimiento.
Evaluación clínica y radiológicaSe realizó una evaluación clínica y radiográfica durante todo el seguimiento, y al finalizar el mismo se valoró la situación clínica del paciente, con especial interés sobre el grado de dolor y la movilidad. La evaluación clínica se realizó mediante los cuestionarios UCLA Shoulder Score (UCLASS) 7 y el Quick-DASH8, mediante una entrevista clínica específica y utilizando los datos registrados en la historia clínica del paciente.
Análisis estadísticoSe realizó un análisis estadístico descriptivo utilizando el software estadístico SPSS v22 (IBM Chicago, IL, EE.UU.), obteniendo medidas de tendencia central y dispersión para las variables cuantitativas, y de distribución de frecuencias para las cualitativas. Debido al limitado tamaño muestral, no se realizaron pruebas de hipótesis estadísticas.
Revisión bibliográficaFinalmente se realizó una búsqueda en Pubmed con los términos «periprosthetic humeral fractures», encontrando un total de 106 artículos. Tras la revisión y después de aplicar criterios de inclusión (serie con más de 3 pacientes, seguimiento mayor de un año y que los pacientes portasen una prótesis de hombro bien parcial, total o invertida), nos quedamos con 12artículos. En algunos de estos trabajos se incluían pacientes que sufrieron fracturas tanto intraoperatorias como postoperatorias. En el presente trabajo únicamente analizamos las fracturas que se presentaron después de la intervención.
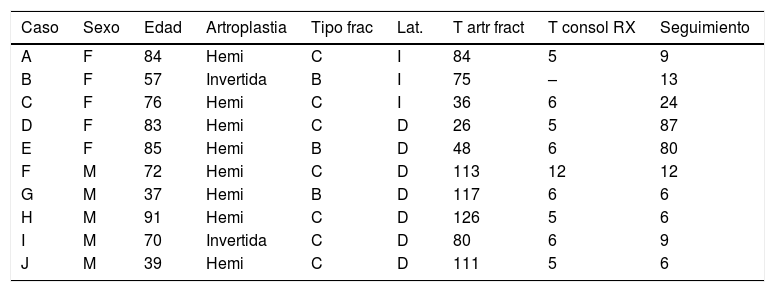
ResultadosSociodemográficosSe evaluaron 10 pacientes que presentaban una fractura periprotésica postoperatoria del húmero. La edad media de la muestra, en el momento de la fractura, fue de 69,4años (rango 37-91años); 5 pacientes eran varones y 5 eran mujeres. Respecto a la lateralidad, 7 de las 10fracturas afectaron al húmero derecho y las otras 3, al izquierdo.
En todos los pacientes el mecanismo de producción fue de baja energía tras la caída casual desde su propia altura.
En 8 casos (80%) los pacientes tenían implantada una hemiartroplastia de hombro y los otros 2 (20%) eran portadores de una artroplastia invertida. El tipo de fractura según la clasificación de Wright y Cofield fue en 7casos (70%) tipoC, mientras que en los 3 restantes fue tipoB (30%). El tiempo de medio de seguimiento fue de 25,1meses (6-87).
Respecto a la consolidación de la fractura, 9 casos (90%) consolidaron sin incidencias, mientras que un paciente presentó una nueva fractura a los 5meses de la osteosíntesis, precisando una nueva intervención, que consolidó 8meses después. El tiempo medio de consolidación de los 9casos fue de 6,2meses (rango 5-12meses). Decidimos no incluir el caso de la refractura, ya que modificaba de forma anómala los resultados de este parámetro.
En la tabla 1 se detallan los datos de cada paciente.
Serie de pacientes con fractura periprotésica
| Caso | Sexo | Edad | Artroplastia | Tipo frac | Lat. | T artr fract | T consol RX | Seguimiento |
|---|---|---|---|---|---|---|---|---|
| A | F | 84 | Hemi | C | I | 84 | 5 | 9 |
| B | F | 57 | Invertida | B | I | 75 | – | 13 |
| C | F | 76 | Hemi | C | I | 36 | 6 | 24 |
| D | F | 83 | Hemi | C | D | 26 | 5 | 87 |
| E | F | 85 | Hemi | B | D | 48 | 6 | 80 |
| F | M | 72 | Hemi | C | D | 113 | 12 | 12 |
| G | M | 37 | Hemi | B | D | 117 | 6 | 6 |
| H | M | 91 | Hemi | C | D | 126 | 5 | 6 |
| I | M | 70 | Invertida | C | D | 80 | 6 | 9 |
| J | M | 39 | Hemi | C | D | 111 | 5 | 6 |
D: derecha; F: femenino; Hemi: hemiartroplastia de hombro; I: izquierda; Invertida: prótesis invertida de hombro; Lat: lateralidad; M: masculino; Seguimiento: en meses; T artr fract: tiempo desde cirugía de la artroplastia hasta la fractura en meses; T consol Rx: tiempo desde la intervención hasta la consolidación radiológica en meses; Tipo frac: tipo de fractura según clasificación de Wright y Cofield.
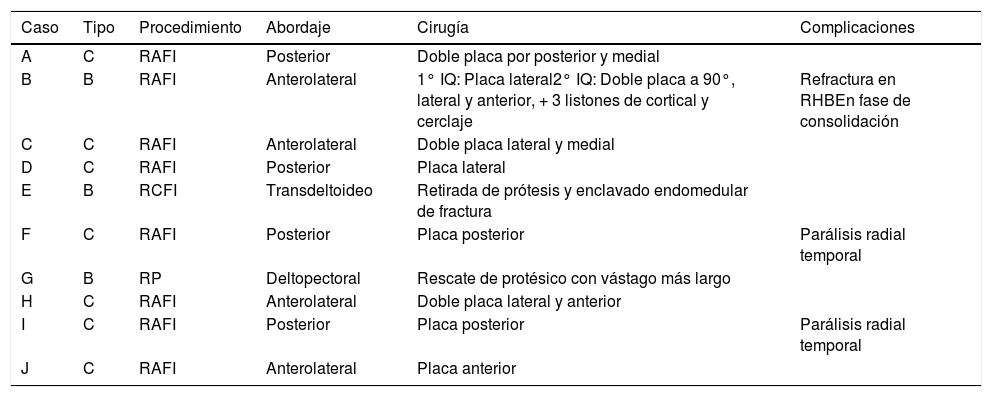
En todos los pacientes de la serie se realizó tratamiento quirúrgico. Ocho (80%) se intervinieron mediante una reducción abierta y fijación interna (RAFI) con placa LC-DCP o LCP atornillada, mientras que en un paciente se optó por el recambio de la artroplastia, con un vástago más largo, y en el otro caso se retiró la prótesis y se fijó la fractura con un enclavado endomedular. El motivo de tratar una fractura periprotésica retirando la prótesis y realizando un enclavado endomedular fue la alta comorbilidad de la paciente y la escasa movilidad de la extremidad que presentaba; además, tenía un grave deterioro por una enfermedad de Alzheimer avanzado.
Se realizaron 4 abordajes posteriores, todos ellos para tratar fracturas distales a la punta del vástago, tipoC. En todos ellos se realizó una osteosíntesis con placa y tornillos en su parte más distal, mientras que en la parte proximal solo fue posible realizar la osteosíntesis con tornillos en 2casos, mientras que en los otros 2 realizamos un montaje mixto con tornillos y cerclajes para logar una correcta fijación. En dos pacientes se presentó una paresia del nervio radial, que recuperaron de forma espontánea en pocos meses, dos neuroapraxias. A ambos pacientes se les había realizado un abordaje posterior, uno de ellos fue tratado con un sistema mixto de cerclajes y tornillos, mientras que en el otro solo se emplearon tornillos en la osteosíntesis.
En los 4 pacientes restantes que fueron tratados con osteosíntesis se realizó un abordaje anterolateral del brazo, siguiendo el borde lateral del bíceps como referencia; en 3 de estos pacientes se realizó una osteosíntesis con placa y tornillos, y en el restante fue necesaria la utilización de cerclajes para realizar una correcta reducción y osteosíntesis.
En cuanto a los 2 pacientes no tratados con osteosíntesis, al primero se le realizó un abordaje deltopectoral para proceder al recambio de la prótesis colocando un vástago más largo, ya que el primario estaba movilizado. En el paciente restante, como se ha comentado, dada su precaria situación se realizó la retirada de la prótesis y fijamos la fractura con un enclavado endomedular.
Pruebas funcionalesRealizamos una evaluación funcional previa a la fractura mediante una valoración de los datos de la historia clínica y una entrevista clínica con el paciente. La valoración final la obtuvimos al completar el seguimiento; los resultados obtenidos en la valoración previa y en la final fueron comparados con las pruebas de funcionalidad del hombro.
Respecto al balance articular, se valoraron los grados de movilidad registrada antes de la fractura y al final del seguimiento. Observamos una disminución del balance articular medio de 23° en la flexión, de 21° en la abducción, de 13° en la rotación interna y de 16° en la rotación externa.
Respecto a la funcionalidad, observamos un empeoramiento en todos los parámetros medidos, tanto con relación al dolor como en las pruebas funcionales. El dolor basal aumentó de media en 2,1 (1-10) puntos en la escala EVA. El UCLASS empeoró en 10,7 (3-19) puntos y el Quick-Dash empeoró en 27,3 (9,1-40,9) puntos.
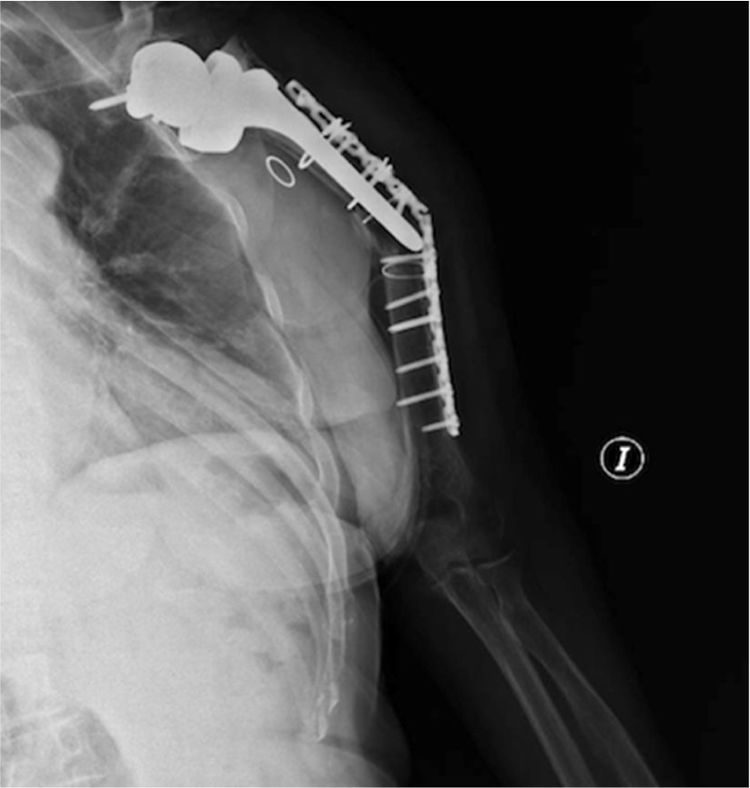
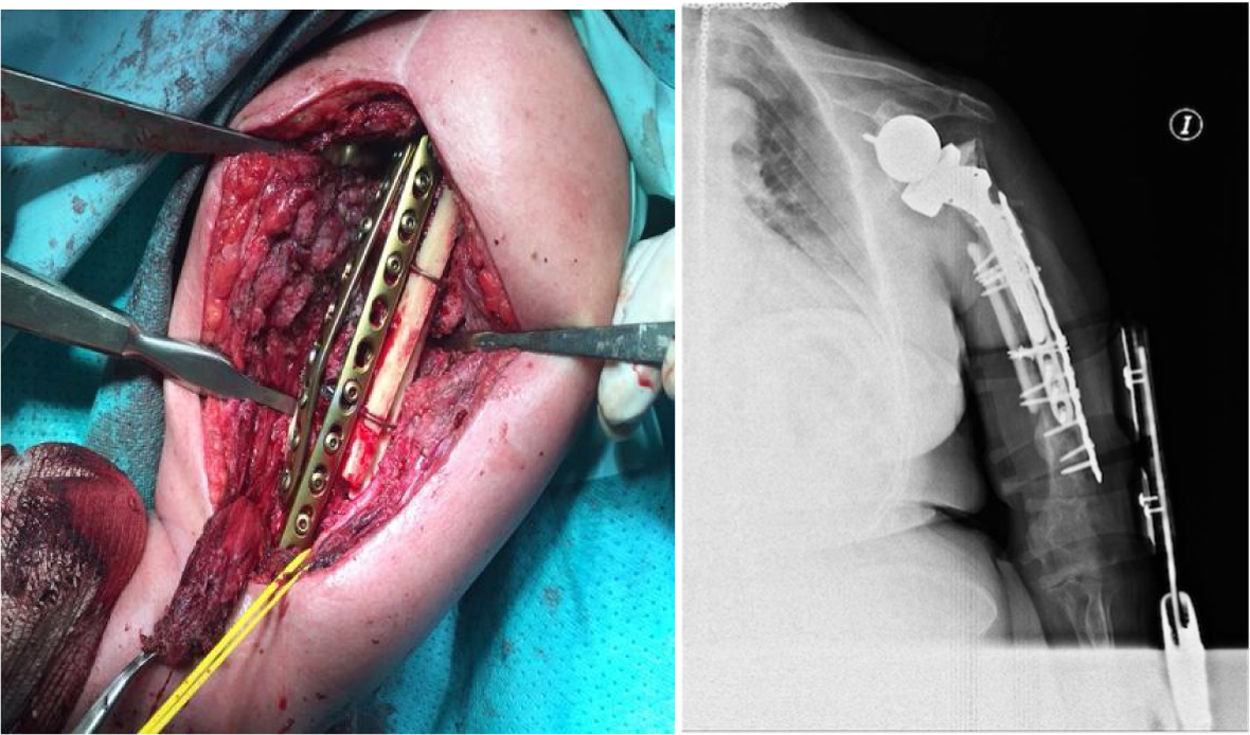
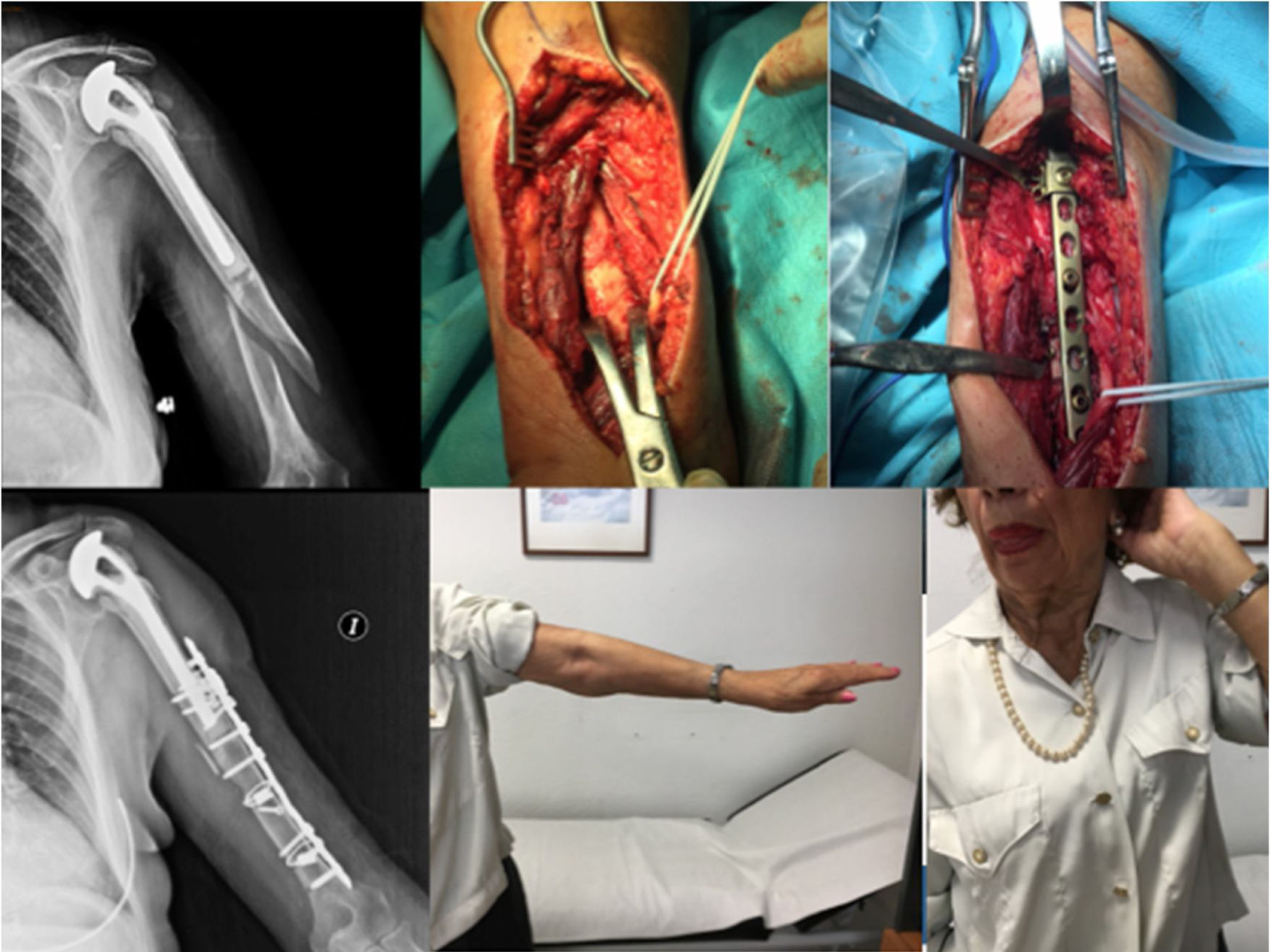
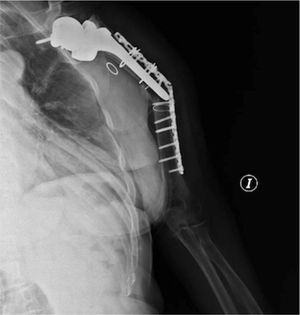
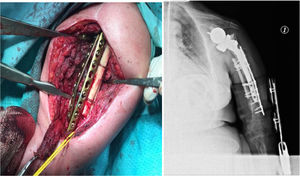
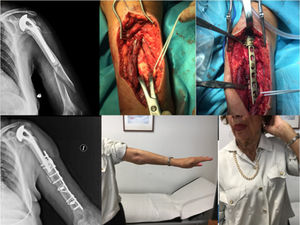
ComplicacionesTres pacientes (30%) sufrieron algún tipo de complicación (30%). Dos pacientes, como ya comentamos antes, presentaron una neuroapraxia postoperatoria del nervio radial, que recuperaron de forma completa en 6meses. Un tercer paciente presentó una nueva fractura (fig. 1) mientras realizaba una sesión de rehabilitación, por la que fue de nuevo intervenido realizándose una reducción abierta y fijación interna (fig. 2). No se recogieron otras complicaciones, como infección, trombosis o movilización del material de osteosíntesis. En la tabla 2 se muestra un resumen de abordaje, método de osteosíntesis y complicaciones de la serie.
Manejo de fracturas periprotésicas de la serie
| Caso | Tipo | Procedimiento | Abordaje | Cirugía | Complicaciones |
|---|---|---|---|---|---|
| A | C | RAFI | Posterior | Doble placa por posterior y medial | |
| B | B | RAFI | Anterolateral | 1° IQ: Placa lateral2° IQ: Doble placa a 90°, lateral y anterior, + 3 listones de cortical y cerclaje | Refractura en RHBEn fase de consolidación |
| C | C | RAFI | Anterolateral | Doble placa lateral y medial | |
| D | C | RAFI | Posterior | Placa lateral | |
| E | B | RCFI | Transdeltoideo | Retirada de prótesis y enclavado endomedular de fractura | |
| F | C | RAFI | Posterior | Placa posterior | Parálisis radial temporal |
| G | B | RP | Deltopectoral | Rescate de protésico con vástago más largo | |
| H | C | RAFI | Anterolateral | Doble placa lateral y anterior | |
| I | C | RAFI | Posterior | Placa posterior | Parálisis radial temporal |
| J | C | RAFI | Anterolateral | Placa anterior |
RAFI: reducción abierta y fijación interna; RCFI: reducción cerrada y fijación interna; RP: revisión protésica.
La fractura periprotésica del húmero es una patología poco frecuente, y encontramos limitada evidencia en la bibliografía actual sobre el tratamiento. Las opciones terapéuticas dependen de varios factores, como la localización de la fractura, la estabilidad de la prótesis, la calidad ósea, el estado funcional previo y las diferentes comorbilidades asociadas. Por norma general, las fracturas periprotésicas desplazadas y las prótesis movilizadas deben ser tratadas quirúrgicamente2,3,6,9-16. Si la fractura periprotésica es estable, mínimamente desplazada y no compromete la estabilidad de la prótesis, puede estar indicado el tratamiento conservador17-20.
En los últimos años se ha producido un aumento en las indicaciones de artroplastia parcial o total del hombro, bien como resultado de una fractura compleja del húmero proximal o como tratamiento de una patología degenerativa1.
Existen otros factores que pueden condicionar el aumento en la incidencia de las fracturas periprotésicas, como el envejecimiento poblacional y las mayores demandas funcionales de estos pacientes. Así, es de esperar un incremento de las fracturas periprotésicas en general y, por lo tanto, también de las que afectan al húmero proximal1,21.
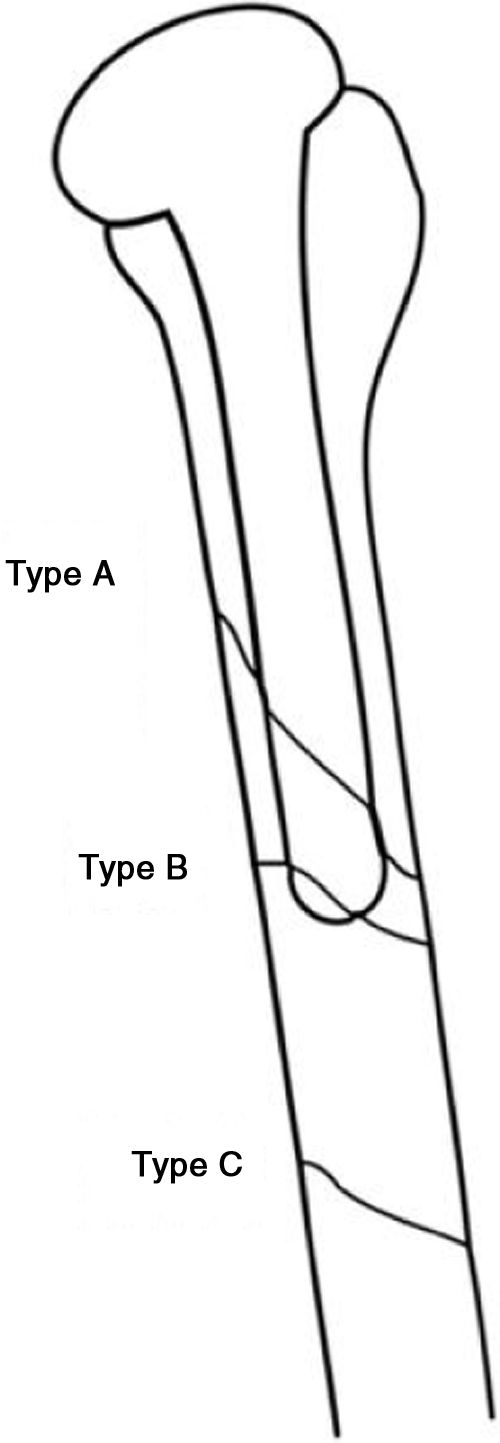
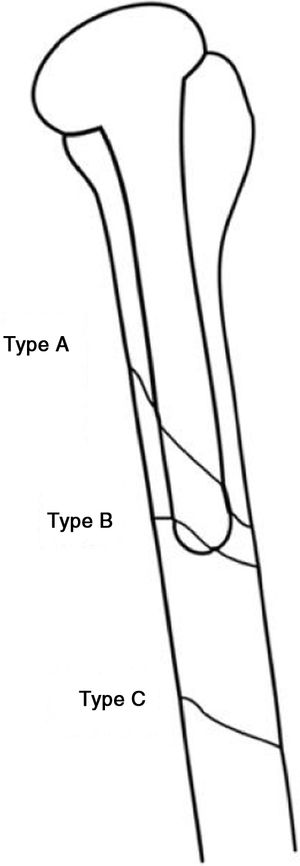
Las fracturas periprotésicas de húmero proximal fueron clasificadas en 1995 por Wright y Cofield6 en 3tipos, como puede verse en la figura 3.
Esquema de los tipos de fracturas periprotésicas según Wright y Cofield6.
El tratamiento de este tipo de fracturas supone un reto para el traumatólogo. A la hora de tomar una decisión terapéutica para estos pacientes es necesario valorar el tipo de fractura, la demanda funcional, el dolor previo, la comorbilidad del paciente, la estabilidad de la prótesis y el stock óseo.
La realización de radiografías en proyecciones ortogonales es necesaria para determinar las características del trazo y el tipo de fractura, así como para valorar una posible movilización de la prótesis. Para ello es recomendable compararlas con las radiografías previas en búsqueda de signos de movilización. En ocasiones puede ser necesario el estudio mediante tomografía computarizada (TC) para identificar trazos de fractura no visibles en las radiografías.
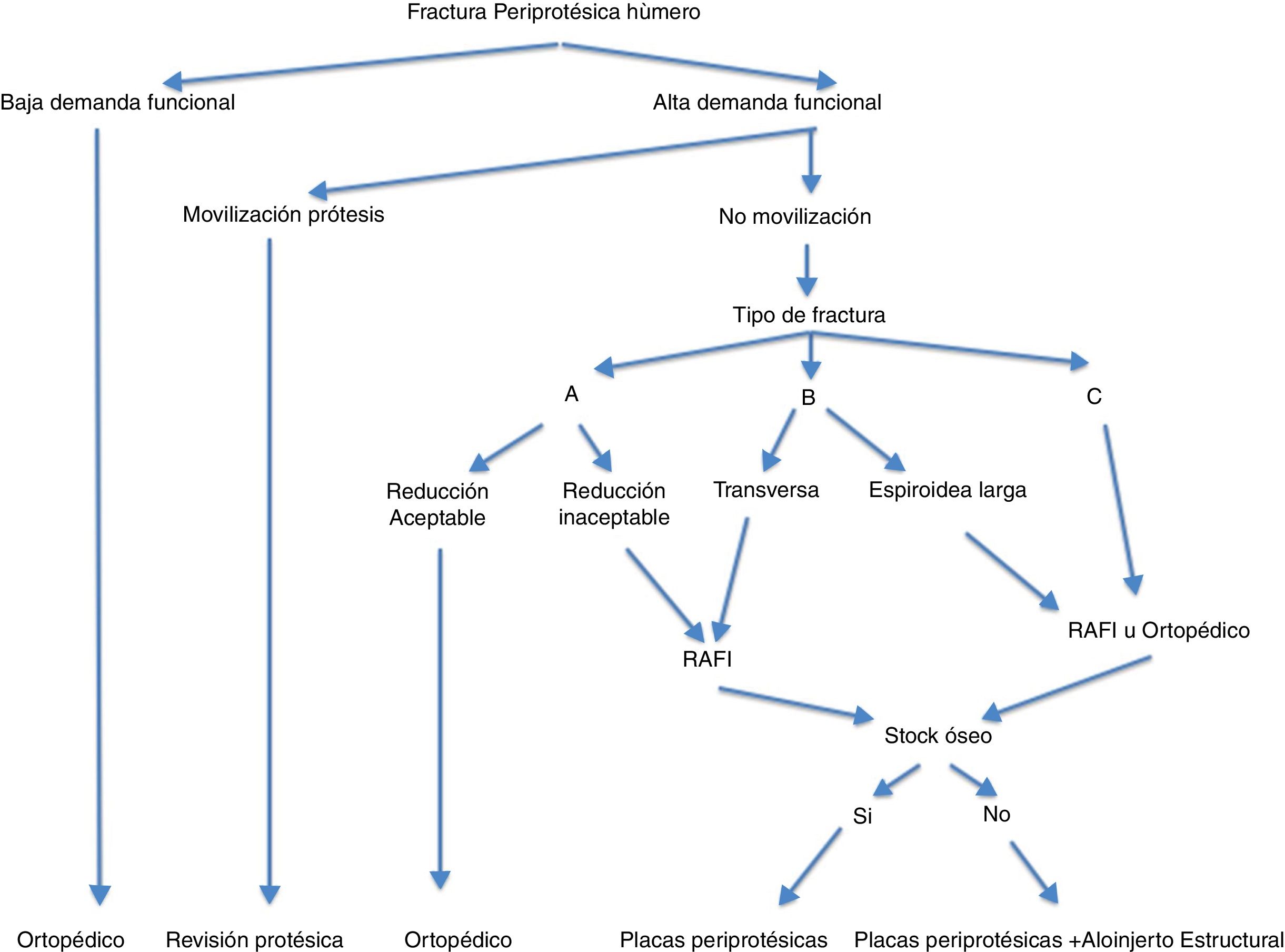
En función de las variables anteriormente comentadas se podrá indicar un tratamiento ortopédico, una osteosíntesis mediante reducción abierta (RAFI) o mínimamente invasiva (MIPO) o la revisión de la artroplastia.
El tratamiento ortopédico estaría indicado en los pacientes con elevada comorbilidad y baja demanda funcional, en quienes el riesgo quirúrgico superaría al beneficio de la intervención. En las fracturas estables está indicado el tratamiento conservador mediante una ortesis tipo «Brace» y reposo en cabestrillo 18,19,22. Es recomendable un seguimiento semanal durante el primer mes con valoración clínica y radiográfica. Transcurrido el primer mes, el seguimiento puede ser mensual.
No existe consenso en la bibliografía sobre el abordaje a realizar para este tipo de fracturas. Los abordajes más utilizados tanto en la bibliografía como en nuestra serie fueron el posterior y el deltopectoral ampliado (anterolateral).
En nuestra serie, para las fracturas tipoB, fracturas a nivel de la punta del vástago, se optó por colocar al paciente en silla de playa para realizar un abordaje deltopectoral ampliado, que permite la visualización del foco de fractura; si es necesario se puede ampliar distalmente el abordaje para poder localizar el nervio radial y evitar dañarlo. Para las fracturas tipoC, fracturas distales a la punta del vástago y, por tanto, más distales en el húmero, realizamos siempre abordajes posteriores, que nos permitían una buena reducción de la fractura teniendo buen control del nervio radial y cubital.
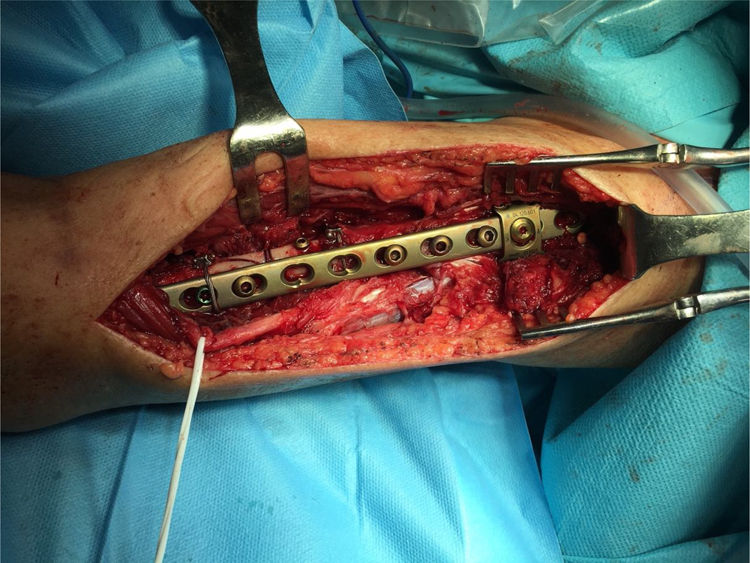
En cuanto a la RAFI, existen diferentes opciones terapéuticas: placas atornilladas de 4,5mm en su porción más distal y fijadas con cerclajes en su porción proximal, placas fijadas con tornillos unicorticales en la región proximal, placas bloqueadas o placas específicamente diseñadas para el uso en fracturas periprotésicas, que permiten colocar tornillos en diversos grados de angulación, con lo que se puede así evitar el vástago de la prótesis. El uso de tornillos interfragmentarios puede ayudar a la reducción y la fijación posterior con la placa. Es recomendable que la osteosíntesis se realice con un número suficiente de corticales a cada lado de la fractura; en el húmero se recomiendan al menos 6corticales, pero esto no siempre es posible, por lo que en ocasiones incrementamos la estabilidad con cerclajes, o con placas y tornillos específicamente diseñados para este tipo de fracturas.
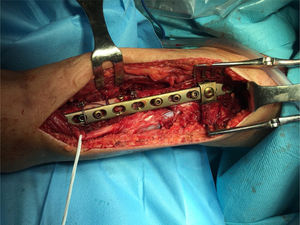
La bibliografía aboga por la osteosíntesis con placa atornillada a nivel distal con tornillos bicorticales de 4,5mm y realizar una fijación mixta con cerclajes, tornillos unicorticales y/o, si la placa lo permite, tornillos de ángulo variable para esquivar el vástago (figs. 4 y 5).
La calidad del hueso se valorará intraoperatoriamente. En el caso de que el paciente presente una marcada osteopenia o stock óseo insuficiente, puede ser necesario el aporte de un aloinjerto estructural cortical para mejorar la estabilidad de la osteosíntesis16.
Kurowicki et al.16 describen una serie de 5 pacientes con fracturas periprotésicas tipoB que tratan con RAFI mediante abordaje deltopectoral ampliado, realizando la osteosíntesis mediante placa atornillada bicortical a nivel distal y una fijación mixta a nivel proximal con cerclajes y tornillos unicorticales a nivel proximal, con resultados excelentes (100% de unión); solo un paciente presentó una complicación: infección de herida quirúrgica.
Los cerclajes pueden dañar la vascularización perióstica, teniendo en cuenta que la vascularización endóstica ya está alterada por la colocación de la prótesis, por lo que su utilización en las fracturas periprotésicas se debe limitar a lo estrictamente necesario. Con frecuencia son necesarios como método provisional de estabilización, y si es posible se recomienda su retirada tras la osteosíntesis con placa, si la estabilidad no se resiente. Además, los cerclajes pueden aumentar el riesgo de provocar una lesión neurovascular iatrogénica. Existe bastante controversia en la bibliografía actual sobre el uso de cerclajes en este tipo de fracturas23.
Uno de los datos más relevantes de la serie descrita es que los pacientes presentaron un empeoramiento en la funcionabilidad de la extremidad, medido en 2 escalas: la UCLASS y la Quick-DASH. Se observó un descenso de 10,7 puntos en el UCLASS y un aumento de 27,3 puntos del Quick-DASH, comparando la situación previa a la fractura y la situación al final del seguimiento (tabla 3). Además, se confirmó un incremento del dolor de 2,1puntos en la escala EVA. Hemos observado una disminución del balance articular del hombro, con una pérdida de 23° de la flexión anterior, 21° de la abducción, 13° de la rotación interna y 16° de la rotación externa. Sin embargo, estos resultados no son congruentes con lo publicado, lo que puede ser debido a que a la mayoría de los pacientes (8 de 10) se les realizó la artroplastia como consecuencia de una fractura compleja de húmero proximal, mientras que en las otras series había un mayor número de pacientes con procesos reumáticos y artrósicos en los que se había colocado una artroplastia total o invertida. Por otra parte, esos estudios incluían fracturas intraoperatorias, que con frecuencia tienen poco desplazamiento y pueden presentar mejor pronóstico. De cualquier manera, es difícil justificar que la función de la extremidad no se resienta tras una fractura periprotésica en un paciente añoso y que con mucha probabilidad no cumplimenta el tratamiento rehabilitador necesario para obtener el mejor resultado posible.
Datos de la serie de fractura periprotésicas
| Caso | Seguimiento | EVApre | EVApost | UCLApre | UCLApost | QDpre | QDpost | Satisfacción |
|---|---|---|---|---|---|---|---|---|
| A | 9 | 2 | 3 | 25 | 11 | 34,1 | 68,2 | Satisfecho |
| B | 13 | 0 | 10 | 27 | 8 | 45,0 | 81,8 | Insatisfecho |
| C | 24 | 3 | 3 | 24 | 13 | 27,3 | 70,5 | Insatisfecho |
| D | 87 | 3 | 4 | 25 | 10 | 34,1 | 70,5 | Insatisfecho |
| E | 80 | 0 | 2 | 24 | 8 | 27,3 | 68,2 | Satisfecho |
| F | 12 | 2 | 3 | 28 | 21 | 34,1 | 54,5 | Satisfecho |
| G | 6 | 1 | 3 | 29 | 24 | 22,7 | 31,8 | Satisfecho |
| H | 6 | 2 | 4 | 24 | 13 | 50,0 | 68,2 | Insatisfecho |
| I | 9 | 5 | 7 | 18 | 12 | 65,9 | 86,4 | Insatisfecho |
| J | 6 | 7 | 7 | 14 | 11 | 70,5 | 84,1 | Insatisfecho |
| Media | 25,1 | 2,5 | 4,6 | 23,8 | 13,1 | 41,1 | 68,4 | 4/6 |
EVApost: escala visual analógica al final de seguimiento; EVApre: escala visual analógica previo a la fractura; QDpost: Quick-Dash al final del seguimiento; QDpre: Quick-Dash score previo a la fractura; Seguimiento: en meses; UCLApost: UCLA Shoulder Score al final del seguimiento; UCLApre: UCLA Shoulder Score previo a la fractura.
De los 12 trabajos sobre las fracturas periprotésicas revisados, solo en 4 (Wright y Cofield6, Worland et al.24, Kumar et al.3 y Sewell et al.25) se describe una pérdida del balance articular tras la fractura, y en otras 3 publicaciones (Campbell et al.22, Andersen et al.11, García-Fernández et al.9) no se hace referencia a la situación del balance articular final tras el tratamiento de la fractura. El resto de los trabajos refieren resultados del balance articular del hombro similares a los que presentaban los pacientes previamente a la fractura.
En 6 artículos se realizaron pruebas funcionales a los pacientes tras el tratamiento de la fractura, pero ninguno de ellos lo compara con la situación que presentaban previamente a la fractura, con lo que no hay posibilidad de establecer ningún tipo de comparación.
En cuanto al dolor, solo 5 trabajos refieren que la situación era similar a la que tenían antes de la fractura: pocos pacientes presentaban dolor, y cuando lo tenían, era de carácter leve. Estos datos no son comparables con los presentados en el presente trabajo, en el cual los 10 pacientes presentaron dolor: 5 de carácter leve, 4 moderado y un paciente con dolor severo. Este último es el paciente que sufrió 2 fracturas en el mismo húmero con un intervalo de 5meses y que fue sometido a 2 cirugías en un corto periodo de tiempo, por lo que su situación es excepcional.
En total, en los 12 trabajos se recogen 138 fracturas periprotésicas: 109 fueron tratadas quirúrgicamente y 29 de manera ortopédica. El tiempo de consolidación radiográfica medio, en ambos tratamientos, fue similar: 6,5meses para las tratadas ortopédicamente y 6,1meses para las tratadas quirúrgicamente. Los pacientes de la presente serie obtuvieron un tiempo de consolidación similar: una media de 6,2meses tras la intervención. En las tablas 4 y 5 se recogen los principales datos de los artículos de la revisión sistemática.
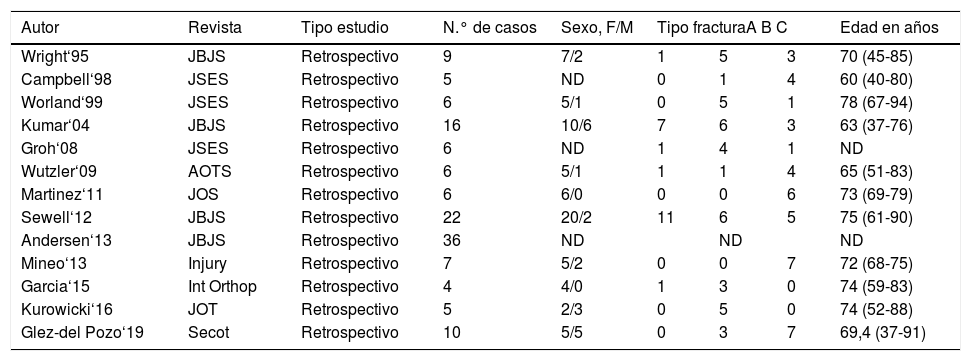
Datos de la revisión bibliográfica
| Autor | Revista | Tipo estudio | N.° de casos | Sexo, F/M | Tipo fracturaA B C | Edad en años | ||
|---|---|---|---|---|---|---|---|---|
| Wright‘95 | JBJS | Retrospectivo | 9 | 7/2 | 1 | 5 | 3 | 70 (45-85) |
| Campbell‘98 | JSES | Retrospectivo | 5 | ND | 0 | 1 | 4 | 60 (40-80) |
| Worland‘99 | JSES | Retrospectivo | 6 | 5/1 | 0 | 5 | 1 | 78 (67-94) |
| Kumar‘04 | JBJS | Retrospectivo | 16 | 10/6 | 7 | 6 | 3 | 63 (37-76) |
| Groh‘08 | JSES | Retrospectivo | 6 | ND | 1 | 4 | 1 | ND |
| Wutzler‘09 | AOTS | Retrospectivo | 6 | 5/1 | 1 | 1 | 4 | 65 (51-83) |
| Martinez‘11 | JOS | Retrospectivo | 6 | 6/0 | 0 | 0 | 6 | 73 (69-79) |
| Sewell‘12 | JBJS | Retrospectivo | 22 | 20/2 | 11 | 6 | 5 | 75 (61-90) |
| Andersen‘13 | JBJS | Retrospectivo | 36 | ND | ND | ND | ||
| Mineo‘13 | Injury | Retrospectivo | 7 | 5/2 | 0 | 0 | 7 | 72 (68-75) |
| Garcia‘15 | Int Orthop | Retrospectivo | 4 | 4/0 | 1 | 3 | 0 | 74 (59-83) |
| Kurowicki‘16 | JOT | Retrospectivo | 5 | 2/3 | 0 | 5 | 0 | 74 (52-88) |
| Glez-del Pozo‘19 | Secot | Retrospectivo | 10 | 5/5 | 0 | 3 | 7 | 69,4 (37-91) |
AOTS: Archives os Orthopaedic and Trauma Surgery; Int Orthop: International Orthopaedics journal; JBJS: The Journal of Bone and Joint Surgery; JOS: Journal of Orthopaedic Surgey; JOT: Journal of Orthopaedic Trauma; JSES: Journal of Shoulder and Elbow Surgery; ND: no disponible.
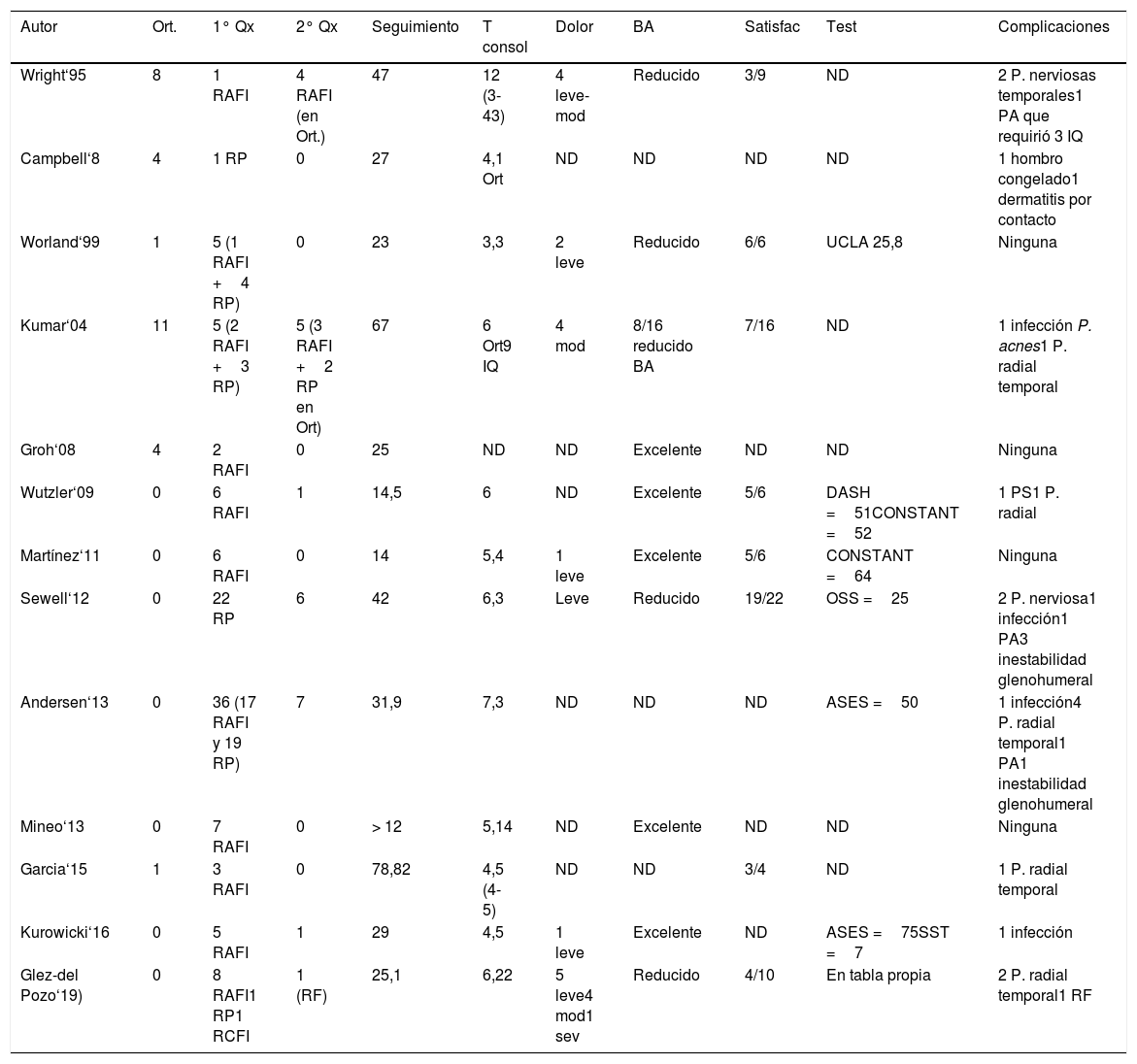
Resumen de la bibliografía del manejo de fractura periprotésica de húmero
| Autor | Ort. | 1° Qx | 2° Qx | Seguimiento | T consol | Dolor | BA | Satisfac | Test | Complicaciones |
|---|---|---|---|---|---|---|---|---|---|---|
| Wright‘95 | 8 | 1 RAFI | 4 RAFI (en Ort.) | 47 | 12 (3-43) | 4 leve-mod | Reducido | 3/9 | ND | 2 P. nerviosas temporales1 PA que requirió 3 IQ |
| Campbell‘8 | 4 | 1 RP | 0 | 27 | 4,1 Ort | ND | ND | ND | ND | 1 hombro congelado1 dermatitis por contacto |
| Worland‘99 | 1 | 5 (1 RAFI +4 RP) | 0 | 23 | 3,3 | 2 leve | Reducido | 6/6 | UCLA 25,8 | Ninguna |
| Kumar‘04 | 11 | 5 (2 RAFI +3 RP) | 5 (3 RAFI +2 RP en Ort) | 67 | 6 Ort9 IQ | 4 mod | 8/16 reducido BA | 7/16 | ND | 1 infección P. acnes1 P. radial temporal |
| Groh‘08 | 4 | 2 RAFI | 0 | 25 | ND | ND | Excelente | ND | ND | Ninguna |
| Wutzler‘09 | 0 | 6 RAFI | 1 | 14,5 | 6 | ND | Excelente | 5/6 | DASH =51CONSTANT =52 | 1 PS1 P. radial |
| Martínez‘11 | 0 | 6 RAFI | 0 | 14 | 5,4 | 1 leve | Excelente | 5/6 | CONSTANT =64 | Ninguna |
| Sewell‘12 | 0 | 22 RP | 6 | 42 | 6,3 | Leve | Reducido | 19/22 | OSS =25 | 2 P. nerviosa1 infección1 PA3 inestabilidad glenohumeral |
| Andersen‘13 | 0 | 36 (17 RAFI y 19 RP) | 7 | 31,9 | 7,3 | ND | ND | ND | ASES =50 | 1 infección4 P. radial temporal1 PA1 inestabilidad glenohumeral |
| Mineo‘13 | 0 | 7 RAFI | 0 | > 12 | 5,14 | ND | Excelente | ND | ND | Ninguna |
| Garcia‘15 | 1 | 3 RAFI | 0 | 78,82 | 4,5 (4-5) | ND | ND | 3/4 | ND | 1 P. radial temporal |
| Kurowicki‘16 | 0 | 5 RAFI | 1 | 29 | 4,5 | 1 leve | Excelente | ND | ASES =75SST =7 | 1 infección |
| Glez-del Pozo‘19) | 0 | 8 RAFI1 RP1 RCFI | 1 (RF) | 25,1 | 6,22 | 5 leve4 mod1 sev | Reducido | 4/10 | En tabla propia | 2 P. radial temporal1 RF |
ASES: American Shoulder and Elbow Score; Ba: balance articular del hombro; Dolor: número de pacientes con dolor y grado de dolor (leve, moderado y severo); ND: información no dispoble; Ort: tratamiento ortopédico; OSS: Oxford Shoulder Score; PA: pseudoartrosis; RAFI: reducción abierta y fijación interna; RF: refractura; RP: revisión de prótesis; Satisfac: número de pacientes satisfechos del total de paciente del estudio; SST: Simple Shoulder Test; T consol: tiempo de consolidación en meses; 1° Qx: tratamiento quirúrgico primario; 2° Qx: tratamiento quirúrgico secundario.
De los 29 pacientes tratados de manera conservadora en la bibliografía, 9 tuvieron que ser intervenidos posteriormente, siendo el retraso en la consolidación y la mala alineación las principales causas. Esto supone que el 31% de los pacientes tratados inicialmente de manera conservadora tuvieron que ser intervenidos para lograr una consolidación aceptable. Por otro lado, de los 109 pacientes tratados inicialmente de forma quirúrgica, 16casos tuvieron que ser intervenidos de nuevo, lo que supone un 14%. En la presente serie, solo un paciente (10%) tuvo que ser intervenido por una nueva fractura que se produjo mientras realizaba ejercicios de rehabilitación.
En los pacientes intervenidos de forma primaria, según la bibliografía, aproximadamente el 20% presentaron complicaciones, siendo la lesión neurológica la complicación más frecuente, con un total de 9 casos (8,2%). En 7 ocasiones presentaron una parálisis del nervio radial y en 2 casos, del nervio axilar. La segunda complicación más frecuente fue la inestabilidad glenohumeral en 4 pacientes (3,6%). También se describen 4 casos de infección de herida quirúrgica, siendo el 3,6% del total.
En la serie presentada, la complicación más frecuente también fue la parálisis del nervio radial en 2 pacientes (20%), que al final del seguimiento se habían recuperado por completo.
La otra complicación que sufrió una paciente fue una nueva fractura que se produjo mientras realizaba rehabilitación, 5meses después de ser intervenida, y que precisó de una nueva intervención.
No se presentó en la serie actual ningún caso de infección ni de inestabilidad glenohumeral, aunque en un caso se optó por retirar la prótesis y colocar un clavo endomedular como tratamiento de la fractura periprotésica. Optamos por esta solución por tratarse de una paciente añosa con enfermedad de Alzheimer y gran comorbilidad y con poca funcionabilidad del miembro.
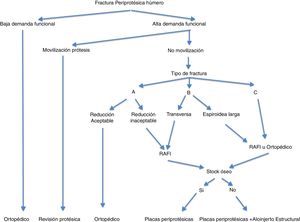
A la vista de los resultados y de la experiencia quirúrgica obtenida se propone el algoritmo de la figura 6 con el fin de facilitar el manejo de las fracturas periprotésicas de húmero.
ConclusionesSiempre que el paciente no presente excesiva comorbilidad, los datos recogidos en la bibliografía indican que frente a una fractura periprotésica desplazada de húmero con vástago no movilizado el tratamiento recomendable es realizar una osteosíntesis con placa atornillada de 4,5mm, bloqueada o no. Por otro lado, si la prótesis está movilizada, la indicación es realizar un recambio de la prótesis colocando un vástago más largo. El tratamiento conservador estaría indicado en las fracturas periprotésicas estables no desplazadas o en los pacientes más complejos y con comorbilidades, en los que no está indicado realizar una intervención quirúrgica.
Las fracturas periprotésicas de húmero son una entidad poco frecuente y cuyo manejo no está estandarizado en la práctica habitual.
La fractura periprotésica del húmero es una complicación grave, poco frecuente y que empeora sustancialmente la calidad de vida del paciente. Tras la fractura periprotésica los pacientes suelen tener más dolor, menor movilidad y peor funcionalidad de la extremidad.
FinanciaciónLos autores no han recibido ningún pago financiero u otros beneficios de ninguna entidad comercial relacionada con el tema de este artículo.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.