El índice de fragilidad modificado de 5 items (mFI-5) se ha propuesto recientemente como una herramienta útil para predecir complicaciones postoperatorias en cirugía ortopédica. Nuestro objetivo fue analizar la utilidad de este puntaje en la predicción de complicaciones y reoperaciones después de la cirugía del hallux valgus (HV).
MétodosSe revisaron retrospectivamente 551 pacientes sometidos a cirugía percutánea de HV. Se calculó el mFI-5 y se clasificó a los pacientes en 3 grupos: 1) no frágiles: pacientes sin ninguna de las 5 comorbilidades, 2) pre-frágiles: pacientes con una comorbilidad y 3) frágiles: pacientes con 2 o más comorbilidades. Se registraron complicaciones y reoperaciones.
ResultadosEn el período de estudio se realizaron 772 cirugías percutáneas para corregir la deformidad del HV, se incluyeron 551 pacientes con una mediana de edad de 60 años (RIC: 48-70). Trescientos ochenta y nueve pacientes no eran frágiles (70,6%), 132 eran pre-frágiles (23,9%) y 30 eran frágiles (5,4%). Setenta y cinco pacientes sufrieron complicaciones (13,6%). Aunque la tasa de complicaciones fue mayor en los pacientes frágiles (23,3%) en comparación con los pre-frágiles (13,6%) y los no frágiles (12,8%), no se observaron diferencias significativas entre los grupos. Cuarenta y ocho pacientes requirieron reoperaciones (8,7%), pero la tasa de reoperaciones entre los grupos de fragilidad no fue significativamente diferente (p=0,11). Los pacientes frágiles tuvieron peores puntajes AOFAS en el seguimiento final (p=0,011).
ConclusiónEl mFI-5 no fue útil para predecir complicaciones postoperatorias ni reoperaciones después de la cirugía del HV. Por lo tanto, se deben considerar otros factores al analizar el riesgo de complicaciones después de la cirugía del HV.
The modified 5-item frailty index (mFI-5) has been recently proposed as a useful tool for predicting postoperative complications in orthopedic surgery. We aimed to analyze the utility of this score in predicting complications and reoperations after hallux valgus (HV) deformity surgery.
Methods551 patients undergoing percutaneous HV corrective surgery were retrospectively reviewed. The mFI-5 was calculated based and patients were categorized in three groups: 1) non-frail: patients without any of the 5 comorbidities, 2) pre-frail: patients with one comorbidity and 3) frail: patients with two or more comorbidities. Complications and surgical reoperations were recorded.
ResultsIn the study period 772 percutaneous surgeries were performed to correct HV deformity, 551 patients were included with a median age of 60 (IQR 48-70). Three hundred eighty-nine patients were non-frail (70.6%), 132 were pre-frail (23.9%) and 30 were frail (5.4%). 75 patients suffered complications (13.6%). Even though the rate of complications was higher in frailty patients (23.3%) compared with pre-frail (13.6%) and non frail (12.8%), no significant differences were observed among groups. 48 patients required reoperation (8.7%) but the rate of reoperations among frailty groups was not significantly different (P=.11). Frailty patients had worse AOFAS scores at final follow up (P=.011).
ConclusionThe mFI-5 was not useful to predict postoperative complications and reoperations after hallux valgus corrective surgery. Therefore, other factors should be considered when analyzing the risk of complications after HV corrective surgery.
La deformidad del hallux valgus (HV) se observa de manera común en la práctica médica, ya que causa discapacidad funcional significativa y dolor en el pie1. Se ha estimado una prevalencia en la población general de entre el 23 y el 35,7%, incrementándose con la edad1,2. Normalmente, los tratamientos no quirúrgicos son la primera opción, a fin de manejar los síntomas y no tratar la deformidad, dado que esta no puede reducirse con tratamientos no quirúrgicos. De fracasar el tratamiento, deberá considerarse la reparación quirúrgica3. La cirugía ortopédica moderna utiliza técnicas mínimamente invasivas (MIS) para mitigar algunos de los riesgos de la cirugía abierta, reduciendo la lesión de los tejidos blandos y acelerando la recuperación4. El incremento de la cirugía mínimamente invasiva en el último decenio ha conducido al uso de este recurso para resolver las defomidades de la parte anterior del pie de leves a severas tales como el HV5–8. Existen publicaciones actuales sobre la exitosidad de las cirugías de la parte anterior del pie, y el tipo de complicaciones que implica esta técnica quirúrgica4,7,9,10.
Sin embargo, a medida que envejece la población, se prevé que incremente la prevalencia de deformidad del HV, así como la prevalencia de comorbilidades. A este respecto, los pacientes mayores que buscan tratamiento para el HV plantean un riesgo relativamente mayor de complicaciones. Además, se ha visto que el síndrome de fragilidad —situación relacionada con la edad— está fuertemente asociado a resultados adversos en los pacientes, tras los diferentes tipos de cirugía11. La fragilidad hace referencia a la disminución de la función fisiológica, lo cual deriva en un incremento de la susceptibilidad a los factores estresantes, tales como la cirugía. Para evaluar los factores de riesgo preoperatorio para los resultados quirúrgicos adversos, se ha desarrollado un índice de fragilidad modificado, que consistió inicialmente en once factores, y se redujo seguidamente a 5 factores clave: estatus funcional antes de la cirugía, historia de diabetes mellitus, enfermedad pulmonar obstructiva crónica (EPOC), insuficiencia cardiaca congestiva (ICC) e hipertensión (HTA), que requiere medicación. Diversos estudios, de diferentes especialidades médicas, han reflejado que el índice de fragilidad modificado de 5 factores (mFI-5) es igual de efectivo para predecir las complicaciones postoperatorias y la mortalidad que el índice de fragilidad original de 11 factores (mFI-11)12.
A nuestro saber, la efectividad de mFI-5 para predecir complicaciones tras una reparación del HV con MIS no ha sido previamente analizada. Por tanto, el objetivo de este estudio es determinar la capacidad predictiva de mFI-5 en términos de complicaciones y reintervenciones tras la reparación del HV con MIS.
MétodosSe realizó un estudio retrospectivo de pacientes consecutivos sometidos a cirugía correctiva del HV entre enero de 2015 y diciembre de 2020 en un único centro académico. Se obtuvo la aprobación del Comité de revisión institucional para realizar dicho estudio (IRB:00010193), que se adhirió a los principios éticos de la Declaración de Helsinki.
Se incluyó a los pacientes mayores de 18 años, con indicación de cirugía percutánea del HV debido a deformidad primaria. Solo incluimos a los pacientes operados utilizando osteotomía metafisiaria distal percutánea con desplazamiento lateral (osteotomías de Bosch y en Chevron) fijada con dos tornillos canulados. Se permitió la carga de peso inmediata con un zapato postoperatorio. Se realizaron curas semanales durante 4 semanas.
Se excluyó a los pacientes menores de 18 años, sometidos a cirugía de revisión, historia de fractura o infección del HV, con registros incompletos o con un seguimiento postoperatorio inferior a 6 meses. Los factores preoperatorios recopilados incluyeron edad, sexo, índice de masa corporal (IMC), historia clínica pasada, comorbilidades y estatus quirúrgico previo durante el plazo de 30 días. Se registraron las complicaciones intraoperatorias y postoperatorias y reintervenciones. También se recopilaron los reingresos y muertes. Para la evaluación funcional se utilizó la escala American Orthopedic Foot and Ankle Society (AOFAS) en el momento preoperatorio y durante el seguimiento final13.
El mFI-5 incluye las comorbilidades siguientes: 1) antecedentes de ICC, 2) presencia de diabetes mellitus dependiente o no dependiente de insulina, 3) antecedentes de EPOC o neumonía, 4) estatus de salud funcional parcial o totalmente dependiente en el momento de la cirugía, y 5) presencia de HTA con necesidad de medicación. A cada factor se le otorgó una ponderación de 1 si existía comorbilidad, y de 0 si no existía. El mFI-5 se calculó sobre la base del número de factores presentes para un paciente de entre los 5 factores incluidos en el índice. Se categorizó a los pacientes en 3 grupos: 1) no frágil: pacientes sin ninguna de las 5 comorbilidades incluidas en mFI-5, 2) pre-frágiles: pacientes con una comorbilidad y 3) frágil: pacientes con dos o más comorbilidades, de acuerdo con los estudios previos14,15.
Análisis estadísticoLas variables categóricas se describieron como frecuencias absoluta y relativa con porcentajes. En primer lugar, se revisó la distribución normal de todas las variables continuas, utilizando la prueba de Shapiro-Wilk. Las variables cuantitativas se describieron como media y desviación estándar (DE) o mediana y rango intercuartílico (RIC) de acuerdo con la distribución observada. Se realizaron comparaciones entre las variables categóricas (complicaciones, reintrervenciones, tabaquismo, sexo) entre los diferentes grupos (no frágil, pre-frágil y frágil) utilizando la prueba χ2 global. Las variables continuas (edad, puntuación AOFAS e índice de masa corporal [IMC]) se compararon entre grupos mediante las pruebas ANOVA unidireccional y de Kruskal-Wallis, en virtud de la distribución. Se aplicaron regresiones logísticas univariable y multivariable para examinar la relación entre las puntuaciones de fragilidad y las complicaciones. Se consideró una asociación significativa si p<0,05. El análisis estadístico se realizó utilizando el software STATA® 13.1.
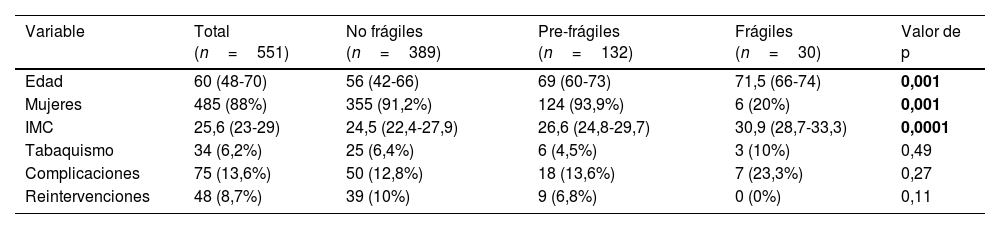
ResultadosEn el periodo de estudio se realizaron 772 cirugías percutáneas para corregir la deformidad del HV. Finalmente, se incluyeron 551 pacientes en nuestro estudio, con una mediana de edad y RIC de 60 (48-70). Se clasificaron 389 pacientes como no frágiles (70,6%), considerándose 132 como pre-frágiles (23,9%) y 30 frágiles (5,4%). Las características basales se incluyen en la tabla 1.
Características basales
| Variable | Total (n=551) | No frágiles (n=389) | Pre-frágiles (n=132) | Frágiles (n=30) | Valor de p |
|---|---|---|---|---|---|
| Edad | 60 (48-70) | 56 (42-66) | 69 (60-73) | 71,5 (66-74) | 0,001 |
| Mujeres | 485 (88%) | 355 (91,2%) | 124 (93,9%) | 6 (20%) | 0,001 |
| IMC | 25,6 (23-29) | 24,5 (22,4-27,9) | 26,6 (24,8-29,7) | 30,9 (28,7-33,3) | 0,0001 |
| Tabaquismo | 34 (6,2%) | 25 (6,4%) | 6 (4,5%) | 3 (10%) | 0,49 |
| Complicaciones | 75 (13,6%) | 50 (12,8%) | 18 (13,6%) | 7 (23,3%) | 0,27 |
| Reintervenciones | 48 (8,7%) | 39 (10%) | 9 (6,8%) | 0 (0%) | 0,11 |
Los valores significativos se expresan en negrita.
IMC: índice de masa corporal.
Setenta y cinco pacientes tuvieron complicaciones (13,6%), siendo las más comúnmente observadas la prominencia de los tornillos bajo la piel (17,3%), la infección de la herida (10,6%) y la pérdida de la corrección (9,33%). Aun cuando la tasa de complicaciones fue más alta en los pacientes frágiles (23,3%) en comparación con los pre-frágiles (13,6%) y no frágiles (12,8%), no se observaron diferencias significativas entre los grupos. Por otro lado, la edad y el IMC fueron significativamente más altos en los pacientes frágiles, en comparación con las cohortes de pacientes pre-frágiles, mientras que el porcentaje de mujeres fue significativamente menor en el grupo de fragilidad (tabla 1).
Puntuación de fragilidad y reintervencionesCuarenta y ocho pacientes requirieron reintervención (8,7%), siendo las reintervenciones más comunes la extracción de material de osteosíntesis (72,9%), la cirugía de realineación (10,4%) y el lavado quirúrgico (6,2%). Las reintervenciones fueron consecuencia de las complicaciones más frecuentes. El porcentaje de reintervenciones entre los grupos frágiles no tuvo diferencia significativa (p=0,11) (tabla 2).
Complicaciones y reintervenciones
| Complicaciones (n=75) |
| Prominencia de la osteosíntesis 13 (17,3%) |
| Infección de la herida superficial 8 (10,6%) |
| Pérdida de la corrección 7 (9,3%) |
| Aflojamiento de la osteosíntesis 6 (8%) |
| Metatarsalgia de transferencia 6 (8%) |
| Rigidez articular 6 (8%) |
| Dolor 5 (6,6%) |
| Quemadura de la piel/dehiscencia de la herida 5 (6,6%) |
| Consolidación tardía 4 (5,3%) |
| Migración intraarticular de la osteosíntesis 3 (4%) |
| Infección de la herida profunda 3 (4%) |
| Rotura de la osteosíntesis 2 (2,6%) |
| Sobrecorrección del ángulo articular metatarsiano distal (DMMA) 2 (2,6%) |
| Osteoporosis difusa/peudartrosis/necrosis avascular asintomática/fractura cortical medial/síndrome de dolor regional complejo 1 (1,3%) |
| Reintervenciones (n=48) |
| Extracción de la osteosíntesis 35 (72,9%) |
| Cirugía de realineación 5 (10,4%) |
| Lavado quirúrgico 3 (6,2%) |
| Exostectomías 2 (4,1%) |
| Cirugía de pseudartrosis 1 (2%) |
La comparación entre AOFAS preoperatoria se realizó entre los 551 pacientes incluidos, no observándose diferencias significativas entre los subgrupos. En cuanto a AOFAS postoperatoria, 332 pacientes tuvieron un mínimo de puntuación AOFAS de 6 meses, y fueron comparados entre las cohortes de fragilidad. Se observaron diferencias significativas entre los subgrupos no frágiles y pre-frágiles, no observándose diferencias entre los pre-frágiles y frágiles (tabla 3).
Comparación de la puntuación AOFAS preoperatoria y postoperatoria entre las cohortes frágiles
| Variable | No frágiles (media/DE) | Pre-frágiles (media/DE) | Frágiles (media/DE) | Valor de p |
|---|---|---|---|---|
| AOFAS preoperatoria | 58,6 (13,2) | 55,2 (14,9) | 54,4 (18,1) | 0,06 |
| AOFAS postoperatoria | 94,3 (7,3) | 91,2 (10) | 91,6 (7) | 0,011 |
Los valores significativos se expresan en negrita.
AOFAS: American Orthopedic Foot and Ankle Society; DE: desviación estándar.
La puntuación de fragilidad mFI-5, relativamente nueva, no ha reflejado una predicción efecta del riesgo de complicaciones y reintervención en las diferentes cirugías generales y ortopédicas. A nuestro saber, el uso de mFI-5 no se había analizado previamente en las cirugías percutáneas correctivas del HV. A este respecto, la puntuación mFI-5 no fue capaz de predecir el riesgo de complicaciones o reintervenciones tras la cirugía correctiva del HV, y no observándose diferencia estadísticamente significativa, a pesar de haberse observado una tendencia de tasas de complicaciones más altas en los pacientes frágiles, en comparación con los pacientes no frágiles. La utilidad de mFI-5 ha sido evaluada en diferentes procedimientos ortopédicos. Traven et al.16 encontraron que la escala mFI-5 era un sólido predictor de complicaciones postoperatorias, reingresos y mortalidad tras la artroplastia de cadera y rodilla en 226.398 pacientes, utilizando la base de datos del American College of Surgeons National Surgical Quality Improvement Program. El mismo autor observó resultados similares en la artroplastia total de hombro17. En la cirugía de columna, Pierce et al.18 analizaron 234.138 pacientes, reflejando un efecto similar de mFI 5 a la hora de predecir las complicaciones postoperatorias tras la cirugía de columna electiva. Camino-Willhuber et al.19, Shah et al.20 y Chat et al.21 observaron resultados similares en los pacientes de fusión espinal posterior electiva, deformación de columna en adultos, y espondilolistesis, respectivamente. Esta versión más breve del índice de 11 ítems también ha mostrado una correlación positiva entre la fragilidad y las complicaciones de las fracturas por compresión vertebral y traumatismo tratadas mediante cifoplastia, según lo publicado por Segal et al.18 y por Wilson et al.15 en cuanto a las fracturas radiales distales.
El uso de esta puntuación de fragilidad modificada en la cirugía de pie y tobillo fue reportado por Akti et al.22, que analizaron 94 pacientes mayores de 65 años a quienes se intervino de fracturas de tobillo en un único centro, y observaron que mFI-5 era una herramienta sensible para predecir complicaciones y reingresos con una sensibilidad aún mayor que la de la American Society of Anesthesiologist, el índice de masa corporal y la edad.
En cuanto al IMC, fue significativamente más alto en los pacientes frágiles, en comparación con las cohortes de no frágiles y pre-frágiles (p≤0,0001). Aun cuando la obesidad ha sido asociada a mayores complicaciones en cirugía ortopédica23, los estudios recientes no han encontrado una asociación con mayores complicaciones y reintervenciones en la cirugía percutánea para tratar el HV en los pacientes obesos24.
Nuestro estudio tiene ciertas limitaciones, como hemos mencionado previamente, ya que es de tipo retrospectivo y ha sido realizado en un único centro, y el número de pacientes comparado con bases de datos de múltiples centros es relativamente bajo. Sin embargo, es el primer estudio que analiza la utilidad de la puntuación de fragilidad para predecir las complicaciones en este tipo de cirugía, no debiendo subestimarse sus resultados. También cabe destacar que mFI-5 solo considera las comorbilidades del paciente y no tiene en cuenta otros aspectos del síndrome de fragilidad tales como la cognición y la función y, por tanto, los resultados de esta escala deberán interpretarse con precaución entre otros componentes del concepto más amplio de la fragilidad. Aun cuando mFI-5 ha reflejado su efectividad a la hora de predecir episodios adversos en diferentes procedimientos, la utilidad de esta herramienta podría limitarse a las cirugías con tasa de complicaciones baja, tales como la cirugía de HV. Son necesarios más estudios que evalúen el uso de mFI-5 en la cirugía de pie y de tobillo, para comprender su utilidad como herramienta de evaluación del riesgo preoperatorio.
ConclusiónAun cuando los pacientes frágiles exhibieron tasas de complicaciones más altas y resultados clinicos menores en el último seguimiento, la evaluación del riesgo preoperatorio utilizando la puntuación mFI-5 no evidenció diferencias significativas entre los grupos en términos de complicaciones y reintervenciones. Por tanto, la utilidad de mFI-5 en la cirugía de HV puede no ser una herramienta sensible para evaluar el riesgo preoperatorio en términos de complicaciones y reintervenciones.
Nivel de evidenciaNivel de evidencia III.
FinanciaciónEste estudio no ha recibido ninguna subvención específica de entidades financieras de los sectores público, comercial, o sin ánimo de lucro.
Conflicto de interesesLos autores declaran la ausencia de conflicto de intereses.