Aunque las tasa de recidiva tras la cirugía primaria de la inestabilidad no son despreciables, son pocos los estudios que encontramos sobre su cirugía de revisión.
Los objetivos de esta serie son establecer la frecuencia de recidiva de la inestabilidad en la misma y de su cirugía de revisión; analizar los resultados funcionales obtenidos, y determinar un protocolo quirúrgico de actuación ante la necesidad de realizar una cirugía de revisión.
Material y métodosAnálisis retrospectivo: 16 pacientes con recidiva de inestabilidad tras cirugía previa en 164 pacientes intervenidos entre 1999-2011. Seguimiento medio de 57 meses y edad promedio 29 años. Evaluación de resultados mediante las escalas Constant, Rowe y UCLA.
ResultadosDe los 12 casos de cirugía artroscópica que recidivaron, en 6 se reparó el labrum mediante artroscopia, en 4 mediante reparación abierta y plicatura capsular, y en 2 mediante trasferencia de coracoides. En los 2 casos de cirugía abierta se realizó una cirugía de trasferencia de coracoides. Las puntuaciones obtenidas en la escala de Constant en el hombro intervenido fueron excelente/buena en el 64% de los pacientes.
ConclusionesAunque las técnicas de estabilización primaria abierta y/o artroscópica se han perfeccionado mucho, el porcentaje de recurrencia no resulta nada despreciable. De ahí la importancia de establecer un protocolo quirúrgico de actuación como existe para la indicación quirúrgica de una estabilización primaria. Podemos afirmar que los resultados funcionales obtenidos tras la cirugía de revisión resultan satisfactorios para las elevadas demandas funcionales que presentan este tipo de pacientes.
Persistent or recurrent glenohumeral instability after a previous operative stabilization can be a complex problem.
Our aim is to establish the incidence of recurrence and its revision surgery, and to analyse the functional results of the revision instability surgery, as well as to determine surgical protocols to perform it.
Materials and methodsA retrospective analysis was conducted on 16 patients with recurrent instability out of 164 patients operated on between 1999 and 2011. The mean follow-up was 57 months and the mean age was 29 years. To evaluate functional outcome we employed Constant, Rowe, UCLA scores and the visual analogue scale.
ResultsOf the 12 patients who failed the initial arthroscopic surgery, 6 patients underwent an arthroscopic antero-inferior labrum repair technique, 4 using open labrum repair techniques, and 2 coracoid transfer. The two cases of open surgery with recurrences underwent surgery for coracoid transfer. Results of the Constant score were excellent or good in 64% of patients.
ConclusionsSurgical revision of instability is a complex surgery essentially for two reasons: the difficulty in recognising the problem, and the technical demand (greater variety and the increasingly complex techniques).
Existen diferentes opciones terapéuticas para tratar quirúrgicamente la inestabilidad anterior de hombro. Básicamente, podemos dividir estos procedimientos en técnicas anatómicas y no anatómicas. El objetivo de las reparaciones anatómicas es reinsertar el labrum en su posición, y restaurar la tensión de los ligamentos y de la cápsula articular (es lo que encontramos descrito como el procedimiento de Bankart1 o la plicatura capsular). El objetivo de las técnicas no anatómicas2 es estabilizar el hombro mediante la compensación de la lesión capsulolabral u ósea con un tope óseo (técnica de Bristow-Latarjet y técnica de Eden-Hybinette) o de partes blandas, ya más en desuso (técnica de Magnuson-Stack, procedimiento de Putti-Platt), que bloquee la excesiva traslación restaurando la estabilidad. Con los avances técnicos experimentados por la cirugía artroscópica de hombro, actualmente, se realizan tanto procedimientos anatómicos (reinserción del labrum), como no anatómicos: topes óseos (trasferencias de coracoides, auto o aloinjertos).
En relación con los fracasos de estos procedimientos en la cirugía primaria, en los estudios iniciales, la realización de una reinserción abierta del labrum con plicatura capsular frente a una reinserción artroscópica del mismo presentaba menores tasas de recidiva. Sin embargo, la evolución experimentada por las técnicas artroscópicas ha igualado bastante las tasas de recidiva encontrándose ambas en torno a un 10%3.
Las tasas de recurrencia con topes óseos son muy variables: 20% (técnica de Eden-Hybinette)4, 15% (técnica de Bristow-Latarjet)5 o inferiores al 5% (técnica de Latarjet)6. Lafosse y Boyle mediante la realización artroscópica de esta técnica obtienen un 100% de buenos resultados, siendo el inconveniente la gran demanda técnica que precisa7.
Sorprende, que a pesar de que las tasas de recidiva de estos procedimientos no son despreciables, no es mucha la bibliografía que encontramos al respecto de los resultados obtenidos tras la cirugía de revisión de la inestabilidad8. Se han apuntado como factores principales de este fracaso: la presencia de un traumatismo tras la estabilización quirúrgica inicial, errores en el diagnóstico (y, por lo tanto, en la selección del paciente y adecuación de la técnica elegida al mismo) y fallos en la realización de la técnica quirúrgica9. Los errores en el diagnóstico incluyen una ausencia de reconocimiento de defectos óseos10 (en glena o porción anterosuperior de la superficie cefálica) presentes hasta el 89% de los fracasos de la cirugía primaria, falta de reconocimiento de hiperlaxitud articular asociada, la presencia de una mala calidad tisular o de potenciales problemas con la realización de una adecuada rehabilitación postoperatoria. Los errores técnicos engloban las reparaciones no anatómicas con el posicionamiento incorrecto de los anclajes, la ausencia de reconocimiento de lesiones asociadas o la aplicación de una tensión inadecuada a la capsula que puede quedar con excesiva laxitud.
Si bien los protocolos de actuación para el tratamiento quirúrgico inicial de la inestabilidad están perfectamente establecidos11,12 estas pautas de actuación son una tremenda simplificación del problema en el caso de la cirugía de revisión, lo que deja al cirujano con escasas directrices respecto a la técnica a realizar.
A pesar de ello, los resultados obtenidos por múltiples estudios tras la cirugía de revisión abierta o artroscópica de la inestabilidad anterior resultan globalmente favorables13–15, aunque se recogen recidivas que han llegado a alcanzar hasta el 50% en pacientes que han sufrido varias de estas cirugías9,16.
La actual revisión de serie de casos que presentamos tiene como objetivos establecer en ella la incidencia de recidiva de la inestabilidad tras la estabilización primaria abierta o artroscópica, así como analizar los resultados funcionales de la cirugía de revisión de la inestabilidad, conocer el porcentaje de recurrencia tras la misma, y establecer un protocolo de actuación para este tipo de pacientes.
Nuestra hipótesis de trabajo se centra en que la adaptación de la cirugía de revisión de la inestabilidad a la situación anatomopatológica y funcional de cada paciente ofrece unos buenos resultados, así como una baja tasa de recurrencia.
Material y métodosDiseño del estudioEstudio observacional retrospectivo en pacientes intervenidos quirúrgicamente tras el fracaso de cirugía de inestabilidad.
Criterios de inclusión:
- •
Pacientes sometidos a una o más cirugías de revisión de la inestabilidad tras el fracaso del procedimiento previo. El diagnóstico se estableció mediante la certificación con radiografía simple de al menos un episodio de luxación anterior tras la primera cirugía y/o episodios de inestabilidad sintomática: dolor paralizante de aparición repentina en actividades de abducción y rotación externa como los lanzamientos (síndrome del brazo muerto) o percepción por parte del paciente de inestabilidad (aprensión).
- •
Cirugía inicial por vía abierta o artroscópica.
- •
Recidiva de luxación traumática o atraumática.
- •
Cirugía de revisión abierta o artroscópica.
Criterios de exclusión:
- •
Ausencia de cirugía de revisión tras recidiva de inestabilidad.
- •
Falta de datos clínicos previos o imposibilidad de evaluación.
- •
Comorbilidades significativas (hiperlaxitud, epilepsia).
- •
Errores diagnósticos (inestabilidades multidireccionales, atraumáticas).
Se realizó una revisión de 164 historias clínicas localizadas mediante el Departamento de Archivo y Documentación Clínica de nuestro centro, de pacientes intervenidos por inestabilidad anterior de hombro y seguidos en nuestro centro hasta su alta en consultas externas, por lo que no hubo ninguna pérdida de seguimiento. Los pacientes fueron intervenidos durante el periodo de tiempo comprendido entre enero del 1999 y diciembre del 2011. De estos casos, en un 68% (111 pacientes) se realizó una reinserción artroscópica del complejo labrum-ligamentos (CLL), asociando en el 76% de los pacientes (84 casos) plicatura capsular para reducir el receso anteroinferior mediante puntos de sutura procedentes de los mismos anclajes utilizados en la reparación de la lesión de Bankart. Esta técnica ha sido de primera elección empleándose en todos aquellos casos en que se evidencia la desinserción del CLL. La asociación de la plicatura capsular se realizó en los casos en los que el labrum se encontraba no solo desinsertado sino deteriorado, no ofreciendo suficientes garantías intraoperatorias la reinserción aislada del complejo.
En un 20% (33 casos) se realizó una reinserción del labrum anteroinferior mediante cirugía abierta asociando siempre la reducción del receso capsular anteroinferior mediante plicatura. Al tratarse de una serie histórica, la elección de esta técnica abierta frente a la artroscópica ha variado en sus criterios. Originalmente, se basaba en la presunción pre o intraoperatoria de la imposibilidad de realizar una reparación óptima por técnica artroscópica.
Finalmente, en un 12% (20 casos) se realizó una cirugía abierta con transferencia de la coracoides. Esta técnica fue de elección en los pacientes que presentaban un defecto óseo glenoideo significativo (superior a un 30% de la superficie de la glena).
Del total de pacientes intervenidos 16 (9,75%) presentaron recidiva de la luxación tras el procedimiento inicial. Se excluyeron del estudio final (evaluación de resultados funcionales) 2 pacientes que decidieron no re-operarse. La evaluación de los 14 pacientes restantes al finalizar el seguimiento se realizó en consultas externas previa citación telefónica por un examinador independiente no implicado en los procedimientos quirúrgicos. Se llevó a cabo una entrevista personal realizándose una detallada exploración física y la aplicación de las escalas de valoración correspondientes para establecer la situación funcional de los mismos.
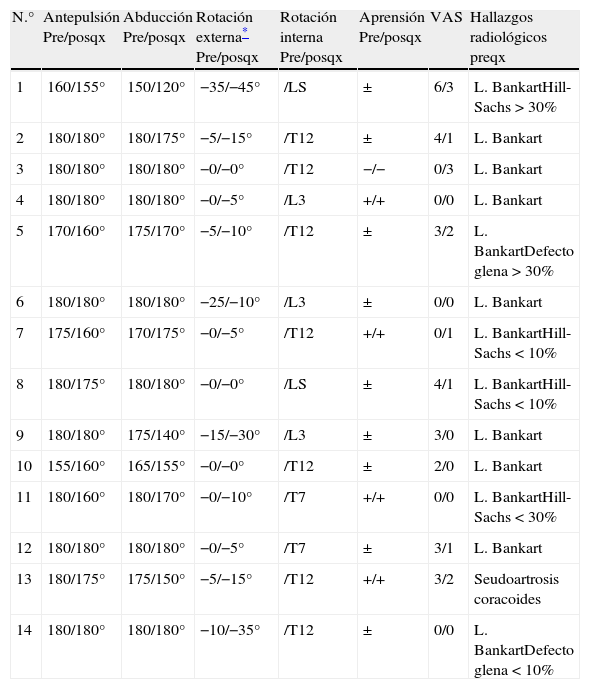
La situación clínica previa a la cirugía de revisión de estos 14 pacientes queda resumida en la tabla 1 (rango de movilidad de la articulación del hombro, déficit de rotación externa, presencia de aprensión y escala visual analógica [EVA]).
Hallazgos radiográficos más relevantes pre cirugía de revisión
| N.° | Antepulsión Pre/posqx | Abducción Pre/posqx | Rotación externa* Pre/posqx | Rotación interna Pre/posqx | Aprensión Pre/posqx | VAS | Hallazgos radiológicos preqx |
| 1 | 160/155° | 150/120° | −35/−45° | /LS | ± | 6/3 | L. BankartHill-Sachs >30% |
| 2 | 180/180° | 180/175° | −5/−15° | /T12 | ± | 4/1 | L. Bankart |
| 3 | 180/180° | 180/180° | −0/−0° | /T12 | −/− | 0/3 | L. Bankart |
| 4 | 180/180° | 180/180° | −0/−5° | /L3 | +/+ | 0/0 | L. Bankart |
| 5 | 170/160° | 175/170° | −5/−10° | /T12 | ± | 3/2 | L. BankartDefecto glena >30% |
| 6 | 180/180° | 180/180° | −25/−10° | /L3 | ± | 0/0 | L. Bankart |
| 7 | 175/160° | 170/175° | −0/−5° | /T12 | +/+ | 0/1 | L. BankartHill-Sachs <10% |
| 8 | 180/175° | 180/180° | −0/−0° | /LS | ± | 4/1 | L. BankartHill-Sachs <10% |
| 9 | 180/180° | 175/140° | −15/−30° | /L3 | ± | 3/0 | L. Bankart |
| 10 | 155/160° | 165/155° | −0/−0° | /T12 | ± | 2/0 | L. Bankart |
| 11 | 180/160° | 180/170° | −0/−10° | /T7 | +/+ | 0/0 | L. BankartHill-Sachs <30% |
| 12 | 180/180° | 180/180° | −0/−5° | /T7 | ± | 3/1 | L. Bankart |
| 13 | 180/175° | 175/150° | −5/−15° | /T12 | +/+ | 3/2 | Seudoartrosis coracoides |
| 14 | 180/180° | 180/180° | −10/−35° | /T12 | ± | 0/0 | L. BankartDefecto glena <10% |
Posqx: posquirúrgica; Pre: prequirúrgica; VAS: escala analógica visual.
En todos los pacientes se realizó un estudio radiológico previo a la cirugía de revisión con al menos 2 proyecciones simples radiológicas, TAC y estudio con resonancia magnética (RM), con el fin de valorar nueva desinserción del labrum articular, presencia de lesiones óseas asociadas cefálicas o glenoideas, lesiones concomitantes en el manguito. Los hallazgos más relevantes de los estudios de imagen prequirúrgicos también se resumen en la tabla 1.
Datos epidemiológicosLa edad promedio de los pacientes en el momento de la recidiva posquirúrgica fue de 29 años (19-48). El 81% fueron varones. Se realizó un seguimiento medio de 57 meses (34-96) (desde la realización de la cirugía inicial hasta la revisión realizada para el estudio). El fracaso de la cirugía inicial se acompañó de antecedente traumático claro en 8 pacientes. Tan solo encontramos un caso con más de una cirugía de revisión. Los datos epidemiológicos quedan recogidos en la tabla 2.
Datos epidemiológicos
| Variables | Resultados |
| Sexo | |
| Masculino | 81% |
| Femenino | 19% |
| Edad media primera cirugía | 23 (18-36) |
| Edad media cirugía recidiva | 29 años (19-48) |
| Lado dominante | 87,5% |
| Técnica quinrúrgica inicial | |
| Bankart artroscópico±otro gesto asociado | 12 casos |
| Bankart abierto | 2 casos |
| Técnica quinrúrgica revisión | |
| Bankart artroscópico±otro gesto asociado | 6 casos |
| Bankart abierto | 4 casos |
| Transferencia coracoides/tope óseo | 4 casos |
| N.° medio de luxaciones previas a la primera cirugía | 11 (2-20) |
| N.° medio luxaciones previas a la cirugía de revisión | 9,6 (3-17) |
| Participación en deportes pre-cirugía de revisión | |
| Recreativo | 12 casos |
| Competición/deporte de contacto | 4 casos |
| Traumatismo previo a la primera cirugía | 13 casos |
| Traumatismo previo a la cirugía de revisión | 8 casos |
| Más de una cirugía de revisión | Un caso |
Se realizó dicha valoración mediante las escalas de Rowe1, Constant17 (que se hizo independientemente para el hombro intervenido y el hombro no operado, midiendo la fuerza con dinamómetro Basic-BFG Dynamometer. Mecmesin), escala UCLA18 y la EVA.
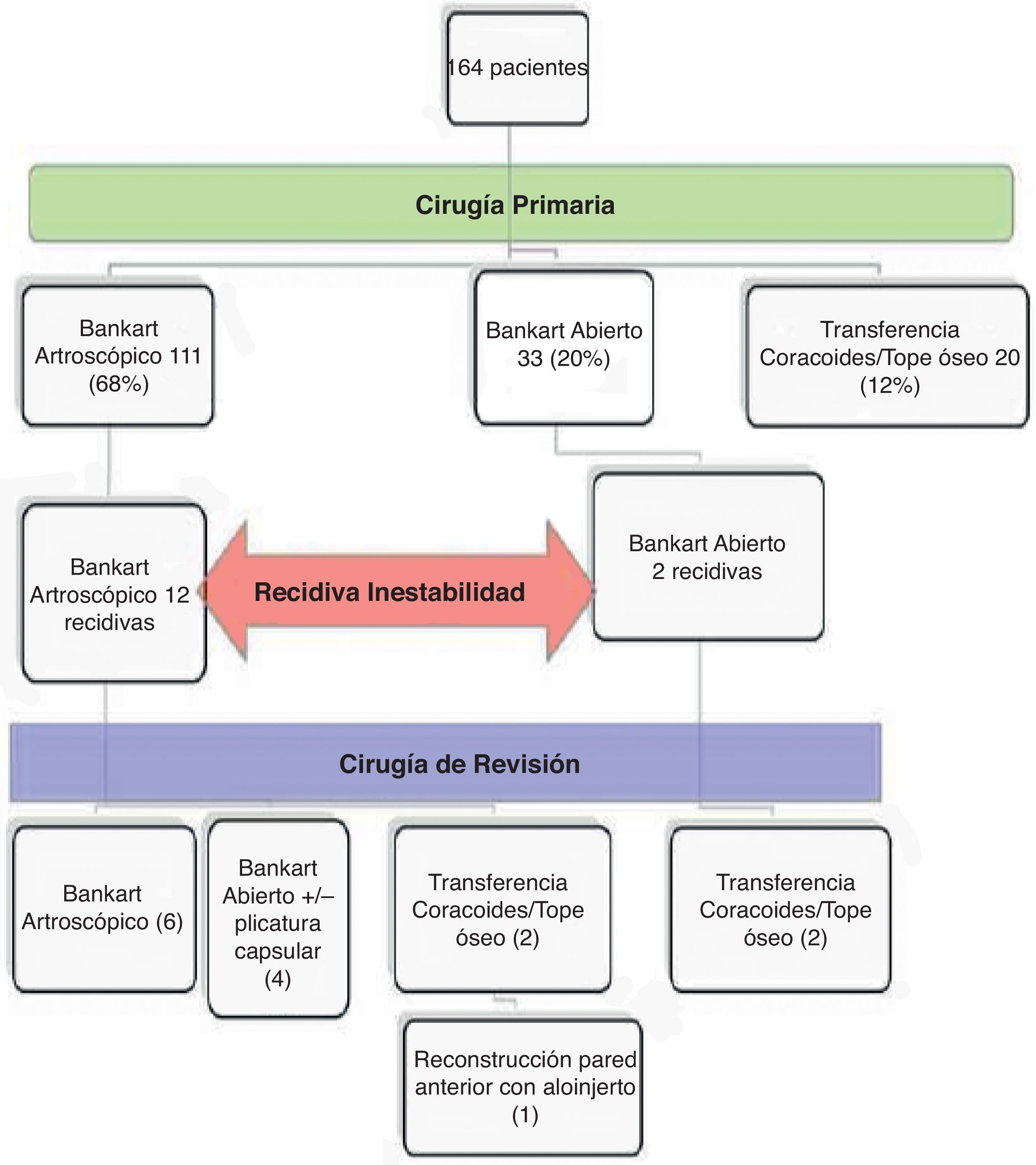
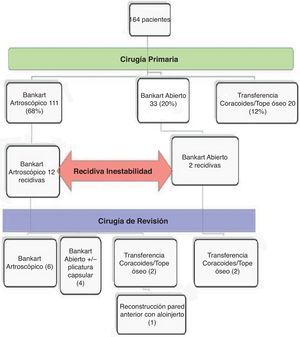
ResultadosLas cirugías realizadas tanto primarias como tras la recidiva de la inestabilidad se encuentran resumidas en la figura 1.
En la cirugía inicial de los 14 enfermos, 12 pacientes fueron estabilizados mediante la reinserción artroscópica del labrum anteroinferior (en 5 de estos 12 casos se realizó además como gesto asociado una plicatura del receso capsular axilar inferior), y otros 2 pacientes fueron estabilizados mediante cirugía abierta reinsertando el labrum anteroinferior y plicando la cápsula. Estos 2 casos practicaban deportes de contacto, pero desconocemos si este fue el único motivo de elección de la técnica realizada o existía alguna presunción por parte del cirujano de no poder conseguir la realización de una reparación óptima por técnica artroscópica.
En la cirugía de revisión se realizaron 6 procedimientos artroscópicos, en todos ellos se había llevado a cabo la reinserción artroscópica del labrum anteroinferior previamente. Se observó una nueva desinserción del CLL en todos los pacientes, siendo este complejo anatómicamente competente, motivo por el que se optó por un procedimiento artroscópico. La competencia del complejo se estableció inicialmente mediante su caracterización por la imagen de la RM en cuanto a su volumen e integridad; en el acto quirúrgico se verificó de nuevo tanto su integridad y volumen como su capacidad de mantener la articulación congruente una vez reinsertado.
En 4 casos se observaron los restos de 3 anclajes y en 2 de 4 anclajes procedentes de la cirugía previa. En los 6 casos, además de la reinserción del labrum se realizó una plicatura del receso capsular inferior mediante el empleo de 4 implantes. Al igual que para la cirugía primaria, este gesto se realizó cuando tanto preoperatoria como intraoperatoriamente se observó un receso distendido asociado a un CLL menos competente, no ofreciendo suficientes garantías intraoperatorias la reinserción aislada del complejo.
No se evidenciaron lesiones óseas en la glena en este grupo. En un caso se realizó como gesto añadido una tenodesis del tendón del músculo infraespinoso y la cápsula posterior en el interior del defecto óseo de la cabeza humeral «remplissage»19,20 por la presencia de una lesión de Hill-Sachs que afectaba a más del 30% de la superficie articular humeral, que no se encontró en la primera cirugía y que se enganchaba con el reborde anterior de la glena con el brazo en abducción y rotación externa apalancando anteriormente la cabeza humeral «engaging lesion».
En 4 casos se realizó una reinserción del labrum anteroinferior con plicatura capsular asociada mediante cirugía abierta. Los 4 procedían de una reparación por técnica de Bankart por vía artroscópica previa en la que no se evidenciaron defectos óseos glenoideos o de la superficie articular cefálica significativos. En estos 4 casos se realizó una cirugía abierta por la presencia de un CLL incompetente según los criterios expresados previamente. Ninguno de los casos asoció defecto óseo significativo.
Finalmente, en otros 4 casos se llevó a cabo una técnica de transferencia de la apófisis coracoides (técnica de Latarjet). Dos de los casos eran fracaso de reinserción abierta del labrum que presentaron un traumatismo evidente, y los otros 2 eran fracasos de una reinserción del labrum artroscópica. Se optó por esta técnica en 3 de los casos (fracaso de cirugía abierta y fracaso de cirugía artroscópica) por ser una de las técnicas de elección en la cirugía de revisión de la inestabilidad y la familiaridad del cirujano con la realización de la misma, y en otro de los casos resultó de elección por la detección prequirúrgica de un defecto óseo en la glena de tamaño superior al 30% (cirugía artroscópica previa) (fig. 2).
Finalmente, para un paciente de nuestra serie se trató de la tercera intervención quirúrgica. Se había realizado una primera cirugía de revisión en otro centro mediante cirugía abierta (técnica de Bristow), tras el fallo de una primera cirugía artoscópica y esta segunda cirugía, fracasó presentando persistencia de aprensión. Estos episodios de subluxación le impedían su práctica deportiva habitual. En el estudio con pruebas de imagen se evidenció la migración del material de osteosíntesis y de la coracoides que no contactaban con la glena. Intraoperatoriamente, se evidencia un déficit de toda la pared anterior, por lo que se realiza técnica de reconstrucción con tope óseo en glena mediante aloinjerto de Aquiles reconstruyendo los ligamentos glenohumeral medio e inferior.
Recidiva de la inestabilidadTras la cirugía inicial encontramos una tasa de recidiva (incluyendo a los 2 pacientes que no hemos contado en el estudio final de la cirugía de revisión) del 10,8% (12 casos) tras la realización de una reparación artroscópica del CLL, de un 9,09% (3 casos) tras la realización de una reparación abierta del labrum con o sin plicatura capsular, y de un 5% (un caso) tras la realización de una cirugía abierta con transferencia de la coracoides y/o tope óseo.
Tras la cirugía de revisión no encontramos ningún caso de luxación franca, pero sí persistencia de la aprensión en 4 pacientes (25%) de los cuales 3 resultaron ser reparaciones artroscópicas, y uno una cirugía abierta (reconstrucción pared anterior). Esta sensación no les alteraba la realización de su actividad laboral, ni la de sus actividades de la vida diaria, por lo que al no acompañarse de excesivo dolor (0-2 en la EVA) no querían volver a ser intervenidos.
Resultados clínicosLa puntuación de la escala de Rowe fue excelente o buena en el 71,4% de los pacientes. Las puntuaciones obtenidas en la escala de Constant en el hombro intervenido fue excelente o buena en el 64% de los pacientes. Con limitación de la abducción por debajo de 161° en 4 pacientes, de la flexión por debajo de 161° en 5 pacientes, de la rotación interna en 5 pacientes, y de la rotación externa entre 15-45° medida en abducción en 5 pacientes. Ningún paciente tuvo un déficit de rotación externa superior a los 45°. La puntuación para la escala UCLA fue excelente o buena en el 64% de los pacientes.
El 78,5% de estos presentó ausencia de dolor inferior a «1» según la EVA y el 85% (12 casos) regresaron a su actividad laboral previa, implicando esta actividad un esfuerzo físico del hombro intervenido en el 71% de los casos. En 9 casos se practicó actividad deportiva tras la cirugía de revisión en deportes que implicaban el brazo afecto.
El balance articular y la puntuación obtenida en la EVA se resumen en la tabla 1.
En relación con las causas del fracaso de la cirugía inicial, 8 pacientes sufrieron un antecedente traumático claro. En estos 8 pacientes encontramos como hallazgos radiológicos una desinserción del labrum, y en uno de los casos un defecto en la región anterosuperior de la superficie cefálica superior a un 30% no presente en los estudios radiológicos previos a la primera cirugía de estabilización. En otro paciente sin antecedente traumático evidente, en las pruebas de imagen prequirúrgicas (TAC) se encontró un defecto óseo en la glena que no se había considerado en la primera intervención y que obligó a la realización de una reconstrucción mediante transferencia de coracoides. El paciente que se había realizado una técnica de Bristow en otro centro en las pruebas de imagen presentó una migración del material de osteosíntesis y de la coracoides probablemente en relación con una seudoartrosis de la misma. En los 4 casos restantes el único hallazgo radiológico que encontramos fue la desinserción del labrum, no se encontraron defectos óseos significativos (>30%) ni en glena ni en superficie cefálica.
DiscusiónLa recidiva de la inestabilidad tras una cirugía oscila entre un 4-18% tras técnicas artroscópicas y un 0-7% tras técnicas abiertas9, si bien es cierto que cada vez se igualan más estas tasas3.
En nuestro estudio hemos encontrado tasas de recidiva tras la cirugía primaria (abierta y artroscópica) en torno al 10%, lo que se encuentra en consonancia con lo hallado en los estudios previos. De este 10%, el 75% (12 casos) procedían de una cirugía artroscópica y un 25% (4 casos) de una cirugía abierta (reinserción del labrum y plicatura capsular o tope óseo). Por lo tanto, la incidencia de recidiva tras cirugía primaria en función de la técnica empleada hallada en nuestra serie ha resultado ser de un 10,8% para la reinserción artroscópica del labrum con o sin plicatura asociada y de un 9,09% para la reinserción abierta del CLL con plicatura capsular asociada. Con el empleo de técnicas de trasferencia de coracoides recidivó un caso (5%). Vooss et al.21 encuentran tasas parecidas a las nuestras tras la estabilización artroscópica. Las tasas de recurrencia de las técnicas primarias de trasferencia de coracoides son relativamente bajas. Hay estudios en los que se compara la realización de esta técnica frente a la reinserción artroscópica del labrum (procedimiento de Bankart) obteniendo resultados funcionales superiores y tasas de recidiva inferiores22. Nuestro porcentaje (un caso de 20 cirugías) es parecido al descrito por Burkhart con el empleo de la técnica de Latarjet en la que recoge tasas de recurrencia inferiores a un 5%6.
En relación con las recidivas tras la cirugía de revisión el problema con el que nos encontramos al estudiar las distintas series es cómo se define la recidiva de la inestabilidad y de igual manera cómo se señala el éxito o fracaso de una cirugía de revisión. El fallo puede definirse como una luxación franca, una subluxación, una aprensión persistente e incluso recientemente se ha definido el concepto de «unstable painful shoulder» (UPS)23 como un hombro doloroso que es la única manifestación de una inestabilidad anteroinferior que pasa desapercibida. Aunque no hemos recogido ningún caso de luxación franca en nuestra serie, sí consideramos como recidiva de la inestabilidad la presencia de una aprensión persistente nuestro porcentaje de recidiva sería de un 25% (4 casos), bastante inferior al señalado en series heterogéneas como la nuestra en la que se entremezclan distintos tipos de técnicas quirúrgicas13,16, y que alcanzan recidivas de hasta un 50%.
Aunque los porcentajes de recidiva tras la cirugía de revisión resultan muy variables (se recogen tasas que oscilan desde un 0 a un 70%) en lo que sí coinciden gran parte de los estudios es en que los resultados empeoran de forma directamente proporcional al número de revisiones realizadas14,16. Por este motivo, es esencial que en la primera cirugía de revisión se analicen pormenorizadamente todos los hallazgos anatomopatológicos con el fin de elegir la técnica adecuada para evitar un nuevo fracaso.
La presencia de una nueva desinserción del labrum es el hallazgo anatomopatológico más frecuente en nuestra serie, presente en los 14 hombros en los que se realizó una cirugía de revisión.
Las causas de la recidiva pueden ser múltiples, y podemos resumirlas en 3 amplios grupos: errores en el diagnóstico, errores técnicos o trauma posquirúrgico. La mayor parte de los estudios10,24 coinciden en que uno de los factores que más influyen en la recidiva de la inestabilidad es el diagnóstico erróneo (diagnosticar como inestabilidad anteroinferior una inestabilidad posterior o multidireccional), y sobre todo el infradiagnóstico de lesiones óseas tanto en glena como en cabeza humeral. Los errores técnicos (reparaciones no anatómicas por posicionamiento incorrecto de los anclajes, inadecuada tensión de la cápsula) son menos frecuentes25.
En este sentido, en contra de lo que otros estudios recogen, los defectos óseos significativos en la glena no diagnosticados no parecen desempeñar un papel esencial en el fallo de la cirugía primaria en nuestra serie (un caso de 14), la principal causa hallada fue un antecedente traumático evidente (8 de 14), esto puede estar en relación con la realización de forma protocolaria en nuestro centro desde hace años de un estudio con TAC en los pacientes con inestabilidad que van a ser intervenidos.
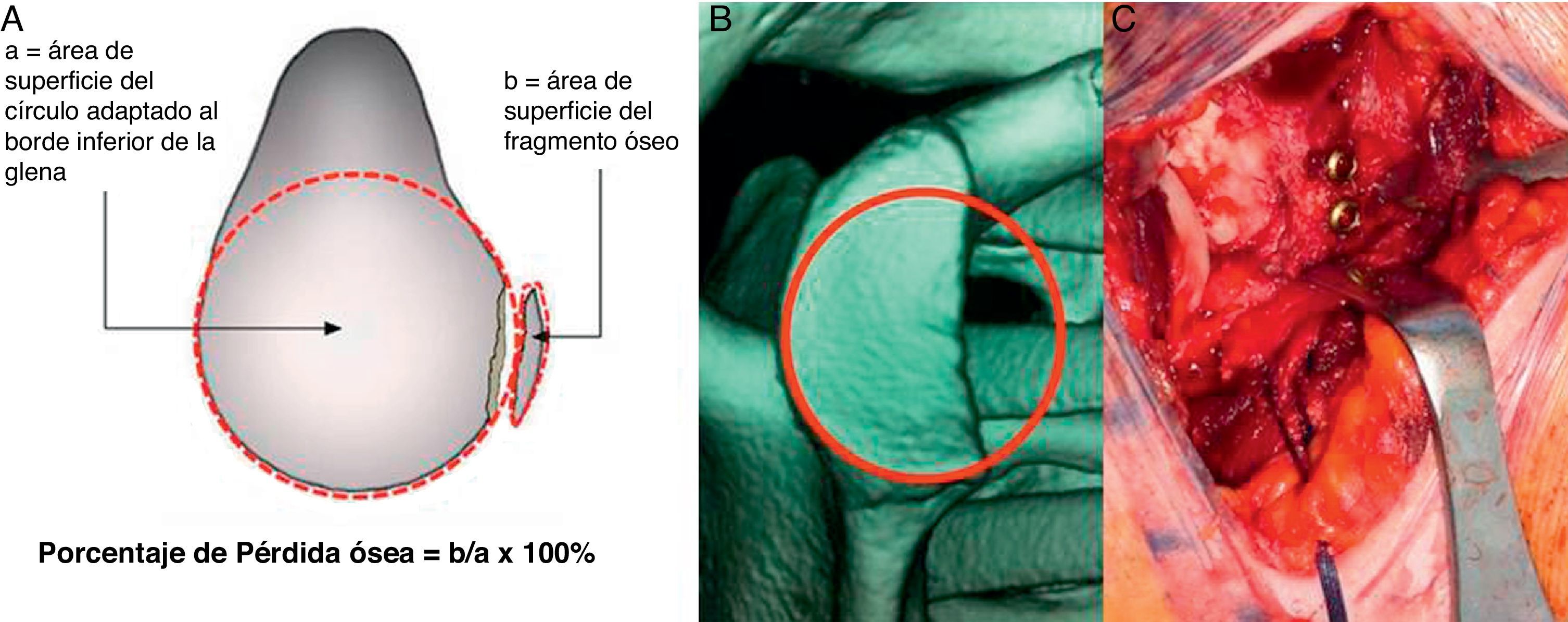
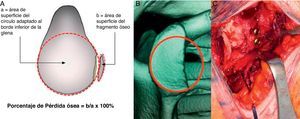
Uno de los dilemas presentes en la literatura es la definición de defecto óseo significativo de la glena. Así como la mayor parte de los estudios parecen estar de acuerdo en que un defecto óseo se considera significativo cuando es superior a un 25-30%26,27, no existe tanta concordancia en el método de medición del mismo. Hay estudios que emplean la RM para su medición, pero algunos autores consideran que este método de medición subestima la cuantía de la pérdida ósea28. Nosotros empleamos una reconstrucción tridimensional con sustracción del húmero, posteriormente, se coloca un círculo coincidente con el borde inferior de la glena y medimos el defecto como porcentaje del total de la superficie glenoidea. Esta técnica empleada por otros autores29 nos parece (si se dispone de la posibilidad en el centro de realizar este tipo de prueba de imagen) un método sencillo y que reproduce con bastante fiabilidad el tamaño del defecto (fig. 2).
Existen múltiples técnicas descritas para la reconstrucción de la porción anteroinferior de la glena. Nosotros preferimos, siempre que el paciente no tenga previamente realizada una técnica de trasferencia de la coracoides, la realización de esta en lugar de un tope óseo con autoinjerto tricortical de cresta por el efecto de compresión dinámica añadido que ejerce el tendón conjunto en posición de riesgo (abducción y rotación externa), además preferimos la realización de una técnica de Latarjet a una técnica de Bristow por la mayor superfice de contacto de la coracoides en la primera que minimiza el riesgo de seudoartosis de la misma, permite la colocación de dos tornillos y un mayor incremento de la superficie de reconstrucción.
Los defectos óseos posterosuperolaterales de la cabeza humeral (lesión de Hill-Sachs) presentes aproximadamente en el 47% de los pacientes25 son también considerados una causa importante de la recidiva de la inestabilidad cuando tienen un tamaño significativo. El problema nuevamente es la definición de defecto óseo significativo. Hay autores que consideran como significativa una lesión con un tamaño superior al 20-40% y otros que consideran que un defecto de un 12% ya tiene repercusión biomecánica en la estabilidad29. Recientemente, lo que se considera más importante que el tamaño de la lesión es la orientación de la misma10. En nuestra serie un caso que sufrió un antecedente traumático previo y recidivó presentaba una lesión superior al 30% en las pruebas de imagen (TAC y RM) e intraoperatoriamente se enganchaba en la glena en posición de abducción y rotación externa, por lo que en este paciente se añadió como gesto quirúrgico una tenodesis del infraespinoso (reemplisage). Burkhart y de Beer10 enfatizan en la importancia del reconocimiento de estas lesiones óseas para evitar el fallo de la estabilización, recogiendo tasas de recidiva en pacientes con defectos óseos significativos de hasta un 67% frente al 4% de los pacientes que no presentan estos defectos.
Existen situaciones de déficit máximo como es la ausencia de pared anterior. Esta pérdida es normalmente de origen iatrogénico y no son muchas las alternativas terapéuticas que quedan para reconstruirla salvo el empleo de aloinjertos tendinosos que intentan suplir a los estabilizadores estáticos u osteotendinosos. La lesión crónica asociada del tendón subescapular ocasionalmente puede requerir también la realización de una plastia del músculo pectoral mayor que nosotros efectuamos por vía subcoracoidea.
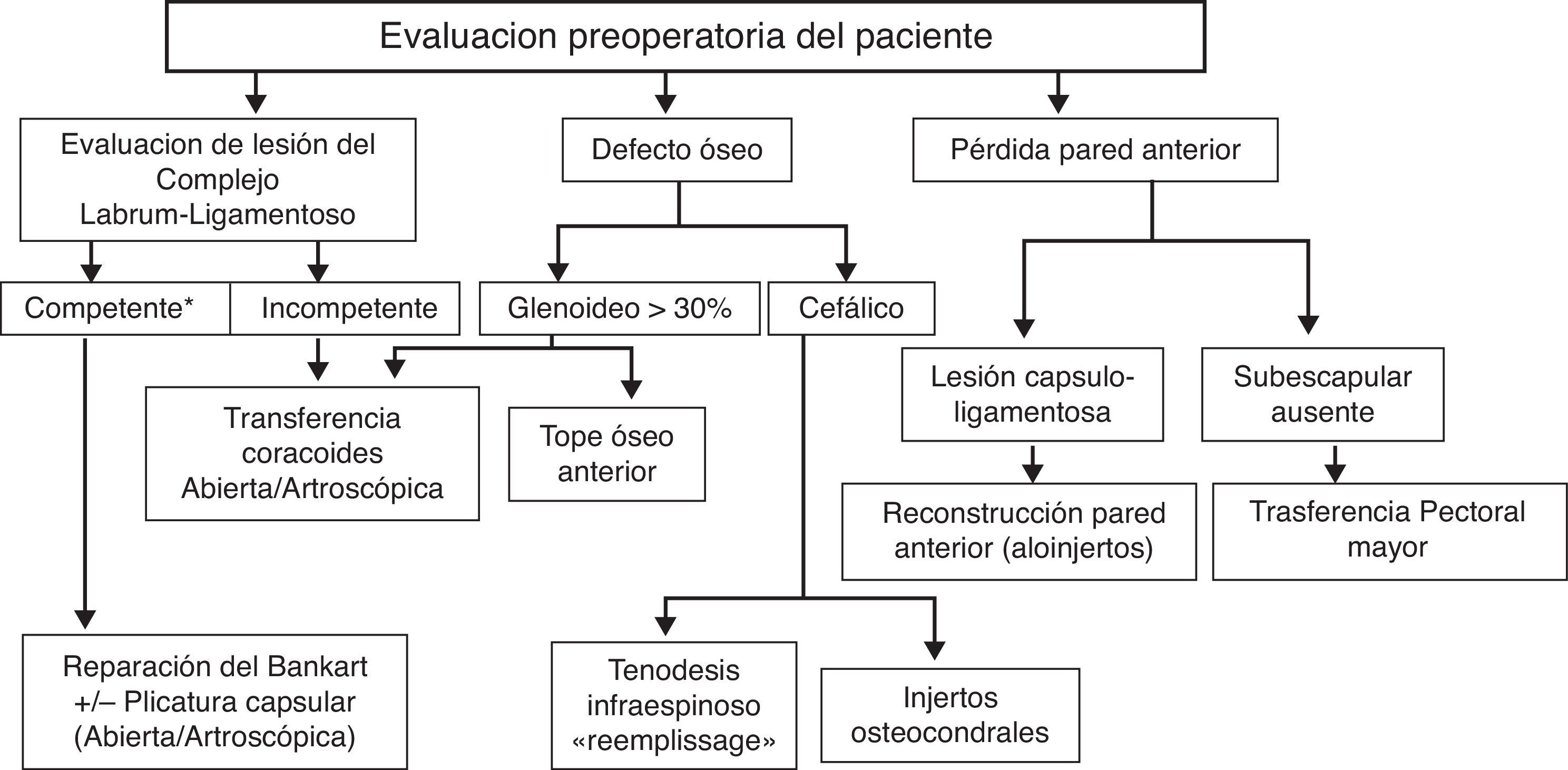
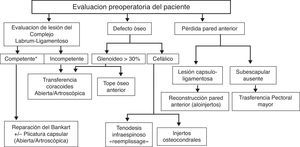
Si bien los protocolos de actuación para el tratamiento quirúrgico inicial de la inestabilidad están perfectamente establecidos11,12 llama la atención la ausencia de protocolos claros de actuación que orienten en la toma de decisiones terapéuticas en los casos de recidiva posquirúrgica de la inestabilidad, a pesar de que el porcentaje de recurrencia tras la estabilización primaria no resulta nada despreciable. Tras el análisis de nuestra serie hemos podido establecer unas directrices que orienten al cirujano en la selección técnica ante la cirugía de revisión de la inestabilidad. Así, tras una cuidadosa evaluación preoperatoria que incluye estudios de imagen complementarios, exploración bajo anestesia y hallazgos artroscópicos nuestra recomendación seguiría las pautas resumidas en la figura 3.
Protocolo de actuación cirugía de revisión de la inestabilidad.
*Complejo labrum-ligamentoso anatómicamente competente: en estudio preoperatorio con RMN volumen normal del rodete a pesar de su desinserción, sin pérdidas de continuidad o lesiones intrasustancia/roturas; intraoperatoriamente capaz de mantener reducida la cabeza humeral una vez movilizado y reposicionado.
En esta serie de 14 pacientes sometidos a una cirugía de revisión de la inestabilidad no hemos encontrado ningún caso en el que la técnica elegida inicialmente haya tenido que modificarse intraoperatoriamente, es decir, cambiar de una técnica artroscópica a una abierta, sin embargo, los autores consideran que este paso es esencial si las características del labrum o de la cápsula no son las adecuadas (labrum muy deteriorado, importante laxitud capsular), o existe un defecto óseo significativo en la glena y el cirujano no posee la pericia artroscópica necesaria para realizar una reconstrucción con un tope óseo de la misma. De lo contrario, el fracaso de la cirugía de revisión está asegurado.
Nuestros propios resultados ponen de manifiesto que si la elección de la técnica es la correcta los resultados funcionales obtenidos resultan satisfactorios en la gran mayoría de los pacientes.
Limitaciones del estudioSe trata de una serie pequeña y heterogénea en la que se engloban tanto técnicas abiertas como artroscópicas, lo que no permite inferir resultados sobre una técnica en concreto, pero sí nos permite acercarnos al conocimiento de los resultados funcionales tras la realización de una cirugía de revisión.
ConclusionesLa gran variabilidad de técnicas quirúrgicas que se emplean en este tipo de cirugía pone de manifiesto la multitud de factores que influyen en la recidiva de la inestabilidad, y la complejidad anatómica y funcional de la misma. La aplicación a la cirugía de revisión del fracaso del tratamiento de la inestabilidad de hombro de protocolos quirúrgicos como el que sugerimos, debe permitir adaptar las técnicas a cada individuo y analizar los resultados de una manera rigurosa mejorando a su vez las indicaciones futuras.
Nivel de evidenciaNivel de evidencia ii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses