Las complicaciones asociadas al uso de injertos del ligamento cruzado anterior (LCA) son frecuentes. Los cambios en la altura, sobre todo de la patela baja, pueden ser la razón de la aparición de dolor en la zona anterior de la rodilla. Diversos estudios han asociado la reconstrucción del LCA mediante la técnica de injerto hueso-tendón-hueso con patela baja.
MétodosCuarenta y tres pacientes con reconstrucción del LCA mediante injerto hueso-tendón-hueso fueron incluidos en el presente estudio. Todos los pacientes fueron sometidos a la misma cirugía, con el cierre del paratendón del tendón rotuliano. Se realizó un estudio radiológico antes de la cirugía y 2 años después de la misma. En todos los casos se estudió el índice Insall-Salvati, el corte axial y la inclinación patelar. Como control se utilizó la rodilla sana contralateral del paciente.
ResultadosNo se encontraron diferencias significativas entre el estudio preoperatorio y el realizado tras 2 años de la cirugía.
ConclusionesEl uso del tendón patelar con cierre del paratendón en la reconstrucción del LCA no ha demostrado modificar la altura patelar en estudios radiológicos a los 2 años de seguimiento.
Complications related to anterior cruciate ligament (ACL) graft are common. Change in height, especially patella baja, can be a cause of anterior knee pain. Several studies have related ACL reconstruction with bone-tendon-bone graft to patella baja.
MethodsForty-three patients with ACL reconstruction using a with bone-tendon-bone graft were included in this study. All patients underwent the same surgery, with closure of the paratenon of the patellar tendon. A radiological study was performed before surgery and 2 years after surgery. The Insall-Salvati index, axial view and patellar tilt were analyzed in all patients. The healthy contralateral knees were used as the control group.
ResultsNo significant differences were observed from the preoperative measurements or at the 2-year follow-up.
ConclusionsThe use of patellar tendon with closure of the paratenon in ACL reconstruction was not shown to modify patellar height within the radiological follow-up of two years.
El injerto hueso-tendón-hueso (HTH) (injerto tendón rotuliano), que se obtiene del tercio medio del tendón rotuliano, es uno de los injertos más utilizados en todo el mundo3. Desde su primera descripción por Jones en 1963, varios autores han considerado este injerto como el patrón de oro3–6. La zona donante de HTH puede acarrear varias complicaciones, como dolor en la zona anterior de la rodilla cuya frecuencia varía del 6 al 40% de acuerdo con estudios previos7. Estudios radiológicos de la zona donante han asociado ocasionalmente el uso del HTH con la aparición de patela ínfera8–10 y por ende asociado a dolor anterior de rodilla9.
Otras situaciones como la fractura de rótula, rotura del tendón rotuliano, rigidez articular, artrofibrosis han sido ampliamente relacionadas por diversos autores con el síndrome de patela baja11–14.
La patela ínfera se caracteriza por un acortamiento permanente del ligamento patelar y se asocia con un balance articular limitado a nivel de la rodilla. Se asocia a acortamiento de tendón rotuliano, contracturas de partes blandas, debilidad de cuádriceps, restricción del movimiento articular e incongruencia femoropatelar. La patela baja es una complicación multifactorial que puede producirse de forma aguda mediante un proceso traumático a nivel de la rodilla, iatrogénico como puede ocurrir en las ligamentoplastias, osteotomías y artroplastias, o bien formas crónicas secundarias a procesos inflamatorios a nivel de la rodilla1.
La patela baja se ha asociado al dolor de la rodilla después de esta cirugía, así como al uso de este injerto, señalando que el cierre del tendón rotuliano después de la extracción del injerto podría promover la patela baja7,15.
Este trabajo pretende evaluar si la reconstrucción del ligamento cruzado anterior (LCA) con injerto de tendón rotuliano y el cierre del paratendón cambian la altura de tendón rotuliano para intentar así señalarlo como una posible causa del dolor anterior de rótula. Hipotetizamos que el defecto y cierre a nivel del paratendón puede producir un cambio en la altura de la rótula que cause una patela ínfera.
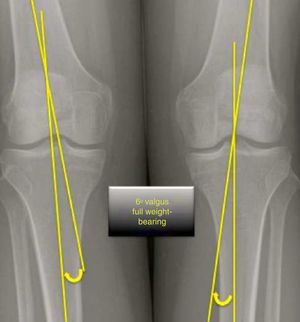
Materiales y métodosSe estudiaron prospectivamente una serie consecutiva de pacientes con rotura completa del LCA que fueron sometidos a su reconstrucción quirúrgica en nuestro centro, mediante el uso de autoinjerto HTH, entre enero y diciembre del 2009. Se realizó un estudio radiológico antes de la cirugía y a los 2 años de seguimiento poscirugía, incluyendo radiografías anteroposterior en carga y lateral, en 45° de flexión y visión axial de ambas rodillas a 30°.
La rodilla contralateral fue utilizada como grupo control, en los mismos tiempos que la rodilla operada. Todos los pacientes aceptaron participar en el estudio y fue solicitada la aprobación por el Comité de Ética con el expediente 09//45.
Los criterios de inclusión fueron tener: más de 18 años de edad, una ruptura primaria del LCA y que se sometieran a una reconstrucción con injerto de tendón rotuliano. Los criterios de exclusión incluyeron el haber padecido una cirugía previa en la rodilla lesionada, lesión previa del LCA y aquellos pacientes que no se realizaron el seguimiento radiológico preoperatorio o a los 2 años de la cirugía.
La cirugía se realizó con anestesia intrarraquídea y se utilizó un torniquete isquémico preventivo. Primero se hizo una revisión artroscópica de la rodilla donde se confirmaba la ruptura del LCA. A continuación se obtenía el injerto rotuliano del tercio medio del tendón rotuliano, con bloques de hueso de 25mm de longitud y 9mm de grosor(los bloques de rótula y los tibiales eran iguales). Los injertos tuvieron un tamaño constante independientemente de la anatomía del sujeto. La reconstrucción del LCA utilizaba la técnica anatómica con un único haz. El cierre de la zona donante se realizó suturando el paratendón con puntos simples de material reabsorbible (Vycril n.o 1) con la rodilla en extensión o una ligera flexión de menos de 20°. En ningún caso se realizó relleno del defecto. Todos los pacientes siguieron la misma fisioterapia estándar para el ligamento cruzado anterior y el mismo protocolo de seguimiento posterior.
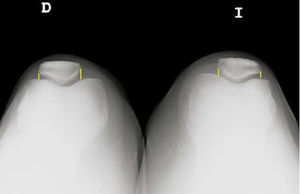
Se realizaron estudios radiológicos previos a la cirugía mediante analógico: radiografía lateral a 45° de flexión (bilateral) sin cargar y un nuevo estudio a los 2 años de seguimiento y una axial de rotula donde se mide la distancia entre el borde de la rótula y el fémur de ambos lados para valorar el grado de subluxación
Los datos fueron recolectados de forma prospectiva mediante un estudio observacional respecto a la variable radiológica.
Hipótesis/cálculosPara el cálculo del tamaño muestral, un grupo de 40 pacientes fueron elegidos para detectar con un 80% de fuerza y un odds ratio de 3,5, utilizando el test de Chi-cuadrado y una estimación del 5% para conseguir una significación estadística. Se añadieron un 10% de pacientes ya que fueron elegidos teniendo en cuenta las posibles pérdidas que podrían suceder durante el seguimiento. Finalmente, solo un paciente fue excluido del estudio por no completar el seguimiento posterior (debido a un cambio de residencia), finalizando el estudio con 43 pacientes.
Todos los pacientes fueron diagnosticados, operados y seguidos por el mismo cirujano.
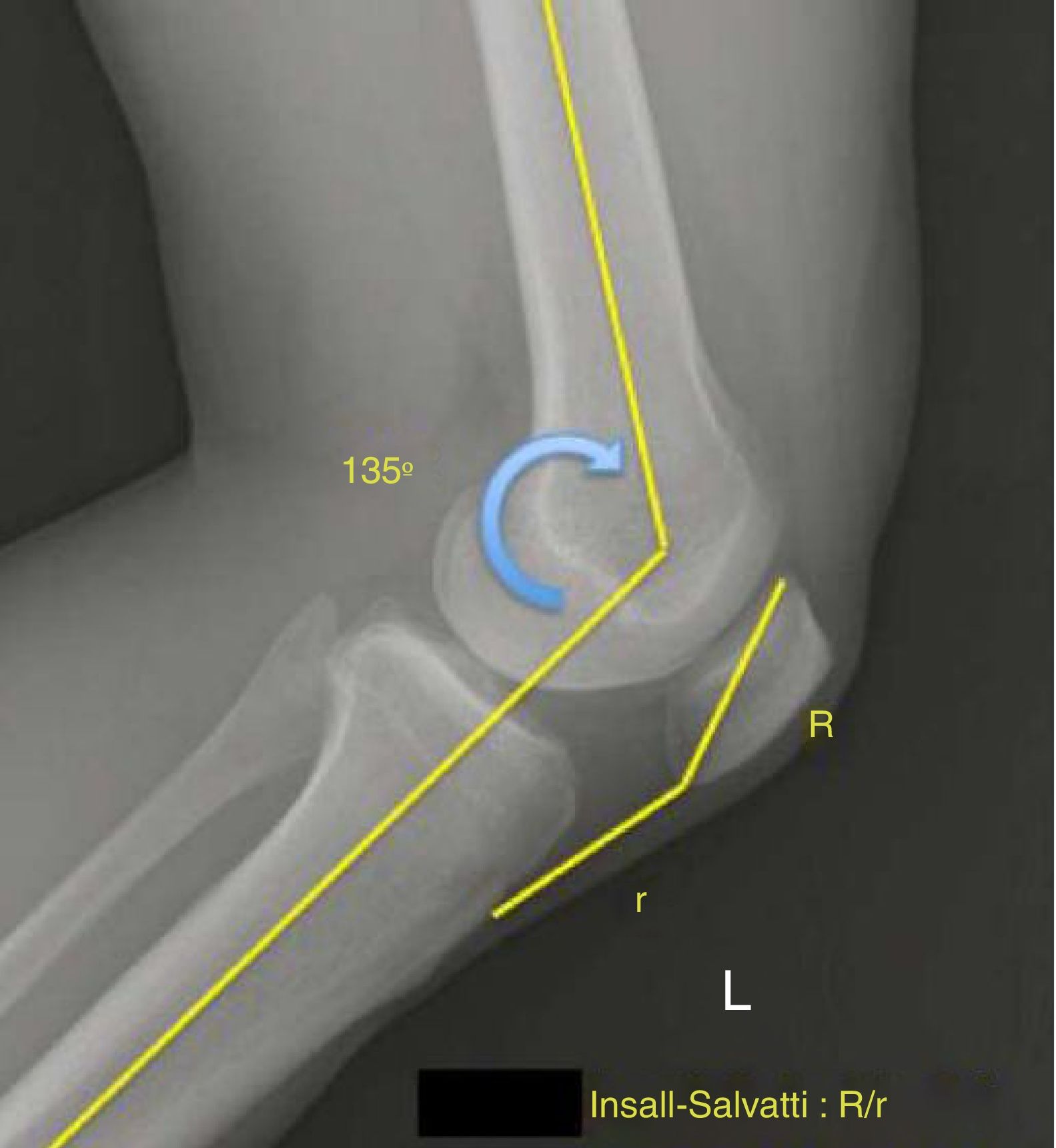
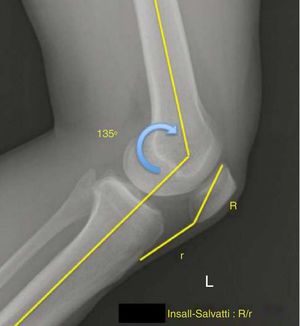
El estudio radiológico se realizó antes y tras 2 años de la cirugía con radiografías laterales de ambas rodillas a 45° de flexión femorotibial. Las mediciones radiológicas se llevaron a cabo manualmente utilizando una regleta graduada de 2 cirujanos independientes.
Los resultados radiológicos de las medidas antes y 2 años después de la cirugía se compararon para validar las mediciones. El análisis estadístico se realizó con un análisis descriptivo (tabla 1). Para comprobar la fiabilidad de las mediciones se estimó el coeficiente de correlación de concordancia así como el índice de desviación total, tal y como se muestra en la tabla 2.
Descripción de las medidas de control y de las rodillas operadas
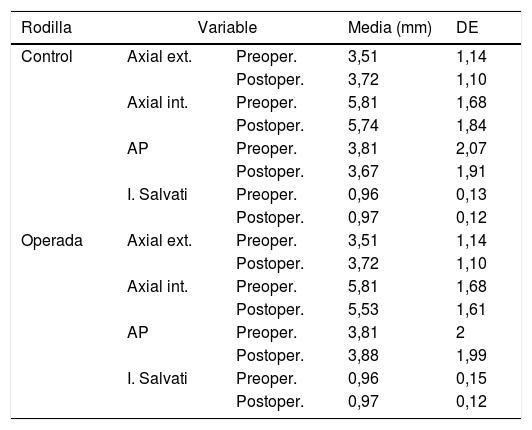
| Rodilla | Variable | Media (mm) | DE | |
|---|---|---|---|---|
| Control | Axial ext. | Preoper. | 3,51 | 1,14 |
| Postoper. | 3,72 | 1,10 | ||
| Axial int. | Preoper. | 5,81 | 1,68 | |
| Postoper. | 5,74 | 1,84 | ||
| AP | Preoper. | 3,81 | 2,07 | |
| Postoper. | 3,67 | 1,91 | ||
| I. Salvati | Preoper. | 0,96 | 0,13 | |
| Postoper. | 0,97 | 0,12 | ||
| Operada | Axial ext. | Preoper. | 3,51 | 1,14 |
| Postoper. | 3,72 | 1,10 | ||
| Axial int. | Preoper. | 5,81 | 1,68 | |
| Postoper. | 5,53 | 1,61 | ||
| AP | Preoper. | 3,81 | 2 | |
| Postoper. | 3,88 | 1,99 | ||
| I. Salvati | Preoper. | 0,96 | 0,15 | |
| Postoper. | 0,97 | 0,12 | ||
Coeficiente correlación de concordancia (CCC) e intervalo de confianza (IC 95%) entre valores preoperatorios y postoperatorios. Diferencia media y desviación estándar, así como el Índice de desviación total (TDI 90%) que representa los valores más bajos donde el 90% de las diferencias entre preoperatorias y postoperatorias son incluidas
| Rodilla | CCC | IC 95% | Media | DS dif. | TDI 90% | |
|---|---|---|---|---|---|---|
| I. Salvatti | 0,91 | 0,84 | 0,95 | −0,01 | 0,05 | 0,12 |
| AP | 0,73 | 0,55 | 0,84 | 0,14 | 1,47 | 3,02 |
| Axial interna | 0,24 | 0 | 0,50 | 0,07 | 2,18 | 4,46 |
| Axial externa | 0,75 | 0,59 | 0,86 | −0,21 | 0,77 | 1,69 |
Las medidas de la rodilla control de cada paciente se utilizaron para este análisis. El estudio se centró en evaluar las diferencias entre las medidas obtenidas preoperatoriamente y postoperatoriamente. Las figuras 1-3 describen las diferentes mediciones realizadas. Para comparar con la rodilla contra lateral se utilizó el índice preoperatorio de Insall-Salvati. Posteriormente, la variación del índice Insall-Salvati fue estudiada comparando los resultados postoperatorios.
La consistencia entre variable fue el primer parámetro estudiado para validar nuestras mediciones, usando las variable preoperatorias y postoperatorias de la rodilla sana.
Tanto la estimación del coeficiente de correlación de concordancia (=0,91) como el límite inferior de su IC (0,84) demostraron un elevado grado de concordancia entre los valores preoperatorios y postoperatorios para la variable Insall-Salvati. Se estima que el 90% de las diferencias es inferior a 0,12(índice de desviación total=0,12).
Así, podemos observar que la relación Insall-Salvati es una medida altamente confiable. Se utilizó la T-Student para muestras independientes para medir la relación Insall-Salvati preoperatoria con respecto a la rodilla contralateral obteniendo un valor de p>0,05, concluyendo así que no hay diferencias significativas antes de la cirugía.
Posteriormente, se comparó la variación de la relación Insall-Salvati antes y después de la cirugía con la prueba de T-Student para muestras apareadas. El valor p fue>0,05 por lo tanto podemos concluir que no existen diferencias significativas medidas mediante el índice Insall-Salvati entre el preoperatorio y el postoperatorio.
DiscusiónEl presente estudio no muestra diferencias significativas en los índices de Insall-Salvati entre rodillas operadas en comparación con sus rodillas contralaterales no operadas, en la misma línea que estudios previos15. Sin embargo, existen otros estudios que afirmaron un cambio en la posición de la rótula16.
La aparición de patela baja posquirúrgica después del cierre del tendón rotuliano ha sido relacionada con la extracción del injerto HTH16, a pesar de que existen otras publicaciones donde no se han demostrado diferencias comparando grupos donde el defecto de ligamento se suturó y otros sin el cierre del mismo.
El presente estudio presenta la limitación de ser un estudio retrospectivo con lo que el nivel de evidencia científica es limitado, aunque puede resultar útil para generar hipótesis para nuevos estudios que confirmen la hipótesis establecida en este estudio. Además también falta un grupo control para poder comparar, aunque para resolver este conflicto se ha tomado como control la otra rodilla que nos resulta útil para valorar las diferencias intrapersonales.
Wang et al.10 describieron cambios dentro de la longitud patelar en relación con estudios radiológicos. Sin embargo, tanto la patela alta como la baja se observaron sin una clara relación con la sintomatología dolorosa.
En un estudio previo descrito por Mast et al.3 se realizó un seguimiento de 2 años de pacientes operados de tendón rotuliano, que no presentaban dolor en la región anterior de la rodilla, y encontraron que sus evaluaciones clínicas eran idénticas en ambas rodillas y que los estudios radiológicos y ecográficos no mostraban diferencias significativas, que no sean un aumento del 10% del grosor del tendón operado17.
Tria et al.22 observaron que el uso del tercio central del tendón rotuliano podía conducir a la patela ínfera. Estos hallazgos radiológicos se correlacionaron además con un aumento de dolor femoropatelar. Krosser et al.12 compararon 2 grupos de pacientes, la mitad de ellos presentaban el defecto del tendón cerrado mientras que el resto lo habían dejado abierto (cerrando peritendón solamente)18. Los autores encontraron una tendencia no significativa hacia el acortamiento dentro del primer grupo de la longitud del tendón rotuliano18.
En nuestro estudio no observamos este hecho detallado en el estudio previo. Los índices radiológicos no mostraron variación postoperatoria (2 años después de la cirugía) en la altura de la rótula. En la misma línea, el grupo de estudio de Adriani et al. no observó cambios entre los grupos después de cerrar el defecto del sitio del donante9.
Otro estudio demostró que los pacientes con lesiones del LCA tienen una mayor tasa de patela baja considerándose como un factor de riesgo para la ruptura de la plastia de LCA. Los autores recomiendan no usar el tendón rotuliano cuando estos 2 factores se encuentran presentes. En este estudio los pacientes no manifestaron síntomas de patela baja posquirúrgica ni prequirúrgica.
Varios autores han señalado que el cierre del sitio del donante debe realizarse cerrando el paratendón en vez del tendón directamente para evitar posibles modificaciones en la altura de la rotula19.
Hantes et al.6 compararon la longitud del sitio dador rotuliano en paciente que usaban HTH o isquiotibiales20. No encontraron diferencias significativas en términos de patela baja o dolor a nivel anterior de rodilla. Un grupo de estudio diferente comparó 2 grupos de 40 pacientes con y sin cierre rotuliano y no se encontraron diferencias significativas dentro de la altura de la rótula.
El estudio de grupo de Shelbourne et al.14 no encontró variación dentro de la altura del tendón rotuliano en sus series, empezando una terapia de rehabilitación precoz21.
Muellner et al.20 observaron un tendencia importante al acortamiento en mujeres que concluyó después de 6 meses. El mismo estudio observó que la cirugía de LCA con injertó HTH producía cambios significativos en el ángulo patelofemoral, lo que podría conducir a problema dentro de la alineación femoropatelar y, por tanto, dolor femoropatelar9. En la misma línea, otros autores han encontrado que el uso de autoinjerto HTH acorta la longitud del tendón rotuliano restante en una media de 1,6mm8. Sin embargo, este acortamiento no refleja ningún resultado clínico sin un mayor dolor o variación funcional.
En el presente estudio no se observaron cambios significativos en la altura patelar (medida con el índice de Insall-Salvati), sin evidencia de diferencias significativas entre los grupos estudiados (antes/después de la cirugía). Por lo tanto, la técnica utilizada no varía la altura o regeneración patelar del sitio donante.
En cuanto a los estudios que señalan que el dolor anterior de la rodilla puede estar relacionado con la altura de la rótula, podemos concluir que en la presente serie no hubo diferencias significativas en la altura y por tanto el dolor anterior de rodilla no estaría relacionado con la altura patelar.
La progresión en la regeneración del sitio donante ha sido estudiada por varios autores. Moebius et al.16 observaron que su sitio donante se había regenerado a los 30 meses postoperatorios, aunque algunos pacientes no lograron una regeneración completa22. La altura de la rótula se redujo menos del 10% con respecto a la rodilla contralateral sana.
Wang et al.10 en un estudio concluyeron que 9,1% de los pacientes presentaban un acortamiento significativo de la altura rotuliana23. Franck et al.15 realizaron una revisión sistemática de 4 ensayos clínicos aleatorizados donde no se observan diferencias significativas en los resultados en pacientes intervenidos mediante ligamentoplastias con HTH respecto al cierre del tendón rotuliano en la zona dadora.
En nuestro estudio, tal y como se comenta en el estudio previo, no se encontraron evidencias significativas que implicaran una variación en la altura patelar tras la ligamentoplastia con HTH.
ConclusiónEl uso del tendón patelar con cierre del paratendón en la reconstrucción del LCA no ha demostrado modificar la altura patelar en estudios radiológicos a los 2 años de seguimiento.
Nivel de evidenciaNivel de evidencia iii.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesEn el presente estudio no existen conflictos de intereses ni ningún tipo de financiación.