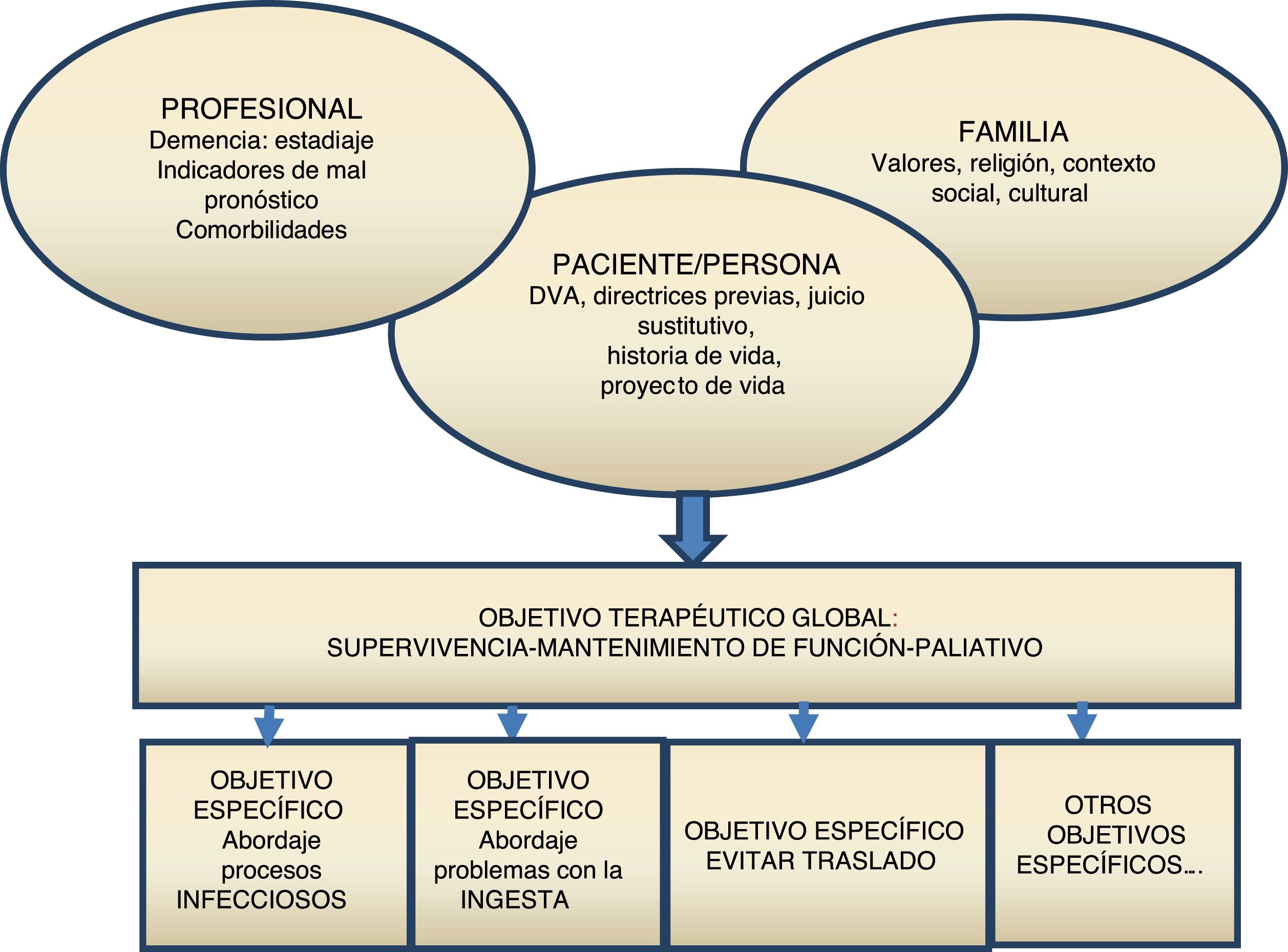
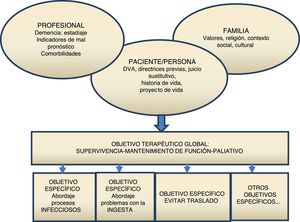
En la corriente actual del modelo de atención centrada en la persona la planificación de decisiones anticipadas (PDA) es un elemento clave1. La PDA es el proceso mediante el cual las personas en situaciones de complejidad clínica o enfermedad grave pueden expresar sus deseos/preferencias de cómo ser cuidados2. La demencia es el paradigma de enfermedad compleja y grave, en la que la PDA se presenta como un elemento básico para mejorar su atención. Aunque lo ideal sería realizarla en fases iniciales que permitiesen la participación activa de la persona en la toma de decisiones, en la mayoría de los casos se propone ya en fases avanzadas. En este contexto el familiar/es de referencia/tutor legal se convierten en sus portavoces, y a través de los cuales se exploran sus preferencias (directrices orales previas o juicio sustitutivo) y si no es posible recogerlas, se propone la norma del mejor interés. La PDA se establece como un proceso continuo, dinámico fruto de los momentos de observación, interrelación y convivencia entre la persona, sus referentes y el equipo asistencial permitiendo incorporar a la valoración clínica sus valores. A partir del diagnóstico situacional (fase de la enfermedad y repercusión funcional/cognitiva) y las opciones terapéuticas se intenta definir un primer objetivo general de cuidado de forma consensuada (supervivencia, mantenimiento de función, paliativo)3. Después de esta primera aproximación, se plantean los objetivos más específicos: relacionados con el lugar de cuidado actual y futuro, preferencias o expectativas con relación a las dificultades con la ingesta y el manejo de procesos infecciosos, así como la necesidad de traslados hospitalarios cuando el final de vida está cerca, sobre todo en el caso de personas ya institucionalizadas3,4 (fig. 1).
Modelo de atención basado en la PDA.
DVA: documento de voluntades anticipadas.
Fuente: basado en el Physicians Orders For Life Sustaining Treatment (POLST), Hickman et al.9.
Más del 60% de personas que viven en residencias padecen algún tipo de deterioro cognitivo (20-30% en estadificación avanzada)5. La demencia avanzada presenta una elevada dificultad para concretar el pronóstico vital en tiempo de supervivencia, y en este contexto las personas afectadas pueden verse abocadas a recibir tratamientos intensivos y poco apropiados. La revisión de decisiones críticas en personas con demencia avanzada se realiza en solo el 50%6 y muy a pesar de que las familias cuando participan reducen las intervenciones costosas y sin beneficios, priorizando el bienestar7. Existen estudios observacionales que muestran que las dificultades con la ingesta y las infecciones actúan como indicadores de mal pronóstico7,8. El reconocimiento de estos brinda la oportunidad de reenfocar el pronóstico y los cuidados y la aplicación de la PDA puede ser un buen punto de partida.
El presente estudio tiene por objetivo describir los resultados de la implementación de la PDA en las personas afectadas por demencia y fallecidas en un entorno residencial ligado a un servicio de geriatría. Presentamos los resultados del análisis de las PDA (enero 2015-octubre 2016) de las personas que murieron afectadas por demencia (N=64): se trataba de personas afectadas de demencia en estadificación igual o superior GDS 6a/CDR-2 (66% GDS7/CDR3), se realizó PDA en un 85,94%, en todos los casos se realizó con el familiar/es referentes/tutor legal. Como indicadores de mal pronóstico encontramos: 23% problemas con la ingesta, 17% con las infecciones y 47% con ambos. Como objetivo general la aproximación paliativa se consensuó en un 96,36%. Con relación a los objetivos específicos se concretó: orden de no traslado 54,55%, dieta de bienestar 47,27% y decisiones sobre el uso de antibióticos 47,27%. El 95,31% de los fallecimientos ocurrieron en la residencia.
En nuestra experiencia, la PDA se realizó en un alto porcentaje de casos. Fue más fácil establecer el objetivo general que los específicos. Debemos estar atentos a la aparición de indicadores de mal pronóstico que pueden servir como elementos facilitadores para poder avanzar en su elaboración, y así concretar los objetivos específicos.
En todos los casos se realizó a través del familiar/es referentes/tutor legal. A pesar que idealmente la PDA en personas con diagnóstico de demencia debe plantearse en estadios más iniciales de la enfermedad, en este momento existe un grupo amplio de personas, sobre todo en entornos residenciales, que han perdido esta oportunidad. A ellos debemos ofrecerles a través de sus familiares/tutores legales y mediante la PDA, la posibilidad de que las intervenciones al final de la vida se aproximen a sus preferencias.
Compartir experiencias, mejorar la evidencia científica y la divulgación con relación a las propuestas terapéuticas que se plantean en las fases más avanzadas de la demencia (uso de antibióticos, dificultades con la ingesta) puede ayudar a asegurar el soporte paliativo y a la aplicación del modelo de PDA, elementos que permitirán mejorar la atención al final de vida en este sector de la población.
A Olga Raurell-Casanovas, Sílvia Coma-Ayats, Pilar Rodríguez-Solbas, Sandra Clotet-Sala, Ariadna Batlle-Cullell, Agnés Gavalda-Costa y a todo el de personal de la residencia «El Nadal» que hacen posible que la atención al final de la vida de las personas que viven en esta residencia sea de la máxima calidad posible.