Evaluar la herramienta de valoración geriátrica rápida 3D/3D+como cribado precoz de fragilidad; su utilidad para identificar la repercusión del proceso agudo en las dimensiones funcional, cognitiva, social y los posibles fármacos desencadenantes del motivo de consulta. Por último, la utilidad de las 3D/3D+junto al diagnóstico clínico para adecuar el recurso asistencial al alta del servicio de Urgencias hospitalario (SUH).
MétodoEstudio observacional de cohortes retrospectivo. Se incluyó a los pacientes de 75 o más años con complejidad clínica que fueron atendidos en el área médica del SUH. Se valoró el grado de fragilidad basal mediante las 3D (componente basal) y la repercusión multidimensional debida al proceso agudo mediante las 3D+(componente actual). La variable dependiente principal fue la adecuación del recurso asistencial al alta del SUH.
ResultadosSe incluyó a 278 pacientes de edad media 86 años (rango intercuartil: 83-90) y 59,7% de mujeres. Según el componente basal (3D), el 83,1% (IC del 95%: 78,2-87,3) presentaba algún grado de fragilidad. El componente actual (3D+) estaba alterado en el 60,1% (IC del 95%: 54,1-65,9). La adecuación al alta del SUH fue correcta en un 96,4% (IC del 95%: 93,0-98,0). Uno de cada 4pacientes ingresó en hospitalización convencional.
ConclusionesLas 3D/3D+facilita un modelo óptimo de atención urgente adaptada a los pacientes de 75 o más años atendidos en los SUH. Estratifica el grado fragilidad (3D), detecta la gravedad debido al problema agudo por el que paciente consulta (3D+) y contribuye a la toma de decisiones sobre el recurso asistencial más apropiado al alta del SUH.
Assess the 3D/3D+ rapid geriatric assessment tool for the early detection of frailty, its usefulness to identify the effects of the acute process on the functional, physical, cognitive and socioenvironmental dimensions, as well as the medications that may have triggered the patient's reason for visit. Finally, assess the usefulness of 3D/3D+ together with the clinical diagnosis to adequate care resource at discharge from the emergency department (ED).
MethodRetrospective observational cohort study. Patients ≥75 years old, with clinical complexity visited at the ED were included. Basal frailty status was assessed using 3D (basal component), and the multidimensional impact of the acute process using 3D+ (current component). The main dependent variable was adequacy of the care resource at ED discharge.
Results278 patients were included, mean age 86 years (interquartile range: 83–90), 59.7% were women. According to the basal component (3D), 83.1% (95%CI: 78.2–87.3) presented some degree of frailty. The current component (3D+) was altered in 60.1% (95%CI: 54.1–65.9). The adequacy of ED discharge was correct in 96.4% (95%CI: 93.0–98.0). One out of 4patients was admitted to a medicine ward.
Conclusions3D/3D+ facilitates an optimal model of emergency care adapted to patients ≥ 75 years old treated in EDs. It stratifies the level of frailty (3D), detects the severity of patients’ acute problems (3D+) and contributes to decision-making regarding the most appropriate care resource at ED discharge.
Los códigos de activación han supuesto un modelo de atención urgente/emergente de éxito de los Servicios de Urgencias hospitalarios (SUH)1. Estos coexisten diariamente con la atención urgente de pacientes ancianos que acuden a Urgencias. Este subgrupo constituye una población muy heterogénea, presentan diferentes formas de envejecer, fragilidad, multimorbilidad, polifarmacia y a menudo acuden con presentaciones atípicas de enfermedades2,3. Los urgenciólogos tienden a ser breves en la anamnesis de estos pacientes, centrarse en el motivo de la consulta e intensos en recursos y tratamientos y proclives al ingreso convencional a pesar que la hospitalización comporta un riesgo significativo para ellos4.
En una publicación reciente, Mooijaart et al.5 han identificado mediante un enfoque Delphi las 10 preguntas prioritarias de investigación en la atención del paciente anciano en Urgencias. La primera de ellas es conocer si la detección de la fragilidad en los SUH puede ser efectiva para mejorar los resultados de salud de estos pacientes. La fragilidad se caracteriza por una pérdida de la reserva fisiológica que condiciona una incapacidad para mantener la homeostasis necesaria frente a situaciones de estrés6. La detección de fragilidad en pacientes de edad avanzada debería de ser primordial en los SUH, pues junto al grado de gravedad de la enfermedad aguda, se correlaciona con mayor riesgo de mortalidad y empeoramiento del estado de salud7,8. Por consiguiente, es relevante en la toma de decisiones clínicas y en el diseño de una atención individualizada al paciente.
La mejor aproximación para el diagnóstico de fragilidad, la más ampliamente validada en la práctica clínica y con mayor evidencia de beneficio es la valoración geriátrica integral (VGI)9,10. Tiene la finalidad de identificar de manera exhaustiva los problemas clínicos, funcionales, cognitivos y sociales, con el objetivo final de poder elaborar una estrategia terapéutica adecuada desde un punto de vista de la eficacia y la optimización de recursos. Sin embargo, no es viable su uso en los SUH. Diversos autores han presentado escalas breves y sencillas como el Identification of Senior at Risk (ISAR)11 y la escala de Rockwood modificada o Clinical Frailty Scale (CFS)12 para la identificación del anciano frágil en Urgencias. A pesar de su fácil aplicabilidad y su validez predictiva de malos resultados de salud a corto-medio plazo, su uso no se ha generalizado13.
El objetivo del presente estudio fue evaluar una nueva herramienta de valoración geriátrica «exprés» las 3D/3D+, como cribado precoz de fragilidad; su utilidad para identificar la repercusión del proceso agudo en las dimensiones funcional, cognitiva, social y los posibles fármacos desencadenantes del motivo de consulta. Por último, la utilidad de las 3D/3D+junto con el diagnóstico clínico para adecuar el recurso asistencial al alta del SUH.
MétodoEstudio observacional de cohortes, retrospectivo, de base hospitalaria, unicéntrico y con seguimiento de 12 meses. Se llevó a cabo en un SUH con una población de referencia de 260.000 habitantes. Este SUH atiende una media de 113.512 episodios al año y los pacientes de 75 o más años representan el 20% del total de las urgencias. La evaluación e inclusión de los pacientes se realizó de forma consecutiva entre el 1 de noviembre del 2018 y el 6 de enero del 2019. El estudio fue aprobado por el Comité Ético de Investigación Clínica de referencia (CEI 20/47). Se solicitó la exención del consentimiento informado.
Se incluyó a todos los pacientes de 75 o más años con enfermedad crónica compleja (PCC) o con criterios de cronicidad avanzada (MACA)14,15 o reingresadores (2 o más hospitalizaciones en el último año) que fueron atendidos en el área médica del SUH. Se excluyó a los pacientes quirúrgicos.
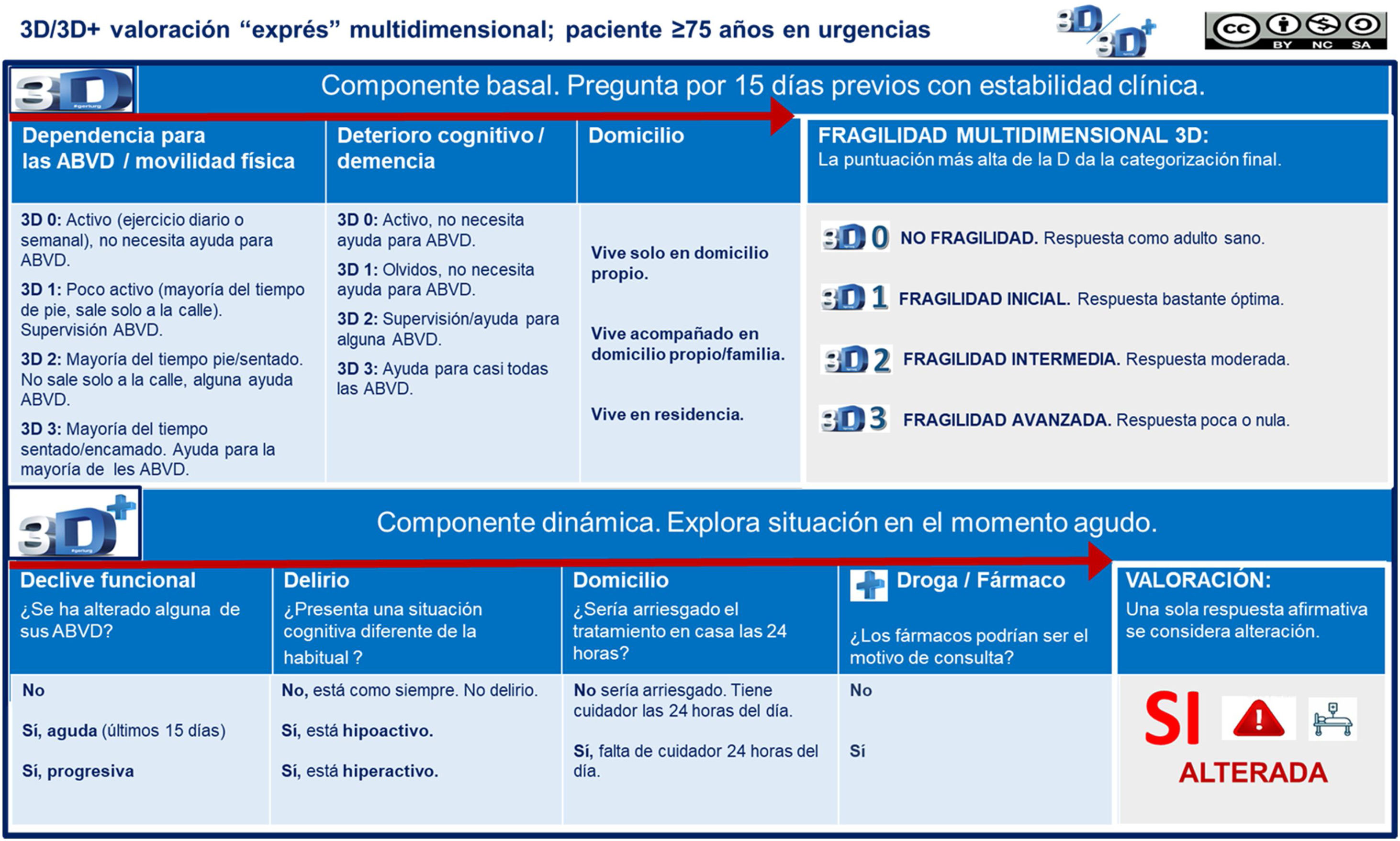
Durante la anamnesis, el médico de urgencias del área médica valoró el grado de fragilidad del paciente mediante las 3D/3D+, la CFS y la escala ISAR. Las 3D/3D+son una herramienta de valoración geriátrica exprés, mnemotécnica, dinámica y de cribado que juntamente con el diagnóstico clínico permite al profesional decidir el recurso sanitario más adecuado al alta del SUH. Se basa en 7 preguntas cortas dirigidas al paciente/cuidador principal y juicio clínico. La valoración 3D (componente basal) recoge información sobre la situación previa del paciente (15 días antes del motivo de consulta en el SUH). Mediante 3 preguntas se evalúa la dependencia funcional, con base en la marcha y la autonomía en las actividades básicas de la vida diaria (ABVD), el deterioro cognitivo/demencia y la convivencia. La 3D permite la categorización de los pacientes en 4perfiles de fragilidad multidimensional: no fragilidad (3D 0), fragilidad inicial (3D 1), fragilidad intermedia (3D 2) y fragilidad avanzada (3D 3). Se pondera la dimensión más afectada entre la dependencia para la marcha/ABVD y el deterioro cognitivo/demencia. La valoración 3D+(componente actual) explora mediante 4 preguntas la repercusión multidimensional debido al proceso agudo, como una aproximación dinámica de la fragilidad teniendo en cuenta el contexto domiciliario y los fármacos. Permite detectar la aparición de declive funcional agudo, delirio (hiper o hipoactivo) y si el tratamiento propuesto desde el SUH sería asumible en el propio domicilio las 24 h del día. El+sirve para recordar preguntar por «droga» (fármaco) como favorecedor del proceso agudo. Se considera que la 3D+está alterada cuando la respuesta a 1 o más de estas 4 preguntas es afirmativa. Se realizaron sesiones de formación de la herramienta de valoración geriátrica 3D/3D+con el fin de homogeneizar criterios y reducir la variabilidad interobservador (fig. 1).
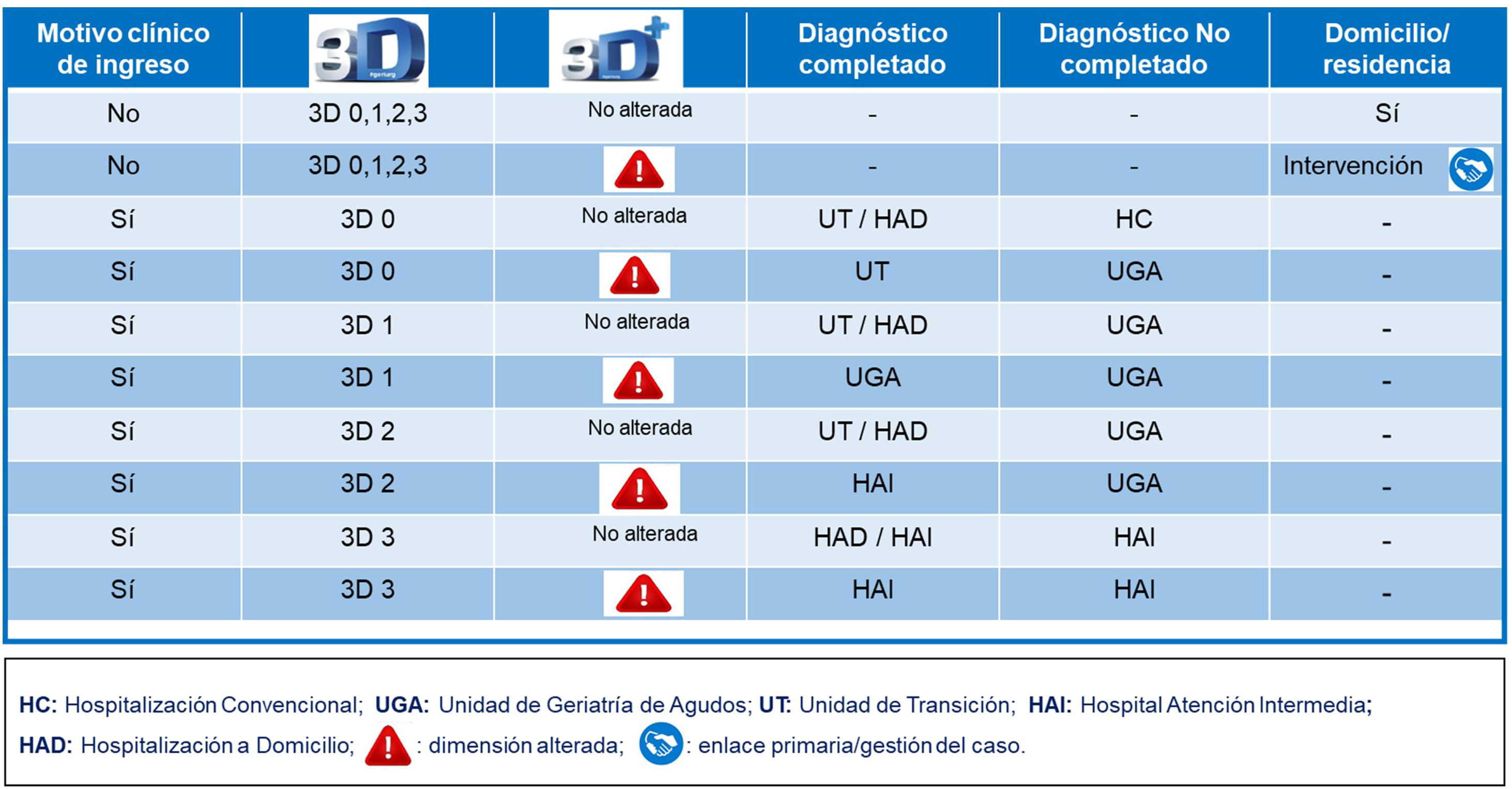
Una vez finalizado el proceso clínico (anamnesis, exploración, pruebas complementarias, diagnóstico e inicio del tratamiento) y con base en la valoración 3D/3D+, se decide el recurso asistencial más adecuado al alta del SUH. Si el paciente no precisa ingreso hospitalario según el diagnóstico clínico (proceso no grave, estabilidad hemodinámica, no requerimiento de más pruebas complementarias y tratamiento de uso no hospitalario) y no presenta alteración de las 3D+, se decide alta a domicilio/residencia. Si presenta alteración de las 3D+, se requiere de intervención específica de la dimensión alterada. Si no puede ser resulto en Urgencias se propone ingreso en la Unidad de Transición (UT), esta cumple criterios de unidades de corta estancia destinada a pacientes de 75 años o más. Si requiere ingreso hospitalario por el motivo clínico, en función de las 3D/3D+y se ha completado el diagnóstico en Urgencias (no requiere de seguimiento estricto analítico, ni pruebas complementarias ni de intervención de otros especialistas), se decide el recurso asistencial más adecuado. Los propuestos son UT, Hospitalización a Domicilio (HAD), Hospitalización Convencional (HC), Unidad de Geriatría de Agudos (UGA) y Hospitalización de Atención Intermedia (HAI) (fig. 2).
Las variables contempladas en el estudio fueron recogidas a través de la revisión del informe de urgencias y de la historia clínica informatizada. El cuestionario elaborado para el estudio contenía variables demográficas (edad, sexo), estado funcional (Índice de Barthel16,17) y cognitivo (cuestionario de Pfeiffer18) previo al proceso agudo, del episodio de urgencias (hora de la primera asistencia médica en el SUH, medio de transporte de llegada, asistencia médica domiciliaria previa a la visita de urgencias, destino al alta del SUH), variables clínicas (nivel de triaje según el MAT-SET19, motivo de consulta, 3D/3D+, CFS, ISAR, diagnóstico principal al alta del SUH), la preferencia de ser atendidos en domicilio y de seguimiento (reconsulta SUH antes de 72 h y 30 días, ingreso antes de 72 h y 30 días, mortalidad a 30 días, 6 y 12 meses). Se utilizó la aplicación web REDCap hospedada en un servidor de nuestra institución para la introducción y manejo de los datos20.
La variable dependiente principal fue la adecuación del recurso asistencial al alta del SUH. Se consideró una correcta adecuación si los pacientes cuyo destino al alta fue el domicilio/residencia no reconsultaron dentro de las 72 h siguientes al SUH. Si el recurso al alta fue UT/HAD, el paciente no fue transferido al recurso HC/UGA en las 72 h siguientes. Si el recurso fue HC/UGA, el paciente no fue dado de alta en menos de 48 h. Si el destino al alta fue HAI, no fue transferido al recurso HC/UGA en las 72 h siguientes. Las variables dependientes secundarias fueron la prevalencia de fragilidad basal según la 3D y la prevalencia de fragilidad dinámica según la 3D+.
Asumiendo que un 56,6%21 de los pacientes de 75 o más años atendidos al SUH son frágiles según el CFS, el tamaño de la muestra necesario para conseguir una precisión del 6% en la estimación de esta proporción con una confianza del 95% fue de 263 pacientes.
Las variables categóricas se muestran como valor absoluto y frecuencia relativa. Las variables continuas con distribución normal se resumen con la media y la desviación estándar. En caso contrario, se emplea la mediana junto a los percentiles 25 y 75. Se evaluó la normalidad de las variables continuas con la prueba de Kolmogorov-Smirnov.
Para el análisis bivariante se utilizó la prueba de la t de Student para la comparación de medias con una distribución normal y el test no paramétrico de la U de Mann-Whitney para las variables continuas con una distribución no normal. Para la comparación de variables cualitativas se utilizó el test de la ji al cuadrado, la prueba exacta de Fisher o el método exacto de Montecarlo en las tablas de contingencia 2×2 o n×2 donde las frecuencias esperadas fueron menores de 5.
Para evaluar la concordancia de las 3D/3D+con el CFS, el índice de Barthel y el índice de Pfeiffer, se calculó el coeficiente kappa con ponderación cuadrática junto con su intervalo de confianza del 95% (IC del 95%).
El nivel de significación estadística utilizado fue del 5% bilateral (p <0,05). Para el análisis estadístico se utilizó el programa IBM® SPSS® Statistics v.26 (IBM Corporation, Armonk, Nueva York, Estados Unidos) y R® versión 3.3.2 (R Foundation for Statistical Computing, Viena, Austria).
ResultadosSe evaluaron para elegibilidad un total de 326 pacientes, de estos se excluyó a 21 pacientes por ser menores de 75 años y 27 por no estar identificados como PCC, MACA o reingresadores.
Se incluyó a 278 pacientes de edad media 86 años (rango intercuartil: 83-90) y un 59,7% de mujeres. El 66,9% estaba identificado como PCC y el 12,9% como MACA. El 38,9% había ingresado en 2o más ocasiones el último año. El 42,8% había recibido atención médica previa en su domicilio y el 80,2% acudió en ambulancia. El 62,9% fue clasificado con un nivel de prioridad iii según el MAT-SET. Los diagnósticos al alta más frecuentes fueron las enfermedades cardiopulmonares (39,2%) y las infecciones (25,8%). El 55,8% presentaba una dependencia moderada-severa para las ABVD y el 19,4% presentaba deterioro cognitivo moderado-severo. El 67,5% presentaba una CFS ≥ 5 y el 91% puntuó ≥ 2 en la escala ISAR. Se observó una mayor dependencia para las ABVD y fragilidad en las mujeres (tabla 1).
Características basales globales y según sexo
| Total | Mujeres | Hombres | p valor | |
|---|---|---|---|---|
| N=278 | n=166 | n=112 | ||
| Edad, mediana (p25-p75) | 86,0 (83,0-90,0) | 87,0 (83,0-91,8) | 85,0 (81,8-89,0) | 0,021 |
| Sexo (mujer) | 166 (59,7) | |||
| Franja horaria de la urgencia | 0,523 | |||
| 07:01-14:00 | 120 (43,2) | 71 (42,8) | 49 (43,8) | |
| 14:01:22:00 | 106 (38,1) | 67 (40,4) | 39 (34,8) | |
| 22:01-07:00 | 52 (18,7) | 28 (16,9) | 24 (21,4) | |
| Nivel de triaje | 0,222 | |||
| II | 47 (16,9) | 24 (14,5) | 23 (20,5) | |
| III | 175 (62,9) | 104 (62,7) | 71 (63,4) | |
| IV | 56 (20,1) | 38 (22,9) | 18 (16,1) | |
| Asistencia médica previa en el domicilio (sí) | 119 (42,8) | 76 (45,8) | 43 (38,4) | 0,222 |
| Llegada al SUH en ambulancia (sí) | 223 (80,2) | 141 (84,9) | 82 (73,2) | 0,016 |
| PCC (sí) | 186 (66,9) | 117 (70,5) | 69 (61,6) | 0,123 |
| MACA (sí) | 36 (12,9) | 18 (10,8) | 18 (16,1) | 0,203 |
| Reingresador (2 o más veces/último año) | 107 (38,9) | 62 (37,6) | 45 (40,9) | 0,579 |
| Motivo de consulta | ||||
| Disnea | 140 (50,4) | 78 (47,0) | 62 (55,4) | 0,171 |
| Malestar general | 40 (14,4) | 30 (18,1) | 10 (8,9) | 0,033 |
| Anemia | 6 (2,2) | 4 (2,4) | 2 (1,8) | 0,726 |
| Fiebre | 34 (12,2) | 20 (12,0) | 14 (12,5) | 0,910 |
| Dolor torácico | 9 (3,2) | 5 (3,0) | 4 (3,6) | 0,796 |
| Dolor abdominal | 20 (7,2) | 16 (9,6) | 4 (3,6) | 0,055 |
| Dolor locomotor | 1 (0,4) | 1 (0,6) | - | 0,410 |
| Caída | 23 (8,3) | 15 (9,0) | 8 (7,1) | 0,574 |
| Síntomas neurológicos | 38 (13,7) | 22 (13,3) | 16 (14,3) | 0,806 |
| Otros | 16 (5,8) | 7 (4,2) | 9 (8,0) | 0,180 |
| Índice de Barthela | 0,041 | |||
| Independiente (90-100) | 60 (23,9) | 27 (18,1) | 33 (32,3) | |
| Dependencia leve (61-89) | 51 (20,3) | 29 (19,5) | 22 (21,6) | |
| Dependencia moderada (45-60) | 63 (25,1) | 41 (27,5) | 22 (21,6) | |
| Dependencia severa (<45) | 77 (30,7) | 52 (34,9) | 25 (24,5) | |
| Índice de Pfeifferb | 0,094 | |||
| No deterioro cognitivo | 128 (52,9) | 67 (47,2) | 61 (61,0) | |
| Deterioro cognitivo leve | 67 (27,7) | 43 (30,3) | 24 (24,0) | |
| Deterioro cognitivo moderado | 10 (4,1) | 5 (3,5) | 5 (5,0) | |
| Deterioro cognitivo severo | 37 (15,3) | 27 (19,0) | 10 (10,0) | |
| Escala clínica de fragilidad de Rockwood | 0,008 | |||
| En forma (CFS 1) | 3 (1,1) | - | 3 (2,7) | |
| Bien de salud (CFS 2) | 15 (5,4) | 4 (2,4) | 11 (9,8) | |
| Adecuado manejo (CFS 3) | 28 (10,1) | 13 (7,8) | 15 (13,4) | |
| Vulnerable (CFS 4) | 44 (15,8) | 26 (15,7) | 18 (16,1) | |
| Levemente frágil (CFS 5) | 32 (11,5) | 18 (10,8) | 14 (12,5) | |
| Moderadamente frágil (CFS 6) | 56 (20,1) | 38 (22,9) | 18 (16,1) | |
| Gravemente frágil (CFS 7) | 66 (23,7) | 47 (28,3) | 19 (17,0) | |
| Muy gravemente frágil (CFS 8) | 30 (10,8) | 19 (11,4) | 11 (9,8) | |
| Enfermedad terminal (CFS 9) | 4 (1,4) | 1 (0,60) | 3 (2,7) | |
| Escala ISAR | ||||
| ≥ 2 | 253 (91,0) | 157 (94,6) | 96 (85,7) | 0,011 |
| ≥ 3 | 209 (75,2) | 137 (82,5) | 72 (64,3) | <0,001 |
| ≥ 4 | 141 (50,7) | 92 (55,4) | 49 (43,8) | 0,056 |
| Diagnóstico al alta SUH | 0,524 | |||
| Insuficiencia respiratoria cardíaca | 32 (11,5) | 21 (12,7) | 11 (9,8) | |
| Insuficiencia respiratoria pulmonar | 65 (23,4) | 36 (21,7) | 29 (25,9) | |
| Insuficiencia respiratoria mixta | 12 (4,3) | 7 (4,2) | 5 (4,5) | |
| Infección pulmonar | 36 (12,9) | 18 (10,8) | 18 (16,1) | |
| Infección abdominal | 8 (2,9) | 7 (4,2) | 1 (0,9) | |
| Infección urinaria | 26 (9,4) | 18 (10,8) | 8 (7,1) | |
| Infección piel | 2 (0,7) | 1 (0,6) | 1 (0,9) | |
| Fracturas | 3 (1,1) | 3 (1,8) | - | |
| Accidente vascular cerebral | 12 (4,3) | 7 (4,2) | 5 (4,5) | |
| Otros | 82 (29,5) | 48 (28,9) | 34 (30,4) | |
| El paciente o la familia prioriza el tratamiento en casa (sí) | 121 (43,5) | 73 (44,0) | 48 (42,9) | 0,854 |
ISAR: Identification of Seniors at Risk; MACA: modelo de atención a la cronicidad avanzada; PCC: paciente crónico complejo.
El 83,1% (IC del 95%: 78,2-87,3) presentaba algún grado de fragilidad según la componente basal (3D). Un 33,8% presentaba fragilidad moderada (3D 2) y un 30,6% fragilidad severa (3D 3). La prevalencia de fragilidad moderada-severa fue mayor en las mujeres.
El 62,2% presentaba dependencia funcional moderada-severa y un 30,2% deterioro cognitivo moderado-severo. El 74,8% procedía de domicilio y el 10,8% de estos vivían solos.
El grado de acuerdo entre el 3D y el CFS fue bueno (κ = 77,3%) y excelente para la concordancia entre el ítem de dependencia funcional y el índice de Barthel (κ = 86,2%) y el ítem de deterioro cognitivo y Índice de Pfeiffer (κ = 85,5%) (véase el anexo material suplementario).
La componente actual (3D+) estaba alterada en el 60,1% (IC del 95%: 54,1-65,9) de los pacientes. El motivo de consulta tuvo repercusión a nivel funcional de forma aguda en el 37,4% de los pacientes y se detectó delirio a la llegada al SUH en el 23,7%. En un 14%, el profesional consideró que uno o más de los fármacos habituales podía ser el desencadenante del motivo de consulta o de la repercusión funcional y cognitiva. En un 19,8% de los casos no era asumible el tratamiento en casa (tabla 2).
Fragilidad basal e impacto del proceso agudo según las 3D/3D+
| TotalN=278 | Mujeres n=166 | Hombres n=112 | p valor | |
|---|---|---|---|---|
| 3D componente basal | ||||
| Dependencia ABVD | <0,001 | |||
| No (D0) | 52 (18,7) | 18 (10,8) | 34 (30,4) | |
| Leve (D1) | 53 (19,1) | 28 (16,9) | 25 (22,3) | |
| Moderada (D2) | 96 (34,5) | 66 (39,8) | 30 (26,8) | |
| Severa (D3) | 77 (27,7) | 54 (32,5) | 23 (20,5) | |
| Deterioro cognitivo/demencia | 0,142 | |||
| No (D0) | 139 (50,0) | 75 (45,2) | 64 (57,1) | |
| Leve (D1) | 55 (19,8) | 33 (19,9) | 22 (19,6) | |
| Moderado (D2) | 47 (16,9) | 34 (20,5) | 13 (11,6) | |
| Severo (D3) | 37 (13,3) | 24 (14,5) | 13 (11,6) | |
| Domicilio | 0,030 | |||
| Vive solo | 30 (10,8) | 18 (10,8) | 12 (10,7) | |
| Vive acompañado | 178 (64,0) | 97 (58,4) | 81 (72,3) | |
| Residencia | 70 (25,2) | 51 (30,7) | 19 (17,0) | |
| 3D Componente basal | <0,001 | |||
| No fragilidad (3D 0) | 47 (16,9) | 16 (9,6) | 31 (27,7) | |
| Fragilidad leve (3D 1) | 52 (18,7) | 28 (16,9) | 24 (21,4) | |
| Fragilidad moderada (3D 2) | 94 (33,8) | 65 (39,2) | 29 (25,9) | |
| Fragilidad severa (3D 3) | 85 (30,6) | 57 (34,3) | 28 (25,0) | |
| 3D+componente actual (impacto proceso agudo) | ||||
| Declive funcional | 0,530 | |||
| No | 116 (41,7) | 65 (39,2) | 51 (45,5) | |
| Sí, aguda | 104 (37,4) | 66 (39,8) | 38 (33,9) | |
| Sí, progresiva | 58 (20,9) | 35 (21,1) | 23 (20,5) | |
| Delirium | 0,130 | |||
| No | 212 (76,3) | 122 (73,5) | 90 (80,4) | |
| Sí, hiperactivo | 17 (6,1) | 14 (8,4) | 3 (2,7) | |
| Sí, hipoactivo | 49 (17,6) | 30 (18,1) | 19 (17,0) | |
| Domicilio | 0,572 | |||
| Sería asumible el tratamiento en casa las 24 h (No) | 55 (19,8) | 31 (18,7) | 24 (21,4) | |
| Fármaco | 0,090 | |||
| Fármaco que explica el motivo de consulta (sí) | 39 (14,0) | 29 (17,5) | 10 (8,9) | |
| 3D+componente actual | 0,187 | |||
| Alterado | 167 (60,1) | 105 (63,3) | 62 (55,4) | |
| No alterado | 111 (39,9) | 61 (36,7) | 50 (44,6) | |
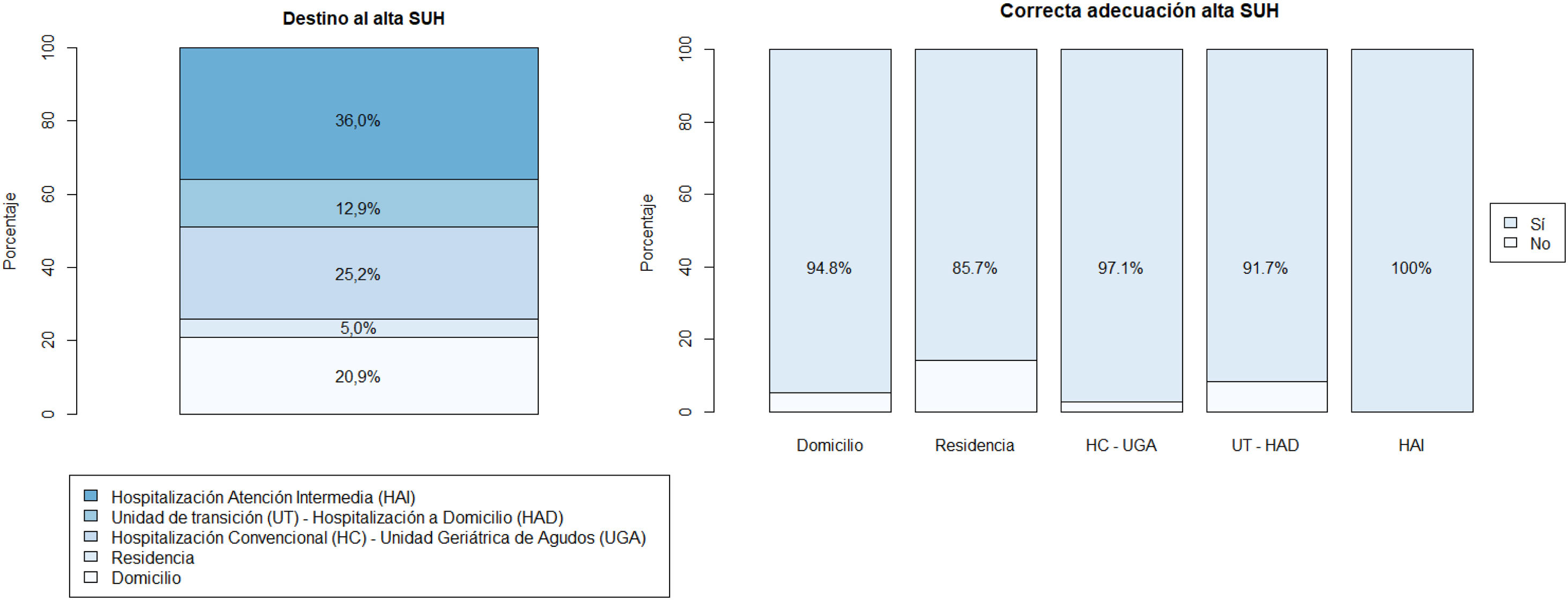
Con respecto al destino al alta del SUH, el 61,9% no requirió de ingreso en hospitalización de agudos ni en UT. El 25,9% fue dado de alta a su domicilio habitual/residencia. La adecuación al alta del SUH fue correcta en un 96,4% (IC del 95: 93,0-98,0). La adecuación según el recurso asistencial se muestra en la figura 3).
Los pacientes con alteración en la 3D+tuvieron un mayor riesgo de presentar algún resultado adverso a 30 días y una mayor mortalidad a corto y largo plazo (tabla 3).
Resultados adversos a 30 días y mortalidad a corto y largo plazo
| 3D+ | ||||
|---|---|---|---|---|
| No alterado | Alterado | |||
| N=278 | n=111 | n=167 | p valor | |
| Reconsulta SUH antes de 72 h | 5 (1,8) | 1 (0,9) | 4 (2,4) | 0,359 |
| Ingreso antes de 72 h | 3 (1,1) | 1 (0,9) | 2 (1,2) | 1,000 |
| Reconsulta SUH antes 30 días | 50 (18,0) | 19 (17,1) | 31 (18,6) | 0,759 |
| Ingreso antes de 30 días | 28 (10,1) | 12 (10,8) | 16 (9,6) | 0,518 |
| Fallecimiento a 30 días | 54 (19,4) | 11 (9,9) | 43 (25,7) | 0,001 |
| Algún resultado adverso a 30 días | 100 (36,0) | 28 (25,2) | 72 (43,1) | 0,002 |
| Fallecimiento a 6 meses | 86 (30,9) | 23 (20,7) | 63 (37,7) | 0,003 |
| Fallecimiento a 12 meses | 107 (38,5) | 31 (27,9) | 76 (45,5) | 0,003 |
El presente estudio muestra que el componente basal (3D) de las 3D/3D+es una herramienta útil y fácilmente aplicable para la identificación de la fragilidad de manera oportunista en los pacientes mayores de 75 años atendidos en los SUH dado que permite el cribado y la categorización de los pacientes en 4grupos: no fragilidad, fragilidad inicial, intermedia o avanzada con una buena concordancia con escalas como la CFS, el índice de Barthel y el cuestionario de Pfeiffer. Así mismo, el componente dinámico de la fragilidad (3D+) valora la gravedad debida al problema agudo por el que el paciente consulta a Urgencias. Observamos que 2de cada 3pacientes atendidos en el SUH presentaban deterioro funcional agudo, o delirio, o posibles efectos adversos desencadenados por los fármacos o no era asumible el tratamiento en casa. Las 3D/3D+junto al diagnóstico clínico facilitó la toma decisiones sobre el recurso asistencial más apropiado al alta del SUH con una correcta adecuación en el 96,4% de los pacientes. Solo uno de cada 4pacientes ingresó en HC.
La VGI es el «patrón de oro» para la avaluación multidimensional de personas con complejidad clínica y fragilidad. Permite una visión global y un diagnóstico situacional completo. La principal limitación es que requiere tiempo y profesionales expertos para su ejecución, lo que dificulta su aplicabilidad en un escenario de riesgo vital. Es por este motivo que se han aparecido en la literatura reciente múltiples propuestas de herramientas de valoración multidimensional/geriátricas rápidas como la CFS o la ISAR. A raíz de la pandemia de la COVID-19, se ha generalizado el uso de la CFS por parte de personal sanitario no experto en fragilidad para la asignación de recursos asistenciales22-24. Una de las escalas que más se utilizan en los SUH para cribado de la fragilidad en pacientes de 65 o más es la escala ISAR. Esta ha mostrado capacidad predictiva de malos resultados de salud a corto, medio y largo plazo del anciano dado de alta del SUH con un punto de corte de riesgo de 2 o más11,25,26 y que puntuaciones inferiores a 2 permitirían dar de alta a domicilio/residencia con seguridad al paciente anciano, según refrenda Fernández-Alonso et al.27. Solo un 9% de los pacientes de nuestro estudio obtuvieron un puntaje inferior a 2 en la escala ISAR. Sin embargo, con base en la valoración dinámica (3D+) y al juicio clínico fueron dados de alta a domicilio o a residencia el 25,9% de los pacientes.
Este estudio cuenta con limitaciones como son el carácter unicéntrico y retrospectivo del mismo. Sin embargo, la recogida de la información relativa a las 3D/3D+fue prospectiva puesto que es una herramienta que ya formaba parte de la práctica asistencial de los profesionales de Urgencias de nuestro hospital en el período de estudio. Los pacientes se reclutaron de forma consecutiva por lo que consideramos que se trata de una muestra representativa de los pacientes ancianos de edad avanzada con complejidad clínica y fragilidad que son atendidos habitualmente en los SUH. Se seleccionó este estrato de la población anciana por ser en los que más dificultad conlleva en la toma de decisiones y con más riesgo de hospitalización convencional si no se tienen en cuenta otros recursos disponibles más apropiados a sus necesidades. Para valorar la correcta adecuación de la ubicación al alta del SUH hemos utilizado indicadores simples, como la reconsulta al SUH y el ingreso hospitalario. Estos indicadores fueron empleados en el estudio EDIFY28 en el cual los autores determinaron que una intervención geriátrica específica en el SUH podía reducir el consumo sanitario y mejorar la calidad de vida y los cuidados de estos pacientes. Sin embargo, para nuevos estudios se deberían evaluar resultados de salud como la recuperación en la funcionalidad o la experiencia de los pacientes/familiares entre otros.
Los dominios que conforman la 3D/3D+están basadas en elementos de la VGI y fueron seleccionados por consenso entre los urgenciólogos y geriatras referentes del grupo de trabajo sobre paciente anciano en Urgencias (Geriurg) de la Sociedad Catalana de Urgencias y Emergencias (SoCMUE). Las 3D/3D+cumplen con los requisitos que estudios previos han sugerido debería de cumplir un instrumento para caracterizar la fragilidad y estratificar la población anciana en los SUH25. Es una herramienta general, puede aplicarse de forma universal a la población anciana, de extensión breve adaptada a la dinámica propia de los SUH, bien calibrada para diferentes niveles de discapacidad y útil para adecuar los recursos sanitarios. A diferencia de otros instrumentos de cribado, y como novedad, las 3D/3D+permiten evaluar de forma simultánea el diagnóstico situacional de fragilidad previo al proceso agudo (componente basal de la fragilidad) así como el cambio debido al proceso agudo (componente dinámica de la fragilidad). Las 3D/3D+facilitan la toma de decisiones en cuanto a la ubicación del paciente al alta del SUH con base en el grado de fragilidad y las necesidades o no de procedimientos hospitalarios. En este sentido, pretende evitar el ingreso en HC proponiendo alternativas diferentes. Nuevos estudios son necesarios para evaluar su validez externa y la fiabilidad, y explorar la capacidad predictiva de resultados adversos a corto y medio-largo plazo.
Podemos concluir que con la implantación y aplicación sistemática de las 3D/3D+se consigue un modelo óptimo de atención urgente adaptada a los pacientes de 75 o más años atendidos en los SUH. Las 3D/3D+permiten una atención eficiente centrada en el paciente, ya que identifican necesidades médicas, funcionales, psicológicas y sociales urgentes y vitales. A la vez, aportan seguridad en la decisión de alta a domicilio, especialmente si hay enlaces comunitarios sólidos. La presente herramienta está en consonancia con el «Programa de prevención atención a la cronicidad» del Departament de Salut de la Generalitat de Catalunya14,29.
Responsabilidad éticaTodos los autores han confirmado el mantenimiento de la confidencialidad y respeto de los derechos de los pacientes en el documento de responsabilidades del autor, acuerdo de publicación y cesión de derechos a la Revista Española de Geriatría y Gerontología. El estudio fue aprobado por el Comité Ético de Investigación Clínica de referencia (CEI 20/47).
Artículo no encargado por el Comité Editorial y con revisión externa por pares.
FinanciaciónEl estudio no ha recibido financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Al Dr. Zorrilla, el Dr. Rafat, el Dr. Aligué, la Dra. Leey y a todos los profesionales del Servicio de Urgencias de la Fundación Althaia Xarxa Assistencial Universitària de Manresa.